Artikli meditsiiniline ekspert
Uued väljaanded
Röntgenravi
Viimati vaadatud: 29.06.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
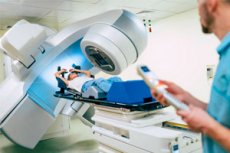
Kiiritusravi on ravimeetod, mis kasutab röntgenikiirgust või muud tüüpi ioniseerivat kiirgust mitmesuguste meditsiiniliste seisundite, sealhulgas vähi ja teatud muude haiguste raviks. Seda meetodit nimetatakse ka kiiritusraviks või kiiritusraviks.
Radioteraapia põhiprintsiibid hõlmavad järgmist:
- Ionisatsioon: Röntgenikiirgusel ja muud tüüpi ioniseerival kiirgusel on piisavalt energiat, et rebida elektrone kehakudede aatomitest ja molekulidest. See võib põhjustada rakkude DNA kahjustusi ja viia rakkude surmani.
- Lokaliseerimine: Röntgenprotseduur keskendub tavaliselt võimalikult palju konkreetsele kehapiirkonnale, kus haigus asub. See minimeerib ümbritsevate tervete kudede kahjustusi.
- Fraktsioneerimine: Kiiritusravi viiakse tavaliselt läbi mitme seansina (fraktsioonidena) teatud aja jooksul. See võimaldab tervetel kudedel seansside vahel taastuda ja suurendab ravi efektiivsust.
Radioteraapiat saab kasutada mitmesuguste vähivormide raviks, sealhulgas:
- Rinnavähk
- Eesnäärmevähk
- Kopsuvähk
- Emakakaelavähk
- Mao vähk
- Pea- ja kaelavähk
- Nahavähk
- Muud vähid
Seda saab kasutada ka teatud mittekasvajaliste haiguste, näiteks nahahaiguste, artriidi ja muude seisundite raviks.
Röntgenravi manustatakse spetsialiseeritud meditsiiniasutustes ning see nõuab tavaliselt hoolikat planeerimist ja jälgimist onkoloogia ja radioloogia spetsialistide järelevalve all. Oluline on meeles pidada, et röntgenravi võib põhjustada kõrvaltoimeid ja selle manustamise otsus tehakse alati individuaalselt, võttes arvesse patsiendi kasu ja riske. [ 1 ]
Menetluse tähised
Radioteraapia näidustuste hulka kuuluvad:
- Vähk: Röntgenravi kasutatakse erinevat tüüpi vähi, sealhulgas rinna-, kopsu-, mao-, eesnäärme-, emakakaela- ja teiste vähivormide raviks.
- Pahaloomulised kasvajad: Seda tehnikat saab kasutada pahaloomuliste kasvajate raviks keha erinevates osades, sealhulgas nahas (näiteks melanoomis), pea ja kaelas, pehmetes kudedes ja luudes.
- Neuroendokriinsed kasvajad: Röntgenravi saab kasutada neuroendokriinsete kasvajate, näiteks kartsinoidkasvajate raviks.
- Lümfoom: Kiiritusravi võib olla osa erinevat tüüpi lümfoomiga patsientide terviklikust ravist.
- Sarkoom: Sarkoome, mis on pehmete kudede või luude pahaloomulised kasvajad, võib ravida ka kiiritusraviga.
- Metastaasid: Kui vähk on levinud teistesse organitesse või kudedesse, võib metastaaside kontrollimiseks ja raviks kasutada kiiritusravi.
Röntgenravi näidustused sõltuvad konkreetsest kliinilisest juhtumist, haiguse staadiumist ja arsti väljatöötatud raviplaanist. Oluline on konsulteerida meditsiinitöötajaga, et määrata teie juhtumi jaoks parim ravimeetod. [ 2 ]
Röntgenravi saab kasutada mitmesuguste seisundite ja haiguste, sh liigeste, kannakannuste ja basalioomi raviks. Siin on lühike kirjeldus röntgenravist nendel juhtudel:
- Liigeste röntgenravi: röntgenravi saab kasutada põletikuliste ja degeneratiivsete liigesehaiguste, näiteks artriidi ja osteoartriidi raviks. Röntgenikiired suunatakse kahjustatud liigesesse, et vähendada põletikku ja valu. See meetod aitab haiguse progresseerumist aeglustada ja sümptomeid leevendada, kuid selle kasutamine võib olla piiratud ümbritsevate kudede kahjustamise ohu tõttu.
- Põlve röntgenravi: röntgenravi saab kasutada artriidi või muude seisundite põhjustatud põlveliigesevalu raviks. Põletiku ja valu vähendamiseks saab põlveliigesele suunata röntgenikiire.
- Õla röntgenravi: röntgenravi saab kasutada õlaliigese põletikuliste seisundite, näiteks artriidi korral. See aitab vähendada valu ja põletikku õla piirkonnas.
- Kanna kannusKiiritusravi: Kanna kannus on luukoe kasv kannaluul, mis võib põhjustada kannavalu. Röntgenravi võib olla üks ravivõimalus valu ja põletiku vähendamiseks kanna kannuse piirkonnas.
- Basalioomi röntgenteraapia: Basaliom on pahaloomuline nahakasvaja tüüp, mis võib esineda keha erinevates osades, sealhulgas näol. Röntgenteraapiat saab basaloomravis kasutada vähirakkude hävitamiseks ja nende kasvu takistamiseks.
- Alahuule röntgenravi: röntgenravi saab kasutada pahaloomuliste kasvajate, näiteks huulevähi raviks. Kiiritusravi eesmärk on sel juhul kasvaja hävitamine või suuruse vähendamine ja selle kasvu takistamine. Sõltuvalt kasvaja ja patsiendi eripäradest võidakse kasutada erinevaid kiiritusravi vorme.
- Röntgenravi hemangioomide korral: hemangioomid on vaskulaarsed massid, mis võivad tekkida nahas või organites. Röntgenravi võib olla üks hemangioomide ravimeetodeid, eriti juhtudel, kui need võivad põhjustada probleeme, nagu verejooks või surve ümbritsevatele kudedele.
- Selgroo röntgenravi: Selgroo röntgenravi võib kasutada teatud selgroo kasvajate või haiguste, näiteks seljavähi või vähi metastaaside raviks. Kiiritusravi eesmärk on sel juhul kasvaja kahandamine või hävitamine ja sümptomite leevendamine.
- Röntgenravi osteomüeliidi korral: Osteomüeliit on luude ja aju nakkav põletikuline haigus. Röntgenravi saab osteomüeliidi vastu võitlemiseks kasutada koos teiste ravimeetoditega, näiteks antibiootikumide ja kirurgiaga. Kiiritusravi aitab hävitada baktereid ja leevendada põletikku.
Oluline on märkida, et röntgenteraapial võivad olla kõrvaltoimed ja riskid ning seda tuleks teha kogenud meditsiinitöötajate järelevalve all. Raviplaan ja annus sõltuvad iga patsiendi konkreetsest haigusest ja kliinilistest tunnustest. Seetõttu peaksite oma arstiga konsulteerima, et saada üksikasju röntgenteraapia kasutamise võimalikkuse kohta teie konkreetsel juhul.
Ettevalmistus
Röntgenravi ettevalmistus võib varieeruda sõltuvalt ravitava vähi tüübist ja asukohast ning konkreetsest patsiendist. Tavaliselt hõlmab ettevalmistus aga järgmisi samme:
- Onkoloogi konsultatsioon: Enne röntgenravi alustamist konsulteerite onkoloogiga. Arst analüüsib teie meditsiinilisi andmeid, määrab teie vähi staadiumi ja otsustab, kas röntgenravi sobib teie juhtumile.
- Raviplaani koostamine: Teie arst ja spetsialistide meeskond töötavad välja individuaalse röntgenravi plaani, mis võtab arvesse kasvaja suurust, kuju ja asukohta ning patsiendi tervist.
- Röntgeni- ja kompuutertomograafia: Kasvaja täpseks asukoha määramiseks ja ravi planeerimiseks võib vaja minna röntgeni-, kompuutertomograafia- või magnetresonantstomograafiat. Need uuringud aitavad arstidel vähki ja ümbritsevaid kudesid paremini visualiseerida.
- Toitumine: Sõltuvalt kasvaja asukohast võite enne ravi alustamist vajada teatud toitumissoovitusi. Näiteks kui kiiritusravi suunatakse kõhupiirkonda, võidakse teil soovitada teatud toidud ajutiselt oma toidust välja jätta.
- Teatud ravimite ja toidulisandite vältimine: Arst võib paluda teil ajutiselt peatada teatud ravimite, näiteks antikoagulantide ja toidulisandite kasutamise, mis võivad kiiritusravi tulemusi mõjutada.
- Täpse positsioneerimise märgistus: Mõnel juhul võidakse teie nahale panna märgistusi, et tagada iga protseduuri ajal täpne positsioneerimine.
- Psühholoogiline ettevalmistus: Kiiritusravi võib olla emotsionaalselt ja füüsiliselt kurnav. Psühholoogiline tugi ja nõustamine aitavad teil stressi ja ärevusega toime tulla.
- Arsti soovituste järgimine: Oluline on rangelt järgida kõiki arsti soovitusi ja raviplaani. See hõlmab röntgenteraapia seanssidel osalemist ettenähtud aegadel ning kõigi dieedi ja ravimite võtmise lõpetamise juhiste järgimist.
Teie arst ja meditsiinimeeskond selgitavad teile üksikasjalikult kõiki röntgeniravi ettevalmistamise ja läbiviimisega seotud samme. Oluline on arutada nendega kõiki oma küsimusi ja muresid, et saaksite raviks valmistuda ning muuta selle võimalikult tõhusaks ja ohutuks.
Tehnika kiiritusravi
Röntgenteraapia tehnika hõlmab järgmisi põhietappe:
Ravi planeerimine:
- Diagnoos: Patsiendile tehakse esmalt diagnostiline test, et määrata kasvaja või kahjustatud koe suurus ja levik. See võib hõlmata kompuutertomograafiat (KT), magnetresonantstomograafiat (MRI) ja muid hariduslikke diagnostilisi meetodeid.
- Sihtpiirkonna määramine: Radioloogid ja onkoloogid määravad kiiritatava kasvaja ja koe täpse asukoha.
Raviplaani koostamine:
- Doosi väljatöötamine: spetsialistid määravad kasvaja hävitamiseks või vähendamiseks vajaliku kiirgusdoosi, minimeerides samal ajal mõju ümbritsevatele tervetele kudedele.
- Trajektoori arvutamine: Kasvaja suurust ja lokaliseerimist arvesse võttes määratakse ravi ajal kasutatavate kiirte optimaalne trajektoor.
Röntgenravi läbiviimine:
- Patsient asetatakse ravimasina, tavaliselt lineaarse gaasipedaali, lauale.
- Spetsialistid tagavad patsiendi täpse positsioneerimise, kasutades spetsiaalseid kinnitusvahendeid, näiteks maske, patju või spetsiaalseid seelikuid.
- Lineaarne gaasipedaal tekitab röntgenikiirte, mis suunatakse raviplaanis määratud sihtpiirkonda. Kiired läbivad nahka ja kiiritavad seejärel sihtpiirkonda.
- Ravi võib kesta vaid paar minutit ja seda tehakse iga päev nädalate või kuude jooksul, olenevalt raviplaanist.
Järelevalve ja kontroll:
- Patsient on ravi ajal pideva meditsiinilise järelevalve all. Selleks, et tagada kiirte täpne sihtmärk, kasutatakse selliseid kontrollmeetodeid nagu reaalajas pildistamine (nt röntgenfluoroskoopia).
- Ravi kohandatakse vastavalt vajadusele, lähtudes kasvaja suurusest ja selle ravivastusest.
Tulemuste hindamine:
- Pärast ravi lõppu hinnatakse ravi efektiivsust näiteks korduvate diagnostiliste testide abil, et teha kindlaks, kas kasvaja suurus on vähenenud või vähirakud on hävinud.
Röntgenravi tehakse range meditsiinilise järelevalve ja kontrolli all, välistades doosid ja minimeerides kokkupuudet ümbritsevate kudedega. See maksimeerib ravi efektiivsust minimaalsete kõrvaltoimetega. [ 3 ]
Sõltuvalt kiirte parameetritest ja omadustest, samuti nende allika kaugusest patsiendist, on röntgenteraapiat mitut tüüpi:
- Pindmine röntgenteraapia (pindmine röntgenteraapia): Selle tehnika puhul kasutatakse röntgenikiirte abil pindmisi kasvajaid või nahahaigusi, näiteks basalioomi või nahavähki. Kiirte allikas on kehapinna lähedal.
- Lühikese vahemaa röntgenteraapia (ortovolt-röntgenteraapia): see meetod kasutab keskmise energiaga röntgenikiirgust, et ravida kasvajaid, mis asuvad veidi sügavamal naha all. Kiirte allikas asub patsiendist teatud kaugusel.
- Kaugröntgenravi (teleteraapia): Kaugröntgenravi puhul asub kiirte allikas patsiendist märkimisväärsel kaugusel ja röntgenkiired suunatakse kasvajale väljastpoolt. See on kõige levinum kiiritusravi tüüp ja seda kasutatakse erinevat tüüpi kasvajate raviks.
- Pika fookusega röntgenteraapia (megavoltsiga röntgenteraapia): see meetod kasutab suure energiaga (megavoltsiga) röntgenikiiri ja suudab tungida sügavamale kudedesse, muutes selle sügaval asuvate kasvajate ravis tõhusamaks. [ 4 ]
- Sügav röntgenteraapia (süvaröntgenteraapia): see tehnika töötati välja teatud tüüpi vähi raviks, mis asuvad sügaval elundites, näiteks pehmete kudede kihtides.
- Orthovoltage röntgenteraapia (kilovoltsusega röntgenteraapia): see on lühikese vahemaaga röntgenteraapia variatsioon, mis kasutab madalama energiaga (kilovoltsusega) röntgenikiirgust.
Röntgenravi tüübid
Siin on mõned peamised röntgenikiirguse tüübid:
- Väline kiiritusravi: see on kiiritusravi kõige levinum meetod. Väline kiirgusallikas (kiiritusaparaat) suunatakse patsiendi keha kindlale piirkonnale kasvaja kiiritamiseks. Seda meetodit kasutatakse mitmesuguste vähivormide korral ja seda saab kasutada nii radikaalseks raviks kui ka palliatiivseks otstarbeks.
- Sisemine kiiritusravi (brahhüteraapia): Selle meetodi puhul paigutatakse kiirgusallikas otse kasvaja sisse või selle lähedale. See võimaldab sihtpiirkonda suunata suurema kiiritusravi doosi, minimeerides samal ajal mõju ümbritsevale koele. Brahhüteraapiat kasutatakse näiteks eesnäärme- või emakakaelavähi raviks.
- Tomoteraapia: see on kaasaegne välise kiiritusravi meetod, mis ühendab röntgenikiirguse ja kompuutertomograafia (KT). Tomoteraapia võimaldab kasvajat täpsemalt kiiritada, minimeerides samal ajal mõju tervetele kudedele.
- Intensiivsusmoduleeritud kiiritusravi (IMRT): IMRT on välise kiiritusravi täiustatud vorm, kus kiirguskiiri reguleeritakse nii, et nende intensiivsust ja suunda saab muuta, võimaldades täpsemat kiiritusravi doosi kujundamist ja kasvaja kiiritamist, minimeerides samal ajal külgnevate organite ja kudede koormust.
- Stereotaktiline radiokirurgia (SRS) ja stereotaktiline kiiritusravi (SRT): need meetodid on mõeldud väikeste kasvajate või metastaaside raviks ajus ja teistes organites või nende lähedal. Need võimaldavad ühe või mitme seansi jooksul manustada suuri kiirgusdoose täpselt väga väikesele alale.
Röntgenravi meetodi valik sõltub kasvaja tüübist, selle asukohast, haiguse staadiumist, patsiendi üldisest seisundist ja muudest teguritest.
Protseduuri vastunäidustused
Nagu igal meditsiinilisel protseduuril, võib ka kiiritusravil olla vastunäidustusi. Need võivad varieeruda sõltuvalt patsiendi konkreetsest seisundist ja kiiritusravi eesmärgist. Siin on mõned kiiritusravi levinumad vastunäidustused:
- Rasedus: Kiiritusravi võib kahjustada arenevat loodet ja seetõttu seda tavaliselt rasedatele ei tehta. Kui ravi on kiireloomuline, tuleb patsiendi ja spetsialistidega põhjalikult arutada riske ja eeliseid.
- Südame-veresoonkonna haigused: Raske südame- ja veresoonkonnahaigusega patsientidel võib röntgenravi olla piiratud, kuna protseduur võib suurendada südame koormust.
- Immuunpuudulikkusega patsiendid: nõrgenenud immuunsusega patsiendid, näiteks HIV-positiivsed või immunosupressiivseid ravimeid võtvad patsiendid, võivad olla kiiritusravi kõrvaltoimete suhtes haavatavamad.
- Tõsine üldine nõrkus või kurnatus: Liiga nõrgad patsiendid ei pruugi röntgenravi taluda ja see võib nende seisundit halvendada.
- Varasem kiiritusravi: Mõnedel patsientidel, kes on varem saanud kiiritusravi, võib olla piiranguid korduva kiiritusravi saamisele samas piirkonnas.
- Erilised meditsiinilised seisundid: Patsientidel, kellel on teatud seisundid, näiteks aktiivsed infektsioonid või raske põletik ravitavas piirkonnas, võivad olla ka vastunäidustused.
Need on vaid üldised näited vastunäidustustest ning onkoloog või radioloog peab iga juhtumit eraldi kaaluma, hinnates patsienti ja tehes otsuse kiiritusravi sobivuse ja ohutuse kohta.
Tagajärjed pärast menetlust
Röntgeniravi protseduuri järgsed mõjud võivad varieeruda sõltuvalt paljudest teguritest, sealhulgas kiiritusravi annusest, kiirituspiirkonnast, kasvaja tüübist, patsiendi seisundist ja muust. Enamasti võivad patsiendid oodata nii ajutisi kui ka pikaajalisi mõjusid. Siin on mõned neist:
Ajutised kõrvaltoimed:
- Väsimus ja nõrkus.
- Naha punetus või ärritus kiirituspiirkonnas.
- Lokaliseeritud valu või ebamugavustunne.
- Maitsetundlikkuse või isu muutused.
- Juuste väljalangemine kiiritatud piirkonnas (alopeetsia).
- Suurenenud infektsioonirisk: Kiiritusravi võib pärssida luuüdi funktsiooni ja nõrgestada immuunsüsteemi, mis suurendab infektsioonide riski.
- Veresoonte ja kudede kahjustus: Mõnel juhul võib röntgenravi kahjustada ümbritsevaid veresooni ja kudesid, mis võib põhjustada verejooksu või valulikke sümptomeid.
- Pikaajalised tagajärjed:
- Teisese kasvaja teke kiirituspiirkonnas.
- Krooniliste haiguste tekkimise oht tulevikus.
- Naha muutused (näiteks armistumine või pigmentatsioon).
Oluline on märkida, et enamik röntgenravi kõrvaltoimeid on ajutised ja vähenevad pärast ravi lõppu. Pikaajalised mõjud, näiteks sekundaarsete kasvajate tekkerisk, võivad ilmneda aastaid hiljem ja vajavad arstide pikaajalist järelvalvet.
Iga patsient on ainulaadne ja röntgenravi mõjud on erinevad. Arstid jälgivad patsienti hoolikalt ning hoiatavad võimalike riskide ja kõrvaltoimete eest raviplaani väljatöötamisel ja protseduurijärgsete hooldussoovituste andmisel. Patsiendid peaksid kõiki võimalikke tulemusi ja probleeme oma arstiga üksikasjalikult arutama, et nad saaksid olla valmis ning vajadusel vajalikku tuge ja ravi saada.
Tüsistused pärast protseduuri
Radioteraapia (kiiritusravi) võib põhjustada mitmesuguseid tüsistusi ja nende iseloom võib sõltuda paljudest teguritest, sealhulgas kasvaja tüübist, asukohast, kiiritusravi annusest ja individuaalsest patsiendist. Tüsistused võivad olla ajutised või pikaajalised. Siin on mõned võimalikud tüsistused:
- Naha punetus ja ärritus: Kui röntgenravi suunatakse nahapinna lähedale piirkonda, võib patsiendil tekkida naha punetus, kuivus, sügelus või isegi põletustunne. Need sümptomid on tavaliselt ajutised ja kaovad pärast ravi lõppu.
- Väsimus ja nõrkus: Kiiritusravi võib põhjustada väsimust ja nõrkust, eriti ravi ajal. See võib olla tingitud mõjust tervetele kudedele ja immuunsüsteemile.
- Juuste väljalangemine: Kui peanahale manustatakse röntgenravi, võib see põhjustada ajutist või püsivat juuste väljalangemist avatud alal.
- Seedehäired: Röntgenravi mao piirkonnas võib põhjustada seedeprobleeme, iiveldust, oksendamist, kõhulahtisust või isuhäireid.
- Uroloogilised tüsistused: vaagnapiirkonna kiiritusravi võib mõjutada urogenitaalsüsteemi funktsiooni ja põhjustada uroloogilisi sümptomeid.
- Hingamisprobleemid: Röntgenravi rinnaku piirkonnas võib põhjustada hingamisprobleeme, eriti kui see on suunatud kopsudele.
- Nahainfektsioonid: Harvadel juhtudel võib kiiritusravi suurendada nahainfektsioonide riski kiirituspiirkonnas.
- Pikaajalised tüsistused: Mõned tüsistused võivad tekkida mitu aastat pärast röntgenravi lõppu, näiteks radioindutseeritud kasvajad (kiiritusravi põhjustatud sekundaarsed kasvajad) ja pikaajalised muutused kudedes ja organites.
Oluline on märkida, et raviarst peaks andma üksikasjalikku teavet võimalike tüsistuste kohta ning hindama röntgenravi riske ja eeliseid iga üksikjuhu puhul eraldi.
Hoolitsege pärast protseduuri
Pärast röntgenteraapia protseduuri on oluline järgida oma tervishoiutöötaja soovitusi, et tagada ohutu taastumine ja minimeerida võimalikke kõrvaltoimeid. Siin on mõned üldised juhised röntgenteraapia järgseks hoolduseks:
- Jääge jälgimise alla: Pärast iga röntgeniteraapia seanssi võite jääda mõneks ajaks arsti järelevalve alla, et jälgida teie seisundit ja hinnata ravivastust.
- Vältige kiiritatud piirkonnale ebavajalikku survet: Oluline on vältida kiiritatud nahapiirkonnale ebavajalikku survet, hõõrdumist või hõõrumist. See aitab vältida nahaärritust ja -kahjustusi.
- Nahahooldus: Kui teie nahk on kiiritatud, kasutage õrnaid ja rasvavabu nahahooldustooteid. Ärge kasutage kiiritatud alal seepi ega kosmeetikat ilma arstiga nõu pidamata.
- Vältige päikese käes viibimist: Kiiritatud nahk võib olla päikesevalguse suhtes tundlikum. Seetõttu vältige otsest päikesevalgust ja kasutage õues viibides kõrge SPF-iga päikesekaitsekreemi.
- Mõelge toitumisele: pidage kinni tervislikust toitumisest ja jooge piisavalt vedelikku. See aitab kudede taastumist ja leevendab ravi kõrvaltoimeid.
- Võtke retseptiravimeid: Kui teile on välja kirjutatud valuvaigisteid või kõrvaltoimeid leevendavaid ravimeid, järgige arsti juhiseid ja võtke neid vastavalt plaanipärasele ajale.
- Säilita oma emotsionaalne heaolu: röntgeniteraapia võib olla füüsiliselt ja emotsionaalselt nõudlik protseduur. Säilita oma emotsionaalne heaolu, suhelda oma lähedastega ja vajadusel konsulteeri psühholoogi või psühhoterapeudiga.
- Järgige oma arsti soovitusi: Oluline on regulaarselt oma tervishoiutöötajaga suhelda ja järgida kõiki tema soovitusi röntgenravi järgse hoolduse ja jälgimise kohta.
- Jälgige kõrvaltoimeid: kui teil tekib pärast röntgenravi uusi sümptomeid või kõrvaltoimeid, teavitage sellest oma arsti. Mõned kõrvaltoimed võivad vajada spetsiifilist ravi.
Pidage meeles, et röntgenravi järgne hooldus on individuaalne ja võib teie seisundist ja raviplaanist olenevalt erineda. Eduka taastumise tagamiseks ja ravi efektiivsuse maksimeerimiseks järgige oma tervishoiutöötaja soovitusi.
Kiiritusravi uurimisega seotud autoriteetsete raamatute ja uuringute loetelu
- "Kiiritusravi põhimõtted ja praktika" - autor Charles M. Washington (aasta: 2020)
- "Kiiritusravi planeerimine" - autor Gunilla C. Bentel (aasta: 2015)
- "Kliiniline kiiritusonkoloogia" - autorid Leonard L. Gunderson, Joel E. Tepper (aasta: 2015)
- "Kiiritusravi vähi korral" - autor dr Brian L. Ang (aasta: 2021)
- "Kiiritusravi füüsika" - autor William R. Hendee (aasta: 2004)
- "Kiiritusonkoloogia: küsimustepõhine ülevaade" - autor Borislav Hristov (aasta: 2013)
- "Kiiritusravi õppejuhend: kiiritusraviarsti ülevaade" - autor Amy Heath (aasta: 2020)
- "Kiiritusravi mõju: tõenduspõhine juhend toksilisuse ohjamiseks" - Bridget F. Koontz, Robert E. Fitch, Andrzej Niemierko (aasta: 2016)
- "Kiiritusravi füüsika" - autorid Faiz M. Khan, John P. Gibbons (aasta: 2014)
- "Sissejuhatus radioloogiateadustesse ja patsiendihooldusse" - autorid Arlene M. Adler, Richard R. Carlton (aasta: 2021)
- "Kliinilise magnetresonantstomograafia füüsika õpetamine piltide abil" - autorid Val M. Runge, Wolfgang Nitz (aasta: 2017)
- "Radiobioloogia radioloogile" - autorid Eric J. Hall, Amato J. Giaccia (aasta: 2018)
Kirjandus
- Maria Makarova, Ortovolts-kiiritusravi osteoartriidi ravis, LAP Lambert Academic Publishing, 2014.
- Kiiritusdiagnostika ja -ravi alused. Riiklik kiiritusdiagnostika ja -ravi käsiraamat. Toimetanud SK Ternovoy, GEOTAR-Media, 2013.

