Artikli meditsiiniline ekspert
Uued väljaanded
Transmuraalne müokardiinfarkt
Viimati vaadatud: 29.06.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
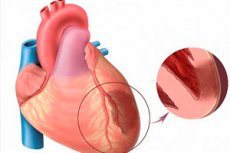
Ägeda müokardiinfarkti all peame silmas üht kõige ähvardavamat südameisheemia vormi. See on teatud müokardi piirkonna isheemiline nekroos, mis tekib südamelihase hapnikuvajaduse ja selle veresoonte tegeliku transpordi taseme tasakaalustamatuse tagajärjel. Transmuraalset müokardiinfarkti peetakse omakorda eriti raskeks patoloogiaks, kui nekrootilised fookused kahjustavad kogu vatsakese seina paksust, alates endokardist kuni epikardini. Patoloogia on alati äge ja laiaulatuslik, kulmineerudes infarktijärgse kardioskleroosi tekkega. Sümptomid on tüüpilise infarkti pildiga võrreldes selgelt väljendunud (erandiks on südame tagumise seina infarkt, mis sageli kulmineerub varjatult). Prognoos sõltub otseselt erakorralise arstiabi õigeaegsusest. [ 1 ]
Epidemioloogia
Südame-veresoonkonna haigusi peetakse paljudes maailma majanduslikult arenenud piirkondades patsientide kõige levinumaks surmapõhjuseks. Näiteks Euroopa riikides sureb igal aastal südamepatoloogiatesse üle nelja miljoni inimese. Märgitakse, et enam kui pooled surmaga lõppenud juhtudest on otseselt seotud selliste riskiteguritega nagu kõrge vererõhk, rasvumine, suitsetamine ja madal füüsiline aktiivsus.
Müokardiinfarkt kui südame isheemiatõve keeruline kulg on praegu täiskasvanute peamine puude põhjus, mille suremus on 11%.
Transmuraalne infarkt mõjutab sagedamini 40–60-aastaseid mehi. Naised kannatavad seda tüüpi infarkti all 1,5–2 korda harvemini.
Viimastel aastatel on transmuraalse patoloogia esinemissagedus suurenenud noortel patsientidel vanuses 20-35 aastat.
Transmuraalne müokardiinfarkt on üks raskemaid ja eluohtlikumaid seisundeid, haiglas suremus ulatub sageli 10–20%-ni. Kõige sagedamini esineb ebasoodsat tulemust patsientidel, kellel esineb samaaegselt suhkurtõbi, hüpertensioon, samuti korduvate infarktihoogude korral.
Põhjused transmuraalne müokardiinfarkt
Valdaval enamusel patsientidest on transmuraalse infarkti teke seotud pärgarteri peamise tüve või haru sulgumisega. Selle häire ajal tekib müokardis verevarustuse puudus, suureneb hüpoksia, mis süveneb südamelihase koormuse suurenemisega. Müokardi funktsionaalsus väheneb, teatud osa koest läbib nekroosi.
Koronaarluumeni otsene ahenemine toimub sellistel põhjustel nagu:
- Krooniline veresoonkonna patoloogia – ateroskleroos, millega kaasneb kolesterooli elementide (naastude) ladestumine veresoonte seintele – on müokardiinfarkti esinemise kõige sagedasem tegur. Seda esineb 95% transmuraalse infarkti surmaga lõppenud juhtudest. Ateroskleroosi tavaliseks tunnuseks peetakse vere lipiidide taseme tõusu. Infarkti tüsistuste risk suureneb dramaatiliselt, kui veresoone valendik on blokeeritud 75% või rohkem.
- Verehüüvete teke ja liikumine veresoontes – veresoonte tromboos – on vähem levinud, kuid veel üks võimalik koronaarvereringe verevoolu blokeerimise põhjus. Trombid võivad koronaarvõrku siseneda vasakust vatsakesest (kus need tekivad kodade virvenduse ja klapipatoloogia tõttu) või avatud foramen ovale kaudu.
Spetsiifilistesse riskirühmadesse kuuluvad inimesed, kellel on süvenenud pärilik eelsoodumus (perekonnas esinevad südame- ja veresoonkonna patoloogiad), samuti tugevad suitsetajad ja üle 50–55-aastased inimesed. S[ 2 ]
Ateroskleroosi tekkele kaasaaitavad negatiivsed tegurid on järgmised:
- Ebaõige toitumine;
- Ainevahetushäired, rasvumine;
- Ebapiisav füüsiline aktiivsus, hüpodünaamia;
- Diagnoositud arteriaalne hüpertensioon;
- Igasugune diabeet;
- Süsteemsed patoloogiad (peamiselt vaskuliit).
Riskitegurid
Süda reageerib alati ägedalt igale vereringehäirele ja hüpoksiale. Kui pärgarteri veresoone valendik on blokeeritud ja alternatiivset verevoolu pole võimalik tagada, hakkavad südame müotsüüdid - müokardirakud - kahjustatud piirkonnas poole tunni jooksul surema.
Koronaarvõrgu aterosklerootiliste protsesside tagajärjel tekkinud vereringehäire 98% juhtudest saab transmuraalse müokardiinfarkti "süüdlaseks".
Ateroskleroos võib mõjutada ühte või mitut pärgarterit. Kahjustatud veresoone ahenemine on erinev - verevoolu blokeerimise astme ja ahenenud segmendi pikkuse järgi. Kui inimese vererõhk tõuseb, kahjustub endoteeli kiht, aterosklerootiline naast küllastub verega, mis seejärel hüübib ja moodustab trombi, mis süvendab olukorda vaba veresoone valendikuga.
Verehüüve tekib tõenäolisemalt:
- Aterosklerootilise naastu kahjustuse piirkonnas;
- Endoteeli kahjustuse piirkonnas;
- Arteriaalse veresoone ahenemise kohas.
Suurenev müokardi nekroos võib olla erineva suurusega ja transmuraalne nekroos provotseerib sageli lihaskihi rebenemist. Sellised tegurid nagu aneemia, nakkus-põletikulised protsessid, palavik, endokriinsed ja ainevahetushaigused (sh kilpnäärme patoloogiad) süvendavad müokardi isheemiat. [ 3 ]
Transmuraalse müokardiinfarkti tekke kõige olulisemad riskifaktorid on järgmised:
- Vere lipiidide tasakaalutus;
- Pikaajaline või raske suitsetamine;
- Diabeet;
- Suurenenud vererõhk;
- Igasugune rasvumise aste;
- Psühhosotsiaalsed aspektid (sagedane stress, depressioon jne);
- Hüpodünaamia, liikumise puudumine;
- Ebaõige toitumine (suure hulga loomsete rasvade ja transrasvade tarbimine taimse toidu vähese tarbimise taustal);
- Alkoholi kuritarvitamine.
"Väikesteks", suhteliselt haruldasteks riskiteguriteks peetakse:
- Podagra;
- Foolhappe puudus;
- Psoriaas.
Müokardiinfarkti kulgu võivad oluliselt süvendada sellised tegurid nagu:
- Mees olemisest;
- Trombolüüs;
- Äge südame isheemiatõbi;
- Suitsetamine;
- Pärilik südame isheemiatõve süvenemine;
- Vasaku vatsakese puudulikkus;
- Kardiogeenne šokk;
- Ventrikulaarsed rütmihäired;
- Atrioventrikulaarne blokaad;
- Teine südameatakk;
- Vanadus.
Pathogenesis
Infarkti arengu protsess jätkub müokardi püsivate muutuste ja müotsüütide surma tekkega.
Müokardiinfarkti tüüpiliseks ilminguks on elektrokardiograafiliselt tuvastatud ebanormaalsed Q-löögid, mis ületavad normi kestuse ja amplituudi poolest, samuti R-löökide amplituudi kerge suurenemine rindkere juhtmetes. Q- ja R-hamba amplituudide suhe määrab debridemendi sügavuse. See tähendab, et mida sügavam on Q ja madalam R, seda väljendunud on nekroosi aste. Transmuraalse nekroosiga kaasneb R-sälkude kadumine ja QS-kompleksi fikseerumine.
Enne koronaartromboosi teket mõjutab aterosklerootilise naastu endoteelikihti, millega kaasneb trombogeensete verefaktorite (tromboksaan A2 jne) taseme tõus. Seda soodustavad hemodünaamilised häired, veresoonte toonuse järsud muutused ja katehhoolamiiniindeksite kõikumised.
Aterosklerootilise naastu kahjustus koos selle tsentraalse nekroosi ja ekstramuraalse tromboosiga, samuti väikese stenoosiga, lõpeb sageli kas transmuraalse infarkti või äkksurma sündroomi tekkega. Eriti altid on rebenemisele värsked aterosklerootilised massid, mis sisaldavad suures koguses aterogeenseid lipoproteiine.
Müokardi kahjustuse teke tekib kõige sagedamini hommikueelsetel tundidel, mida seletatakse koronaarveresoonkonna toonuse ööpäevaste muutuste ja katehhoolamiinide taseme muutustega.
Transmuraalse infarkti teke noores eas võib olla tingitud kaasasündinud pärgarterite defektidest, infektsioosse endokardiidi põhjustatud embooliast, südame müksoomidest, aordistenoosist, erütreemiast jne. Nendel juhtudel on südamelihase hapnikuvajaduse ja selle vereringesüsteemi kaudu toimuva varustuse vahel terav tasakaalutus. Transmuraalset nekroosi süvendab hüperkatehhooleemia.
Ilmselgelt on enamikul ägeda transmuraalse müokardiinfarkti juhtudel põhjuseks koronaarveresoonte stenootiline ateroskleroos, tromboos ja pikaajaline oklusioonspasm.
Sümptomid transmuraalne müokardiinfarkt
Transmuraalse infarkti kliiniline pilt läbib mitu etappi, mis erinevad üksteisest sümptomaatiliselt.
Esimene staadium on prodromaalne ehk preinfarkt, mis kestab umbes nädala ja on seotud stressi või füüsilise ülekoormusega. Selle perioodi sümptomatoloogiat iseloomustab stenokardiahoogude ilmnemine või süvenemine, mis muutuvad sagedasemaks ja raskemaks: tekib ebastabiilne stenokardia. Ka üldine heaolu muutub. Patsiendid hakkavad kogema motiveerimata nõrkust, väsimust, meeleolu langust, ärevust, unehäireid. Valuvaigistid, mis varem aitasid valu leevendada, ei näita nüüd enam efektiivsust.
Seejärel, kui abi ei osutata, tekib patoloogia järgmine – äge – staadium. Selle kestust mõõdetakse südamelihase isheemiast kuni esimeste nekroosi tunnusteni (tavaline kestus – pool tundi kuni paar tundi). See staadium algab südamevalu puhanguga, mis kiirgub ülajäsemetesse, kaela, õlga või käsivarde, lõualuusse, abaluule. Valu võib olla kas pidev (püsiv) või lainetav. Autonoomse närvisüsteemi stimulatsiooni tunnused on järgmised:
- Äkiline nõrkus, õhupuudus;
- Äge surmahirmu tunne;
- "märjaks" higistamine;
- Hingamisraskused isegi puhkeolekus;
- Iiveldus (võimalik, et kuni oksendamiseni).
Tekib vasaku vatsakese puudulikkus, mida iseloomustab õhupuudus ja pulsirõhu langus, millele järgneb südame astma või kopsuödeem. Võimalik tüsistus on kardiogeenne šokk. Arütmiad esinevad valdaval enamusel patsientidest.
Esimesed märgid
Esimesed transmuraalse infarkti "kellad" ilmuvad enamasti paar tundi või isegi päeva enne rünnaku tekkimist. Inimesed, kes on oma tervise suhtes tähelepanelikud, võivad neile tähelepanu pöörata ja õigeaegselt arstiabi otsida.
Kõige tõenäolisemad eelseisva patoloogia tunnused:
- Valu rinnus esinemine aeg-ajalt või vahetult pärast füüsilist aktiivsust, tugevaid emotsionaalseid seisundeid ja kogemusi;
- Stenokardiahoogude sagedasem esinemine (kui neid varem oli);
- Ebastabiilse südame tunne, tugev südamelöök ja pearinglus;
- Nitroglütseriini toime puudumine (valu rinnus ei ole kontrolli all, kuigi ravim aitas varem).
Oluline on mõista olukorra tõsidust: kõigist registreeritud transmuraalse infarkti juhtudest on vähemalt 20% surmaga lõppenud esimese 60 minuti jooksul pärast rünnakut. Ja meedikute süü siin reeglina ei ole. Surm saabub patsiendi või tema lähedaste viivituse tõttu, kes ei kiirusta arstidega ühendust võtma ega kutsu õigeaegselt kiirabi. Tuleb meeles pidada, et kui perekonnas on inimene, kellel on suurenenud südameataki risk, peaksid kõik lähedased inimesed südameataki tekkimise ajal selgelt teadma oma tegevuse algoritmi.
Transmuraalset müokardiinfarkti võib kahtlustada üsna tugeva ja püsiva valusündroomi järgi. Valulikud ilmingud - pigistav, torkiv - on tunda rinnus, võivad "tagasi kerida" ülajäsemesse (sagedamini vasakusse), õla- või kaelapiirkonda, keha külgedele või abaluudesse. Lisamärgid, millele tuleks tähelepanu pöörata:
- Tunne, et hingamiseks pole piisavalt õhku;
- Hirmutunne, eelaimus omaenda surmast;
- Suurenenud higistamine;
- Naha kahvatus.
Üks müokardiinfarkti eristavaid tunnuseid tavalisest stenokardiahoost on see, et valusündroom ei kao iseenesest puhkeolekus, ei kao pärast nitroglütseriini imendumist ja kestab kauem kui 15–20 minutit. [ 4 ]
Etapid
Morfoloogiliste tunnuste kohaselt on müokardiinfarkti kulgu kolm etappi (diagnoosireal on neid harva näidatud, kuna patoloogia kestus on sobivam määrata päevades):
- Isheemia staadium (veidi varem nimetati seda ägeda fokaalse isheemilise müokardi düstroofia staadiumiks) - kestab kuni 6-12 tundi.
- Nekroosi staadium - kestab kuni 1-2 nädalat.
- Organisatsiooni etapp - kestab kuni 4 nädalat või rohkem.
Vormid
Sõltuvalt patoloogilise fookuse lokaliseerimisest eristatakse selliseid transmuraalse infarkti tüüpe:
- Eesmise seina kahjustus (eesmine, anterosuur, anterolateraalne, anteroseptaalne transmuraalne infarkt);
- Tagumise (alumise) seina kahjustus (alumine, inferolateraalne, alumine tagumine, diafragmaalne infarkt);
- Apikaalsed-lateraalsed, ülemised-lateraalsed, basaalsed-lateraalsed kahjustused;
- Tagumised, külgmised, tagumised-basaalsed, posterolateraalsed, tagumised-vaheseina kahjustused;
- Massiivne parema vatsakese infarkt.
Patoloogilise nekrootilise protsessi leviku järgi on lisaks transmuraalsele ka teisi infarkti fookuste tüüpe:
- Sisemine;
- Subepikardiaalne;
- Subendokardiaalne.
Enamikul patsientidel diagnoositakse transmuraalsed ja subendokardiaalsed kahjustused.
Sõltuvalt kahjustuse ulatusest eristatakse:
- Mikronekroos (teise nimega fokaalne nekroos);
- Pindmine nekroos;
- Suure fokaalse nekroos (omakorda jagatud väikeseks, keskmiseks ja ulatuslikuks variandiks).
Müokardi eesmise seina transmuraalne infarkt on sagedamini seotud vasaku pärgarteri põhitüve või selle haru - eesmise laskuva arteri - oklusiooniga. Patoloogiaga kaasneb sageli ventrikulaarne ekstrasüstool või tahhükardia, supraventrikulaarne arütmia. Juhtivushäired on tavaliselt stabiilsed, kuna need on seotud juhtivussüsteemi struktuuride nekroosiga.
Alumise müokardi seina transmuraalne infarkt mõjutab diafragmaga külgnevaid alasid - tagumise seina diafragmaatilist osa. Mõnikord nimetatakse sellist infarkti tagumiseks diafragmaatiliseks, diafragmaatiliseks või alumiseks. Selline kahjustus esineb sageli kõhu tüübi järgi, mistõttu probleemi aetakse sageli segi selliste haigustega nagu äge pimesoolepõletik või pankreatiit.
Vasaku vatsakese äge transmuraalne müokardiinfarkt esineb valdavas enamuses transmuraalsetest kahjustustest. Nekroosi fookus võib paikneda eesmises, tagumises või alumises seinas, tipus, vatsakestevahelises vaheseinas või hõlmata mitut tsooni samaaegselt. Parem vatsake on suhteliselt harva mõjutatud ja kodad veelgi harvemini.
Transmuraalne anterolateraalne müokardiinfarkt on üks vasaku vatsakese kahjustuse vorme, mille puhul elektrokardiogrammil on näha suurenenud Q-hammas I, aVL, V4-6 juhtmetes, samuti ST-segmendi nihkumine ülespoole isolatsioonist ja negatiivne koronaarne T-hammas. Vasaku vatsakese külgseina eesmine külg on mõjutatud diagonaalsete arterite või vasaku tsirkumfleksarteri harude oklusiooni tõttu.
Transmuraalne inferolateraalne müokardiinfarkt on eesmise laskuva arteri või ümbrise arteriaalse tüve oklusiooni tagajärg.
Külgseina transmuraalne müokardiinfarkt tekib diagonaalse arteri või vasaku ümberringfleksse arteri posterolateraalse haru oklusiooni tagajärjel.
Transmuraalset eesmise vaheseina müokardiinfarkti iseloomustab nekrootilise fookuse paiknemine vasaku vatsakese eesmise seina paremas osas ja vatsakestevahelise vaheseina eesmises osas, mis on ka vasaku vatsakese parem sein. Kahjustuse tagajärjel liiguvad erutusvektorid taha ja vasakule, mistõttu iseloomulikke elektrokardiograafilisi muutusi täheldatakse ainult parempoolsetes rindkere juhtmetes.
Suure fokaalse transmuraalse müokardiinfarkti ehk ulatusliku müokardiinfarkti ehk MI patoloogilise QS-iga on kõige ohtlikum patoloogia tüüp, millel on patsiendile väga tõsised ja eluohtlikud tagajärjed. Ulatuslik transmuraalne müokardiinfarkt ei jäta patsientidele praktiliselt mingeid võimalusi.
Tüsistused ja tagajärjed
Transmuraalse infarkti tüsistused pole kahjuks haruldased. Nende teke võib haiguse prognoosi dramaatiliselt muuta. Kõige sagedasemate kõrvaltoimete hulka kuuluvad kardiogeenne šokk, rasked rütmihäired ja äge südamepuudulikkus.
Valdav enamus hilinenud tulemustest on tingitud sidekoe tsooni moodustumisest surnud südamekoe piirkonnas. Prognoosi saab südamekirurgiaga suhteliselt parandada: operatsioon võib hõlmata aortokoronaarset šuntimist, perkutaanset koronaarangiograafiat jne.
Kahjustatud piirkonna sidekoe asendamine takistab müokardi täielikku kokkutõmbumist. Tekivad juhtivushäired, südame väljundmaht muutub. Tekib südamepuudulikkus, organid hakkavad kogema tõsist hüpoksiat.
Südame maksimaalseks kohanemiseks uute töötingimustega on vaja aega ja intensiivseid rehabilitatsioonimeetmeid. Ravi peaks olema pidev, füüsilist koormust tuleks suurendada järk-järgult ja spetsialisti hoolika järelevalve all.
Mõned kõige levinumad hilinenud tüsistused on järgmised:
- Südame aneurüsm (südameseina struktuurimuutus ja punnimine koti kujul, mis viib vere väljavoolu vähenemiseni ja südamepuudulikkuse süvenemiseni);
- Trombemboolia (võib tekkida füüsilise tegevusetuse või meditsiiniliste nõuannete mittetäitmise tõttu);
- Südamefunktsiooni krooniline puudulikkus (tekkib vasaku vatsakese kontraktiilse aktiivsuse kahjustuse tagajärjel, mis avaldub jalgade turses, õhupuuduses jne).
Transmuraalse infarkti järgsete tüsistuste risk püsib patsiendil kogu elu. Eriti sageli tekib patsientidel korduv hoog või retsidiiv. Ainus viis selle arengu vältimiseks on regulaarselt kardioloogi külastada ja täpselt järgida kõiki tema soovitusi.
Transmuraalne müokardiinfarkt on väga raske patoloogia, mis tüsistuste korral patsiendile peaaegu mingit võimalust ei jäta. Kõige levinumad tagajärjed:
- Rütmilise südametegevuse häired (kodade virvendus, ekstrasüstoolsed arütmiad, paroksüsmaalne tahhükardia). Sageli sureb patsient vatsakeste virvenduse tekkimisel, mis omakorda muutub virvenduseks.
- Südamepuudulikkuse süvenemine koos vasaku vatsakese düsfunktsiooniga ja selle tagajärjel kopsuturse, kardiogeenne šokk, vererõhu järsk langus, neerufiltratsiooni blokeerimine ja - surm.
- Kopsuarteriaalne trombemboolia, mis põhjustab kopsupõletikku, kopsuinfarkti ja surma.
- Südametamponaad müokardi rebenemise ja vere rebenemise tõttu perikardiõõnde. Enamikul neist juhtudest patsient sureb.
- Äge koronaararteri aneurüsm (armi paisumine), millele järgneb süvenev südamepuudulikkus.
- Tromboendokardiit (fibriini ladestumine südameõõnde koos selle edasise eraldumise ja insuldiga, mesenteeriline tromboos jne).
- Postinfarkti sündroom, mis hõlmab perikardiidi, artriidi, pleuriidi jne teket.
Nagu praktika näitab, sureb suurim osa transmuraalse müokardiinfarkti läbinud patsientidest varases (vähem kui 2 kuud) infarktijärgses staadiumis. Ägeda vasaku vatsakese puudulikkuse esinemine halvendab prognoosi oluliselt. [ 5 ]
Diagnostika transmuraalne müokardiinfarkt
Diagnostilised meetmed tuleks läbi viia nii kiiresti kui võimalik. Samal ajal ei tohiks diagnoosi täielikkust unarusse jätta, sest paljude haigustega, mitte ainult südamepatoloogiatega, võib kaasneda sarnane kliiniline pilt.
Esmane protseduur on elektrokardiograafia, mis näitab koronaararterite oklusiooni. Oluline on pöörata tähelepanu sümptomatoloogiale - eriti väljendunud valu rinnus, mis kestab 20 minutit või kauem ja mis ei reageeri nitroglütseriini manustamisele.
Muud asjad, millele tähelepanu pöörata:
- Krambile eelnevad patoloogilised tunnused;
- valu "tagasilöök" kaelas, lõualuus, ülajäsemetes.
Transmuraalse infarkti valu on sagedamini intensiivne, samal ajal võivad esineda hingamisraskused, teadvushäired, minestus. Transmuraalsel kahjustusel puuduvad spetsiifilised tunnused. Võimalik on südame löögisageduse ebaregulaarsus, brady või tahhükardia, niiske häälekähedus.
Instrumentaalne diagnoos peaks esiteks olema elektrokardiograafia: see on peamine uurimismeetod, mis paljastab sügava ja laienenud Q-hamba, vähenenud R-amplituudi, ST-segmendi elevatsiooni isoliini kohal. Mõne aja pärast täheldatakse negatiivse T-hamba moodustumist, ST-segmendi langust.
Lisameetodina saab kasutada koronarograafiat. See on eriti täpne meetod, mis võimaldab mitte ainult tuvastada koronaarveresoonte oklusiooni trombi või aterosklerootilise naastu poolt, vaid ka hinnata vatsakeste funktsionaalset võimekust, avastada aneurüsme ja dissektsioone.
Kohustuslikud on ka laboratoorsed testid – kõigepealt määratakse KFK (kreatiinfosfokinaas-MB) MB fraktsioon – müokardi fraktsioon kogu kreatiinfosfokinaasist (müokardiinfarkti arengu spetsiifiline näitaja). Lisaks määratakse südame troponiinid (kvantitatiivne uuring) ja müoglobiini tase.
Praeguseks on välja töötatud ka teisi uusi indikaatoreid, mis aga pole veel laialdaselt kasutusel. Nendeks on rasvhappeid siduv valk, müosiini kerged ahelad ja glükogeeni fosforülaas BB.
Haiglaeelsel tasandil kasutatakse aktiivselt diagnostilist immunokromatograafilist testimist (kiirtestid), mis aitavad kiiresti määrata biomarkereid troponiini, müoglobiini ja kreatiinkinaas-MB. Kiirtesti tulemust saab hinnata juba kümne minutiga. [ 6 ]
Äge transmuraalne müokardiinfarkt EKG-s
Klassikalist elektrokardiograafilist pilti infarkti korral esindab patoloogiliste Q-hammaste ilmumine, mille kestus ja amplituud on normaalsest suuremad. Lisaks on rindkere juhtmetes R-löökide amplituudi nõrk suurenemine.
Südamelihase nekroosist tingitud patoloogilised Q-hambad visualiseeritakse 2–24 tundi pärast kliiniliste ilmingute algust. Ligikaudu 6–12 tundi pärast algust ST-segmendi elevatsioon langeb ja Q-hambad muutuvad vastupidi intensiivsemaks.
Patoloogiliste Q-sälkkude teket seletatakse surnud struktuuride elektrilise ergutuse võime kaotusega. Vasaku vatsakese eesmise seina postnekrootiline hõrenemine vähendab samuti selle potentsiaali, mille tulemusel on eelis parema vatsakese ja vasaku vatsakese tagumise seina depolarisatsioonivektoritel. See toob kaasa vatsakeste kompleksi esialgse negatiivse hälbe ja patoloogiliste Q-hammaste moodustumise.
Surnud südamekoe depolarisatsioonipotentsiaali vähenemine aitab kaasa ka R-löökide amplituudi vähenemisele. Infarkti ulatust ja levikut hinnatakse ebanormaalsete Q-hambaga juhtmete arvu ja vähenenud R-hamba amplituudiga juhtmete järgi.
Nekroosi sügavust hinnatakse Q- ja R-löökide amplituudide vahelise seose järgi. Sügavam Q ja madalam R näitavad väljendunud nekroosiastet. Kuna transmuraalne müokardiinfarkt haarab otseselt kogu südameseina paksust, kaovad R-hambad. Salvestati ainult naastu negatiivne kuju, mida nimetatakse QS-kompleksiks. [ 7 ]
Transmuraalse müokardiinfarkti elektrokardiograafilised tunnused |
Elektrokardiogrammil (tavaliselt rindkere juhtmetes) on näha ebanormaalseid Q-sälke ja QS-komplekse. Samad muutused võivad esineda müokardi haaratusega endokardiidi, mädase ja aseptilise müokardiidi, kardiomüopaatia, progresseeruva lihasdüstroofia jne korral. Oluline on teha kvalitatiivne diferentsiaaldiagnoos. |
Diferentseeritud diagnoos
Transmuraalset müokardiinfarkti eristatakse sageli teistest rinnaku taga esineva valusündroomi põhjustest. See võib olla dissekteeriv rindkere aordi aneurüsm, kopsuemboolia, äge perikardiit (peamiselt viirusliku etioloogiaga), intensiivne radikulaarne sündroom. Diagnoosimise ajal pöörab spetsialist tingimata tähelepanu ateroskleroosi riskifaktorite olemasolule, valusündroomi iseärasustele ja kestusele, patsiendi organismi reaktsioonile valuvaigistite ja vasodilataatorite kasutamisele ning vererõhu väärtustele. Hinnatakse objektiivse uuringu, elektrokardiogrammi, ehhokardiogrammi ja laboratoorsete testide tulemusi. [ 8 ]
- Aordi aneurüsmi dissekteerimist iseloomustab valu esinemine sagedamini abaluude vahel. Valu näitab nitraadiresistentsust ja anamneesis on arteriaalne hüpertensioon. Sel juhul ei ole ilmseid elektrokardiograafilisi muutusi, südamemarkerite indeksid on normaalsed. Esineb intensiivne leukotsütoos ja vasaku rindkere nihe vasakule. Diagnoosi selgitamiseks on lisaks ette nähtud ehhokardiograafia, kontrastainega aortograafia ja kompuutertomograafia.
- Perikardiit nõuab hoolikat analüüsi varasemate hingamisteede nakkushaiguste kohta. Pange tähele valu muutusi sisse- ja väljahingamisel või erinevates kehaasendites, perikardi hõõrdumise kahinaid ja mittedünaamilisi südamemarkereid.
- Osteokondroosi ja pleksiidi kordumise korral kaasneb valu rinnakuluu küljel. Valu sõltub patsiendi kehahoiakust ja hingamisliigutustest. Palpatsioonil selgub äärmise valuaistingu punkt närvilõpmete väljumistsoonis.
- Kopsuembooliat iseloomustab tugevam valu kui transmuraalset infarkti. Sageli esineb paroksüsmaalne hingamisraskus, kollaps ja ülakeha punetus. Elektrokardiograafiline pilt sarnaneb alumise lokaliseerimise müokardi infarktikahjustusega, kuid paremal pool esineb südamekambrite ägeda ülekoormuse ilminguid. Ehhokardiograafia ajal täheldatakse intensiivset kopsuhüpertensiooni.
- Ägeda kõhu pildiga kaasnevad kõhukelme ärrituse tunnused. Leukotsütoos on tugevalt väljendunud.
Transmuraalset müokardiinfarkti eristatakse ka ägeda pankreatiidi, hüpertensiivse kriisiga.
Kellega ühendust võtta?
Ravi transmuraalne müokardiinfarkt
Terapeutiliste sekkumiste järjestikused eesmärgid peaksid olema järgmised:
- Valu leevendamine;
- Südamelihase verevarustuse taastamine;
- Müokardi koormuse vähendamine ja selle hapnikuvajaduse vähenemine;
- Transmuraalse fookuse suuruse piiramine;
- Tüsistuste tekke ennetamine.
Valu leevendamine võimaldab parandada patsiendi heaolu ja normaliseerida närvisüsteemi. Fakt on see, et tugeva valu poolt esile kutsutud liigne närviline aktiivsus aitab kaasa südame löögisageduse tõusule, vererõhu tõusule ja veresoonte resistentsuse suurenemisele, mis veelgi süvendab müokardi koormust ja suurendab südamelihase hapnikuvajadust.
Valusündroomi kõrvaldamiseks kasutatavad ravimid on narkootilised valuvaigistid. Neid manustatakse intravenoosselt.
Müokardi piisava verevarustuse taastamiseks tehakse koronarograafia, trombolüüs (trombolüütiline) ravi ja aortokoronaarne šunteerimine.
Arteri läbitavuse taastamiseks stendi või ballooni abil ja verevoolu normaliseerimiseks kombineeritakse koronarograafiat stendi või ballooni angioplastiaga.
Trombolüütiline ravi aitab taastada ka venoosse (koronaarse) verevoolu. Protseduur seisneb sobivate trombolüütiliste ravimite intravenoosses süstimises.
Aortokoronaarne šunteerimine on üks kirurgilistest võimalustest koronaarverevarustuse taastamiseks ja optimeerimiseks. Šundioperatsiooni käigus loob kirurg möödaviigu veresoone, mis võimaldab verevoolu müokardi kahjustatud piirkondadesse. Seda operatsiooni saab teha nii erakorralise kui ka plaanilise protseduurina, olenevalt olukorrast.
Südame koormuse vähendamiseks ja hüpoksia minimeerimiseks on ette nähtud järgmised ravimirühmad:
- Orgaanilised nitraadid - aitavad kaasa valu kõrvaldamisele, piiravad nekrootilise fookuse levikut, vähendavad transmuraalse infarkti suremust, stabiliseerivad vererõhku (algselt manustatakse intravenoosselt tilguti, mõne aja pärast viiakse üle ravimite tabletivormile);
- β-adrenoblokaatorid - võimendavad nitraatide toimet, takistavad arütmiate ja vererõhu tõusu teket, vähendavad müokardi hüpoksia raskust, vähendavad füüsiliste tüsistuste (eriti vatsakeste rebenemise) riski.
Kui patsiendil tekivad tüsistused, näiteks kopsuödeem, kardiogeenne šokk, südamejuhtivuse häired, kohandatakse raviskeemi individuaalselt. Tuleb tagada füüsiline ja vaimne meelerahu.
Transmuraalse infarktiga patsientide ravi iga etapp viiakse läbi vastavalt teatud skeemidele ja protokollidele. Abiravimitena võib välja kirjutada:
- Trombotsüütidevastased ravimid - vähendavad trombotsüütide agregatsiooni, pärsivad verehüüvete teket. Enamikul transmuraalse infarkti juhtudest määratakse patsientidele kahekordne trombotsüütidevastane ravi, mis seisneb kahe trombotsüütidevastase ravimi versiooni samaaegses võtmises aasta jooksul.
- Angiotensiini konverteeriva ensüümi inhibiitorid - aitavad stabiliseerida vererõhku, ennetavad südame deformatsiooni.
- Kolesteroolivastased ravimid (statiinid) - kasutatakse lipiidide ainevahetuse parandamiseks, madala tihedusega lipoproteiinide ja kolesterooli taseme alandamiseks - ateroskleroosi progresseerumise potentsiaalsed markerid.
- Antikoagulandid - takistavad verehüüvete teket.
Ravimiteraapiat täiendavad tingimata üldised taastavad meetmed - eelkõige nõuab see hoolikat puhkuse ja voodirežiimi järgimist, toitumisharjumuste muutmist (terapeutiline tabel nr 10 JA), füüsilise aktiivsuse järkjärgulist laienemist.
Esimese 24 tunni jooksul pärast rünnakut tuleb patsienti hoida voodis. Küsimused motoorse aktiivsuse järkjärgulise taastamise kohta arutatakse raviarstiga individuaalselt. Kopsu staasi vältimiseks on soovitatav harjutada hingamisharjutusi.
Toidukogus on piiratud, vähendades kalorisisaldust 1200-1500 kcal-ni. Loomsed rasvad ja sool on välistatud. Menüüd laiendavad taimne toit, kaaliumi sisaldavad tooted, teraviljad, mereannid. Samuti on piiratud vedeliku tarbimine (kuni 1-1,5 liitrit päevas).
Tähtis: patsient peaks täielikult loobuma suitsetamisest (nii aktiivsest kui ka passiivsest) ja alkoholi tarvitamisest.
Pärast transmuraalset infarkti näidatakse inimesele kohustuslikku kardioloogi dispansereid. Alguses toimub jälgimine kord nädalas, seejärel kaks korda kuus (esimese kuue kuu jooksul pärast rünnakut). Kuue kuu pärast piisab kardioloogi igakuisest külastamisest. Arst viib läbi läbivaatuse, teeb kontroll-elektrokardiograafiat ja koormusteste. [ 9 ]
Kirurgiline ravi
Transmuraalse infarkti kirurgiline ravi võib olla avatud (ligipääs rindkere sisselõike kaudu) ja perkutaanne (hõlmab sondeerimist läbi arteriaalse veresoone). Teist tehnikat kasutatakse üha enam selle efektiivsuse, vähese trauma ja minimaalsete tüsistuste tõttu.
Levinumad perkutaansete operatsioonide tüübid:
- Veenide stentimine on spetsiaalse laiendava elemendi paigutamine veresoone ahenemiskohta. Stent on silindriline võrk, mis on valmistatud spetsiaalsest plastist või metallist. See viiakse sondi abil vajalikku veresoone piirkonda, kus seda laiendatakse ja jäetakse. Selle ravi ainus võimalik oluline tüsistus võib olla retrotromboos.
- Ballooniga veresoonte plastika on stendi paigaldamisega sarnane protseduur, kuid võrgusilindri asemel sisestab sond spetsiaalse ballooniraami, mis soovitud veresoone piirkonda jõudes paisub ja laiendab veresooni, taastades seeläbi normaalse verevoolu.
- Laserekskimeerne veresoonte plastika - hõlmab fiiberoptilise sondi kasutamist, mis koronaararteri kahjustatud segmendile viimisel juhib laserkiirgust. Kiired omakorda mõjutavad trombi ja hävitavad selle, tänu millele taastub vereringe.
Avatud südameoperatsiooni praktika on mõistlik patsientidel, kellel on täielik arteriaalne oklusioon, kui stendi paigaldamine pole võimalik või kui esineb kaasuvaid koronaarpatoloogiaid (nt südamerikke). Sellises olukorras tehakse šunteerimisoperatsioon, paigaldades möödavoolu veresoonte rajad (autoimplantaatide või sünteetiliste materjalidega). Operatsioon viiakse läbi südameseiskumise ja AIC ("kunstliku vereringe") kasutamise korral või töötaval organil.
Tuntakse järgmist tüüpi möödaviike:
- Rinnanäärme koronaararteri - šundina kasutatakse sisemist rindkere arteriaalset veresooni, mis on vähem altid aterosklerootilistele muutustele ja millel puuduvad klapid nagu veenil.
- Aortokoronaarne - šundina kasutatakse patsiendi enda veeni, mis õmmeldakse koronaararteri ja aordi külge.
Igasugune südameoperatsioon on potentsiaalselt ohtlik protseduur. Operatsioon kestab tavaliselt mitu tundi. Esimesed kaks päeva viibib patsient intensiivravi osakonnas spetsialistide pideva järelevalve all. Tüsistuste puudumisel viiakse ta tavalisse osakonda. Taastusravi perioodi iseärasused määratakse individuaalselt.
Ärahoidmine
Transmuraalse infarkti ennetamise meetmed on suunatud potentsiaalselt kahjulike tegurite negatiivse mõju vähendamisele inimkehale. Eriti oluline on haigete inimeste korduva rünnaku ennetamine. Lisaks ravimite toetamisele peaksid nad järgima mitmeid meditsiinilisi soovitusi, sealhulgas toitumise muutmist, füüsilise aktiivsuse ja elustiili korrigeerimist.
Seega võib ennetamine olla primaarne (inimestele, kellel pole varem olnud transmuraalset ega muud infarkti) ja sekundaarne (müokardiinfarkti kordumise vältimiseks).
Kui inimene kuulub südame-veresoonkonna patoloogia tekke riskirühma, siis on talle ette valmistatud järgmised soovitused:
- Suurendage füüsilist aktiivsust.
Hüpodünaamia võib esile kutsuda palju südame-veresoonkonna probleeme. Südame toonuse toetamine on eriti vajalik üle 35–40-aastastele inimestele. Südant saab lihtsalt ja tõhusalt tugevdada igapäevase kõndimise, sörkjooksu, ujumise ja jalgrattasõiduga.
- Täielikult loobuda halbadest harjumustest.
Suitsetamine ja alkoholi joomine on kahjulik kõigile, olenemata nende esialgsest tervislikust seisundist. Ja südame-veresoonkonna patoloogiatega inimestele on alkohol ja sigaretid kategooriliselt vastunäidustatud. Ja see pole lihtsalt sõnad, vaid tõestatud fakt.
- Söö kvaliteetset ja õiget toitumist.
Toitumine on meie üldise tervise ja veresoonkonna tervise alus. Oluline on tarbida võimalikult vähe praetud toite, loomseid rasvu, sünteetiliste asendajatega tooteid, transrasvu, suures koguses soola. Soovitatav on laiendada toidusedelit köögiviljade, roheliste, puuviljade, pähklite, marjade, mereandidega.
- Väldi stressi negatiivseid mõjusid, otsi rohkem positiivseid emotsioone.
Soovitav on võimalusel vältida liigset emotsionaalset stressi ja šokke. Murele ja ärevusele kalduvatel inimestel, kes võtavad olukordi sageli "südamele lähedal", on soovitatav võtta rahusteid (pärast arstiga konsulteerimist).
- Jälgige vererõhunäite.
Sageli provotseerib vererõhu tõus protsesse, mis viivad järgnevate spasmide ja veresoonte valendiku ummistuseni. Selliste tüsistuste vältimiseks peaksite iseseisvalt jälgima vererõhku, võtma arsti poolt õigeaegselt välja kirjutatud antihüpertensiivseid ravimeid.
- Kontrolli veresuhkru taset.
Suhkurtõvega patsientidel on probleeme veresoonte seinte seisundiga, mis haiguse tõttu muutuvad hapramaks ja kergesti ummistuvaks. Patoloogiliste intravaskulaarsete protsesside tekke vältimiseks on vaja regulaarselt konsulteerida endokrinoloogiga, läbida ravi ja püsida süstemaatilise meditsiinilise kontrolli all (jälgida veresuhkru väärtusi).
- Külastage regulaarselt kardioloogi.
Inimesi, kellel on risk transmuraalse infarkti või muude südamehaiguste tekkeks, peaksid süstemaatiliselt (1-2 korda aastas) läbi vaatama perearst ja kardioloog. See soovitus on eriti oluline üle 40-45-aastaste patsientide puhul.
Teisene ennetamine on transmuraalse infarkti korduva rünnaku ennetamine, mis võib patsiendile surmaga lõppeda. Sellised ennetavad meetmed hõlmavad järgmist:
- Teatage oma arstile kõigist kahtlastest sümptomitest (isegi suhteliselt ohututest);
- Arsti ettekirjutuste ja nõuannete järgimine;
- Piisava füüsilise aktiivsuse, toitumise ja elustiili kohandamise tagamine;
- Töötegevuse tüübi valik, mis ei nõua liigset füüsilist koormust ja millega ei kaasne psühho-emotsionaalseid šokke.
Prognoos
Kardiovaskulaarsüsteemi patoloogiad on suremuse suurenemise kõige sagedasem tegur. Transmuraalne müokardiinfarkt on isheemilise südamehaiguse kõige ohtlikum tüsistus, mida ei ole võimalik ohjeldada isegi vaatamata diagnostiliste ja terapeutiliste meetodite pidevale täiustamisele.
Rünnakujärgne ellujäämine sõltub paljudest teguritest – esiteks arstiabi kiirusest, samuti diagnoosi kvaliteedist, inimese üldisest tervislikust seisundist ja vanusest. Lisaks sõltub prognoos haiglaravi kestusest alates rünnaku algusest, südamekoe kahjustuse ulatusest, vererõhu väärtustest jne.
Kõige sagedamini hindavad eksperdid elulemust üheks aastaks, millele järgnevad kolm, viis ja kaheksa aastat. Enamikul juhtudel, kui patsiendil ei ole neerupatoloogiaid ja suhkurtõbe, peetakse kolmeaastast elulemust realistlikuks.
Pikaajalise prognoosi määravad peamiselt ravi kvaliteet ja täielikkus. Suurim surmarisk on teatatud esimese 12 kuu jooksul pärast rünnakut. Patsiendi surma peamised tegurid on:
- Infarkti kordumine (kõige levinum);
- Krooniline müokardi isheemia;
- Äkksurma sündroom;
- Kopsuemboolia;
- Äge vereringehäire ajus (insult).
Nõuetekohaselt läbi viidud rehabilitatsioonimeetmed mängivad prognoosi kvaliteedis olulist rolli. Rehabilitatsiooniperioodil peaksid olema järgmised eesmärgid:
- Tagada kõik tingimused organismi taastumiseks, selle kohanemiseks standardkoormustega;
- Parandada elukvaliteeti ja sooritusvõimet;
- Vähendage tüsistuste, sealhulgas retsidiivide riski.
Kvaliteetsed rehabilitatsioonisekkumised peaksid olema järjestikused ja katkematud. Need koosnevad järgmistest etappidest:
- Statsionaarne periood - algab patsiendi vastuvõtmise hetkest intensiivravi või intensiivravi osakonda ja edasi kardioloogia või veresoonte osakonda (kliinikusse).
- Taastusravikeskuses või sanatooriumis viibimine - kestab kuni 4 nädalat pärast südameatakki.
- Ambulatoorne periood - hõlmab kardioloogi, rehabilitoloogi, LFK instruktori ambulatoorset järelkontrolli (aasta jooksul).
Seejärel jätkab patsient taastusravi iseseisvalt, kodus.
Eduka taastusravi aluseks on mõõdukas ja järjepidev füüsiline aktiivsus, mille skeemi töötab arst välja individuaalselt. Pärast teatud harjutuste tegemist jälgib spetsialist patsiendi seisundit ja hindab seda mitmete kriteeriumide alusel (eriti olulised on nn koormustestid). [ 10 ]
Lisaks füüsilisele aktiivsusele hõlmab rehabilitatsiooniprogramm ravimite toetamist, elustiili korrigeerimist( toitumise muutmine, kehakaalu kontroll, halbade harjumuste kõrvaldamine, lipiidide ainevahetuse jälgimine).Integreeritud lähenemisviis aitab vältida tüsistuste teket ja kohandada kardiovaskulaarsüsteemi igapäevaste tegevustega.
Transmuraalset müokardiinfarkti iseloomustab kõige ebasoodsam prognoos, mida seletatakse suremuse suurenenud tõenäosusega isegi haiglaeelses staadiumis. Umbes 20% patsientidest sureb esimese nelja nädala jooksul pärast rünnakut.

