Artikli meditsiiniline ekspert
Uued väljaanded
Adenoidid
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
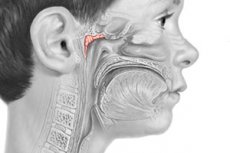
Adenoidid (adenoidsed taimestikud) - neelu mandlite hüpertroofia, mis tekib teatud tingimustel. Kõige sagedamini esineb 2-10-aastastel lastel.
Waldeyer-Pirogovi lümfoidse neelurõnga osana olev neelu mandlil, millel on kõik immunokompetentsete organite omadused, täidab olulist kaitsvat ja immunoloogilist funktsiooni keha kohanemisel keskkonnateguritega.
Epidemioloogia
Adenoide diagnoositakse enam kui 90% -l varases ja eelkoolieas lastest. Adenoidiidi korral, mis on reaktsioon ülemiste hingamisteede põletikulisele protsessile, ei ole sobivat ravi, mistõttu need suurenevad suhteliselt kiiresti, mis viib ninahingamise järsu häireni ja ENT-organite, samuti teiste organite ja kehasüsteemide kaasuvate haiguste tekkeni.
Krooniline adenoidiit, millega kaasneb neelumandlite hüpertroofia, mõjutab peamiselt 3–10-aastaseid lapsi (70–75%), ülejäänud haigused esinevad vanemas eas. Neelumandlite hüpertroofia võib esineda küpses, eakatel ja isegi vanas eas, kuid need vanusekategooriad moodustavad keskmiselt mitte rohkem kui 1% juhtudest.
Põhjused adenoidid
Väikelastel võib adenoidkoe hüpertroofiat kuni teatud vanuseni seostada füsioloogilise nähtusega, mis peegeldab kaitsesüsteemi teket mikroorganismide tungimise teel õhuvooluga ülemistesse hingamisteedesse.
Ühe barjääristruktuuri osana reageerib adenoidkude nakkuslikele mõjudele esmalt kompenseerivate võimete mobiliseerimisega. Aja jooksul häirub lümfoidkoe füsioloogilise regenereerimise protsess ning atroofiliste reaktiivsete ja seejärel regenereeruvate folliikulite arv hakkab järk-järgult suurenema.
Adenoidide põhjused on mitmekesised, kuid enamasti on nende aluseks infektsioon, mis tungib mandlite parenhüümi väljastpoolt (näiteks stafülokokiga nakatunud emapiima kaudu) ja põhjustab selle kaitsvat hüpertroofiat. Sageli provotseerivad adenoidide kiiret kasvu lapsepõlves esinevad infektsioonid (leetrid, sarlakid, läkaköha, difteeria, punetised jne). 2-3% juhtudest võivad adenoidsed vegetatsioonid nakatuda MBT-ga lastel, kellel on erineva lokalisatsiooniga tuberkuloos. Teatud rolli adenoidide esinemises võib mängida süüfilise infektsioon. Nii avastas A. Marfan 57-st kliiniliselt diagnoositud "adenoidsete vegetatsioonide" imikust 28-l kaasasündinud süüfilis ja 11 lapsel määrati selle haiguse esinemine väga tõenäoliseks. Kõige sagedamini esineb neelumandlite hüpertroofia ja kroonilise adenoidiidi teke aga lümfidiateesiga, mida iseloomustavad süsteemsed morfoloogilised ja funktsionaalsed muutused lümfisüsteemi organites, mis avalduvad absoluutse ja suhtelise lümfotsütoosina veres, lümfisõlmede ja ninaneelu lümfoidsete moodustiste suurenemisena. Viimane asjaolu soodustab neelumandlite infektsiooni teket ja selle edasist hüpertroofiat. Sageli tuvastatakse lümfidiateesiga ka harknääre suurenemine. Nagu Yu.E. Veltishchev (1989) märgib, iseloomustab lümfidiateesi all kannatavaid lapsi suur kehakaal, kuid nad on tuhmid, organismi vähenenud vastupanuvõimega infektsioonidele. Nad on kahvatud, õrna, kergesti vigastatava nahaga, emakakaela mikropolüadeeniaga, neelu hüpertrofeerunud lümfoidsete moodustistega, sagedamini ja kõige sagedamini neelumandlites. Neil tekivad sageli ägedad hingamisteede haigused, tonsilliit, keskkõrvapõletik, trahheobronhiit, kopsupõletik ja kergesti tekib stridor. Sageli on adenoidid sellistel lastel kombineeritud aneemia ja kilpnäärme talitlushäiretega. On teada juhtumeid, kus lümfidiateesiga lastel on äkksurm, mis on seotud sümpaatilise-neerupealise süsteemi puudulikkuse ja neerupealise koore hüpofunktsiooniga, mis on iseloomulikud seda tüüpi diateesile. Samal ajal leitakse lähisugulastel adenoide, kroonilist tonsilliiti ja muid lümfisüsteemi hüperplaasia ja puudulikkuse tunnuseid.
Riskitegurid
Adenoidkoe hüpertroofia soodustavateks teguriteks võivad olla vanusega seotud immunoloogiliste protsesside ebatäiuslikkus, neelu põletikulised haigused, mitmesugused laste nakkushaigused ja lapse organismi suurenenud allergiseerumine sagedaste ägedate hingamisteede viirusinfektsioonide, endokriinsete häirete, hüpovitaminoosi, põhiseaduslike kõrvalekallete, seeninfektsioonide, ebasoodsate sotsiaalsete ja elutingimuste, kiirguse ja muud tüüpi kiirguse tõttu, mis vähendavad organismi reaktsioonivõimet. Adenoidide suurenemine on üks organismi kohanemise ilminguid muutunud tingimustega vastusena olulisele funktsionaalsele stressile sagedaste põletikuliste protsesside tagajärjel. Neelu mandlite hüpertroofia üheks põhjuseks peetakse tsütokiinisüsteemi häireid, mis toimivad immuunsuse regulaatoritena, eriti põletikulist protsessi koos neerupealise koore kihi hüpofunktsiooniga.
Pathogenesis
Ninahingamise ajal on sissehingatava õhu teel paiknev esimene üksik lümfadenoidne moodustis, mis sisaldab antigeeni moodustavaid elemente ja mitmeid atmosfääri kahjulikke aineid, neelumandel (B. S. Preobraženski ja A. K. Minkovsky pidasid õigemaks nimetada seda lümfadenoidset moodustist "nina-neelu mandliks") või adenoidvegetatsioonid (neelumandel ehk 3. mandel). Normaalse neelumandli paksus on 5–7 mm, laius 20 mm ja pikkus 25 mm. Kolmanda mandli avastas inimestel in vivo esmakordselt J. Szermak 1860. aastal ning kroonilise hüpertroofilise adenoidiidi kliinilist pilti kirjeldasid G. Luschka 1869. aastal ja Mayer 1870. aastal. Just Mayer nimetas patoloogiliselt hüpertroofeerunud neelumandlit "adenoidvegetatsiooniks".
Makroskoopiliselt ilmub see piki oma pikkust kulgevate harjadena, mille vahel on sooned. Sooned lõpevad tahapoole, koondudes ühes punktis, moodustades omamoodi koti, mis G. Lushka sõnul on kunagi eksisteerinud hüpofüüsi kanali rudiment. Neelumandlid on hästi arenenud ainult lapsepõlves. Sündides võib neelumandlil olla erinev välimus. Nii eristas L. Testut vastsündinutel kolme tüüpi neelumandleid - lehvikukujulised väikeste lümfoidsete harjadega, suurte lümfoidsete harjadega (circum-valata) tüüpi ja tüüpi, millel on lümfoidsete harjade pinnal paiknevad täiendavad graanulid.
Lapsepõlves tunduvad adenoidsed vegetatsioonid pehmed ja elastsed, kuid aja jooksul muutuvad nad tihedamaks, kuna osa lümfoidkoest asendub sidekoega, kus algab nende involutsiooniprotsess. Neelumandlid on rikkalikult vaskulariseeritud, neis asuvad limanäärmed eritavad suures koguses lima, mis sisaldab leukotsüüte, lümfotsüüte ja makrofaage. Alates 12. eluaastast hakkab neelumandlid järk-järgult vähenema ning 16–20. eluaastaks jäävad tavaliselt alles vaid väikesed adenoidkoe jäänused ning täiskasvanutel tekib sageli nende täielik atroofia. Kui neelumandlites tekivad patoloogilised muutused, suureneb see hüperplaasia ehk lümfadenoidsete moodustiste tõelise hüpertroofia tõttu. Seetõttu säilitab neelumandlite hüpertroofia korral sama morfoloogilise struktuuri kui normaalne mandel, kuid teatud kroonilisele põletikule iseloomulike tunnustega.
Morfoloogiliselt on neelumandli kujuks kahvaturoosa moodustis, mis paikneb laial alusel ninaneelu kupli piirkonnas. Hüperplaasia korral võib see ulatuda eesmiselt koaanidesse ja vomeerisse, tagapool neeluköbrusse ning lateraalselt kuulmetoru neelutaskutesse ja ninaneelu avadesse. Tavaliselt jaotatakse hüpertrofeerunud neelumandli suurused kraadideks, mis määratakse visuaalselt tagumise rinoskoopia käigus:
- I hüpertroofia aste (väike suurus) - lümfadenoidkude katab vomeri ülemise kolmandiku;
- II aste (keskmise suurusega) - lümfadenoidkude katab vomeri ülemise 2/3 (keskmise ninakonha tagumise otsa tase);
- III aste - katab täielikult koaanid (alumiste ninakonhhade tagumiste otste tase). Lisaks ninaneelu kuplis paiknevale peamisele, üksikule lümfadenoidsele moodustisele on suure kliinilise tähtsusega ka külgmised moodustised, mis tekivad limaskesta follikulaarse aparaadi hüpertroofia tagajärjel. Need täidavad sageli neelu taskuid ja kuulmistoru (munajuhade mandlite) avasid.
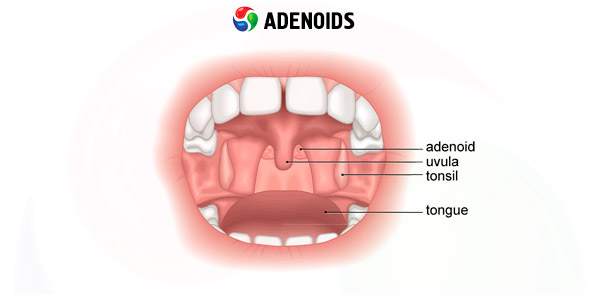
Neelumandli pind on kaetud sama limaskestaga kui teised lümfadenoidsed moodustised. Krüptid ja ülejäänud ninaneelu pind on kaetud mitmekihilise ripsmelise epiteeliga. Neelumandlit katva limaskesta hüpertroofia ja põletiku korral omandab see erkroosa või punase värvuse, mõnikord sinaka varjundiga, ning võib olla kaetud limase ja mädase eritisega, mis voolab rohkelt mööda neelu tagaseina. Adenoidide negatiivne roll ei piirdu tavaliselt ainult ninahingamise häirega, vaid seisneb ka selles, et neelumandli hüpertroofia korral on häiritud vereringe ninaõõnes ja ninaneelus, mis võib põhjustada ummistust mitte ainult ninas ja ninakõrvalkoobastes (reeglina), vaid ka hüpofüüsi-sellaarpiirkonnas, häirides seeläbi ühe olulisema endokriinnäärme, mis on tihedalt seotud hüpotalamuse ja teiste keha endokriinsüsteemidega - hüpofüüsi - funktsioone. Seega - areneva lapse keha mitmesugused somaatilised ja psühho-emotsionaalsed häired.
Sümptomid adenoidid
Peamised sümptomid on ninahingamise häired ja püsiv nohu. Enamikul lastest moodustavad adenoidid iseloomuliku näotüübi (habitas adenoideus): apaatne ilme ja kahvatu nahk, poolavatud suu, silutud nasolabiaalvoldid, kerge eksoftalmos ja rippuv alalõualuu. Näoluude moodustumine on häiritud: hambasüsteem areneb ebanormaalselt, eriti ülemise lõualuu alveolaarjätke selle ahenemise ja kiilukujulise ettepoole eendumisega; suulael on väljendunud ahenemine ja kõrge asend (gooti suulae - hüpstafiilia); ülemised lõikehambad on ebanormaalselt arenenud, nad ulatuvad oluliselt ettepoole ja paiknevad juhuslikult; hambakaaries tekib varakult; kõrge kõva suulae viib ninavaheseina kõverdumiseni ja kitsa ninaõõneni.
Laste kasv, kõne areng ning füüsiline ja vaimne areng on aeglane. Hääl kaotab kõlavuse, tekib koaanidest tingitud ninakinnisus („kinnine ninatoon“) ja haistmismeel on vähenenud. Suurenenud adenoidid takistavad normaalset hingamist ja neelamist. Ninafunktsioonid on häiritud ja tekib sinusiit. Pideva nohuga kaasnev ninaeritis ärritab nina eeskoja ja nasolaabiaalse piirkonna nahka ning eritise sagedane neelamine põhjustab seedetrakti häireid.
Pikaajaline pealiskaudne ja sagedane suuhingamine põhjustab raskekujulise raku ("kanarind") ebanormaalset arengut, aneemiat. Rahutu uni avatud suuga, millega kaasneb norskamine. Hajameelne olek, mälu ja tähelepanu nõrgenemine mõjutavad õppeedukust koolis. Pidev puhastamata külma õhu sissehingamine suu kaudu viib tonsilliidi, kroonilise tonsilliidi, larüngotraheobronhiidi, kopsupõletiku, harvemini südame-veresoonkonna talitlushäirete tekkeni. Ninaõõne limaskesta kongestiivsed muutused koos paranasaalsete siinuste aeratsiooni halvenemisega ja sekreedi väljavooluga neist aitavad kaasa nende mädasele kahjustusele. Kuulmistorude neeluava sulgumisega kaasneb koduktiivset tüüpi kuulmislangus, keskkõrva korduvate ja krooniliste haiguste teke.
Samal ajal on laste üldine seisund häiritud. Märgitakse ärrituvust, pisaravoolu, apaatiat. Esineb halb enesetunne, kahvatu nahk, toitumise vähenemine, suurenenud väsimus. Mitmed sümptomid ei ole põhjustatud ainult hingamispuudulikkusest. Need põhinevad neurorefleksi mehhanismil. Need on psühhoneuroloogilised ja reflekshäired (neuroosid), epileptiformsed krambid, bronhiaalastma, öine enurees (enurees), obsessiiv-paroksüsmaalne köha, kalduvus häälepaelte spasmidele, nägemiskahjustus, näolihaste korealaadsed liigutused.
Üldine immuunreaktsioonivõime väheneb ning adenoidid võivad muutuda ka infektsiooni ja allergia allikaks. Lapse kehas esinevad lokaalsed ja üldised häired sõltuvad ninahingamise raskuse kestusest ja raskusastmest.
Adenoidide puhul, mis täidavad kogu ninaneelu võlvi ja takistavad vaba ninahingamist, st välistavad ninaõõne resonaatori ja fonaatori funktsioonid, täheldatakse fonatsiooni rikkumist. Kaashäälikute "M" ja "N" hääldus on keeruline, need kõlavad nagu "B" ja "D". Sellist "nina" täishäälikute hääldust nimetatakse kinniseks nasaalsuseks, erinevalt avatud nasaalsusest, mis tekib pehme suulae halvatuse või selle anatoomilise puudulikkuse (armistumine, suulaelõhe jne) korral.
Adenoidide mõju kuulmetorule - nina-neelu avanemise obstruktsioon, munajuhade mandlite hüperplaasia, kuulmetoru limaskesta infektsioon (krooniline eustahiit, tubootiit) - põhjustab valdaval enamikul juhtudel perioodilist või püsivat kuulmislangust, mis põhjustab lapse arengu hilinemist, tema hajameelsust ja tähelepanematust. Väikestel lastel on munajuhade päritolu kuulmislanguse tõttu raskusi kõne omandamisega, mis on sageli moonutatud.
Pidev paks, viskoosne ninaeritis põhjustab ülahuule naha ärritust ja leotamist, selle turset ja nina eesruumi naha ekseemilisi kahjustusi.
"Adenoidsetel" lastel põhjustab pidev suu kaudu hingamine näoluustiku arengus mitmesuguseid anomaaliaid. Eriti märgatavalt muutub ülemise lõualuu kuju. See aheneb ja pikeneb ettepoole, andes sellele kiilukujulise kuju. Alveolaarjätke ja hambad ulatuvad ettepoole ja alalõualuu kaarest kaugemale, mistõttu ülemised hambad katavad alumiste hammaste vestibulaarset pinda (nn ülemine prognaatia), mis viib hambumushäireni. Kõva suulagi, mis areneb edasi, ulatub ninaõõnde sügava lohu kujul, mis meenutab gooti katedraali võlvi ("gooti" suulagi). Samal ajal jääb alalõualuu arengus maha (mikrogeenia), mis rõhutab veelgi näoluustiku deformatsiooni ja suurendab hambumushäireid.
Kui adenoide õigeaegselt ei desinfitseerita, on tüsistused vältimatud, mis avalduvad lapse somaatiliste ja vaimsete arengu arvukates häiretes, samuti meeleelundite ja siseorganite funktsioonide häiretes. Arvukad kliinilised vaatlused on aga näidanud, et adenoidide suuruse ja tüsistuste sageduse, mitmekesisuse ja raskusastme vahel puudub seos. Sageli võivad väikesed adenoidid provotseerida olulisi tüsistusi erinevatest organitest ja süsteemidest. See nähtus on seletatav asjaoluga, et adenoidse taimestiku parenhüümis on väikesed, kuid arvukad abstsesseeruvad folliikulid, mis tänu rikkalikule verevarustusele ja lümfiringele külvavad patogeenseid mikroorganisme mitte ainult lähedalasuvates anatoomilistes moodustistes, vaid ka ninaneelust kaugemale asuvates organites ja süsteemides.
Adenoidhüpertroofia on pöörduv protsess. Puberteedieas läbivad nad vastupidise arengu, kuid tekkivad tüsistused jäävad püsima ja viivad sageli puudeni.
Kus see haiget tekitab?
Etapid
Neelu mandlite hüpertroofiat on kolm astet:
- I aste - adenoidkude hõivab ninaneelu ülemise kolmandiku ja katab vomeri ülemise kolmandiku;
- II aste - adenoidkude hõivab poole ninaneelust ja katab poole vomerist;
- III aste - adenoidkude hõlmab kogu ninaneelu, katab täielikult ninakinnisuse, ulatub alumise ninakonka tagumise otsa tasemeni; palju harvemini ulatuvad suurenenud adenoidid orofarünksi luumenisse.
Tüsistused ja tagajärjed
Tüsistustest on kõige levinumad krooniline, sageli süvenenud adenoidiit, suulaemandlite äge põletik, larüngotrahheiit ja kopsupõletik, kuulmejuhade katarr, tubootiit, äge mädane keskkõrvapõletik. Väikesed lapsed ei oska ninaneelust neelu kõri ossa sattunud röga välja köhida, mistõttu nad neelavad selle alla. Sageli tekivad neil nakatunud lima neelamise tõttu seedetrakti talitlushäired.
Samuti on levinud silmahaigused, nagu blefariit, konjunktiviit ja haavandiline keratiit.
Sageli põhjustavad adenoidsed kasvajad rahhiidilaadseid skeleti arenguhäireid: kitsas "kana" rindkere, selgroo küfoos ja skolioos, alajäsemete deformatsioon jne. Need muutused on seotud adenoidide ainevahetusprotsesside sagedase häirega, mis on seotud D-hüpovitaminoosiga.
Neelumandlite hüperplaasiaga kaasneb tavaliselt selle parenhüümi krooniline põletik, kuid patogeensete mikroorganismide kogunemine selle vagudesse süvendab oluliselt põletikulist protsessi, muutes neelumandlid mädaseks käsnaks. Seda aeglast põletikku nimetatakse krooniliseks adenoidiidiks; see raskendab oluliselt adenoidismi kulgu lastel ja viib enamasti mitmesuguste mädaste tüsistusteni.
Ninaneelust lähtuv põletikuline protsess levib kergesti neelu, kõri ja bronhidesse, eriti ägeda nohu ja ülemiste hingamisteede sagedaste ning pikaajaliste põletikuliste haiguste korral. Limasmädase eritise voolamine kõrisse põhjustab püsivat köha, eriti öösel. Regionaalsed lümfisõlmed (emakakaela-, alalõua- ja kuklaluu) on sageli oluliselt suurenenud. Kroonilise adenoidiidi perioodiliselt esinevate ägenemistega kaasneb kehatemperatuuri tõus, kraapiv lokaalne valu ninaneelus, limasmädase eritise suurenemine, valu kiirgumine koljupõhja, kuklasse ja silmakoobastesse. Juba hüpertrofeerunud neelumandlid suurenevad järsult, blokeerides täielikult koaanid. Lapse üldine seisund halveneb sellistel juhtudel oluliselt. Laps muutub loiuks, ärrituvaks, nutab sageli ninaneeluvalu tõttu, kaotab isu ja oksendab sageli söömise ajal.
Teine adenoidides pesitseva infektsiooniga seotud tüsistus on äge adenoidiit, mis on retronasaalne või nasofarüngeaalne kurguvalu. Mõnel juhul esineb see tüsistus katarraalse põletikuna, harvadel juhtudel follikulaarse kurguvalu kujul. Haigus esineb tavaliselt väikelastel ja algab äkki kõrge kehatemperatuuriga (39–40 °C). Samal ajal esineb täielik ninahingamise takistus, kõrvavalu ja öine paroksüsmaalne köha. Äge adenoidiit võib tekkida spontaanselt, ilma neelumandlite patoloogilise hüperplaasiata, kuid enamasti põhjustab just mandlite nakatumine selle hüperplaasiaga selles ägeda põletikulise protsessi tekkimist. Sümptomid on tavaliselt samad, mis kroonilise adenoidiidi ägenemisel, erinevus seisneb ainult põletiku raskusastmes ja veelgi hullemas üldises seisundis, samal ajal kui regionaalsed lümfisõlmed suurenevad ja muutuvad valulikuks. Ninaneelust erituv eritis muutub rohkeks ja mädaseks. Laps lämbub nendesse sõna otseses mõttes ja kuna ta ei suuda neid välja köhida ja sülitada, neelab need alla, mis sageli põhjustab mao limaskesta ägedat põletikku ja düspeptilisi häireid. Lühema ja laiema kuulmetoru olemasolu lapsepõlves aitab kaasa infektsiooni sattumisele keskkõrva, eriti kui vanemad püüavad last õpetada nina nuuskama. Nende katsete ajal suurenenud rõhk ninaneelus hõlbustab mädase eritise sattumist keskkõrva ning tekib äge mädane keskkõrvapõletik.
Äge adenoidiit, kui tüsistusi ei teki, lõpeb nagu tavaline tonsilliit 3.-5. päeval taastumisega sobiva intensiivravi abil.
Teine tüsistuste rühm koosneb reflekshäiretest, mis A. G. Lihhatšovi (1956) arvates võivad pärineda neelumandlite närviretseptoritest või tekkida nina limaskesta samaaegsete muutuste tagajärjel. 20. sajandi keskel erinevate autorite poolt läbi viidud histoloogilised uuringud on näidanud, et neelumandlid on varustatud arvukate pulpsete ja mittepulpsete närvikiududega, samuti retseptorseadmetega, mis lõpevad nii mandli stroomas kui ka selle parenhüümis. Need närvimoodustised, reageerides ninaneelu läbivale õhuvoolule, mängivad olulist rolli kogu ülemiste hingamisteede anatoomilise piirkonna morfoloogilises arengus, kuna nad on vegetatiivsete struktuuride kaudu tihedalt seotud hüpotalamuse, hüpofüüsi ja teiste subkortikaalsete närvikeskustega, millel on oluline roll keha troofilises varustuses ja selle funktsioonide refleksregulatsioonis.
Reflekshäirete hulka võivad kuuluda öine enurees, peavalud, astmahood, larüngospasm, näolihaste koreaformsed kokkutõmbed, mis meenutavad tahtlikke lapselikke grimasse jne.
"Adenoidsete" laste neuropsühhiaatrilised häired, nagu mälukaotus, aeglane intellektuaalne areng, pidev letargia ja unisus ning tähelepanuhäire, on põhjustatud adenoidsete taimestike patoloogilisest mõjust hüpofüüsile, millel on tihedad seosed neelumandlitega, mis ei ole vahendatud ainult närvimoodustiste kaudu, vaid ka otse tänu laste embrüonaalse kraniofarüngeaalse kanali olemasolule, mis pärineb nn Lutka kotist ja viib otse hüpofüüsi. Selle kanali kaudu toimuvad vaskulaarsed ühendused hüpofüüsi eessagaraga, mis vastutab keha somaatilise arengu eest. Selle sagara hüpofunktsioon viib lapse kasvupeetuse ja seksuaalse küpsemiseni. Adenoidide eemaldamine kompenseerib seda puudust ja viib enamiku nišiga seotud reflekshäirete kõrvaldamiseni.
Diagnostika adenoidid
Hüpertroofeerunud neelu mandliga last saab ära tunda iseloomuliku välimuse järgi.
Anamnees näitab sagedasi hingamisteede viirushaigusi koos pikaajalise nohu ja järgneva subfebriili seisundiga, lapse üldise seisundi järkjärgulist halvenemist koos teiste ENT-organite kahjustusega.
Füüsiline läbivaatus
Adenoidide suurust ja konsistentsi määratakse ninaneelu tagumise rhinoskoopia ja digitaalse uuringu abil. Adenoidide kasvu aste määratakse ninaõõne ja ninaneelu külgmise röntgenülesvõtte abil.
 [ 35 ], [ 36 ], [ 37 ], [ 38 ]
[ 35 ], [ 36 ], [ 37 ], [ 38 ]
Laboratoorsed uuringud
Kliinilised vere- ja uriinianalüüsid, ninaneelu eritiste bakterioloogiline uuring mikrofloora ja antibiootikumide tundlikkuse suhtes, adenoidkoe pinnalt võetud väljatrükkide tsütoloogiline uuring.
Instrumentaalne uuring
Ninaneelu otsene detailne uuring viiakse läbi tagumise rinoskoopia meetodil, mille käigus visualiseeritakse adenoidsed taimestikud ebakorrapärase kujuga laia alusega moodustistena, mis paiknevad ninaneelu võlvil. Neil on 4-6 pikisuunalist lõhet, millest sügavaim asub keskel. Harvemini esinevad sfäärilise pinnaga moodustised, millel on täheldatud üksikuid sügavaid taskuid.
Laste adenoidsed taimestikud on pehmed ja roosad. Täiskasvanutel on need tavaliselt mõnevõrra tihedamad ja kahvatumad. Harvadel juhtudel esineb sklerootilisi, väga tihedaid moodustisi. Nähtav on ninaneelu ja ninakäike täitv limase eritis, ninakorvide turse või hüpertroofia. Pärast ninaõõne limaskesta aneemiat, fonatsiooni ajal, saab eesmise rinoskoopia abil näha, kuidas adenoidsed kasvajad liiguvad mööda neelu tagaseina. Adenoidide olemasolu kaudseks märgiks on suurenenud suulaemandlid ja eriti neelu tagaseina hüpertrofeerunud lümfoidsed folliikulid. Iseloomulik on pehme suulae piiratud liikuvus.
Ninaneelu külgmine röntgenograafia on objektiivne meetod adenoidkoe hüpertroofia astme määramiseks, mis võimaldab tuvastada ka ninaneelu struktuurilisi tunnuseid, millel on teatav tähtsus kirurgilise sekkumise ajal. Kui tagumist rinoskoopiat on väikelastel raske teha, kasutatakse laialdaselt ninaneelu digitaalset uuringut.
Adenoidide histoloogiline uuring näitab, et need koosnevad retikulaarsest sidekoest, mille aasad on täidetud lümfotsüütidega. Folliikulite germinaaltsentrites on näha karüokineetilise jagunemise erinevates staadiumides olevaid lümfotsüüte. Adenoidide pinda katab mitmekihiline silindriline ripsjas epiteel. Mõnes piirkonnas läbivad epiteeli emigreeruvad lümfotsüüdid.
Mida tuleb uurida?
Kuidas uurida?
Diferentseeritud diagnoos
Adenoidide diferentsiaaldiagnostika on patsiendi läbivaatusel väga oluline etapp, kuna ninaneelus on piirkond, kus võib tekkida arvukalt mahulisi haigusi, mis erinevad adenoididest põhimõtteliselt. Adenoidide puhul kasutatavate mittekirurgiliste või kirurgiliste meetodite kasutamine mõnede puhul võib viia parandamatute tagajärgedeni. Adenoide tuleks eristada kõigist ninaõõne haigustest, millega kaasneb hingamisraskus, limas-mädane eritis ninast ja ninaneelust, ninaneelu mahulistest healoomulistest ja pahaloomulistest kasvajatest, spetsiifilistest granuloomadest, nina ja ninaneelu kaasasündinud anomaaliatest (näiteks koanaalne atresia). Erilist tähelepanu tuleks pöörata korduvatele adenoididele, eriti täiskasvanutel. Nendel juhtudel tuleb patsienti uurida kasvajaprotsessi (inverteeritud papilloom, epitelioom, sarkoom) välistamise suunas, mille puhul tehakse enne järgmist kirurgilist sekkumist biopsia.
Kellega ühendust võtta?
Ravi adenoidid
Adenoide ravitakse eesmärgiga taastada vaba ninahingamine, ennetades ülemiste hingamisteede sagedaste haiguste ja pikaajalise ninahingamise kahjustuse põhjustatud ENT-organite, siseorganite ja kehasüsteemide samaaegsete haiguste teket.
Näidustused haiglaraviks
Adenotoomia operatsiooni vajadus.
Adenoidide ravimivaba ravi
UF-toru neelu tagaseinal ja endonasaalselt, adenoidkoe heelium-neoonlaserravi, diatermia ja UHF piirkondlikel tagumistel emakakaela-, kõrvapealsetel ja kuklaluu lümfisõlmedel, irrigatsiooniteraapia (nn ninadušš) antigeenide eemaldamiseks ninaõõne ja ninaneelu limaskestalt mineraalvee abil, ninaspreid "Aqua Maris" ja "Physiomer", osoonteraapia, hapnikukokteilid, mudaravi. Sanatooriumi- ja spaaravi (klimaatilised ja balneoloogilised mudakuurordid ja soojad aastaajad): vaakumhüdroteraapia lahjendamata merevee ja joodi-broomiveega, mudalahus, inhalatsioonravi pärast ninaneelu loputamist süsihappegaasiveega, mudalahus, fütontsiidid, taimeõlid, mudalahuse endonasaalne elektroforees, fototeraapia (näiteks ninaneelu laserkiirgus läbi valgusjuhi või ninaõõne).
Adenoidide ravi ravimitega
Homöopaatilised lümfotroopsed ravimid: umkkalor, tonsilgon, tonsilotren, yov-malysh vanusega seotud annustes vastavalt erinevatele skeemidele 1-1,5 kuu jooksul. Lümfomüosoti efektiivsust adenoidide puhul ei ole tõestatud.
Adenoidide kirurgiline ravi
Adenoidkoe adenotoomia, krüo-, laser- ja ultraheli hävitamine.
Adenoidide ravi peaks olema terviklik, ühendades nii kohaliku kui ka üldise toime meetodeid, eriti kaugelearenenud juhtudel, kui lümfadenoidkoes tekib põletikuline protsess ning täheldatakse somaatilisi ja psühhointellektuaalseid häireid. Selliseid lapsi peaks vastavalt näidustustele uurima lastearst, lastepsühhoterapeut, endokrinoloog, internist, audioloog, foniaater ja teised spetsialistid vastavalt tema tuvastatud psühhosomaatilistele ja funktsionaalsetele häiretele.
Adenoidide ravi on peamiselt kirurgiline (adenotoomia ja adenotoomia; nende operatsioonitüüpide erinevus seisneb selles, et adenotoomia käigus eemaldatakse ainult hüpertrofeerunud neelumandel ise, adenotoomia käigus aga ninaneelu külgseintel olev eemaldatav ülejäänud lümfoidkude), eriti II ja III astme adenoidide puhul.
Millal on näidustatud adenoidide kirurgiline ravi?
Adenotoomiat tehakse igas vanuses, kui on olemas sobivad näidustused.
Imikutel on adenoidide kirurgiline ravi kohustuslik ninahingamishäirete, une ajal lärmaka hingamise (eriti stridorhingamise korral) ja imemisraskuste korral (laps lahkub rinnast, et "hinge tagasi tõmmata" või keeldub sellest üldse). Kirurgiline ravi on näidustatud ka korduva adenoidiidi, salpingotiidi, trahheobronhiidi jne korral. Selle vanuserühma lastel, kellel esineb sagedane keskkõrvapõletik, pikad subfebriilse palaviku perioodid, mida ei saa seletada muude põhjustega, pikad sepsise perioodid muude oluliste infektsioonikollete puudumisel (näiteks krooniline tonsilliit), neurotoksikoos (krambid, meningism, somaatiliste reflekside muutused), on adenotoomia lubatud isegi kroonilise adenoidiidi ägenemise ajal sobivate antibakteriaalsete ravimite "katte all".
5–7-aastased lapsed on kirurgiliselt ravitavad adenoidse päritoluga ninahingamisraskuste, hääldushäirete, keskkõrva põletikuliste haiguste ja nende tüsistuste korral; adenotoomiat selles vanuses tehakse ka emakakaela adeniidi, lümfisüsteemi palaviku või ebaselge etioloogiaga subfebriilse temperatuuri, korduva adenoamügdaliidi, riniidi, sinusiidi, silmainfektsioonide, larüngotraheobronhiidi, seedetrakti häirete, näo- ja rindkere deformatsioonide, reflekshäirete (kõrispasmid ja öine enurees, paroksüsmaalne konvulsiivne köha, peavalud jne) korral.
Täiskasvanutel tehakse adenotoomiat isegi juhtudel, kui ninaneelu lümfadenoidne kude on koondunud kuulmistoru avade ümber ja takistab katarraalse ja mädase keskkõrvapõletiku, rinosinuiidi ja kroonilise bronhopneumoonia taastumist.
Mõned välismaised autorid soovitavad, et igas vanuses (adenoididega) patsientidel, kellel on olnud adenoidide kirurgiline ravi, tehtaks antrotsellulotoomia või mastoidektoomia, et peamise kirurgilise sekkumise postoperatiivne periood kulgeks soodsamalt. See kehtib ka paranasaalsete siinuste kirurgiliste sekkumiste kohta.
Vastunäidustused
Adenotoomiat ei tehta juhtudel, kui neelu mandlid, isegi suurenenud olekus, ei põhjusta eespool kirjeldatud adenoidismi ja tüsistusi. Adenoidide kirurgilist ravi ei teostata banaalse etioloogiaga lokaalsete ja üldiste põletikuliste protsesside (äge adenoidiit ja tonsilliit, ülemiste hingamisteede adenoviirusinfektsioon, äge riniit jne) esinemisel. Operatsioon viiakse läbi 2-3 nädalat pärast nende haiguste lõppu. Operatsiooni ei teostata nakkushaiguste epideemiate ajal, näiteks gripi korral, samuti aktiivses faasis tuberkuloosi korral, hamba- ja ülalõualuu infektsioonikollete olemasolul, seropositiivse süüfilise, südame- ja neeruhaiguste dekompenseeritud seisundite korral, hemofiilia korral. Adenoidide kirurgiline ravi lükatakse edasi teiste haiguste korral, mida saab tõhusalt ravida. Adenoidide eemaldamine pehme ja kõva suulae kaasasündinud defektide (lõhede) korral, samuti neelu limaskesta raske atroofia, preosenoosi ja ozena korral süvendab põhihaiguse funktsionaalseid ja troofilisi häireid.
 [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 39 ], [ 40 ], [ 41 ], [ 42 ]
Kuidas adenoidide operatsiooni tehakse?
Enne adenoidide kirurgilist ravi tuleb pöörata suurt tähelepanu preoperatiivsele ettevalmistusele, mis vastavalt üldtunnustatud reeglitele hõlmab mitmeid tegevusi (kahjuks ei järgita neid reegleid sageli täielikult ja adenoidide kirurgilise ravi ettevalmistus toimub vastavalt "lühendatud programmile", mis sageli põhjustab tõsiseid, mõnikord surmaga lõppevaid tüsistusi):
- Nad koguvad hoolikalt anamneesi, selgitavad välja, kas laps on hiljuti põdenud nakkushaigusi, kas ta on viimastel nädalatel olnud kontaktis haigete lastega või kas ta on viibinud epideemiaohtlikus keskkonnas; kas lapsel esineb suurenenud verejooksu ja selgitavad välja pärilikud omadused;
- Tehakse rida uuringuid (rindkere röntgen, vereanalüüsid (üldised kliinilised ja hemostaatilised näitajad), uriinianalüüsid, tuberkuloosi ja süüfilise seroloogilised testid ning vajadusel ka muud uuringud; kurguproove võetakse difteeria koroonaviiruse kandluse suhtes.
- last uurib lastearst, et teha kindlaks operatsiooni vastunäidustused, hambaarst ja vajadusel ka teised spetsialistid;
- Kui operatsioon on plaanis läbi viia üldnarkoosis, vaatab anestesioloog-elustaja lapse üle päev varem.
Enne operatsiooni soovitavad paljud kõrva-nina-kurguarstid operatsioonijärgsete mädaste-põletikuliste tüsistuste vältimiseks kohalikku profülaktilist antiseptilist ravi. Sel eesmärgil määratakse lapsele 3-4 päeva enne operatsiooni 3% protargooli lahus või 20-30% naatriumsulfatsüüli (albutsiidi) lahus ninatilkade kujul ning ka nädal enne operatsiooni hemostaatiliste parameetrite parandamiseks - C-vitamiin, kaltsiumglükonaat jne.
Operatsiooniruum, kus teostatakse adenoidide kirurgilist ravi, peab olema varustatud kõige vajalikuga, et pakkuda abi nina-neelu verejooksu (tagumine ninakinnisuse tihend, välise unearteri ligeerimine), lämbumise (keelehoidja, intubatsiooni- ja trahheotoomiakomplektid), valušoki ja kollapsi (ravimite komplekt, mis stimuleerib südame-veresoonkonna ja hingamissüsteemi aktiivsust, hüpofüüsi-neerupealise koore süsteemi, suurendades vererõhku) korral kooskõlas elustamisarstiga.
Adenotoomia jaoks on vaja järgmisi kirurgilisi instrumente: suukorv, keelevajutaja, kahes suuruses Beckmani adenotoomid, mis on valitud V. I. Voyacheki reegli järgi (ninaneelu maht, selle laius võrdub esimeste sõrmede distaalsete falangide kahe volditud külgpinnaga), Luke'i ninatangid, pikad kumerad käärid ja Lube-Barboni ninaneelu tangid imikutele.
Kirurgilise sekkumise läbiviimiseks üldnarkoosis on vaja sobivaid intubaaranesteesia vahendeid.
Enne operatsiooni on soovitatav laps jäsemete fikseerimiseks tihedalt lina sisse mähkida. Laps istub assistendi vasakule reiele, assistent haarab säärtega lapse jalgadest, parema käega lapse rinnast, hoiab vasakust käest kinni ja fikseerib parema käe. Vasaku käega fikseeritakse lapse pea.
Anesteesia
Imikutel ja kuni 2-3-aastastel lastel teostatakse adenoidide kirurgilist ravi ilma anesteesiata ambulatoorselt. Pärast 2-3 aastat soovitavad mõned autorid lühiajalist maskanesteesiat eetriga. Vanematele lastele ja täiskasvanutele manustatakse aplikatsioonianesteesiat, määrides nina limaskesta tagumisi osi ja ninaneelu võlvi 3-4 korda 1-3% dikaiini lahusega või 5-10% kokaiini lahusega. Eriti ettevaatlikult tuimestatakse vomeeri tagumine ots. Samuti tuimestatakse ninaneelu tagumine sein ja pehme suulae ninaneelu pind. Kui ühel või teisel põhjusel on kohaliku tuimestuse kasutamine võimatu, tehakse operatsioon intubatsioonianesteesia abil.
 [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
Adenotoomia tehnika
Adenotoomia koosneb mitmest etapist:
- Pärast keele allapoole surumist nurga all oleva spaatliga sisestatakse adenotoomirõngas pehme suulae taha, hoides samal ajal instrumendi käepidet nii, et teine sõrm fikseerib adenotoomi varda; adenotoomirõngas pööratakse keele pinna suhtes 90°, liigutatakse spaatliga mööda neelu tagaseina suunas ja pehme suulaeni jõudes sisestatakse rõngas selle taha ning pööratakse vastassuunas, nii et tera võtab horisontaalasendi ja rõnga kaar on suunatud suuava poole, st lõikeosaga neelu tagaseina poole.
- Adenotoomi keeruline liikumine (käepideme allapoole kallutamine, samaaegselt rõnga liigutamine ülespoole ninaneelu võlvi suunas, rõnga kaare surumine vomeerile, kaotamata sellega kontakti, rõnga tõstmine rõhuasetusega vomeeri ja ninaneelu võlvi moodustatud nurgale, lapse pea kerge ettepoole kallutamine) annab "lähteasendi".
- Kiire liigutusega mööda ninaneelu võlvi, adenotoomirõngast üles- ja tahapoole vajutades lõigatakse adenoidid ära ning koos noaga viiakse need suuõõnde ja seejärel neerukujulisesse vaagnasse. Adenoidide lõikamise ajal kallutab assistent või kirurg ise lapse pea allapoole, mis tagab tera tiheda kontakti eemaldatava esemega ja noa sujuva libisemise mööda ninaneelu tagaseina. Niipea kui adenoidid on eemaldatud, kallutatakse lapse pea kohe allapoole, nii et veri rohke, kuid lühiajalise verejooksu korral ei satuks hingamisteedesse, vaid voolaks välja nina ja suu kaudu. Mõnikord jäävad eemaldatud adenoidid neelu tagaseina limaskesta klapile ja ripuvad pehme suulae tagant alla. Need haaratakse klambriga ja lõigatakse kääridega.
- Pärast kirurgi määratud pausi korratakse kogu protseduuri väiksema adenotoomiga, et lõpetada "mediaalne" adenotomia ja eemaldada kuulmistoru nina-neelu avasid katvad adenoidide külgmised jäänused; selleks sisestatakse adenotoom veel kaks korda. Lapse psühholoogilise trauma vältimiseks soovitab A. A. Gorlina (1983) adenoidi lõikamise etapis adenotoomi liigutada siksakiliselt ülevalt alla, mis tagab täielikuma eemaldamise;
- Pärast kirurgilise sekkumise lõpetamist palutakse lapsel nina nuusata ja kontrollitakse ninahingamise kvaliteeti, kusjuures tuleb meeles pidada (mis tehakse kindlaks enne operatsiooni), et ninahingamine ei pruugi rinogeensete põhjuste (ninapolüübid, hüpertroofiline riniit, ninavaheseina kõverus jne) tõttu oluliselt paraneda. Lisaks tehakse ninaneelu digitaalne uuring, et kontrollida adenotoomia põhjalikkust. Seejärel uuritakse eemaldatud adenoide ja võrreldakse neid in vivo pildiga. Eemaldatud adenoide tuleks lapse vanematele näidata, et nad saaksid operatsiooni kvaliteeti kontrollida, kuid neid tuleks ka hoiatada, et harvadel juhtudel, hoolimata hästi tehtud operatsioonist, on võimalikud retsidiivid.
 [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
[ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
Tüsistused pärast adenotoomiat
Tüsistused adenotoomia ajal ja pärast seda, kuigi haruldased, võivad põhjustada eluohtlikke tüsistusi ja olla väga raskesti ravitavad.
Kõige sagedasem tüsistus pärast adenotoomiat on verejooks, mis tekib kohe pärast operatsiooni või mitu tundi pärast seda. Kõigil muudel soodsatel tingimustel on sellise verejooksu põhjuseks adenoidkoe mittetäielik eemaldamine, mis võib sõltuda järgmistest asjaoludest: adenotoomi ja ninaneelu suuruse mittevastavus, noa ebapiisavalt kõrge asend adenoidide lõikamisel, mida saab määrata rõnga kaare suuõõnele mittesurumise ja tera ebapiisavalt tugeva surumise järgi ninaneelu ülemisele tagumisele seinale, samuti patsiendi tõusmine adenoidide lõikamise ajal. Sellise verejooksu korral on vaja operatsiooni korrata ja konhotoomiga ettevaatlikult eemaldada adenoidkoe jäänused ja kõik neelu tagaseina limaskesta fragmendid. Kui verejooks jätkub, on vaja teha tagumine ninatamponaad või võtta tarvitusele muud meetmed.
Keskkõrva tüsistused (salpingootiit, katarraalne ja äge mädane keskkõrvapõletik) on põhjustatud munajuhade või hematogeensest infektsioonist. Ravi on standardne.
Postoperatiivne kehatemperatuuri tõus 37,5–38 °C-ni ilma nähtava põhjuseta ei ole haruldane ja ei kesta kauem kui 2 päeva. Kui temperatuur on kõrgem ja kestab kauem, tuleks kahtlustada sepsist, difteeria, kopsupõletikku või kopsutuberkuloosi ägenemist. Võetavad meetmed peaksid olema suunatud hüpertermia põhjuse väljaselgitamisele ja selle kõrvaldamisele.
Kui adenoidi eemaldamise ajal neelati verd alla, võib varsti pärast operatsiooni tekkida vere oksendamine. Selle oksendamise ilmnemine mõne tunni pärast viitab verejooksu taastumisele. Selline laps tuleb tüsistuse põhjuse väljaselgitamiseks viivitamatult haiglasse viia.
Mõnikord jääb adenotoom ninaneelus kinni, mis muudab operatsiooni lõpuleviimise ja noa suuõõnde viimise võimatuks. Kõige levinum põhjus on pea liigne kallutus adenoidektoomia ajal või 1. kaelalüli eesmise kühmu ebanormaalne väljaulatumine. Esimesel juhul viiakse pea noa eemaldamiseks tagasi algasendisse. Teisel juhul, kui adenotoomi ei õnnestu eemaldada, kallutatakse pea veidi ja noa teel olev takistus lõigatakse sunnitud liigutusega ära. Esineb ka selliseid juhtumeid nagu purunenud rõngas (nuga) ja selle kinnijäämine ninaneelusse. See juhtub siis, kui rõngas või adenotoomi varda ots, mille külge nuga on keevitatud, on materjali- või konstruktsiooniveaga. Sellistel juhtudel katsutakse kiirustamata sinna jäänud metalleset sõrmega või Mikulichi klambri või Lube-Barboni tangidega, mis sisestatakse ninaneelusse, haaratakse sellest kinni ja eemaldatakse ettevaatlikult. Ebaõnnestunud adenotoomiat korratakse kohe või kui operatsiooni käigus tekkinud võõrkeha eemaldamise ajal sai ninaneelu vigastada, lükatakse korduv operatsioon 1 kuu võrra edasi.
Traumaatilised tüsistused tekivad raske kirurgilise sekkumise korral. Näiteks adenotoomi märkimisväärse surve korral ninaneelu tagaseinale kahjustub limaskest sügavalt ja seejärel võib tekkida ninaneelu armkoe stenoos. Kaasasündinud süüfilisega lastel esineb pärast adenotoomiat pehme suulae sünehhiaid ja armkoe deformatsioone. Tortikollis ja kaela jäikus on haruldased ning tekivad aponeuroosi ja prevertebraalsete lihaste kahjustuse tagajärjel adenotoomi poolt kahjustatud kudede nakatumise ja põletikujärgse armkoe tekke tagajärjel. See tüsistus tekib juhtudel, kui kuretaaži ajal ei ole patsiendi pea ettepoole kallutatud ja assistendi poolt halvasti fikseeritud, vaid vastupidi, laps kallutab seda järsult tahapoole, mis suurendab oluliselt loomulikku kaelalordoosi, mille kumerus langeb adenotoomi tera alla. See tüsistus ilmneb lapse pea sundasendis, mida iseloomustab liikumatus ja pea sirutus. Samuti on kirjeldatud atlase subluksatsiooni juhtumeid; Haigust nimetati "nasofarüngeaalseks kõõrdkaelsuseks" ehk Griseli sündroomiks, mis sai nime prantsuse arsti P. Griseli järgi, kes seda 1930. aastal kirjeldas. Ninafarüngeaalse kõõrdkaelsuse sündroomi iseloomustab atlase nihkumine luksatsiooni-rotatsiooni asendisse, mis on tingitud prevertebraalsete lihaste ühepoolsest kontraktuurist. Laps, kellel tehti eelmisel päeval adenoidioperatsioon, ärkab hommikul pööratud ja küljele kallutatud peaga. Sügav palpatsioon alalõua nurga all põhjustab lapsel ägedat valu. Ülemiste kaelalülide röntgenülesvõte näitab atlase luksatsiooni-rotatsiooni tunnuseid. Antibiootikumide, dekongestantide, hüdrokortisooni ja füsioteraapia kasutamine mitme päeva jooksul viib paranemiseni.
Ninaneelu limaskesta trauma tagajärjel võib tekkida ka atroofiline epifarüngiit, mis tekib pärast korduvaid adenotoomiaid, mida erinevad spetsialistid on teinud valede näidustuste korral.
Operatsiooni tulemused on enamiku laste puhul positiivsed; ninahingamine taastub, ülemiste hingamisteede olemasolevad põletikulised haigused kaovad kiiresti, isu taastub, füüsiline ja vaimne aktiivsus suureneb ning lapse edasine füüsiline ja intellektuaalne areng normaliseerub. Statistika näitab aga, et adenoidide retsidiivid esinevad 2–3% juhtudest, peamiselt lastel, kes põevad allergiaid, mis avalduvad atoonilise astma, Quincke ödeemi, urtikaaria, hooajalise bronhiidi jms kujul. Reeglina toimub adenoidide retsidiiv mittetäieliku eemaldamise korral ja mitte varem kui 3 kuud pärast operatsiooni ning avaldub ninahingamise raskuste ja kõigi muude adenoidismi tunnuste järkjärgulise suurenemisena, mida täheldati enne operatsiooni. Adenotoomia läbiviimine visuaalse kontrolli all üldnarkoosis ja kaasaegsete videokirurgiliste meetodite kasutamine vähendab dramaatiliselt retsidiivide arvu.
Tuleb meeles pidada, et lastel pärast adenotoomiat, isegi täiesti vaba ninahingamise korral, on endiselt harjumus hoida suu lahti, eriti öösel. Selle harjumuse kõrvaldamiseks läbivad sellised lapsed spetsiaalseid hingamisharjutusi, teatud hariduslikke tegevusi ja mõnikord seotakse alumine lõualuu salliga.
Kui lapse adenoide ravitakse ambulatoorselt, jäetakse laps haiglasse tunniks ajaks (diivanil lamades), mille jooksul arst või kogenud õde perioodiliselt kontrollib last verejooksu puudumise osas ja seejärel saadetakse koju. Kodus on ette nähtud voodirežiim 2-3 päeva, soe toit ja joogid on 7-10 päeva välistatud. Järgnevatel päevadel on lapse füüsiline aktiivsus 2 nädala jooksul piiratud, koolilapsed on tundidest vabastatud 2 nädalat, kehalise kasvatuse tundidest 1 kuu. Vanemad lapsed ja täiskasvanud pärast adenoidide eemaldamist hoitakse haiglas 3 päeva voodirežiimil ja vajadusel sobivate sümptomaatiliste vahenditega. Ninahingamise hõlbustamiseks ja postoperatiivsel perioodil tekkivate veriste koorikute eemaldamiseks määratakse ninna õlitilku 3-4 korda päevas.
Adenoidide mittekirurgiline ravi
See adenoidide ravi on vaid abimeetod, mis täiendab kirurgilist ravi. Selle efektiivsus arenenud adenoidide korral piirdub põletikuliste nähtuste vähendamise ja soodsama postoperatiivse perioodi pinnase ettevalmistamisega. Adenoidide kasvajate varases staadiumis (I etapp) saab see ravi anda positiivseid tulemusi ainult tervikliku lähenemise korral ja eelkõige haiguse põhjuse kõrvaldamisega. Sel eesmärgil viiakse läbi adenoidide allergiavastast ja desensibiliseerivat ravi, tugevdatakse keha immuunfunktsioone, viiakse läbi süstemaatilist karastamist, desinfitseeritakse nakkuskoldeid, küllastatakse keha A- ja D-vitamiini ning mikroelementidega, mis on vajalikud keha harmooniliseks arenguks. Mittekirurgilises ravis mängivad olulist rolli helioteraapia, UV-ravi ja viimastel aastatel ka laserravi.
Edasine haldamine
Kõrva-nina-kurguarsti vaatlus, hingamisharjutused ja tervist parandavad meetmed.
Rohkem informatsiooni ravi kohta
Ärahoidmine
Ennetavate vaktsineerimiste õigeaegne manustamine kõige levinumate laste nakkushaiguste vastu, organismi karastamine, ülemiste hingamisteede põletikuliste haiguste ja adenoidiidi varajane diagnoosimine ja ratsionaalne ravi, organismi immunoloogilise vastupanuvõime suurendamine.
Prognoos
Prognoos sõltub lapse üldseisundist, mille taustal adenoidism tekkis. Kui adenoidide põhjuseks oli vulgaarne infektsioon, siis selle elimineerimise ja adenoidide eemaldamisega haigus peatub. Kui neelumandlite hüperplaasia põhjuseks oli lümfisoonte diatees, siis adenoidide eemaldamisega süsteemne haigus ei kao, vaid võib avalduda sarnaste muutustega mujal. Pikaajalise haiguse kulgu käigus tekkinud näodeformatsioonide prognoosi määrab patsiendi vanus. Kui adenoidide eemaldamine toimub skeleti arengu jätkumise perioodil, on näokuju mõningane korrigeerimine võimalik, kuid see korrigeerimine ei saavuta kunagi lõplikku efekti ja adenoidide mõjul tekkinud patomorfoloogilised muutused jäävad kogu eluks.
Õigeaegse diagnoosi ja piisava ravi korral on prognoos hea ninahingamise stabiilse taastamise ja siseorganite ning ENT-organite samaaegsete haiguste ennetamise osas.
 [ 63 ]
[ 63 ]

