Artikli meditsiiniline ekspert
Uued väljaanded
Aortokoronaarne bypass-operatsioon
Viimati vaadatud: 29.06.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
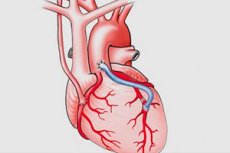
Aortokoronaarne šunteerimine, koronaararteri šunteerimine, südame šunteerimine (CABG) on kirurgiline protseduur, mille käigus paigutatakse koronaararterite kitsaste või ummistunud piirkondade ümber "šundid" (möödasõidud), et taastada südame normaalne verevarustus. Protseduur on nime saanud aordi ja koronaararterite šuntidena kasutamise järgi.
Koronaarmöödasõit ja stentimine: mis vahe neil on?
Koronaararteri šunteerimine ja stentimine on kaks erinevat koronaararteri haiguse (CAD) ravi, mida kasutatakse südamelihase normaalse verevarustuse taastamiseks. Siin on nende protseduuride peamised erinevused:
Koronaarmööda operatsioon (aortokoronaarne möödaviigu operatsioon, CABG):
- Protseduuri olemus: AKS-i ajal loob kirurg patsiendi veresoonte, kõige sagedamini sisemise piimanäärmearteri (piimanäärmearteri) või alajäsemete arteri (saphenous arteri) abil koronaararterite ahenenud või ummistunud piirkondade ümber šunte (juurdepääsu). Need šundid loovad möödaviigud, et mööda minna ateroskleroosi poolt kahjustatud arterite piirkondadest ja tagada südamele normaalne verevarustus.
- Invasiivsus: ACS on invasiivne kirurgiline protseduur, mis nõuab südame ja veresoonte ligipääsemiseks üldnarkoosi ja sisselõikeid rindkere seinas.
- Näidustused: AKS-i kaalutakse tavaliselt tugevalt ahenenud või ummistunud pärgarterite korral, eriti kui patsiendil on mitu haigestunud veresooni või kui muud ravimeetodid, näiteks stentimine, on ebaefektiivsed.
Stentimine (koronaararteri stentimine):
- Protseduuri olemus: Stentimise ehk stendi abil koronaarangioplastika käigus sisestab spetsialist õhukese kateetri abil painduva võrgust toru (stendi) koronaararteri kitsenenud segmenti. Seejärel stent täidetakse ja see laiendab veresooni, võimaldades taastada normaalse verevoolu südamesse.
- Invasiivsus: Stentimine on vähem invasiivne protseduur kui ACS. Tavaliselt tehakse seda väikese sisselõike kaudu arteris, tavaliselt kubemes või randmes, ja seda saab teha lokaalanesteesias.
- Näidustused: Stentimist kasutatakse sageli mõõdukalt kuni mõõdukalt ahenenud pärgarterite või ühe ahenenud arteri raviks. Seda võib teha ka osana mitme ahenenud arteri terviklikust ravist.
Sõltuvalt koronaararteri blokaadi iseloomust ja raskusastmest ning patsiendi üldisest seisundist saab arst otsustada, milline ravimeetod on kõige sobivam. Mõnikord võib ta ühel juhul kasutada mõlema meetodi kombinatsiooni. On oluline, et otsus tehtaks pärast patsiendi hoolikat hindamist ja tema individuaalsete riskitegurite ja tervisliku seisundi arvessevõtmist.
Menetluse tähised
Aortokoronaarse šunteerimise näidustused on järgmised:
- Raske stenokardia (stabiilne või ebastabiilne stenokardia): kui patsiendil on tugev valu rinnus, mis on põhjustatud koronaararterite ahenemisest või ummistusest, mida ravimid või muud ravimeetodid ei leevenda, võib ravivõimalusena kaaluda aortokoronaarset šunteerimist.
- Äge müokardiinfarkt: Ägeda müokardiinfarkti korral, kui osa südamelihasest saab blokeeritud pärgarteri tõttu ebapiisavat verevarustust, võib aortokoronaarne šunteerimine olla kiireloomuline sekkumine verevarustuse taastamiseks.
- Stenokardia sümptomid, mis ei allu ravile: Kui stenokardia sümptomeid (näiteks valu rinnus) ei saa ravimite või muude meetoditega ravida, võib kaaluda operatsiooni.
- Mitmed koronaararteri ahenemised: Kui patsiendil on koronaararterites mitu ahenemist, võib normaalse verevoolu taastamiseks soovitada aortokoronaarset šunteerimisoperatsiooni.
- Teiste ravimeetodite ebaefektiivsus: Kui muud ravimeetodid, näiteks angioplastika (veresoone platseeboga sulgemine) või stentimine (stendi paigaldamine), on ebaefektiivsed või ei ole rakendatavad, võib alternatiivina kaaluda aortokoronaarset šunteerimisoperatsiooni.
- Seisund, mis nõuab koronaaršunteerimist osana teisest kirurgilisest protseduurist: Mõnikord võib aortokoronaaršunteerimist teha osana teisest kirurgilisest protseduurist, näiteks südameklapi asendamise või aordi aneurüsmi korral, kui on vaja taastada ka südame verevool.
Aortokoronaarse šunteerimise näidustus tuleks iga patsiendi puhul alati määrata individuaalselt, lähtudes tema haigusloost ja südameseisundist. Operatsiooni tegemise otsuse peaks tegema südamehaiguste ravile spetsialiseerunud arst.
Koronaarse šunteerimise riskid
Koronaararteri šunteerimine (CABG) on kirurgiline protseduur, millega kaasnevad teatud riskid nagu iga teise meditsiinilise protseduuriga. Siiski on oluline meeles pidada, et CABG tegemise otsus põhineb kasu ja riskide hindamisel ning enamikul juhtudel võib see protseduur raske südame isheemiatõvega patsientide puhul oluliselt parandada nende kvaliteeti ja pikendada eluiga. Siin on mõned CABG-ga seotud riskid:
- Üldised kirurgilised riskid: Nagu iga operatsiooni puhul, on ka siin infektsioonide, verejooksu, anesteesia suhtes allergiliste reaktsioonide jms oht.
- Südamehaiguste tüsistuste oht: Kuigi koronaararterite šunteerimist tehakse südameprobleemide raviks, võib operatsioonil endal olla südamehaiguste, näiteks müokardiinfarkti (südameataki), südame rütmihäirete (arütmiate) jne oht.
- Insuldirisk: CSH võib suurendada verehüüvete tekkimise ja ajju liikumise ohtu, mis võib põhjustada insulti.
- Veresoonte või elundite kahjustuse oht: Šundide loomisel võivad kahjustuda veresooned või ümbritsevad elundid. Näiteks võib sisemine rindkerearter kahjustuda, kui see šundina kasutamiseks eemaldatakse.
- Nakkusoht: Igasugune operatsioon kaasneb infektsioonioht sisselõikekohas või kehas.
- Allergiliste reaktsioonide oht: Mõnedel patsientidel võivad tekkida allergilised reaktsioonid operatsiooni ajal kasutatud ravimite või materjalide suhtes.
- Psühholoogilise stressi oht: operatsiooniprotsess ja sellest taastumine võivad patsiendis stressi ja ärevust tekitada.
Ettevalmistus
Aortokoronaarse šunteerimise (ACB) ettevalmistus on oluline samm enne südameoperatsiooni, mis hõlmab mitut etappi. Need sammud on loodud patsiendi ohutuse ja operatsiooni edukuse tagamiseks. Siin on üldine ülevaade CABG ettevalmistusest:
- Konsultatsioon ja hindamine: Esimene samm on konsultatsioon südamekirurgi ja kardioloogiga. Arstid hindavad südant ja määravad kindlaks ACS-i vajaduse. Sel hetkel võidakse südame veresoonte seisundi täpsemaks diagnoosimiseks teha ka täiendavaid uuringuid, näiteks elektrokardiograafiat (EKG), ehhokardiograafiat ja koronarograafiat.
- Laboratoorsed testid: Patsiendile võidakse teha laboratoorseid vereanalüüse, sealhulgas üldine vereanalüüs, biokeemia ja koagulogramm, et hinnata keha üldist seisundit ja kontrollida infektsioonide või hüübimishäirete esinemist.
- Ravimite võtmise lõpetamine: Arstid võivad enne operatsiooni soovitada teatud ravimite võtmise ajutiselt peatada. See võib hõlmata antikoagulante, trombotsüütidevastaseid aineid (näiteks aspiriini) ja teatud muid ravimeid. Oluline on järgida arsti soovitusi ja mitte võtta ravimeid ilma arsti nõusolekuta.
- Anesteesia ettevalmistus: Operatsioonipäeval valmistatakse teid ette anesteesiaks. See hõlmab toidu ja vedeliku tarbimise piiramist enne operatsiooni ning oma haigusloo ja tervisliku seisundi arutamist anestesioloogiga.
- Operatsioonisaali ettevalmistus: Teid valmistatakse ette operatsiooniks, sealhulgas hügieeniprotseduurid ja operatsioonisaali ettevalmistus.
- Nõusolek operatsiooniks: Enne operatsiooni peate allkirjastama nõusoleku ACS-i jaoks pärast seda, kui olete saanud kogu vajaliku teabe operatsiooni riskide ja eeliste kohta.
- Moraalne tugi: Enne operatsiooni on oluline toetada patsiendi emotsionaalset heaolu. Perekond ja lähedased sugulased saavad patsiendi toetamisel olulist rolli mängida.
- Operatsioonijärgse ravi korraldamine: Pärast AKS-i vajate taastusravi ja operatsioonijärgset ravi. Valmistuge selleks, korraldades pärast haiglast lahkumist vajaliku toe ja hoolduse.
Oluline on mõista, et AKS-iks valmistumine võib olla individuaalne, olenevalt patsiendi seisundist ja arsti soovitustest. Järgige alati meditsiinipersonali juhiseid ja arutage kõiki oma küsimusi ja muresid oma arstiga.
Kui kaua koronaaršunteerimine kestab?
Koronaararteri šunteerimise (CABG) kestus võib varieeruda sõltuvalt mitmest tegurist, sealhulgas operatsiooni keerukusest, loodavate šuntide arvust ja patsiendi üldisest seisundist. Keskmiselt võib koronaararteri šunteerimine võtta aega 3–6 tundi.
Siin on mõned tegurid, mis võivad mõjutada CS-operatsiooni kestust:
- Veresoonte anatoomia keerukus: Kui patsiendil on keeruline koronaararteri anatoomia või on vaja luua mitu šunti, võib operatsioon võtta kauem aega.
- Šundide arv: ühe šundiga operatsioon võib olla lühem kui mitme šundiga operatsioon. Näiteks mitme soonega šunteerimine võib võtta kauem aega.
- Seotud meditsiinilised probleemid: Kui patsiendil on muid terviseprobleeme, nagu diabeet, hüpertensioon või kopsuhaigus, võib see mõjutada operatsiooni pikkust.
- Kirurgi kogemus: Kogenud kirurg, kellel on aastatepikkune kogemus CPR-i läbiviimisel, saab operatsiooni teha tõhusamalt ja kiiremini.
- Patsiendi seisund: Kui patsiendil on keerulisem tervislik seisund või tal tekivad operatsiooni ajal tõsised tüsistused, võib see protseduuri kestust pikendada.
- Tehniline varustus ja meeskond: Kaasaegse kirurgilise varustuse ja oskusliku meditsiinimeeskonna kättesaadavus võib samuti operatsiooni pikkust mõjutada.
Tehnika aortokoronaarne bypass-operatsioon
Siin on ACS-i sooritamise sammud ja tehnikad:
Patsiendi ettevalmistamine:
- Patsient läbib enne operatsiooni füüsilise läbivaatuse, EKG, koronaarangiograafia ja laboratoorsed testid.
- Otsustatakse, milliseid veresooni šuntidena kasutatakse (nt jala saphenoosne veen või rindkerearter).
Anesteesia:
- Patsiendile manustatakse operatsiooni ajal teadvusetuse tagamiseks üldnarkoosi.
Juurdepääs:
- Kirurg teeb rindkere seina vertikaalse sisselõike, paljastades rinnaku (rinnaku).
- Seejärel eraldatakse rinnakuluu, et pääseda ligi südamele ja aordile.
Vaskulaarne ekstraheerimine:
- Kirurg valib šuntidena kasutatavad veresooned (nt saphenoosne veen või rindkerearter).
- Anumaid saab ette valmistada, töödelda ja vajalike mõõtmetega viimistleda.
Šundide loomine:
- Kirurg ühendab valitud veresooned aordi ja pärgarteritega, kasutades peeneid õmblusi või muid ühendustehnikaid.
- Verevoolu tagamiseks luuakse möödaviigud, mis mööduvad koronaararterite kitsastest või blokeeritud piirkondadest.
Juurdepääsu sulgemine:
- Kui operatsioon on lõppenud, suletakse rinnakuluu ja ühendatakse metalltraadiga ning rindkere seina sisselõige õmmeldakse ja suletakse.
- Patsient võib naha sisselõike sulgemiseks saada õmblusi või liimi.
Restaureerimine:
- Patsient viiakse taastusravi osakonda, kus tema seisundit pärast operatsiooni jälgitakse ja kontrollitakse.
- Meditsiinipersonal jälgib patsiendi südametegevust, hingamist ja muid olulisi parameetreid.
Koronaarse šunteerimise tüübid
Koronaararteri šunteerimist (CABG) saab teha erinevate meetoditega, olenevalt šuntidena kasutatavate veresoonte valikust ja südame verevarustuse taastamiseks loodud šuntide arvust. Siin on mõned peamised CABG tüübid:
- Aortokoronaarne šunt (ACB): See on kõige levinum šundi tüüp. ACB kasutab aorti ja ühte või mitut muud veresooni (kõige sagedamini sisemist rindkerearterit ja/või saphenoosset veeni) šuntidena, et luua möödaviigud kitsaste või ummistunud koronaararterite ümber.
- Rinnanäärme-koronaaršunteerimine (MCCB): seda tüüpi koronaararteri šundi puhul kasutatakse šundina sisemist rindkerearterit (piimanäärmearter, sisemine rindkerearter). Sisemisel rindkerearteril on hea tugevus ja see suudab tagada müokardile pikaajalise verevarustuse.
- Kahe- ja kolmeveresooneline šunt: olenevalt CSH ajal loodud šuntide arvust võib see olla kaheveresooneline (kaks arterit või üks arter ja üks veen) või kolmeveresooneline (kolm arterit või kaks arterit ja üks veen).
- Alajäsemete veresoonte šunteerimine: Mõnel juhul saab jala saphenoosset veeni kasutada koronaararteri šundina. See kehtib eriti juhul, kui puuduvad muud sobivad veresooned.
- Kombineeritud möödaviik: Mõnikord võib kasutada erinevat tüüpi šunte, sealhulgas aortokoronaarseid, piimanäärme-koronaarseid ja alajäsemete veresooni, olenevalt patsiendi konkreetsest anatoomiast ja mitme möödaviigu vajadusest.
SCC meetodi valik sõltub meditsiinilistest näidustustest, patsiendi veresoonte anatoomiast ja kirurgi soovitustest. Igal CABG tüübil on oma eelised ja piirangud ning konkreetse CABG meetodi valimise otsus põhineb patsiendi individuaalsel olukorral ja vajadustel.
Aortokoronaarne šunteerimine (möödasõiduoperatsioon)
See on suur kirurgiline protseduur ja sellel on teatud vastunäidustused. Teatud terviseseisundite või riskiteguritega patsiendid ei pruugi sellele operatsioonile sobida. Aortokoronaarse šunteerimise vastunäidustused võivad olla järgmised:
- Patsiendi seisundi üldine halvenemine: kui patsiendi seisund on kriitiline ega talu operatsiooni, võidakse aortokoronaarne šunteerimine edasi lükata või seda mitte kaaluda.
- Liiga nõrk süda: kui patsiendi süda on operatsioonile vastu pidamiseks liiga nõrk, võib see olla vastunäidustus.
- Rasked kaasuvad haigused: Mõned rasked kaasuvad haigused, näiteks raske kopsu- või neeruhaigus, võivad suurendada operatsioonist tingitud tüsistuste riski ja olla vastunäidustuseks.
- Teiste organite puudulikkus: Teiste organite, näiteks maksa või neerude puudulikkus võib muuta operatsiooni ebasoovitavaks või võimatuks.
- Aktiivne põletik rindkereõõnes: aktiivse põletiku olemasolu rindkereõõnes võib olla operatsiooni vastunäidustuseks.
- Tromboflebiit ja jalahaavandid: Kui patsiendil on tromboflebiit või jalahaavandid, võib operatsiooni edasi lükata kuni nende kadumiseni.
- Vanem iga: vanusega seotud tegurid võivad suurendada operatsioonijärgsete tüsistuste riski ja arst võib seda aspekti arvestada aortokoronaarse šunteerimise teostamise otsustamisel.
- Patsiendi keeldumine operatsioonist: Kui patsient keeldub operatsioonist või ei nõustu sellega, võib see olla ka vastunäidustus.
Siin on aortokoronaarse šunteerimise ajal tehtavad põhietapid:
- Patsiendi ettevalmistus: Patsiendile antakse üldine ettevalmistus operatsiooniks, sealhulgas naha ettevalmistamine ja anesteesia.
- Juurdepääs südamele: kirurg teeb väikese sisselõike rinnus (tavaliselt rinnaku keskel või vasakul) ja laotab rindkere, et pääseda ligi südamele ja pärgarteritele.
- Šundi eemaldamine: Mõnikord kasutatakse šuntide loomiseks patsiendi enda veresooni, näiteks jala veene (kõige sagedamini reie tagareie veeni) või tehisproteese. Neid šunte kasutatakse pärgarterite ahenenud piirkondade möödaviigumiseks.
- Šundide ühendus: Loodud šundid on ühendatud pärgarterite ja aordiga. See võimaldab verel voolata arterite ahenenud piirkondades.
- Šundide toimivuse kontrollimine: kirurg kontrollib, kui hästi veri uute radade kaudu ringleb, veendudes nende efektiivsuses.
- Rindkere sulgemine: Pärast operatsiooni lõpetamist suletakse rindkere spetsiaalsete õmbluste või metalltraadiga.
- Taastumine: Pärast operatsiooni viiakse patsient jälgimiseks ja taastumiseks intensiivravi osakonda.
- Taastusravi: Pärast väljakirjutamist võib patsiendil taastumisprotsessi kiirendamiseks vaja minna läbida taastusravi tegevusi, sealhulgas füsioteraapiat ja elustiili muutusi.
Oluline on märkida, et otsus aortokoronaarse šunteerimise operatsiooni kohta peaks alati olema individuaalne ja selle peaks tegema arst, võttes arvesse patsiendi haiguslugu, praegust seisundit, riskitegureid ja operatsiooni kasu.
Rinnanäärme-koronaarjuhade šunteerimine (MCCB)
See on kirurgiline protseduur, mille käigus sisemist rindkerearterit (rindkerearter, sisemine rindkere) kasutatakse šundina (möödaviigina), et taastada müokardi (südamelihase) verevarustus. Seda protseduuri kasutatakse südame isheemiatõve (CHD) raviks, sealhulgas kitsaste või ummistunud koronaararterite raviks.
Siin on piimanäärme-koronaarjuurte šunteerimise protseduuri peamised etapid ja omadused:
- Patsiendi ettevalmistus: Patsiendile tehakse preoperatiivne hindamine, mis hõlmab füüsilist läbivaatust, elektrokardiograafiat (EKG) ja laboratoorseid uuringuid. Oluline on kindlaks teha patsiendi üldine seisund ja otsustada, milliseid veresooni šunteerimisoperatsiooniks kasutatakse.
- Šundi valik: Šundiks valitakse tavaliselt sisemine rindkerearter, kuna sellel on hea pikaajaline vastupidavus ja pikaajalised tulemused. Kasutada võib ka teisi sooni, näiteks jala saphenoosset veeni.
- Juurdepääs ja veresoone ettevalmistamine: kirurg loob juurdepääsu sisemisele rindkerearterile ja valmistab selle ette šunteerimisoperatsiooniks.
- Šundi loomine: kirurg ühendab valitud arteri (sisemine rindkerearter) pärgarteriga, luues möödaviigutee verevooluks pärgarterite kitsaste või blokeeritud piirkondade ümber.
- Tulemuste jälgimine ja kontrollimine: Kirurg ja meditsiinipersonal jälgivad šunti ja protseduuri tulemusi, sealhulgas kontrollivad verevoolu ja südamelihase perfusiooni.
- Juurdepääsu sulgemine: Pärast operatsiooni lõppu sulgeb kirurg juurdepääsu ja sulgeb sisselõiked õmblustega.
- Taastumine: Patsient viiakse taastusravi osakonda, kus tema seisundit jälgitakse ja kontrollitakse pärast operatsiooni.
Piimanäärme-koronaaršunteerimine pakub häid pikaajalisi võimalusi müokardi normaalse verevarustuse taastamiseks ning võib vähendada südamerikke sümptomeid, näiteks stenokardiat, ja vähendada südame tüsistuste, näiteks müokardiinfarkti, riski. See protseduur võib olla ühe- või mitmeveresooneline, olenevalt vajalike šuntide arvust.
Protseduuri vastunäidustused
Aortokoronaarne šunteerimine (möödasõiduoperatsioon) on suur kirurgiline protseduur ja sellel on teatud vastunäidustused. Teatud terviseseisundite või riskiteguritega patsiendid ei pruugi sellele operatsioonile sobida. Aortokoronaarse möödasõiduoperatsiooni vastunäidustused võivad hõlmata järgmist:
- Patsiendi seisundi üldine halvenemine: kui patsiendi seisund on kriitiline ega talu operatsiooni, võidakse aortokoronaarne šunteerimine edasi lükata või seda üldse mitte kaaluda.
- Liiga nõrk süda: kui patsiendi süda on operatsioonile vastu pidamiseks liiga nõrk, võib see olla vastunäidustus.
- Rasked kaasuvad haigused: Mõned rasked kaasuvad haigused, näiteks raske kopsu- või neeruhaigus, võivad suurendada operatsioonist tingitud tüsistuste riski ja olla vastunäidustuseks.
- Teiste organite puudulikkus: Teiste organite, näiteks maksa või neerude puudulikkus võib muuta operatsiooni ebasoovitavaks või võimatuks.
- Aktiivne põletik rindkereõõnes: aktiivse põletiku olemasolu rindkereõõnes võib olla operatsiooni vastunäidustuseks.
- Tromboflebiit ja jalahaavandid: Kui patsiendil on tromboflebiit või jalahaavandid, võib operatsiooni edasi lükata kuni nende kadumiseni.
- Vanem iga: vanusega seotud tegurid võivad suurendada operatsioonijärgsete tüsistuste riski ja arst võib seda aspekti arvestada aortokoronaarse šunteerimise teostamise otsustamisel.
- Patsiendi keeldumine operatsioonist: Kui patsient keeldub operatsioonist või ei nõustu sellega, võib see olla ka vastunäidustus.
Tagajärjed pärast menetlust
Pärast koronaararteri šunteerimist (või aortokoronaaršunteerimise operatsiooni) võib esineda mitmesuguseid tagajärgi ja tüsistusi. Oluline on mõista, et mitte kõigil patsientidel neid tüsistusi ei esine ja paljusid neist saab ennetada või hallata. Siin on mõned võimalikud tagajärjed ja tüsistused:
Varased tüsistused:
- Infektsioonid: Võivad tekkida operatsioonikoha või süsteemsed infektsioonid. Steriilsus ja antiseptilised meetmed mängivad infektsioonide ennetamisel olulist rolli.
- Verejooks: Vahetult pärast operatsiooni võib operatsioonipiirkonnas esineda väikest veritsust. Tavaliselt on see talutav, kuid harvadel juhtudel võib osutuda vajalikuks korduvoperatsioon.
- Naaberorganite kahjustus: Operatsiooni ajal võivad kahjustuda naaberstruktuurid, näiteks kopsud, pleura või suured veresooned. Need vigastused vajavad kohest kirurgilist sekkumist.
Hilinenud tüsistused ja tagajärjed:
- Armi hüpertroofia: Kirurgilisel kohal on võimalik tekkida armi hüpertroofia, mis võib põhjustada valu ja ebamugavustunnet.
- Postgastriidi sündroom: Mõnedel patsientidel võib pärast operatsiooni tekkida postgastriidi sündroom, sealhulgas düspepsia (kõhuvalu, kõrvetised jne).
- Vaskulaarsed tüsistused: Võivad esineda vaskulaarsed tüsistused, näiteks verehüübed šuntides või anastomooside restenoos (ahenemine).
- Südame isheemiatõbi: Harvadel juhtudel võivad tekkida uued südameprobleemid või olemasolevad süveneda.
- Infektsioonid või abstsessid: Operatsioonipiirkonnas on infektsioonid võimalikud isegi kauges perioodis pärast operatsiooni.
- Aordi aneurüsmid: Mõnel juhul võib aordi aneurüsm tekkida kohas, kust võeti möödaviigu veresooned.
- Psühholoogilised tagajärjed: Mõnedel patsientidel võib pärast operatsiooni tekkida psühholoogiline stress ja depressioon.
Tüsistuste riski saab vähendada, kui patsient järgib pärast operatsiooni hoolikalt arsti soovitusi, sealhulgas ravimite võtmist, regulaarset tervisekontrolli ja elustiili muutmist. Tervisliku eluviisi harrastamine, sealhulgas tasakaalustatud toitumine, füüsiline aktiivsus ja suitsetamisest loobumine, aitab samuti vähendada kardiovaskulaarsete tüsistuste riski.
Tüsistused pärast protseduuri
Pärast aortokoronaarse šunteerimise (ACB) protseduuri võib esineda mitmesuguseid tüsistusi. Allpool on loetletud võimalikud tüsistused:
- Infektsioonid: Pärast operatsiooni võivad tekkida haava- või rindkereinfektsioonid. See võib vajada antibiootikume ja meditsiinilist sekkumist.
- Verejooks: Kirurgilisest haavast või aordi aneurüsmist verejooks võib vajada täiendavat kirurgilist korrektsiooni.
- Vaskulaarsed tüsistused: Nende hulka kuuluvad arteriaalsed spasmid, tromboos või šundi obstruktsioon. Need tüsistused võivad ohustada südame verevarustust ja vajada korrigeerimist.
- Südame tüsistused: sh müokardiinfarkt, südame rütmihäired (arütmiad), südamepuudulikkus või müokardi dekompensatsioon.
- Hingamisteede tüsistused: võivad hõlmata kopsupõletikku (kopsude põletikku) või hingamisfunktsiooni häireid. Füüsiline rehabilitatsioon ja hingamisharjutused aitavad neid tüsistusi ennetada.
- Närvikahjustus: Harva võib operatsioon kahjustada närve, mis võib viia tundlikkuse või liikumishäirete kadumiseni.
- Probleemid rinnakuluuga: Rinnakuluu piirkonnas võib esineda valu või ebamugavustunnet, eriti klassikalise sternotoomia (rinnakulu sisselõike) korral. Need sümptomid paranevad tavaliselt aja jooksul.
- SHALI sündroom: Postoperatiivne kognitiivne häire (SHALI sündroom) võib avalduda mälu ja kognitiivsete funktsioonide kahjustusena pärast operatsiooni. See sündroom võib olla ajutine või pikaajaline.
- Psühholoogilised tüsistused: Mõnedel patsientidel võib pärast operatsiooni tekkida stress, ärevus või depressioon.
- Armistumine ja kosmeetilised tüsistused: Pärast ACS-i võivad jääda armid, mis võivad olla inetud või põhjustada ebamugavust.
- Allergilised reaktsioonid: Allergilisi reaktsioone võib esineda anesteesia või ravimite suhtes.
- Muud tüsistused: Nende hulka võivad kuuluda neeruprobleemid, maksaprobleemid, seedetrakti probleemid jne.
Oluline on mõista, et mitte kõigil patsientidel ei esine tüsistusi ning paljud neist võivad olla hallatavad või ajutised. Kvaliteetne arstiabi ja postoperatiivse ravi juhiste järgimine aitavad vähendada tüsistuste riski ja soodustada edukat taastumist AKS-ist.
Hoolitsege pärast protseduuri
Aordikoronaararteri šunteerimise (ACBG) järgne hooldus mängib olulist rolli patsiendi edukas taastusravis. Siin on mõned soovitused AKS-järgseks hoolduseks:
- Jälgimine intensiivravi osakonnas: Pärast operatsiooni viiakse patsient spetsialiseeritud osakonda, kus arstid ja meditsiinipersonal jälgivad tema seisundit. Sealt viiakse patsient seisundi paranedes tavalisse osakonda.
- Südame aktiivsuse jälgimine: Pärast AKS-i tehakse südamefunktsiooni hindamiseks rutiinselt südame aktiivsuse jälgimist, sealhulgas EKG ja vererõhu mõõtmist.
- Haavahooldus: Kui rindkere seina või jalahaav (kus šundi veresooned eemaldati) paraneb, on oluline hoida piirkond puhta ja kuivana. Vajadusel saab arst või meditsiiniõde aidata haavahoolduse ja sidemetega.
- Valu ja ebamugavustunne: Patsient võib tunda valu või ebamugavustunnet rinnal või jala piirkonnas, kust veresooned eemaldati. Arst määrab valuvaigisteid ja jälgib valu taset, et tagada patsiendi mugavus.
- Füüsiline aktiivsus: Füüsiline aktiivsus on AKS-i järgselt esimesel perioodil piiratud. Patsiendil on soovitatav järgida arsti juhiseid tõstmise ja liigutamise kohta, et vältida haava supinatsiooni ja südamele tekkivat tarbetut koormust.
- Toitumine: Arst võib teile pärast operatsiooni määrata spetsiaalse dieedi kolesteroolitaseme kontrollimiseks ja tervisliku toitumise säilitamiseks.
- Ravimid: Patsiendile võidakse välja kirjutada ravimeid vererõhu reguleerimiseks, tromboosiriski vähendamiseks ning kolesterooli ja veresuhkru kontrollimiseks. Oluline on ravimeid võtta rangelt vastavalt arsti ettekirjutusele.
- Taastusravi: Pärast haiglast väljakirjutamist võib patsient vajada taastusravi. See võib hõlmata füsioteraapiat ja kardioloogi konsultatsiooni füüsilise aktiivsuse ja südamemonitooringu parandamiseks.
- Psühholoogiline tugi:
- AKS võib olla emotsionaalselt stressirohke. Patsiendid võivad ärevuse ja stressiga toimetulekuks vajada psühholoogilist tuge ja nõustamist.
Taastusravi pärast koronaaršunteerimise operatsiooni
Koronaararteri šunteerimise järgne taastusravi on oluline südame tervise taastamiseks ja säilitamiseks. See protsess pakub patsiendile füüsilist, psühholoogilist ja sotsiaalset tuge. Siin on koronaararteri šunteerimise järgse taastusravi põhiaspektid:
Füüsiline aktiivsus:
- Füüsilise aktiivsuse järkjärguline suurendamine spetsialisti järelevalve all. Alustage lühikeste jalutuskäikudega ning suurendage järk-järgult treeningu intensiivsust ja kestust.
- Lihasjõu ja vastupidavuse taastamiseks võib määrata füsioteraapiat.
Eluviis:
- Patsientidel soovitatakse suitsetamisest loobuda ja alkoholi tarbimist piirata.
- Tervisliku ja madala küllastunud rasva-, soola- ja suhkrusisaldusega toitumise järgimine.
Psühholoogiline tugi:
- Südameoperatsioon võib olla emotsionaalselt nõudlik. Patsient võib kogeda stressi ja ärevust. Psühholoogiline tugi ja nõustamine aitavad nende emotsionaalsete aspektidega toime tulla ja parandada psühholoogilist heaolu.
Ravimid:
- Jätkake arsti poolt välja kirjutatud ravimite, näiteks tromboosivastaste ainete, trombotsüütidevastaste ainete, beetablokaatorite ja muude ravimite võtmist, et jälgida oma südame seisundit ja vähendada tüsistuste riski.
Regulaarsed arstivisiidid:
- Patsient peaks regulaarselt käima kardioloogi juures, et jälgida südame tervist, kontrollida kolesterooli ja veresuhkru taset ning hinnata ravi efektiivsust.
Stressi vältimine:
- Patsiente julgustatakse stressi ja ärevusega toime tulema, millel on positiivne mõju südame tervisele.
Toitumissoovituste järgimine:
- Patsient peaks järgima arsti toitumissoovitusi, et säilitada tervislik toitumine ja kontrollida südamehaiguste riskitegureid.
Vererõhu ja pulsi mõõtmine: Patsientidel soovitatakse regulaarselt jälgida vererõhku ja pulssi ning tulemused registreerida.
Perekonna ja sõprade tugi: Perekonna ja sõprade tugi mängib olulist rolli koronaararteri šunteerimisest taastumisel. Perekond ja sõbrad saavad aidata teil järgida arsti soovitusi ja pakkuda taastumise ajal tuge.
Koronaararteri šunteerimise järgne taastusravi plaan töötatakse iga patsiendi jaoks välja individuaalselt, võttes arvesse tema tervislikku seisundit ja vajadusi. Taastusravi eesmärk on parandada elukvaliteeti ja vähendada südamehaiguste tüsistuste riski.
Toitumine ja dieet pärast koronaarset šunteerimist
Õige toitumine pärast koronaararteri šunteerimist (või aortokoronaararteri šunteerimist, CABG) on terve südame taastamiseks ja säilitamiseks hädavajalik. Siin on üldised toitumisjuhised pärast seda protseduuri:
- Vähenda küllastunud rasvade tarbimist: piira rasvases lihas (veise-, sealiha), täisrasvastes piimatoodetes ja loomsetes rasvades leiduvate küllastunud rasvade tarbimist. Asenda need polüküllastumata ja monoküllastumata rasvadega, mida leidub oliiviõlis, avokaados, pähklites ja kalas.
- Suurenda kala tarbimist: kala, eriti tuunikala, lõhe ja sardiinid, sisaldavad südamele kasulikke oomega-3-rasvhappeid. Püüa kala tarbida vähemalt kaks korda nädalas.
- Suurenda puu- ja köögiviljade tarbimist: köögiviljad ja puuviljad on rikkad antioksüdantide, vitamiinide ja mineraalide poolest, mis toetavad südame tervist. Need sisaldavad ka kiudaineid, mis aitavad kontrollida kolesterooli ja veresuhkru taset.
- Piira soola tarbimist: vähenda soola tarbimist, kuna liigne sool võib tõsta vererõhku. Väldi soolaseid suupisteid ja piira soola lisamist toiduvalmistamisel.
- Süsivesikute haldamine: Jälgige oma toidus süsivesikute taset, eriti lihtsüsivesikuid, nagu suhkur ja valge jahu. Eelistage kompleksseid süsivesikuid, nagu täisteratooted, köögiviljad ja oad.
- Suhkru taseme jälgimine: kui teil on diabeet või teil on sellele eelsoodumus, jälgige oma veresuhkru taset ja vajadusel võtke meetmeid selle kontrollimiseks.
- Mõõdukas liha tarbimine: Kui sööte liha, eelistage tailiha, näiteks nahata kana ja kalkunit. Piirake punase liha tarbimist.
- Portsjonite kontroll: Hoidke portsjonid mõistlikud ja vältige ülesöömist. Pidage meeles, et õige toitumine ei seisne ainult selles, mida sööte, vaid ka selles, kui palju te sööte.
- Füüsiline aktiivsus: Järgige oma arsti soovitusi füüsilise aktiivsuse ja füüsilise taastusravi osas. Regulaarne mõõdukas füüsiline aktiivsus aitab hoida teie südant tervena.
- Joomine: Joo piisavalt vett ja väldi liigset alkoholi tarbimist.
- Ravimid: võtke arsti poolt soovitatud ravimeid vererõhu, kolesterooli ja muude südameriskide kontrollimiseks.
- Regulaarsed toidukorrad: jagage oma dieet mitmeks väikeseks toidukorraks kogu päeva jooksul.
Individuaalsed toitumissoovitused võivad teie seisundist ja terviseseisundist olenevalt erineda. Seetõttu on oluline arutada toitumist ja dieeti oma arsti või toitumisspetsialistiga, et koostada parim toitumisplaan teie taastumiseks pärast AKS-i.
Kliinilised juhised
Pärast AKS-i läbimist on eduka taastumise tagamiseks ja tüsistuste vältimiseks oluline järgida teatud kliinilisi juhiseid. Siin on mõned üldised juhised:
- Puhkus: Pärast ACLT-d on vaja taastumiseks aega. Puhka ja väldi füüsilist aktiivsust aja jooksul, mille määravad teie kirurg ja kardioloog.
- Ravimisoovituste järgimine: Teile võidakse välja kirjutada ravimeid, mis aitavad vältida verehüübeid, kontrollivad vererõhku, alandavad kolesterooli ja säilitavad südamefunktsiooni. Oluline on järgida arsti ravimisoovitusi ja mitte lõpetada ravimite võtmist ilma tema loata.
- Toitumine: Järgige tervislikku toitumist, mis aitab kontrollida kolesterooli ja vererõhku. See hõlmab tavaliselt küllastunud rasvade, soola ja lisatud suhkru tarbimise piiramist. Teile võidakse soovitada ka puu- ja köögiviljade ning tervislike valkude tarbimist.
- Füüsiline aktiivsus: Pärast AKS-i määratakse teile füüsilise rehabilitatsiooni programm. Järgige seda ja järgige hoolikalt oma arsti soovitusi füüsilise aktiivsuse kohta.
- Haavahooldus: Kui teil on olnud rindkere sisselõige, jälgige haava, järgige hooldusjuhiseid ja vajadusel pöörduge arsti poole, kui ilmnevad infektsiooninähud või tüsistused.
- Jälgige oma tervist: Oluline on regulaarselt oma tervist jälgida, külastades arsti rutiinsetel tervisekontrollidel ja järgides uuringute ja testide soovitusi.
- Väldi stressi: stress võib südamele negatiivselt mõjuda. Õpi stressijuhtimise tehnikaid ja vajadusel pöördu psühholoogi või psühhiaatri poole.
- Hoiduge suitsetamisest ja alkoholist: suitsetamine ja alkoholi joomine võivad suurendada südamehaiguste riski. Kui te suitsetate, kaaluge suitsetamisest loobumist ja vältige alkoholi või jooge mõõdukalt arsti loal.
- Jälgige oma kaalu: hoidke kaalu normaalsena õige toitumise ja treeningu abil.
- Teavitage oma arsti: kui teil tekivad uued sümptomid või mured, teavitage sellest kohe oma arsti.
Need on üldised juhised ja teie individuaalsed soovitused võivad teie seisundist ja haigusloost olenevalt erineda. Arutage oma küsimusi ja muresid alati oma arstiga ning järgige tema soovitusi, et AKS-ist taastumine oleks parim võimalik.
Kui kaua inimesed pärast koronaarmöödasõitu elavad?
Oodatav eluiga pärast aortokoronaarset šunteerimist (möödasõiduoperatsioon) sõltub paljudest teguritest, sealhulgas patsiendi preoperatiivsest seisundist, kaasuvate haiguste olemasolust, protseduuri kvaliteedist, samuti operatsioonijärgsest ravist ja elustiilisoovituste järgimisest. Üldiselt märkavad paljud patsiendid pärast aortokoronaarset šunteerimist oma tervise märkimisväärset paranemist ja jätkavad aktiivset elu.
Oluline on märkida, et aortokoronaarne šunteerimine ei garanteeri pikka eluiga ja eeldatav eluiga võib olenevalt individuaalsest olukorrast oluliselt erineda. Siiski võivad järgmised tegurid pärast operatsiooni prognoosi positiivselt mõjutada:
- Varajane ravi: Mida varem pärast koronaararteri haiguse sümptomite ilmnemist tehakse aortokoronaarne šunteerimisoperatsioon, seda parem on prognoos.
- Elustiili soovituste järgimine: Patsiendid, kes jälgivad pärast operatsiooni aktiivselt oma tervist, sealhulgas õiget toitumist, füüsilist aktiivsust ja stressi maandamist, võivad oma prognoosi parandada.
- Kaasuvate haiguste ravi: Muude meditsiiniliste seisundite, näiteks diabeedi, kõrge vererõhu ja hüperlipideemia (kõrge vere kolesteroolitaseme) kontrolli all hoidmine võib vähendada südamehaiguste riski.
- Arsti ettekirjutuste järgimine: Soovitatavate ravimite võtmise jätkamine, samuti regulaarsed järelkontrollid ja sõeluuringud arstiga võivad teie prognoosi parandada.
- Psühholoogilise mugavuse toetamine ja säilitamine: emotsionaalne heaolu ja sotsiaalse võrgustiku tugi võivad samuti südame tervisele positiivselt mõjuda.
Aortokoronaarse šunteerimise järgne prognoos on individuaalne ja seda on kõige parem arutada oma perearstiga, kes saab patsiendi haigusloo ja seisundi põhjal anda täpsema ja spetsiifilisema prognoosi.
Haigusleht pärast koronaaršunteerimise operatsiooni
Pärast koronaararteri šunteerimist (CABG) jääb patsient tavaliselt teatud aja haiglasse jälgimiseks ja taastumiseks. Haiglas viibimise pikkus võib varieeruda sõltuvalt mitmest tegurist, sealhulgas operatsiooni keerukusest, patsiendi seisundist ja konkreetse haigla eeskirjadest. Siin on üldised juhised haigla postoperatiivseks perioodiks:
- Operatsioonijärgne järelkontroll: Pärast operatsiooni viibib patsient intensiivraviosakonnas (vajadusel) või taastusravi osakonnas. Seal jälgib meditsiinipersonal tähelepanelikult tema seisundit, sealhulgas südametegevust, hingamist ja muid olulisi parameetreid.
- Haiglas viibimise kestus: Tavaliselt kestab koronaararterite šunteerimise järgne haiglas viibimine 3–7 päeva. See võib varieeruda sõltuvalt patsiendi seisundist ja muudest teguritest.
- Valu ja ebamugavustunne: Pärast operatsiooni võib patsiendil tekkida valu ja ebamugavustunne rindkere seina või jala sisselõike ümbruses, olenevalt sellest, kust šuntide veresooned eemaldatakse. Arstid annavad valuvaigisteid.
- Füüsiline aktiivsus: Patsient taastab oma füüsilise aktiivsuse järk-järgult meditsiinipersonali järelevalve all. Oluline on järgida arsti juhiseid tõstmise, liigutamise ja füüsilise aktiivsuse kohta.
- Toitumine: Patsiendile määratakse spetsiaalne dieet, mille eesmärk on tervisliku toitumise säilitamine ning kolesterooli ja veresuhkru taseme kontrollimine.
- Ravimid: Patsiendile võidakse välja kirjutada ravimeid vererõhu reguleerimiseks, tromboosiriski vähendamiseks, kolesterooli ja veresuhkru kontrollimiseks ning südame koormuse leevendamiseks.
- Psühholoogiline tugi: Pärast operatsiooni võivad patsiendid kogeda emotsionaalset stressi ja ärevust. Psühholoogiline tugi ja nõustamine võivad olla abiks.
- Taastumisplaan: Haiglast väljakirjutamisel koostatakse patsiendile taastumisplaan, mis hõlmab füsioteraapiat ja regulaarseid järelkontrollis käimisi kardioloogi juures.
Koronaaršundi operatsioon ja puue
Puude määramise protsess pärast koronaararteri šunteerimist (möödasõiduoperatsioon) võib riigiti erineda ja sõltub paljudest teguritest, sealhulgas meditsiinilisest seisundist, puude astmest ja sotsiaalsetest teguritest. Puude määramise otsuse teevad tavaliselt sotsiaalkaitse eest vastutavad riiklikud või piirkondlikud asutused.
Oluline on mõista, et mitte kõik patsiendid, kellele tehakse koronaaršunteerimisoperatsioon, ei muutu puudeks. Paljud patsiendid taastuvad operatsioonist edukalt ja naasevad normaalse elu ja töö juurde. Mõnel juhul, kui patsiendil on tõsiseid tüsistusi, töövõimetus või rasked füüsilise aktiivsuse piirangud, võidakse kaaluda puuet.
Töövõimetushüvitise määramise otsus tehakse tavaliselt järgmiste kriteeriumide alusel:
- Meditsiinilised seisundid: Arstid hindavad patsiendi tervist pärast operatsiooni ja teevad kindlaks, kas patsiendil on füüsilise aktiivsuse või soorituse piiranguid.
- Funktsionaalsed piirangud: hinnatakse, milliseid tegevusi ja tegevusi patsient enam ei suuda sooritada või sooritab piirangutega.
- Piirangute kestus: puude määramise otsus võib olla ajutine või püsiv, olenevalt sellest, kui kaua patsiendi töövõime on piiratud.
- Sotsiaalsed tegurid: Arvesse võetakse selliseid tegureid nagu vanus, ametialane staatus, sotsiaalne tugi ja muud, mis võivad mõjutada patsiendi võimet naasta normaalse elu ja töö juurde.
Kui teil on küsimusi puude kohta pärast koronaaršunteerimisoperatsiooni, peaksite puude ja toe konkreetsete nõuete ja protseduuride kohta lisateabe saamiseks võtma ühendust oma riigi või piirkonna meditsiinitöötaja või sotsiaalteenustega.
Elu pärast koronaararteri šunteerimist
Elu pärast südameveresoonte koronaaršunteerimist (möödasõiduoperatsiooni) võib olla aktiivne ja rahuldust pakkuv ning paljud patsiendid märkavad oma tervise ja elukvaliteedi märkimisväärset paranemist. Pärast seda operatsiooni võite oodata järgmist:
- Sümptomite vähendamine: Koronaaršundi operatsiooni peamine eesmärk on taastada südamelihase normaalne verevarustus. Paljud patsiendid teatavad stenokardia (valu rinnus) ja õhupuuduse sümptomite olulisest vähenemisest või kadumisest pärast operatsiooni.
- Füüsilise aktiivsuse taastamine: Pärast operatsiooni on oluline taastada füüsiline aktiivsus järk-järgult arsti ja füsioterapeudi juhendamisel. Patsiendid saavad tavaliselt naasta igapäevaste tegevuste juurde ja võivad isegi alustada treeningutega südamelihase tugevdamiseks.
- Elustiilisoovituste järgimine: Arst saab anda soovitusi elustiili muutmiseks, sh toitumise, suitsetamisest loobumise ja stressi juhtimise kohta. Nende soovituste järgimine aitab vähendada edasiste südameprobleemide riski.
- Ravimid: Paljudele patsientidele kirjutatakse välja ravimeid vererõhu, kolesteroolitaseme ja muude südamehaiguste riskitegurite kontrollimiseks. Ravimite järgimine on väga oluline.
- Regulaarsed arstivisiidid: Regulaarsed järelkontrollid arsti juures aitavad teil jälgida oma südame tervist ja vajadusel ravi kohandada.
- Toitumine: Soovitatav on tervislik toitumine, mis on rikas köögiviljade, puuviljade, täisteratoodete ja lahja valgu poolest. See aitab kontrollida kaalu, kolesterooli ja vererõhku.
- Stressi juhtimine: Lõõgastus- ja stressijuhtimise tehnikate, näiteks jooga või meditatsiooni harjutamine võib aidata säilitada tervet südant.
- Ravimite soovituste järgimine: Oluline on võtta ravimeid vastavalt arsti ettekirjutusele, isegi kui stenokardia sümptomid on kadunud.
Koronaaršonti operatsioon võib tähendada, et saate jätkata aktiivset eluviisi ja nautida elu. Siiski on iga patsient ainulaadne ja tulemused võivad erineda. Teie arst saab anda täpsemaid soovitusi ja hinnata teie individuaalset olukorda.
Alkohol
Pärast koronaararteri šunteerimist (CABG) on soovitatav olla alkoholi tarbimisega väga ettevaatlik. Oluline on arvestada järgmiste aspektidega:
- Mõju südamele: Alkohol võib mõjutada südant ja veresooni. Alkoholi tarvitamine võib põhjustada südamerütmi muutusi, vererõhu tõusu ja muid südameprobleemidega inimestele ebasoovitavaid toimeid.
- Ravimite koostoimed: Kui teile pärast koronaararteri šunteerimist määratakse ravimeid, võib alkohol nendega koostoimeid tekitada ning nende toimet suurendada või vähendada. Näiteks võib alkohol suurendada antikoagulantide (vere hüübimist vähendavate ravimite) toimet, mis omakorda võib suurendada verejooksu riski.
- Alkoholisõltuvuse oht: Alkoholi tarvitamine võib viia alkoholisõltuvuse tekkeni, millel võib olla negatiivne mõju üldisele tervisele ja südame tervisele.
- Toitumine ja kaalujälgimine: alkohol sisaldab kaloreid ja selle tarvitamine võib kaalu mõjutada. Pärast KS-i on oluline kaalu kontrollida ja tervislikult toituda ning alkoholi tarbimine võib selle eesmärgi saavutamist raskendada.
- Individuaalne reaktsioon: Reaktsioon alkoholile võib inimeselt inimesele olla väga erinev. Mõned inimesed taluvad alkoholi halvemini, eriti pärast operatsiooni, ja see võib põhjustada soovimatuid sümptomeid.
Lõppkokkuvõttes tuleks otsust alkoholi tarbimiseks pärast koronaararteri šunteerimist arutada kardioloogi või perearstiga. Ta saab teid alkoholi tarvitamise eest hoiatada või soovitada vastuvõetavat annust. Kui otsustate alkoholi tarbida, on oluline seda teha mõõdukalt ning arvestada oma individuaalsete iseärasuste ja reaktsioonidega.
Füüsiline aktiivsus pärast koronaararteri šunteerimist
Tuleks valida individuaalselt ja arsti järelevalve all. Postoperatiivse treeningu peamine eesmärk on taastada füüsiline aktiivsus ja tugevdada südame-veresoonkonda, minimeerides samal ajal tüsistuste riski. Siin on mõned soovitused:
- Jalutamine: alustage lihtsa jalutuskäiguga. Suurendage järk-järgult jalutuskäikude pikkust ja intensiivsust. Oluline on järgida arsti juhiseid selle kohta, kui palju treeningut saate endale lubada.
- Füsioteraapia: Arst võib soovitada professionaali juhitavat füsioteraapiat või taastusravi. See võib hõlmata spetsiaalseid harjutusi lihasjõu ja vastupidavuse taastamiseks.
- Mõõdukas aktiivsus: kui teie füüsiline vorm paraneb, võite lisada mõõdukamaid tegevusi, nagu ujumine, jalgrattasõit, kerge treening või jooga. Jällegi on oluline seda oma arstiga arutada.
- Jälgige oma aistinguid: füüsilise tegevuse ajal jälgige oma enesetunnet. Kui tunnete tugevat valu rinnus, õhupuudust, pearinglust või ebatavalisi sümptomeid, lõpetage treening ja pöörduge viivitamatult arsti poole.
- Järkjärguline treeningu suurendamine: Ärge kiirustage treeningu intensiivsuse suurendamisega. Füüsilise aktiivsuse järkjärguline suurendamine aitab teie südamel uute nõudmistega kohaneda.
- Regulaarsus: Püüdke säilitada regulaarne füüsilise tegevuse ajakava. See on oluline vormis püsimiseks ja südame tervise hoidmiseks.
- Kuula oma arsti: Järgige oma kardioloogi või füsioterapeudi soovitusi füüsilise aktiivsuse ja treeningu kohta. Ta jälgib teie seisundit ja kohandab soovitusi vastavalt vajadusele.
Oluline on meeles pidada, et iga juhtum on erinev ja füüsiline aktiivsus peaks olema kohandatud teie tervislikule seisundile ja sellele reageerimisele. Enne mis tahes füüsilise aktiivsuse programmi alustamist pärast koronaararterite šunteerimist pidage kindlasti nõu oma arsti või kardioloogiga, et töötada välja parim taastumisplaan.
Seks pärast koronaaršunteerimise operatsiooni.
Seksuaalne aktiivsus pärast koronaarset šunteerimist (möödasõiduoperatsiooni) tavaliselt taastub, kuid on olemas juhised, mida tuleks arvestada:
- Konsultatsioon arstiga: Enne seksuaalelu juurde naasmist on oluline arutada seda oma kardioloogi või perearstiga. Arst saab hinnata teie praegust terviseseisundit ja riskitaset ning anda soovitusi.
- Taastumisaeg: Pärast operatsiooni võib teil taastumiseks vaja minna veidi aega. Arstid soovitavad tavaliselt mitu nädalat või kuud pärast operatsiooni vältida rasket füüsilist pingutust ja seksuaalset aktiivsust. See aeg võib varieeruda sõltuvalt operatsiooni keerukusest ja teie individuaalsest seisundist.
- Kuula oma keha: Seksuaalakti ajal on oluline pöörata tähelepanu sellele, kuidas sa end tunned. Kui tunned valu rinnus, õhupuudust, pearinglust või ebatavalisi sümptomeid, lõpeta tegevus ja pöördu viivitamatult arsti poole.
- Lõõgastu ja maanda stressi: Seks peaks olema nauditav ja mugav. Stressi juhtimine ja lõõgastumine aitavad sinu kogemust parandada.
- Ravimid: Kui teile pärast operatsiooni määratakse ravimeid, jätkake nende võtmist vastavalt arsti soovitustele. Arutage oma arstiga kõiki küsimusi ravimite mõju kohta seksuaalfunktsioonile.
- Partneriga suhtlemine: Oluline on oma ootusi ja muresid partneriga arutada. Avatud dialoog aitab luua mõistmist ja tuge.
Seksuaalne aktiivsus võib pärast koronaararteri šunteerimist olla ohutu, kuid järgige alati arsti soovitusi ja oma enesetunnet. Tervislik eluviis, õige ravi ja regulaarsed arstivisiidid aitavad samuti parandada teie elukvaliteeti pärast operatsiooni.
Koronaarse šunteerimise alternatiivid
Koronaararteri šunteerimine (CABG) on südame isheemiatõve efektiivne ravi, kuid patsiendi konkreetsetest asjaoludest ja seisundist olenevalt võib kaaluda ka alternatiivseid lähenemisviise. Siin on mõned koronaararteritõve alternatiivsed ravimeetodid:
- Angioplastika ja stentimine: neid protseduure, tuntud ka kui koronaarangioplastika ja -stentimine, kasutatakse ummistunud või ahenenud koronaararterite laiendamiseks ja parandamiseks. Angioplastika käigus laiendatakse arterit täispuhutava ballooniga ja seejärel paigaldatakse stent (väike metalltoru), et hoida veresoon avatud.
- Laser-angioplastika: see meetod kasutab laserit aterosklerootiliste naastude (ladestuste) eemaldamiseks koronaararterites ja veresoonte läbitavuse taastamiseks.
- Rakkude siirdamine ja geeniteraapia: Rakkude siirdamise ja geeniteraapia uuringud liiguvad edasi ning tulevikus võivad olla saadaval mõned uued meetodid südame isheemiatõve raviks.
- Ravimid: Südame isheemiatõve ravi hõlmab ravimit, mis võib hõlmata antikoagulante, trombotsüütidevastaseid aineid, beetablokaatoreid, angiotensiini konverteeriva ensüümi inhibiitoreid (AKE inhibiitoreid), statiine ja teisi ravimeid. Need ravimid võivad aidata vähendada sümptomeid ja tüsistuste riski.
- Elustiili muutused: Põhilised elustiili muutused, nagu tervislik toitumine, füüsiline aktiivsus, suitsetamisest loobumine ja kehakaalu kontroll, võivad oluliselt parandada südame tervist ja vähendada südamehaiguste tüsistuste riski.
- Alternatiivsed ravimeetodid: Mõned patsiendid pöörduvad alternatiivsete ravimeetodite, näiteks nõelravi, jooga või taimsete ravimite poole. Nende meetodite tõhusus võib aga olla subjektiivne ja seda tuleks arstiga arutada.
Ravimeetodi valik sõltub iga patsiendi individuaalsetest omadustest ja südame isheemiatõve olemusest. Otsuse, millise meetodi valida, peaks tegema arst pärast patsiendi seisundi üksikasjalikku hindamist ja iga alternatiivi plusside ja miinuste arutamist.
Raamatud ja uuringud koronaararteri šunteerimise kohta
Raamatud:
- „Kardiotorakaalkirurgia” (2018) – autorid Joanna Chikwe, David Cooke ja Aaron Weiss.
- "Südame kompuutertomograafia täielik juhend" (2013) - autor Suhny Abbara.
- "Koronaararteri haigus: uued teadmised, uudsed lähenemisviisid" (2012) - autor Wilbert S. Aronow.
Uuringud:
- "Viie aasta tulemused pärast koronaararteri šunteerimist pump- ja pump-vabalt" (2013) - Andre Lamy jt. Uuring, milles võrreldi koronaararteri šunteerimise tulemusi kunstliku vereringe (CPB) kasutamisega ja ilma.
- "Pump-vaba ja pump-koronaararteri šunteerimise pikaajalised tulemused" (2018) - Andreas Kofler jt. Uuring koronaararteri šunteerimise pikaajaliste tulemuste kohta koos ja ilma pumbata.
- "Radiaalarteri vs. saphenoosveeni transplantaadid koronaararteri šunteerimisel: metaanalüüs" (2019) - autorid Sankalp Sehgal jt. Metaanalüüs aortokoronaararteri šunteerimise võrdlusest radiaalarteri ja saphenoosveeni abil.
Kasutatud kirjandus
Borzov EA, Latypov RS, Vasiliev VP, Galyautdinov DM, Shiryaev AA, Akchurin RS Koronaaršund kardiopleegiaga ja töötava südame mõjul difuusse koronaararterite haigusega patsientidel. Cardiologicheskiy vestnik. 2022;17(1):5-13.
Grinstein YI, Kosinova AA, Mongush TS, Goncharov MD. Koronaaršundi operatsioon: trombotsüütidevastase ravi tulemused ja efektiivsus. Creative Cardiology. 2020.

