Artikli meditsiiniline ekspert
Uued väljaanded
igemete nekroos
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
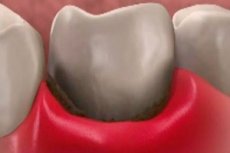
Igemete nekroos on patoloogia, mis näitab koe surma. Vaatleme haiguse peamisi põhjuseid, sümptomeid, diagnostikameetodeid, samuti ravi ja taastumise prognoosi.
Nekroos on patoloogiline rakkude surm, mis viib elusorganismi kudede ja organite osade surmani. Haiguse eripäraks on see, et algstaadiumis on sümptomid ähmased ja raskesti diagnoositavad. Igemete nekroos võib tekkida vigastuste, hambaravi ajal tehtud meditsiiniliste manipulatsioonide, samuti kroonilise või ägeda infektsiooni, joobe, vitamiinipuuduse ja muude patoloogiate tõttu tekkinud organismi talitlushäirete tõttu.
Kokkupuude kemikaalidega, kõrge või madal temperatuur, verehaigused, kahjulikud mikroorganismid ja mitmed muud tegurid suurendavad haiguse tekkeriski. Paljud hambahaigused aitavad kaasa selle tekkele. Kui teil on igemete veritsemine, halb hingeõhk ja hambad logisevad, võib see viidata nekroosi tekkele. Näiteks selline haigus nagu gingiviit areneb ilma nõuetekohase ravita krooniliseks vormiks, mis põhjustab igemete haavandilisi kahjustusi ja loomulikult kudede surma.
Nekroosi oht seisneb selles, et see on pöördumatu protsess, st kadunud rakud ei taastu. Kuid kui pöörduda õigeaegselt arsti poole, saab haiguse edasise leviku peatada. Kui seda ei tehta, viib progresseeruv nekroos närimisfunktsiooni täieliku kadumiseni.
Igemenekroosi põhjused
Igemenekroosi põhjused on väga mitmekesised. Haigus võib ilmneda mehaanilise löögi, trauma, pikaajalise külma või kõrge temperatuuri käes viibimise või veresoonte pigistamise tõttu. Igemekoe surm tekib kahjustatud piirkonna rakkude normaalse verevoolu häire tõttu. Väga sageli kaasneb igemekahjustusega hambanekroos.
Hambaarstid eristavad igemenekroosi traumaatilist, isheemilist, trofoneurootilist ja toksilist päritolu. Patoloogia isheemiline vorm tekib vereringehäirete tagajärjel ja trofoneurootiline vorm tekib igemekoe innervatsiooni häire tõttu. Vaatleme igemenekroosi peamisi põhjuseid:
- Halb suuhügieen põhjustab igemete veritsust ja turset, hamba kinnituse hävimist igeme külge ja kudede nekroosi.
- Regulaarne kudede trauma ravi või proteesimise tõttu viib vereringehäirete ja igemete surmani. Mehaaniline trauma, mis on tingitud hambumusanomaaliast, põhjustab põletikku ja kaugelearenenud juhtudel nekroosi.
- Hormonaalne tasakaalutus, verehaigused ja mitmed muud endokriinsed patoloogiad põhjustavad hambahaigusi, mis ilma nõuetekohase ravita arenevad nekroosiks.
 [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Arseeni poolt põhjustatud igemete nekroos
Arseeni põhjustatud igemete nekroos on üsna levinud probleem, millega paljud patsiendid hambakliinikutes silmitsi seisavad. Arseeni anhüdriiti pasta kujul kasutatakse hambaravis endiselt. Ainet kasutatakse hambapulbi devitaliseerimiseks. See tähendab krooni- või juurepulbi eemaldamiseks, mille tagajärjel hävivad täielikult selle koe kõik struktuurid ja funktsioonid. Hävimise sügavus sõltub täielikult arseenipasta annusest ja selle toime kestusest. Sellist ravi kasutatakse eakatel patsientidel kõverate või läbimatute juurtega pulpiidi (kroonilise ja ägeda difuusse) korral, samuti fibroosse pulpiidi, piiratud suuavamise või lokaalanesteetikumidele allergiliste reaktsioonide korral.
Arseen on lämmastiku perekonna keemiline element. 5–50 mg seda ainet peetakse inimkehale toksiliseks annuseks. Toksilise toime mehhanism on otseselt seotud ainevahetushäiretega. Kuna arseen on protoplasmaatiline mürk, interakteerub see sulfhüdrüülrühmadega. Oksüdatsiooniprotsessid viivad lokaalse kudede hävimiseni. Arseeni peamised sihtmärgid on nahk, neerud, seedetrakt, luuüdi ja kopsud.
Pikaajaline kokkupuude arseeniga põhjustab hamba parodontiidi ja igemenekroosi toksilisi muutusi. Kui arseenipastat ei ole ajutise täidisega hermeetiliselt suletud, lekib aine välja ja põhjustab igemenekroosi ning seejärel luurakkude surma ehk osteonekroosi. Viimase patoloogia oht seisneb kroonilises ja progresseeruvas kulges. Seega võib haiguse kestus olla 1 kuni 10 aastat ja alguses kulgeb haigus märkamatult. Hiljem aga kannatab patsient tugeva luuvalu ja neuropaatia all.
Igemenekroosi sümptomid
Igemenekroosi sümptomitel on mitu arenguetappi, millest igaühele on iseloomulikud kliinilised ilmingud. Vaatleme igemekoe nekrootiliste muutuste peamisi sümptomeid:
- Varajases staadiumis ei pruugi nekroos avalduda, kuid just haiguse arenedes kaotab hambaemail pigmentatsiooni ja läike, muutub tundlikuks järskude temperatuurimuutuste suhtes ja igemed veritsevad. Lisaks muutub hammaste pind karedaks, igemed värvimuutuvad ja jäävad hammastest veidi maha.
- Mõõdukate juhtudel täheldatakse igemepapillide turset ja kudede hävimist nende otstes. Igemepapillid veritsevad, on kaetud määrdunudhalli kattega ja on palpeerimisel valulikud. Osa kahjustatud igemest muudab värvi või mustab, tekivad haavandid ja ebameeldiv lõhn suust. Igemenekroos põhjustab piirkondlike submandibulaarsete ja teiste lümfisõlmede suurenemist.
- Nekroosi keskmist staadiumi iseloomustab igemeääre ja igemepapillide ere hüpereemia ja turse. Igeme limaskest on hüpereemia ja kaetud haavanditega, haavanditel on määrdunudhall katt. Kahjustatud piirkondadele võib tekkida pehme hambakatt. Kehatemperatuur tõuseb 38–39 °C-ni, patsient kannatab pidevate peavalude ja isutuse all.
- Igemenekroosi viimases staadiumis esineb väljendunud hüpereemia, põletik ja turse igeme alveolaarses osas, igemepapillides ja igemeäärses osas. Koed surevad ära, paljastades luu, põhjustades halba hingeõhku ja valulikke aistinguid. Kahjustatud piirkondadele tekivad märkimisväärsed pehme hambakatu ladestused. Patsient kannatab kõrge palaviku, seedehäirete ja üldiste tervisehädade all.
Kus see haiget tekitab?
Igemenekroosi diagnoosimine
Igemenekroosi diagnoosi paneb hambaarst nii rutiinse läbivaatuse käigus kui ka siis, kui patsient kaebab valu, hüpereemia ja igemete veritsemise üle. Nekroosi peamised diagnostilised kriteeriumid on suuõõnest tulev mäda lõhn, igemete põletik ja turse, isutus ja unehäired, seedehäired, valu neelamisel, üldine halb enesetunne. Diagnoosimiseks kasutatakse kiiritusmeetodeid, näiteks röntgenülesvõtet ja suuõõne instrumentaalset uuringut, vaatleme peamisi neist:
- Röntgenikiirgus aitab tuvastada hambakudede nekrootilist hävimist ja igemenekroosist tingitud võimalikke tüsistusi. See meetod võimaldab määrata kudede hävimise astet ehk nekroosi staadiumi.
- Mõnel juhul tehakse laboratoorseid uuringuid, näiteks pehme hambakatu mikroskoopiline uurimine. See võimaldab määrata mikrofloora koostist, seente olemasolu, leukotsüütide arvu, spindlikujulisi vardaid ja Vincenti spirokeete.
Igemenekroosi avastamine sõltub ka haiguse staadiumist, kuna patoloogia läbib oma arengus mitu etappi. Just haiguse sümptomitele pöörab hambaarst tähelepanu suuõõne instrumentaalse ja visuaalse läbivaatuse käigus. Eelnekroosi staadiumis on teatud muutused igemekoes pöörduvad, kuid diagnoosimiseks kasutatakse diferentseeritud meetodeid. See on vajalik võimalike hambahaiguste äratundmiseks, mis on põhjustanud igemeprobleeme.
Kui täheldatakse koesurma, st kahjustatud rakkude surma, on see selge nekroosi märk. Kuid sel juhul kontrollib hambaarst patsienti suuõõne kaasuvate haiguste suhtes. Destruktiivsete muutuste, st kahjustatud koe kadumise korral viib arst läbi uuringuid kaasuvate tüsistuste kohta.
Igemenekroosi ravi
Igemenekroosi ravi sõltub täielikult patoloogia vormist, selle arenguastmest ja kaasuvate haiguste olemasolust või puudumisest. Reeglina on kahjustatud kudede ravi võimatu, kuna nekroos on pöördumatu protsess. Seetõttu on selle haiguse ravi suunatud vereringe taastamisele kahjustatud piirkondades ja rakkude surma protsessi kõrvaldamisele. Surnud kude eemaldatakse kirurgiliselt, et vältida nakkuse edasist levikut.
On kaks ravimeetodit, nimelt nekroosi eemaldamine. Ravi saab läbi viia nii haiglas kui ka range meditsiinilise järelevalve all. Nekroosi on kahte tüüpi: kuiv ja märg, vaatleme neid üksikasjalikumalt:
- Koagulatsiooni( kuiva) nekroos on surnud kudede järkjärguline kuivamine ja nende mahu vähenemine( mumifitseerimine).Sel juhul tekib põletikuline reaktsioon äärmiselt harva, see kehtib ka nakkuslike kahjustuste kohta, joobetunnuseid ei esine.
- Kollikatsioonilise (märg) nekroosiga kaasneb turse, põletikuline reaktsioon, organi või koe suuruse suurenemine, väljendunud hüpereemia. Kahjustatud ja tervete kudede vahel puuduvad selged piirid, põletik ja turse levivad nekroosist mõjutatud kudedest väljapoole. Seda vormi iseloomustab mädane ja mädane infektsioon. Tekib raske keha joove, peavalud ja muud patoloogilised sümptomid.
Kuiva nekroosi korral neutraliseeritakse patoloogia levikut kahjustatud kudede töötlemisega antiseptikumidega. Kui koed on täielikult surnud, eemaldatakse need kirurgiliselt; muudel juhtudel taastatakse normaalne vereringe. Märja nekroosi raviks tuleb see viia kuiva staadiumisse. Pärast seda töödeldakse kudesid vesinikperoksiidi lahusega, mädased ja haavandunud piirkonnad avatakse ja dreneeritakse.
Kui selline ravi on ebaefektiivne, eemaldatakse nekrootilised koed kiiresti. Märja nekroosi lokaalse ravi tulemuste ooteaeg on 2-3 päeva, mille järel patsiendile tehakse operatsioon. Kui kahjustatud igemekude kirurgiliselt ei eemaldata, põhjustab see tõsiseid tüsistusi. Lisaks ülaltoodud protseduuridele määratakse patsiendile antibakteriaalne, vaskulaarne ja detoksifitseeriv ravi. See on tingitud asjaolust, et nekroos aitab kaasa kiirele nakkuslikule saastumisele, mis toob kaasa kogu keha joobe.
Igemenekroosi ennetamine
Igemenekroosi ennetamine on suunatud suuõõne tervise säilitamisele ja hambahaiguste ennetamisele. Esitame peamised ennetusmeetmed:
- Regulaarne suuhügieen hoiab ära kahjulike mikroorganismide leviku. Hambakivi ja hambakatu eemaldamine on kohustuslik.
- Kui esineb hammustushäireid, peaksite selle patoloogia kõrvaldamiseks pöörduma hambaarsti poole. Mõnel juhul võib lühike frenulum huulte või keele lähedal põhjustada nekroosi.
- Toitumine peaks koosnema tervislikust toidust ja toitumine peaks olema tasakaalustatud. See on vajalik, et keha küllastuks vitamiinide, mineraalide, mikro- ja makroelementide ning aminohapetega.
- Loobu alkoholist ja suitsetamisest. Sellised halvad harjumused mõjutavad negatiivselt igemete ja hammaste tervist.
- Immuunsüsteemi nõrgenenud kaitseomadused võivad põhjustada parodontoosi, gingiviidi või parodontiidi teket. Ilma nõuetekohase ravita provotseerivad need haigused igemenekroosi.
- Kui teil on kroonilised seedetrakti haigused või diabeet, on need patoloogiad üks suuõõne haiguste tekke teguritest.
Kui teil on juba olnud igemenekroos, peate tegema kõik endast oleneva, et haigus ei korduks. Käige regulaarselt hambaarsti juures kontrollis, kasutage pehmete või väga pehmete harjastega hambaharju. Säilitage suuhügieeni, kasutage põletikuvastase toimega terapeutilisi ja profülaktilisi hambapastasid. Samuti ei oleks üleliigne kasutada antiseptilise toimega taimseid suuvesi.
Igemenekroosi prognoos
Igemenekroosi prognoos sõltub täielikult ravi tulemustest ja haiguse vormist. Loomulikult on õigeaegse arstiabi korral prognoos soodne. Tõhusa ravi korral igemete veritsus lakkab, nende normaalne verevarustus, värvus ja tihedus taastuvad. Palpeerimisel valu ei ole, hambakattu ja halba hingeõhku ei esine. Sellisel juhul võime öelda, et nekroos on kõrvaldatud.
Igemete nekroosil hilisemas staadiumis või ebaefektiivse ravi korral on ebasoodne prognoos. Kaugelearenenud haigus võib põhjustada närimisfunktsiooni täielikku kaotust, piirkondlike lümfisõlmede ja hammaste kahjustusi ning see viib igemete ja hammaste täieliku hävimiseni. Patsienti ootab ees pikk ja valulik ravi ning igemekanalite taastamine ja pikaajaline immunoteraapia.

