Artikli meditsiiniline ekspert
Uued väljaanded
Küünte okükrüptoos
Viimati vaadatud: 29.06.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
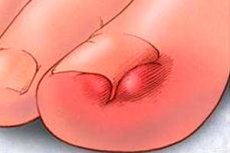
Häire, mille korral küüs kasvab külgmise küünetüve sisse, nimetatakse onühhokrüptoosiks. Probleem esineb kõige sagedamini suure varba piirkonnas, kuigi sõrmede ja varvaste kahjustus pole välistatud. Onühhokrüptoosiga kaasneb põletikuline reaktsioon, mille tagajärjel tekivad valu, punetus ja turse. Sissekasv toimub ühel küljel, väga harva mõlemal küljel. Enamasti tuleb patoloogiat ravida kirurgiliselt: kui seda ei tehta, võib protsess muutuda keeruliseks, mädaneda ja levida naaberkudedesse. Õigeaegse ravi korral on tulemus tavaliselt soodne. [ 1 ]
Ajaloolised faktid
Varbaküünte onühhokrüptoos on ammu tuntud probleem, mida kirjeldasid juba Hippokrates 5. sajandil eKr, keskaegse teadlase Avicenna, Bütsantsi arsti Pauluse Aiginast (7. sajand) ja araabia arsti Abu-al-Qasima (Albukasis). Iidsetel aegadel ravisid ravitsejad haigust külgmise küünetüve ja küüneplaadi serva eemaldamise ning küünevoldi granulatsioonide kauteriseerimisega.
Veidi hiljem soovitas prantsuse arst Ambroise Paré (16. sajand) ravida onühhokrüptoosi hüpertroofiliste kudede radikaalse eemaldamise ja haava pinna edasise keevitamise teel.
Kuulus itaalia anatoom Hieronymus Fabricius eelistas eemaldada küüne sissekasvanud osa ja prantsuse sõjaväe kirurg Guillaume Dupuytren tutvustas 18. sajandil küüneplaadi eemaldamise kombineeritud meetodit koos edasise kauteriseerimisega.
Onühhokrüptoosi ravimeetodite süstematiseerimise viis läbi juba 19. sajandil saksa arst Michaelis. Veidi hiljem pakkus prantsuse arst Bodin välja küüne kiilukujulise resektsiooni variandi, mida hiljem täiendasid teised kirurgid - eelkõige dr Emmert. Need ravimeetodid on muutunud meditsiinis kõige laialdasemalt kasutatavateks.
Epidemioloogia
1990. aastate andmetel on onühhokrüptoosi levimus 2,5–5%. Mehed on sagedamini haigestunud.
Haiguse esinemissagedusel on selgelt väljendunud vanusepiigid. Seega onühhokrüptoos on palju sagedasem 10–14- ja 16–19-aastaste laste ja noorte meeste, samuti üle 50-aastaste inimeste seas. Tähelepanuväärne on see, et patoloogia esinemissagedus meestel ja naistel 30-aastaselt on ligikaudu sama. Kõrgeim haigestumuse piik langeb perioodile 16–19 aastat.
Tähelepanuväärne on see, et onühhokrüptoos on üks nn tsivilisatsioonihaigustest, kuna see puudub piirkondades, kus inimesed eelistavad traditsiooniliselt jalanõudeta kõndida.
Onühhokrüptoos kätel on palju haruldasem kui alajäsemete sõrmedel. Varvaste hulgas on sagedamini mõjutatud suur varvas.
Põhjused onükokrüptoos
Onühhokrüptoosi tekke põhjused on mitmekesised, need jagunevad kahte kategooriasse: endogeenne (sisemine) ja eksogeenne (väline).
Endogeenselt põhjustatud onühhokrüptoos on pärilik patoloogia ning on seotud küünte ja sõrmede anatoomia iseärasustega - eriti küüneplaatide või külgmiste rullide struktuuriga. Kõige sagedamini täheldatav sissekasv on suurenenud, külgedelt kaldus, deformeerunud plaat, mis siseneb põiki külgmisse periunguaalsesse rulli. Pehmed ja lamedad plaadid on palju haruldasemad.
Onühhokrüptoos tekib tõenäolisemalt inimestel, kellel on küünepinna kohal massiivsed, tugevalt väljaulatuvad külgmised periunguaalsed rullid.
Kõige levinumate endogeensete põhjuste hulgas võime enesekindlalt nimetada jalaluude kõverust – näiteks varus- või valguskõverus, lampjalgsus. Teadlased on uurinud ja kinnitanud suure varba vale interfalangeaalnurga (nurga norm ei tohiks ületada 10°) osalemist onühhokrüptoosi tekkes. Küünte sissekasvu oht on eriti inimestel, kelle interfalangeaalnurk on üle 15°, ja patsientidel, kellel on jalaliigeste suurenenud liikuvus.
Samuti on oluline küüneplaadi paksus, külgmise rulli laius ja sõrme mediaalne hälve. Pärilik onühhokrüptoosi tüüp areneb sagedamini I ja II sugulusastmega inimestel.
Välistest põhjustest nimetatakse kõige sagedamini ebapiisavat ja ebaregulaarset jalgade hügieeni, ebaõiget küünehooldust, sobimatu suurusega jalanõude kandmist ning jalatsivigastusi.
Onühhokrüptoosi sagedased põhjused esinemissageduse järgi:
- Küünte ebaõige lõikamine (rohkem kui 70% juhtudest);
- Valesti paigaldatud kingad (rohkem kui 45% juhtudest);
- Küünte nihke suur nurk (üle 35%);
- Liigne kehakaal (üle 30%);
- Jalavigastused (üle 20%);
- Hormonaalsed muutused, rasedus (rohkem kui 20% naispatsientidest);
- Jalade suurenenud higistamine (üle 15%).
Riskitegurid
Peamised provotseerivad tegurid, mis võivad viia onühhokrüptoosi tekkeni, on kitsendavate kingade, paksude sokkide kandmine, samuti jalgade liigne higistamine, rasvumine ja suhkurtõbi.
Küüneplaadi sissekasvule võivad kaasa aidata mitmed süsteemsed patoloogiad - eelkõige räägime artriidist, immuunpuudulikkuse seisunditest, kasvajaprotsessidest, alajäsemete vereringehäiretest. Üldiselt võib iga tegur, mis kutsub esile näiteks pehmete kudede ja küüneplaadi vahelise konflikti, avaldada negatiivset mõju:
- Pidev koormus jalale ja varvastele;
- Kitsad, jäigad ja ebamugavad kingad;
- Jalgade, varvaste korduv trauma;
- Hügieenieeskirjade ebapiisav järgimine;
- Jalgade kaasasündinud ja omandatud kõverused;
- Liiga lühikesed küüned;
- Ülekaal;
- Diabeet;
- Küünte ja pehmete kudede nakkus- ja põletikulised haigused;
- Artriit;
- Hüperhidroos.
Eelsoodumusteguriteks peetakse järgmist:
- Ebatavalised küünealuse konfiguratsioonid;
- Deformeerunud küüneplaadid;
- Geneetiliselt edasikanduv eelsoodumus onühhokrüptoosile.
Riskid mitmekordistuvad valede jalanõude kandmise, ebaõige või ebakorrapärase küünte lõikamise korral.
Pathogenesis
Onühhokrüptoosi arengu tõenäoliste põhjuste põhjalik analüüs võimaldas meil tuvastada haiguse peamised patogeneetilised mehhanismid:
- Külgmise periunguaalrulli epidermise koe kahjustus on kõige levinum mehhanism, mida tavaliselt "vallandab" pigistavate, sobimatu suurusega jalanõude kasutamine. Epidermis võib saada trauma pediküüri manipulatsioonide tegemisel, varre ja küünte lõikamisel. Probleemi võivad keerulisemaks muuta infektsioon, väljendunud valusündroom ja granulatsioonkoe vohamine.
- Küüneplaadi all lokaliseeritud pehmete kudede struktuuride kokkusurumine on mehhanism, mis on tingitud peamise falangi luulistest muutustest. Küünemaatriks on luuga hästi kinnitunud. Kui interfalangeaalliigese distaalne osa laieneb, toimub küüne vastava piirkonna kitsenemine ja väljaulatuvus, mis võib olla artriidi, traumaatilise vigastuse või kirurgilise sekkumise tagajärg. Selle tagajärjel muutub pigistatud küünevall kõverdatuks.
- Periunguaalsete kudede turse on võimalik nii varases lapsepõlves kui ka täiskasvanutel, kellel on selles piirkonnas põletikulised protsessid ja traumad.
Etapid
Praegu on teada erinevaid onühhokrüptoosi klassifikatsiooni tüüpe. Kõige levinumaks peetakse kliinilist klassifikatsiooni, mis põhineb esialgsel kliinilisel informatsioonil ja patoloogia raskusastmel. Haiguse individuaalsete omaduste tundmine muudab optimaalse raviskeemi valimise palju lihtsamaks. Onühhokrüptoosi klassifikatsiooni raames kasutatavad kriteeriumid on: naha erüteem, lokaalne nakkusreaktsioon, turse, eritis, külgmise küünealuse rulli paksenemine ja tihenemine, valusündroom ja granulatsiooni ilmnemine.
Heifetzi staadiumi klassifikatsioon:
- Küünte külgmiste varte kerge punetus ja turse.
- Äge nakkushaigus, mädanemine.
- Krooniline nakkushaigus, granulatsioonide moodustumine, külgnevate kudede hüpertroofia.
Onühhokrüptoosi Frosti staadiumi klassifikatsioon:
- Küüneplaadi küljele ilmub sissekasv (kannus).
- Plaat on kõverdunud.
- Ilmnevad pehmete kudede hüpertroofia tunnused.
Moseni lavaklassifikatsioon:
- Põletikuline staadium (mida iseloomustab punetus, turse ja valu surve rakendamisel, samal ajal kui küüs on välimuselt normaalne).
- See jaguneb II-A staadiumiks (suurenenud valu, mädane eritis ja infektsiooni tunnused, turse levik plaadi välisküljele alla 3 mm) ja II-B staadiumiks (sama, turse levikuga üle 3 mm).
- Hüpertroofia staadium (millega kaasneb granulatsioonide ja külgmise rullkoe ulatuslik vohamine plaadi kohal).
Martinez-Nova staadiumi klassifikatsiooni täiendab neljas staadium, nn "raske hüpertroofia". Seda staadiumi iseloomustab sõrme krooniline kõverus, mille korral on haaratud mõlemad rullid, mis katavad plaadi laia osa.
Kline'i klassifikatsioon hõlmab viit etappi:
- Külgmise rulli lokaalse ärrituse staadium. Puudub väljendunud nakkusreaktsioon ja granulatsioon.
- Nakkusprotsessi staadium külgmises voldis koos mädase eritise või/ja granulatsiooniga.
- Nakkusprotsess, millega kaasnevad mitmed homotüüpsed onühhokrüptoosi episoodid ja onühhokrüptoosi anamnees.
- Nakkuslik-põletikuline onühhokrüptoos koos küüne külgmise osa mittetäieliku irdumisega.
- Nakkuslik-põletikuline onühhokrüptoos küüneplaadi mittetäieliku või täieliku irdumisega.
Klassifikatsioon tüübi järgi olenevalt onühhokrüptoosi põhjusest:
- Onühhokrüptoos tekib patsientidel, kellel on normaalsed jalad ja puuduvad somaatilised haigused. Põhjused on: ebapiisav hügieeniline hooldus, kitsaste jalanõude kandmine.
- Jalal ja/või varvastel esineb kaasasündinud või omandatud kõverusi.
- Patsiendil diagnoositakse somaatilised patoloogiad, mis põhjustavad perifeerse verevoolu häiret, troofilisi häireid.
- Teine ja kolmas etioloogia tüüp on kombineeritud või leitakse seeninfektsioon või osteomüeliit.
- Onühhokrüptoos on korduv.
Onühhokrüptoos lapsel
Onühhokrüptoosi diagnoositakse lastel sageli varasest lapsepõlvest kuni noorukieani. Enamasti esineb probleem suurtel varvastel, kuid see võib mõjutada ka teisi varbaid, sealhulgas käsi. Kui plaat kasvab pehmetesse kudedesse, muutub varvas punaseks, paistes ja kõndimisel valulikuks.
Imikutel on probleemi peamiseks põhjuseks väljakasvanud küüneserva ebaõige lõikamine. Kogenematuse tõttu lõikavad paljud vanemad külgservi maksimaalselt, justkui ümardades plaati, et laps ennast ei kratsiks. Mõne aja pärast võivad sellised manipulatsioonid aga viia küünte konfiguratsiooni ja kasvu, sealhulgas sissekasvu, rikkumiseni.
Häire riskid suurenevad märkimisväärselt, kui lapsel on tugev pärilikkus onühhokrüptoosi osas. Samuti mängivad rolli sõrmede või küüneplaadi kaasasündinud deformatsioonid, alatoitumus, ülekaal ja rahhiit.
Tüsistused ja tagajärjed
Tänapäeval on palju onühhokrüptoosi korrigeerimise meetodeid - nii kirurgilisi kui ka konservatiivseid. Sellegipoolest on nende ravimeetodite efektiivsus ebapiisav ja probleemi peamisteks tagajärgedeks on selle kordumised. Lisaks praktiseerivad paljud spetsialistid aktiivselt küüne täielikku eemaldamist (Dupuytreni meetod), millega kaasneb suur kosmeetiliste defektide ja kahjustatud sõrme tugifunktsiooni halvenemise risk. Paljudel patsientidel annab küüneplaadi eemaldamine vaid ajutise efekti, sest küüne tagasi kasvades tekib onühhokrüptoos sageli uuesti.
Kui onühhokrüptoosi ravi eiratakse, võivad tekkida järgmised tüsistused:
- Abstsess (pustuli moodustumine pehmetes kudedes);
- Mädane panariis;
- Flegmon (mädane fookus ilma selgelt määratletud piirideta);
- Lümfadeniit (põletikuline protsess lümfisüsteemis);
- Osteomüeliit (luukoe kahjustused);
- Carrion (nakkuslik põletikuline protsess).
Diagnostika onükokrüptoos
Onühhokrüptoosi on raske teiste patoloogiatega segi ajada. Kirurg paneb diagnoosi juba esmasel vastuvõtul ja kliinilise läbivaatuse ajal. Vajadusel määrab ta konsultatsioone teiste spetsialistidega: endokrinoloog, immunoloog, nakkushaiguste spetsialist, dermatoloog.
Laboratoorsed diagnostikad võivad hõlmata üldist vereanalüüsi, vere hüübimisuuringuid, Wassermani reaktsiooni, veresuhkru taseme määramist. Kohustuslik on välistada seeninfektsiooni esinemine. Selleks tehakse dermatoskoopia, kahjustatud sõrme kraapimise mikroskoopia, patoloogilise biomaterjali külvamine toitainekeskkonda.
Kui onühhokrüptoosi komplitseerib sekundaarne infektsioon, siis määrake patogeeni identifitseerimine eritiste kultuuri abil, et määrata antibiootikumide resistentsus.
Diferentseeritud diagnoos
Diferentsiaaldiagnoos on vajalik sõrmefalangi osteofüütide (luukoe kasvajate), põletikuliste protsesside, näiteks paronühhia, healoomuliste ja pahaloomuliste periunguaalsete kasvajate välistamiseks. Kõige sagedamini on vaja eristada onühhokrüptoosi küünte ja nende voodi, varte ja otsafalangi patoloogiatest, eelkõige:
- Püogeenne granuloom - küüne serva all või rullil paiknedes näeb välja nagu väike põletikuline sõlme, mis järk-järgult suureneb. Selle kohal olev pind on hüpereemiline, lame, võib olla kaetud mädase-seroosse naastu või kuivava koorikuga.
- Kandido-seen- ja püokokk-paronühhia - areneb, kui võlli pehmete kudede põletikuline reaktsioon süveneb.
- Küünealune eksostoos on luukoe healoomuline kasv, sageli traumajärgse etioloogiaga. Sellel on tihe mass, millel on kalduvus suureneda.
- Periunguaalne ehk küünealune fibroom on healoomuline mesenhümaalne kasv, mis on valutu ja viib järk-järgult küüne düstroofiani kuni küüne hävimiseni.
- Periunguaalne või subnailne kondrooma on hüaliinse või kiulise-kõhrekoe healoomuline kasvaja, millel on tahke konsistentsiga üksik kasvaja.
- Dermoidvoodi tsüst - koe arengu rikkumine epiteeliõõnsuse moodustumisega, milles võivad esineda keratiniseerumise osakesed, juuksed.
- Glomuse neoplasmad on healoomuline Barre-Massoni haigus, mis avaldub venoossete-arteriaalsete anastomooside moodustumisena närvi- ja sidekoe kapslis.
- Pahaloomulised kasvajad (sarkoomid, voodi ja rullide melanoomid).
Ravi onükokrüptoos
Konservatiivseid ravimeetodeid kasutatakse suhteliselt harva ja ainult kergete onühhokrüptoosi juhtude korral. Selliseid meetodeid saab jagada järgmistesse rühmadesse:
- Kohalik ravi salvide ja ravimlahustega.
- Lamina sissekasvanud osa eraldamine pehmetest kudedest.
- Ortopeediliste abivahendite kandmine, mis aitavad küünelakki lamendada ja sissekasvanud osa tõsta.
Kodune ravi hõlmab järgmist:
- Mõjutatud jäseme põhjalik pesemine;
- Sissekasvanud õite piirkonna kuivatamine vatipadjaga ja tampooniga kummeli, saialille, astelpaju ja teepuuõli preparaatidega.
Soovitatav on harjutada vanne antiseptiliste lahustega - näiteks lisades 5 ml ammoniaagilahust 1 liitri vee kohta või kaaliumpermanganaadi või hüpertoonilise naatriumkloriidi lahuse, samuti tammekoore, kolanhoe ja kummeli infusiooni. Näidustatud on küünte ümbruse regulaarne töötlemine briljantrohelise, joodi, metüleensinise, fukortsiini ja klorofüllipti lahusega. Edukalt kasutatakse onühholütsiini, dioksidiini, furatsiliini ja rivanooli sisaldavaid losjoneid ja kompresse.
Soovitatavad salvid:
- Levomekool;
- Betadiin;
- Valmis põletikuvastane segu (5 g kristallilise joodi kohta - 10 ml 20% kaaliumjodiidi vesilahust, 10 g salitsüülhapet, 60 g lanoliini ja 28 ml dimeksiidi).
Küüne ja varre vahele asetatakse antibiootikumidega (nt kanamütsiin novokaiiniga) niisutatud sidemeribad.
Hea tulemuse on näidanud ortopeedilised ravimeetodid, mis soodustavad sissekasvanud küüne isoleerimist. Küüne piirkonda kinnitatakse metallkomposiitmaterjalist ortopeedilised seadmed, mis aitavad muuta plaati lamedamaks ja vabastada sissekasvanud serva.
Konservatiivne ravi on minimaalselt traumaatiline, seda saab rakendada kodus ega vaja patsiendi haiglaravi. Konservatiivne ravi ei aita aga raske onühhokrüptoosi või korduva haiguse korral ning ravimiturul olevad ortopeedilised seadmed on tavaliselt üsna kallid. Seetõttu tuleb esiplaanile kirurgiline korrektsioon.
Lisaks plaadi täielikule ja osalisele eemaldamisele kasutatakse aktiivselt külmakahjustusi (krüoteraapiat), laser- ja ultraheliravi, raadio- ja elektrokoagulatsiooni, keemilise hävitamise meetodit ja mikrokirurgiat. Kõige populaarsem on aastaid olnud küüne marginaalne resektsioon - tehniliselt lihtne operatsioon, suhteliselt minimaalselt traumaatiline, pakkudes rahuldavat kosmeetilist efekti. Selle sekkumise puuduste hulka kuulub ainult onühhokrüptoosi kordumise suur risk (erinevatel andmetel - 13–28%).
Dioodlaseriga teostatav lasermaatriksektoomia võib vähendada onühhokrüptoosi kordumise sagedust ja optimeerida haiguse ravi üldist efektiivsust. Kõige sagedamini kasutatakse süsinikdioksiidilaser-skalpelli infrapunaspektris. Sellise kokkupuute korral on paranemine tavapärasest lihtsam, kuna põletikuline faas on suhteliselt lühike, eritis ja leukotsüütide infiltratsioon on vähene.
Pärast kirurgilist sekkumist soovitatakse patsientidele 24-tunnist voodirežiimi, kus voodi jaluts on üles tõstetud. Teisel päeval on lubatud tõusta ja kõndida ilma opereeritud varba toeta: sellised piirangud püsivad umbes nädala jooksul (kõndides on lubatud kannale toetuda). Selle aja jooksul tehakse iga päev sidemeid, pestakse haava antiseptiliste lahustega, kantakse peale antibakteriaalseid salve või pulbrit (Levomekol, Betadine, Baneocin). Vajadusel kasutatakse valuvaigisteid.
Kontrolluuringud viiakse läbi ühe kuu, seejärel 3 kuu, kuue kuu, 9 kuu ja ühe aasta pärast operatsiooni. See on vajalik nii dünaamiliseks jälgimiseks kui ka onühhokrüptoosi kordumise õigeaegseks avastamiseks.
Ärahoidmine
Arstide põhisoovitused onühhokrüptoosi ennetamiseks on järgmised:
- Hügieen, regulaarne ja kvaliteetne jalgade pesemine ning sokkide vahetamine;
- Küünte õige lõikamine (mitte liiga sügav, jättes plaadi vaba serva umbes 1 mm, millele järgneb lõigatud serva töötlemine pehme viiliga);
- Küünte sissekasvu vältimiseks spetsiaalsete pehmendavate lahuste (losjoonide) kasutamine;
- Sõrmede traumaatiliste vigastuste vältimine;
- Jala suurusele ja kujule vastavate jalanõude kandmine;
- Vajadusel spetsiaalsete ortopeediliste abivahendite kasutamine;
- Seenhaiguste õigeaegne ravi;
- Kaalu kontroll.
Samaaegsete haiguste - eriti suhkurtõve - all kannatavad patsiendid peaksid regulaarselt külastama raviarsti ja järgima tema soovitusi. Lamedate jalgade ja erinevate jala kõverustega inimesed peaksid kasutama spetsiaalseid ortopeedilisi seadmeid ja jalatseid.
Ennetusmeetmete hulka kuuluvad ka õigeaegsed külastused podiaatri juurde. Probleemi levikut on palju lihtsam ennetada selle arengu algstaadiumis.
Prognoos
Vaatamata onühhokrüptoosi ravimeetodite pidevale täiustamisele on probleem tänaseni aktuaalne, mistõttu on haiguse uurimiseks vaja täiendavaid uuringuid.
Onühhokrüptoosi ravimeetoditel on erinev efektiivsus ja need valitakse individuaalselt. Üks levinumaid meetodeid on marginaalne resektsioon: operatsioon on tehniliselt lihtne, minimaalselt traumeeriv ja kosmeetiliselt efektiivne (eeldusel, et kiht on piisavalt kitsendatud). Selle protseduuri üks teadaolevaid "miinuseid" on onühhokrüptoosi kõrge retsidiivide protsent (erinevatel andmetel 13–28%). Kordumiste sagedust saab vähendada küünekasvutsoonide täiendava toimega – eelkõige keemilise toimega fenooli, naatriumhüdroksiidi, trikloroäädikhappe või dikloroäädikhappega. Selle tulemuseks on maatriksi keemiline hävimine. Marginaalse resektsiooni eeliseks on lihtne tehnika ja lisaseadmete puudumine.
Teiste tõhusate ravivõimaluste hulka kuuluvad ultraheli maatriksektoomia ja elektrokoagulatsioon – neid kasutatakse enesekindlalt ja edukalt paljudes meditsiiniasutustes. Keemilise maatriksektoomia kõrvaltoimeks on liigne kudede hävimine pikaajalise kokkupuute tõttu reageeriva ainega. Elektrokoagulatsiooni kõrvaltoimeks võib olla lähedalasuvate kudede põletus. Mis puutub krüodestruktsiooni, siis seda protseduuri peetakse minimaalselt traumaatiliseks ja paljud spetsialistid soovitavad seda, kuid see nõuab jahutusaine olemasolu asutuses ja sobivat varustust.
Onühhokrüptoosi laserravi on kasutatud üle 40 aasta ning seda peetakse tõhusaks, radikaalseks, minimaalselt traumaatiliseks, koaguleerivaks ja bakteritsiidseks meetodiks. Kõige levinumaks peetakse infrapunakiirguses töötavat meditsiinilist süsinikdioksiidi laserit. Selle meetodi "miinuste" hulka kuuluvad seadmete kõrge hind ja muljetavaldav suurus. Alternatiivina pakutakse välja dioodlaserite kasutamine. Need on odavamad ja väiksema suurusega, töötavad infrapunakiirguses ning pole vähem tõhusad.
Onühhokrüptoos ja armee
Onühhokrüptoosiga patsientidel, kes peavad ajateenistusse minema, soovitatakse rikkumine viivitamatult korrigeerida, milleks antakse operatsiooniks vajalikuks ajaks edasilükkamist. Enamasti on näidustatud plaadi ja periunguaalrulli marginaalne resektsioon koos kasvutsooni marginaalse ekstsisiooniga. Harvemini praktiseeritakse küüne täielikku eemaldamist või lokaalset koeplastikat. Pärast edukat kirurgilist sekkumist ja taastusraviperioodi lõppu loetakse värvatu sõjaväeteenistuseks sobivaks.
Kui onühhokrüptoos kordub või esineb muid kaasnevaid häireid, otsustatakse sobivuse küsimus individuaalselt ekspertkomisjoni järelduste põhjal.

