Artikli meditsiiniline ekspert
Uued väljaanded
Perifeerne halvatus
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
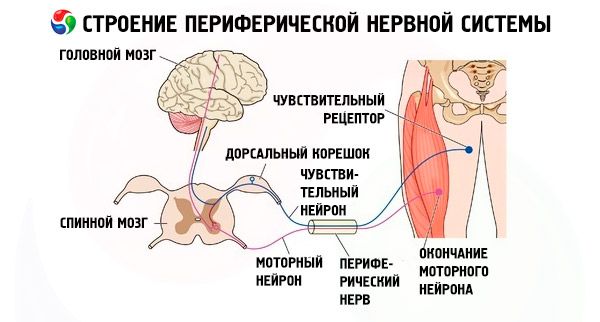
Perifeerne halvatus (flæksɪd pəræləsɪs) on sümptom, mida iseloomustab lihasnõrkus ja lihastoonuse vähenemine ning täielik või osaline immobilisatsioon erinevatel põhjustel (nt vigastused, nakkushaigused). Arengu aluseks on motoorse süsteemi perifeersete neuronite (seljaaju eesmise osa nn sarvrakkude), samuti skeletilihaseid innerveerivate kraniaal- või somaatiliste närvide kiudude või tuumade kahjustus.
Põhjused perifeerne halvatus
Polioviirus ja muud viirused
Perifeerne halvatus on ägeda poliomüeliidi kõige levinum sümptom. See kaasneb ka enteroviiruste, ehhoviiruste, Lääne-Niiluse viiruse ja adenoviiruste põhjustatud haigustega.
Botulism
Clostridium botulinum bakter põhjustab botulismi ja põhjustab lõtva halvatuse, blokeerides atsetüülkoliini vabanemist, peatades seeläbi impulsside postsünaptilise ülekande neuromuskulaarse ühenduskoha kaudu. Muud neurotoksiini põhjustatud infektsiooniga seotud sümptomid on kahelinägemine, ähmane nägemine, allavajunud silmalaugud, ebaselge kõne, neelamisraskused, suukuivus ja lihasnõrkus.
 [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
Kuraar
Kurare on taimemürk. Taim kasvab Lõuna-Ameerika troopilistes metsades. Lõuna-Ameerika metsikud hõimud jahvatavad ja keedavad kuraree juuri ja varsi ning segavad neid seejärel teiste taimede ja loomade mürgiga. Seejärel määrivad nad oma noolte otsi loomade jahtimiseks. Lõuna-ameeriklased kasutavad seda mürki ka vesitõve, hulluse, tursete, palaviku, neerukivide ja verevalumite raviks. Kurare blokeerib neuromuskulaarset ülekannet, põhjustades perifeerset halvatust. See mürk seondub lihastes atsetüülkoliini retseptoritega, blokeerides nende interaktsiooni atsetüülkoliiniga.
 [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Muud põhjused
Transversaalne müeliit, Guillain-Barré sündroom, enteroviiruslik entsefalopaatia, traumaatiline neuriit, Reye sündroom jne.
Sümptomid perifeerne halvatus
Peamised sümptomid ja esimesed tunnused, mis eristavad perifeerset paralüüsi tsentraalsest paralüüsist, on järgmised:
- Põhireflekside täielik puudumine või tugev vähenemine (arefleksia, hüporefleksia).
- Lihastoonuse vähenemine või täielik puudumine (hüpotoonia, atoonia).
- Lihaskoe atroofiad.
- Lõtv torpori vorm.
- Halvatus võib mõjutada ainult teatud kehaosi (see sõltub seljaaju kahjustatud sarvedest ja nende asukohast).
Perifeerse paralüüsi sündroom
Mis tahes perifeerse närvi häired viivad nende lihasrühmade perifeerse halvatuse sündroomi tekkeni, mida see närvisüsteem innerveerib. Sellistel juhtudel võivad esineda vegetatiivsed häired ja tundlikkuse muutused. Seda seletatakse asjaoluga, et perifeerset närvi peetakse segatüüpi - see sisaldab nii sensoorseid kui ka motoorseid kiude.
Hea näide sellest sündroomist on poliomüeliidi tagajärjel tekkiv jäsemekahjustus. Lisaks võib patsiendil esineda hingamislihaste halvatus, mis viib hingamisliigutuste halvenemiseni kuni hingamisseiskuseni.
Perifeerse närvi halvatus
Peaaegu alati, kui perifeerne närv on kahjustatud, kaob selle tundlikkus. Halvatus tekib närvi motoorsete omaduste rikkumise tõttu. Sellisel juhul tekib nende lihasrühmade lõtvus, mis ulatuvad mööda pagasiruumi kahjustatud närvi alla. Tänu sellele olulisele diagnostilisele tunnusele saab arst täpselt kindlaks teha, kus kahjustus tekkis.
Perifeerse närvi halvatus on levinud sümptom järgmiste haiguste korral:
- Insult.
- Lastehalvatus.
- Vigastus, mille tagajärjel närvid kahjustuvad.
- Botulism.
- Amüotroofne lateraalskleroos.
- Guillain-Barre'i sündroom.
- Hulgiskleroos.
- Mõned mürgistused.
- Puugi põhjustatud halvatus.
Alajäsemete perifeerne halvatus
Kui nimmepiirkonna paksenemise piirkonnas on seljaaju eesmiste sarvede töös häire, võib see viia alajäsemete perifeerse halvatuseni. Kui kahjustus mõjutab paksenemise nimme- või kaelapiirkonda mõlemalt poolt, võib tekkida mõlema jala ja käe või ühe piirkonna halvatus.
Kõige sagedamini mõjutab perifeerne halvatus ainult ühte jalga. Sellisel juhul on jala liikumine võimatu, kuna see mõjutab sääreluu lihasgruppi.
Mõlema alajäseme distaalne perifeerne halvatus tekib sageli neil, kes on kogenud isheemilist insulti.
Enne alajäsemete perifeerse halvatuse tekkimist tunneb patsient nimmepiirkonnas ägedat valu.
Mõnel juhul võib alkoholimürgistuse tõttu tekkida mõlema jala halvatus. Seetõttu peaksid alkoholisõltuvusega patsiendid pöörama erilist tähelepanu paresteesiale. Sellisel juhul muutuvad käte lihased pareetiliseks. Haigus võib areneda mitme päeva jooksul.
Tüsistused ja tagajärjed
- Kontraktuur on lihaste kõvenemine, mida ei saa ära hoida.
- Liigeste anküloos (liiges muutub liikumatuks).
- Püsiv defekt, mida iseloomustab lihasjõu vähenemine (või selle puudumine) lihasgrupis (jalad, käed või kael).
Diagnostika perifeerne halvatus
- Patsiendi haigusloo ja kaebuste analüüs:
- Kui kaua pole ühes lihasgrupis jõudu?
- Mis kaebuse põhjustas?
- Kas teistel pereliikmetel on olnud sarnaseid kaebusi?
- Kas patsiendi elukoht või amet on seotud kahjulike toksiliste ainetega?
- Neuroloog viib läbi uuringu: patsiendi lihasjõudu hinnatakse viie punkti skaalal ja arst otsib ka teisi patoloogia sümptomeid (refleksid puuduvad, nägu muutub asümmeetriliseks, lihased muutuvad õhemaks, neelamine on häiritud, ilmneb strabismus).
- Tehakse teste ja instrumentaalset diagnostikat.
- Mõnel juhul on vajalik neurokirurgi konsultatsioon.
 [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
Testid
Kõige sagedamini tehakse patsiendile järgmised testid:
- Täielik vereanalüüs: see aitab tuvastada põletiku markereid (suurenenud ESR, C-reaktiivne valk) või kreatiinkinaasi tõusu.
- Veretoksikoloogia test aitab tuvastada teatud mürgiseid aineid veres.
Mõnel juhul tehakse proseliini test. See aitab tuvastada müasteeniat. See on lihasgruppide patoloogiline väsimus. Pärast selle ravimi kasutuselevõttu taastub lihasjõud väga kiiresti.
 [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 39 ], [ 40 ], [ 41 ], [ 42 ]
Instrumentaalne diagnostika
- Elektroneuromüograafia (ENMG) – see meetod võimaldab hinnata lihaste elektrilist aktiivsust, samuti näha, kui kiiresti närviimpulss mööda kiude edastatakse.
- Elektroentsefalograafia (EEG) on meetod, mis võimaldab teil kontrollida aju erinevate piirkondade elektrilist aktiivsust, mis võib perifeerse halvatuse korral muutuda.
- Kompuutertomograafia (KT) ja magnetresonantstomograafia (MRI) on meetodid, mis võimaldavad kontrollida seljaaju ja aju aktiivsust ning näha, millised koed on kahjustatud.
- Magnetresonantsangiograafia (MRA) – see meetod hindab koljuõõne arterite läbitavust. See võimaldab näha ka kasvajate arengut.
Diferentseeritud diagnoos
Diagnostika ajal on väga oluline mitte segi ajada perifeerset halvatust keha tsentraalse halvatusega. Viimane tekib püramiidtrakti kahjustuse korral. Sümptomite hulka ei kuulu lihasgruppide atroofia. Alguses ilmneb patsiendil lihashüpotoonia, millest areneb hüpertensioon ja hüpertroofia.
Samuti on oluline eristada perifeerset halvatust piiratud liikumisest, mis on tingitud erinevatest vigastustest, kõõluste kahjustustest või liigeste kontraktuuridest.
Kellega ühendust võtta?
Ravi perifeerne halvatus
Perifeerse halvatuse ravis on väga oluline kõigepealt vabaneda selle põhjustanud põhjusest. Rasketel juhtudel on vajalik kirurgiline sekkumine. Operatsioon viiakse läbi seljaaju selles osas, kus lihased said kahjustada.
Kuid tasub ka mõista, et perifeerne halvatus ei ole ainult mõne haiguse sümptom, vaid võib olla ka eraldi haigus.
Sellistel juhtudel kasutatavad ravimeetodid on terviklik kompleks. See on välja töötatud nii, et kõrvaldada haiguse tunnused ja tagajärjed. Kuid mõned arstid usuvad, et tuleks kasutada ka sümptomaatilist ravi. Kuid selles kompleksis mängivad peamist rolli terapeutiline füüsiline treening ja mitmesugused massaažid.
Perifeerse halvatuse ravis on väga oluline taastada patsiendi motoorne aktiivsus. See aitab säilitada liigutuste korralikku koordineerimist ja ennetada teiste deformatsiooniprotsesside võimalikku arengut.
Näiteks terapeutilise kõndimise ajal peab patsient õppima uuesti halvatud jäsemele astuma, seega kasutatakse seda esimesena.
Narkootikumide ravi põhineb peamiselt neuroloogi soovitustel. Samuti on väga oluline, et patsient oleks pidevalt tema järelevalve all.
Ravimid
Prozerin. See on sünteetiline ravim, mida kasutatakse närvisüsteemi erinevate haiguste raviks. Toimeaine on prozerin. See viib atsetüülkoliini akumuleerumiseni sünaptilises ruumis. Seda toodetakse kahes põhivormis: süstelahus ja tabletid.
Prozerini tablette võetakse kolm korda päevas (üks kapsel) pool tundi enne sööki. Subkutaanselt manustatakse seda ravimit kaks korda päevas. Annus ei tohiks ületada 2 mg. Reeglina on soovitatav süstida päeva jooksul, kuna just siis inimene kõige rohkem väsib.
Ravim on vastunäidustatud patsientidele, kellel on: bradükardia, epilepsia, stenokardia, maohaavand, ateroskleroos, südame isheemiatõbi, joove, bronhiaalastma, peritoniit. Prozerini kasutamise kõrvaltoimed: iiveldus koos oksendamisega, kõhupuhitus, treemor, krambid, teadvusekaotus, tsefalgia, unisus, õhupuudus, suurenenud urineerimine, väsimus.
Dibasool. Ravimi toimeaine on bendasool. See on saadaval süstelahuste, tablettide ja suspensioonide kujul (lastevorm).
Täiskasvanud patsientide annus on 5 mg viis kuni kümme korda päevas (mõnel juhul võib seda manustada ülepäeviti). Nelja nädala pärast korratakse ravikuuri uuesti. Seejärel on ravikuuride vaheline paus üks kuni kaks kuud.
Ravim on vastunäidustatud selle komponentide talumatuse korral, samuti eakate patsientide jaoks. Peamised kõrvaltoimed on: allergiad, tugev higistamine, peavalud, iiveldus, palaviku tunne.
Melliktin. Ravimi toimeaine on alkaloidhüdrojodiid. See on saadaval pulbri ja tablettide kujul.
Erinevate halvatuste korral manustatakse üks kuni viis korda päevas annuses 0,02 g. Ravi kestus on kuni kaheksa nädalat. Kuuri võib korrata kolme kuni nelja kuu pärast.
Ravim on vastunäidustatud südamepuudulikkuse, neeru- või maksapuudulikkuse, müasteenia korral.
Ravimi kasutamise kõrvaltoimed: jäsemete nõrkus, raskustunne, uneapnoe, hüpotensioon.
Tiamiinkloriidi lahus. Toimeaine on tiamiin. See on vitamiinilaadne aine. Seda toodetakse süstelahuse kujul.
Soovitatav on süstida aeglaselt ja piisavalt sügavalt. Ravi tuleb läbi viia iga päev. Üks annus on 50 mg. Kursus kestab kümme kuni kolmkümmend päeva.
Vastunäidustatud ravimi komponentide talumatuse korral. Peamised kõrvaltoimed on: tahhükardia, higistamine, allergilised reaktsioonid.
Füsioteraapia
Perifeerse halvatuse füsioteraapia ravi on pikaajaline, kuid üsna tõhus meetod, mille tulemus sõltub haiguse raskusastmest ja piirkonnast, kus see esineb. Lisaks ei nõua füsioteraapia suuri rahalisi kulusid.
Pange tähele, et füsioteraapia protseduurid aitavad motoorseid funktsioone taastada ainult osaliselt, seetõttu on soovitatav neid läbi viia koos teiste ravimeetoditega.
Rahvapärased abinõud
- Võtke üks teelusikatäis pojengi (kuivatatud juured) ja valage peale kolm klaasi kuuma keedetud vett. Laske tund aega tõmmata, seejärel kurnake. On vaja võtta üks supilusikatäis kolm korda päevas veerand tundi enne sööki.
- Võtke üks teelusikatäis värskeid sumaki ja sumaki parkimislehti. Valage peale üks klaas kuuma keedetud vett. Laske tund aega tõmmata ja kurnake. Võtke üks supilusikatäis kolm korda päevas pool tundi enne sööki.
- Kibuvitsa infusiooni saab kasutada spetsiaalsete vannide valmistamiseks, mis on üsna tõhusad alajäsemete halvatuse korral.
Perifeerse halvatuse füüsiline rehabilitatsioon
Perifeerse halvatuse füüsilises taastusravis mängib peamist rolli terapeutiline võimlemine. See aitab osaliselt taastada liikumisvõimet. Perifeerse halvatuse raviks mõeldud füüsiliste harjutuste komplekt koosneb järgmisest:
- Halvatud jäseme(te) õigesse asendisse asetamine.
- Massaaži läbiviimine.
- Aktiivsete ja passiivsete liigutuste sooritamine.
Perifeerse halvatuse korral on väga oluline anda kehale asend, mis aitab tulevikus kontraktuuride teket vältida. Massaaž peaks olema valikuline. Paretilisi lihaseid saab masseerida kõigi tehnikatega, kuid antagonistlikke lihaseid saab ainult silitada. Massaaži kõrval tehakse ka passiivseid liigutusi. Kui patsient hakkab iseseisvalt liikuma, lisatakse neile järk-järgult aktiivseid harjutusi. Väga efektiivne on basseinis või vannis sooritatav võimlemine.