Artikli meditsiiniline ekspert
Uued väljaanded
Ureaplasma
Viimati vaadatud: 06.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
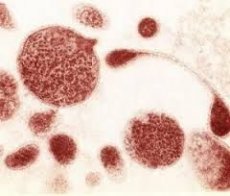
Ureaplasma on urogenitaaltrakti mikrofloora elanik, kuid see pole kaugeltki püsiv.
Sisuliselt on tegemist tinglikult patogeense mikroorganismiga, mis võib esineda kuseteedes ja ei põhjusta mingeid sümptomeid. Teisest küljest, kui inimkeha mõjutab teatud provotseeriv tegur, näiteks ureaplasmaga nakatumine, võib aktiveeruda ureaplasma infektsioon.
Haiguse patogeneesis mängib juhtivat rolli põletikuline protsess, mis areneb ureaplasma elutähtsa aktiivsuse tagajärjel. Selle patogeeniga nakatumiseks on mitu võimalust - see on seksuaalne ja vertikaalne. Viimane hõlmab loote nakatumist emalt raseduse ajal või sünnituse ajal.
Ureaplasmast räägiti esmakordselt 20. sajandi keskel, kui mitte-gonokokilise uretriidiga patsiendil avastati tundmatu mikroorganism. Mikroorganismi iseloomustas selle väiksus, mis oli viirustest veidi suurem, ning rakumembraani ja oma DNA puudumine. Ureaplasma tüüpiline asukoht on kuseteede ja suguelundite limaskestad.
Ureaplasma parvum
Ureaplasma parvum (parvum) kuulub mükoplasmade perekonda, täpsemalt ureaplasmade hulka. Mikroorganismi suurus on väga väike, kuid ureaasi aktiivsus on üsna väljendunud. See omadus annab talle võime lagundada uureat ammoniaagi vabanemisega. Selle tulemusena on oht põletikulise reaktsiooni tekkeks ja kivide tekkeks kuseteede organites.
Ureaplasma elupaigaks on keharakud, kuna neil puudub oma membraan. Selle tulemusena kinnitub patogeen limaskestade rakumembraanidele, mille tagajärjel need hävivad.
Lisaks on ureaplasma võimeline tootma ensüüme, millel on võime provotseerida valkude, nimelt immunoglobuliin A, hävimist. Seda valikut õigustab valgu võime toota antikehi vastusena limaskestade rakkudele troopiliste patogeenide toimele.
Pärast rakumembraanide kaitse hävitamist tungib ureaplasma parvum vabalt rakku kohaliku immuunsuse vähenemise tõttu.
Ureaplasma urealyticum
Ureaplasma urealyticum on mükoplasmade hulka kuuluv rakusisene mikroorganism. Seda tüüpi baktereid iseloomustab rakumembraani ja DNA puudumine.
Patogeeni peetakse kuseteede mikrofloora tinglikult patogeenseks elanikuks, kuid hoolimata sellest liigitatakse see seksuaalse kontakti kaudu levivaks nakkuseks.
Ureaplasma urealyticum võib nõrgenenud organismil teatud teguritega kokkupuutel esile kutsuda põletikulise protsessi arengu kuse- ja reproduktiivsüsteemis ning mõjutada ka liigeseid. Üle 40% inimestest on ureaplasma kandjad ja ei kahtlusta seda isegi. See olukord on seotud patogeeni vähese aktiivsusega ja vastavalt ka haiguse kliiniliste ilmingutega.
Kuna ureaplasma ravimteraapia raseduse ajal võib loote arengut negatiivselt mõjutada, on seetõttu soovitatav raseduse planeerimisel läbi viia laborikatse selle patogeeni esinemise suhtes. Analüüs tuleks läbi viia mõlemale tulevasele vanemale ja ureaplasma avastamisel tuleb läbi viia ravi.
Ureaplasma hominis
Ureaplasma hominis (hominis) viitab mükoplasmadele, millel on sarnane ehitus ureaplasmadega ja mis on rakusisesed parasiidid. Patogeeni suurus ja kuju võivad varieeruda, kuid nende ühiseks tunnuseks on kolmekihiline tsütoplasmaatiline membraan.
Ureaplasma hominis pärast peremeesrakku tungimist aitab kaasa tõsiste valkude metabolismi häirete, selle sünteesi, nukleiinhapete moodustumise ja geneetilise teabe muutuste tekkele.
Patogeen paljuneb emaraku jagamise või tütarrakkude pungumise teel.
Ureaplasma nakkuse oht raseduse ajal või enne rasedust ilma kliiniliste ilminguteta võib hõlmata spontaanse abordi, enneaegse sünnituse, surnult sündimise või patoloogiliste seisundite esilekutsumist raseduse või sünnituse ajal.
See oht on põhjustatud patogeeni võimest suurendada arahhidoonhappe mahtu vabas olekus, mis omakorda viib prostaglandiinide tootmise aktiveerumiseni.
Ureaplasma genitalium
Ureaplasma genitalium kuulub mükoplasmade perekonda, mis on rakusisesed patogeenid. Pärast urogenitaalse limaskesta rakkudesse sisenemist hakkavad mükoplasmad töötlema peremeesraku aineid nagu rasvhapped ja kolesterool.
Rakusisene parasiidi kinnitumisvõime pole siiani täielikult teada. On teada vaid see, et pärast mükoplasma seondumist kusiti epiteeliga tekib üsna tugev side, mis uriinivoolu rõhu all ei purune.
Elektronmikroskoobi abil tehtud mikroskoopilise uuringu käigus tehti aga kindlaks, et ureaplasma genitaliumil puudub otsene tihe adhesioon peremeesraku membraaniga.
Nakatumisviise pole palju - seksuaalset ja vertikaalset, kuid siiski tuvastatakse ureaplasmaga nakatumise kõige soodustavamad tegurid. Nende hulka kuuluvad vanusekategooria 14–30 aastat. Lisaks varajane seksuaalelu algus (enne 18. eluaastat), partnerite juhuslik vahetus, samuti varasem günekoloogiline patoloogia munajuhade raseduse, sugulisel teel levivate infektsioonide ja tundmatu päritoluga krooniliste põletikuliste protsesside näol.
Ureaplasma sümptomid
Ajavahemik hetkest, mil ureaplasma siseneb kehasse, kuni esimeste kliiniliste tunnuste ilmnemiseni, võib kesta mitmest päevast kuni kuuni. See periood sõltub inimese keha immuunkaitsest ja patogeense mikroorganismi patogeensuse astmest.
Inkubatsiooniperiood võib kesta isegi kauem kui paar kuud, mille jooksul inimene on juba nakatunud ja nakkusallikas. Seega võib selles etapis seksuaalpartner nakatuda isegi asümptomaatilises staadiumis.
Ureaplasma sümptomid hakkavad ilmnema mitte eriti märgatavalt ja seetõttu ei ole võimalik täpselt kindlaks määrata nakatumise hetke ja inkubatsiooniperioodi kestust.
Mõnel juhul võivad haiguse kliinilised ilmingud olla nii peened, et inimene ei kahtlustagi isegi oma nakatumist või oma seksuaalpartneri nakatumist. See kehtib eriti inimkonna naissoost poole kohta, kellel ureaplasma infektsioon võib aastakümneid kulgeda praktiliselt asümptomaatiliselt.
Ureaplasma sümptomid naistel
Naise keha normaalse immuunkaitse taseme korral ei pruugi ureaplasma avalduda üsna pikka aega. Niipea kui keha puutub kokku mis tahes provotseeriva teguriga, millele lisandub sekundaarne infektsioon või tekib kaasuv patoloogia, hakkab ureaplasma oma olemasolust meelde tuletama.
Lisaks võib rasedus muutuda selliseks päästikuks, mis hiljem ei võimalda kasutada kõiki ureaplasma hävitamiseks vajalikke ravimeid.
Ureaplasma sümptomiteks naistel on tupest väljumine, mille värvus on tavaliselt läbipaistev ja millel puudub spetsiifiline lõhn. Siiski tasub meeles pidada, et põletikulise protsessi arenguga võib eritis omandada kollaka või roheka varjundi, samuti ebameeldiva lõhna.
Põletiku lokaliseerumist emakas või manustes võivad näidata tõmbevalulikud aistingud alakõhus. Suu-suguelundite infektsiooni korral võib tekkida orofarünksi põletik koos valusündroomi ja mädase naastuga mandlitel.
Lisaks avalduvad ureaplasma sümptomid naistel sagedase urineerimisvajadusena, millega kaasneb põletustunne ja valu piki kusiti. Valu ja ebamugavustunne võivad kaasneda ka seksuaalvahekorraga.
Ureaplasma sümptomid meestel
Ureaplasma sümptomid meestel algavad kerge väljendusega. Enamasti avastatakse haigus juba esimestel kuudel pärast nakatumist. Kõige sagedasemad kliinilised ilmingud on põletustunne kusitis urineerimisel.
Sageli võib täheldada limaeritust, mis koos teiste sümptomitega võib perioodiliselt ilmneda ja kaduda ilma nähtava põhjuseta.
Kui haigusele ei pöörata piisavalt tähelepanu, võib see muutuda krooniliseks, mis olukorda veelgi halvendab, kuna seda on palju raskem ravida. Lisaks võivad protsessi kaasata munandimanused ja eesnäärme, mis viib viljatuseni.
Ureaplasma sümptomid meestel, kellel on kusejuha kahjustus, avalduvad lõikava valu, põletustunde ja ebamugavustundena kusiti piirkonnas. Need kliinilised ilmingud häirivad urineerimise ajal ja võivad iseenesest kaduda. Kroonilistes juhtudel on iga järgneva ägenemisega kaasnevad selgemad sümptomid.
Epididümiit ei avaldu sümptomitega, kuid viib manuste suurenemiseni, mis omandavad tiheda konsistentsi. Prostatiiti peetakse uraplasma infektsiooni tüsistuseks ja seda iseloomustavad urineerimisraskused, sagedased tungid ja ebamugavustunne kõhukelmes, mis omakorda aitab kaasa erektsioonihäiretele ja impotentsuse tekkele.
Ureaplasma diagnostika
Ureaplasma diagnostika põhineb naistel ja meestel samadel põhimõtetel, kuid siiski on mõningaid nüansse. Ureaplasma diagnoosimiseks meestel on vaja uurida väliseid suguelundeid, palpeerida munandikotti, sealhulgas munandimanust, munandeid endid ja seemnejuhet.
Järgmisena on vaja uurida eesnääret ja seemnepõiekesi pärasoole kaudu ehk rektaalselt. Laboratoorsete ja instrumentaalsete uuringumeetodite hulgas on vaja esile tõsta kusiti määrdumise, 2-klaasise proovi uriinisette, samuti eesnäärme sekreedi mikroskoopilist uurimist.
Mõnel juhul on vaja teha spermogramm ja ultraheliuuring munandikoti ja eesnäärme struktuuride kohta.
Ureaplasma diagnostika naistel seisneb tupe limaskesta, selle seinte ja emakakaela välises ja sisemises uuringus. Bimanuaalse uuringu abil on vaja palpeerida emakat ja jäsemeid, määrates kindlaks valulikkuse, konsistentsi ja suuruse.
Mikroskoopiliste meetodite hulka kuuluvad uriinisette uurimine, kusitist, emakakaelakanalist ja tupest võetud määrdumine. Instrumentaalsete meetodite hulka kuulub naise reproduktiivsüsteemi ultraheli ja vajadusel laparoskoopia.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ]
Ureaplasma test
Ureaplasma test tehakse pärast seda, kui günekoloog (kui abi otsib naine) või uroloog (meeste puhul) on uurinud suguelundeid, teinud selleks protseduuriks ligipääsetavate struktuuride palpatsiooniuuringu ja haigusloo põhjal tuvastanud tegurid, mis võisid ureaplasma infektsiooni põhjustada.
Ureaplasma testi tehakse mitmel eesmärgil.
Esiteks on see põhjusliku teguri kindlaksmääramine, mis sai kroonilise põletikulise protsessi tekke käivitajaks Urogenitaalsüsteemis.
Teiseks on barjäärimeetodite puudumisel vajalik täiendav uuring, mille tagajärjel võib ureaplasma infektsioon tekkida seksuaalvahekorra ajal. Lisaks on põhjalikuma uuringu näidustuseks ka seksuaalpartnerite sagedane vahetus.
Kolmandaks, ureaplasma tuvastamise testid on vajalikud raseduse planeerimisel, et vältida loote nakatumist või haiguse arengut sel perioodil. Üsna sageli avastatakse ureaplasmat viljatuse põhjusena, samuti emakavälise raseduse korral.
Ja lõpuks saab analüüsi läbi viia ennetuslikel eesmärkidel, et vältida haiguse arengut ja teie seksuaalpartneri nakatumist.
 [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Ureaplasma kultuur
Kõigist patogeeni diagnoosimiseks tehtud testidest tasub esile tõsta ureaplasma kultuuri. Seda peetakse kõige täpsemaks, seega kasutatakse seda kõige sagedamini. Seda uuringut nimetatakse ka bakterioloogiliseks või kultuuriliseks diagnostiliseks meetodiks.
Ureaplasma külvi läbiviimiseks on vaja esmalt võtta määrdproovid tupeõõne, emakakaela või kusiti limaskestalt. Bakterioloogilist uuringut on võimalik teha hommikuse uriiniga.
Pärast materjali kogumist asetatakse see sobivale toitainekeskkonnale, kus kasvatatakse ureaplasmat. Lisaks patogeeni kasvule on vaja hinnata ka kvantitatiivset koostist. Selleks on vaja bakterioloogilist külvi.
Lisaks on selle abiga võimalik mitte ainult lugeda mikroorganismide arvu, vaid ka määrata nende tundlikkust antibakteriaalsete ainete suhtes, mis hõlbustab oluliselt raviprotsessi. Tänu sellele meetodile sai võimalikuks sihipäraselt kasutada ravimeid, mis viivad ureaplasma surmani.
PCR-ureaplasma
PCR on kõige informatiivsem meetod patogeeni määramiseks tupe- või kusitivoolus. Seda tüüpi uuring on sugulisel teel levivate nakkustekitajate molekulaarne diagnostika.
PCR-i abil tuvastatakse ureaplasma või pigem selle DNA isegi siis, kui määrdes on vaid mõned ühikud. Õige analüüs tagab 100% täpsuse.
PCR-i abil tuvastatakse ureaplasmat ja teisi sugulisel teel levivaid infektsioone minimaalsetes kogustes, mis võimaldab seda meetodit teistest eristada. PCR on eriti oluline haiguse latentse kulgu korral, samuti juhtudel, kui muud meetodid ei võimalda patogeeni tuvastada.
Tänu PCR-ile on patogeenid täpselt identifitseeritud isegi kroonilise ja aeglase haiguse korral. Sellega seoses saab ureaplasmasid diagnoosida isegi inkubatsioonifaasis, mis hoiab ära seksuaalpartneri nakatumise.
Meetodit kasutatakse laialdaselt ka siis, kui laborikatsete tulemused on negatiivsed ja kliinilisi ilminguid pole.
Ureaplasma tiitrid
Ureaplasma tiitrid määratakse PCR-i või söötme abil. Esimese analüüsi tulemuseks on mikrofloora aktiivsuse aste ja teine - patogeeni kvantitatiivne koostis ja tundlikkus antibakteriaalsete ainete suhtes. Tänu viimasele on ravi efektiivsem, kuna kasutatakse antibakteriaalseid ravimeid, mis võivad viia ureaplasma surmani.
Tiitri näit 101 kuni 104 viitab ureaplasma olemasolule proovis, kuid see ei ole aluseks terapeutilisele ravimkuurile. Tiitrit 101 võib naise organismis täheldada ka siis, kui haigus on ravitud, kuid mitte täielikult. Selle käigus on ureaplasma patoloogilisest floorast normaalseks muutunud.
Indikaatorid 102 ja 103 näitavad ureaplasma esinemist tinglikult patogeense mikroorganismina, mis ei vaja ravi. Kui aga esinevad kliinilised sümptomid või kui haigus avastatakse seksuaalpartneril, on vaja läbi viia täiendav uuring ja tõenäoliselt läbida ravikuur.
Ureaplasma tiitrid 104 ja rohkem näitavad haiguse aktiivsust, seega on sel juhul vaja ravi läbi viia. Kliinilisi ilminguid ei pruugi aga olla, kuid tulevikus võib ureaplasma põhjustada viljatust.
Ureaplasma ravi
Ureaplasma ravi hõlmab mitme ravimirühma kasutamist ja teatud reeglite järgimist. Ravi peaksid läbi viima samaaegselt mõlemad seksuaalpartnerid. See koosneb antibakteriaalsetest ainetest, mille suhtes mikroorganism on tundlik. Seda ravikuuri tuleks jätkata kuni 2 nädalat.
Lisaks on vaja kasutada immunostimulante, et suurendada organismi kaitsevõimet. Kohalike ravimeetodite hulgas tasub esile tõsta spetsiaalsete ravimite, näiteks uroseptikute, sissetoomist kusitisse. Seda protseduuri nimetatakse paigaldamiseks.
Ureaplasma ravi hõlmab ka füsioteraapia protseduuride kasutamist ning prostatiidi korral ureaplasma infektsiooni tüsistusena ka koos eesnäärme massaažiga.
Ravi ajal peaksite hoiduma seksuaalvahekorrast ja järgima spetsiaalset dieeti. Terapeutilise kuuri dünaamika jälgimine toimub PCR-i abil. Seda analüüsi kasutatakse mitu korda 3-4 kuu jooksul.
Ureaplasma tundlikkus antibiootikumide suhtes
Upeaplasma tundlikkus antibiootikumide suhtes määratakse kultuurimeetodil, kui määratakse antibakteriaalne aine, millel on selle tüüpi patogeeni vastu võitlemisel maksimaalne efektiivsus. Ravi tuleb alustada haiguse kliiniliste tunnuste ilmnemisel, samuti siis, kui PCR-i tulemusena tiiter ületab 104.
Esiteks peaksime loetlema antibakteriaalsete ravimite rühmad, mille suhtes ureaplasma ei ole absoluutselt tundlik, seega ei too nende kasutamine mingit mõju. Nende hulka kuuluvad tsefalosporiinid, rifampitsiin ja penitsilliin.
Ureaplasma tundlikkus järgmiste rühmade antibiootikumide suhtes on tõestatud: makroliidid, tetratsükliinid, linkosamiinid, fluorokinoloonid ja aminoglükosiidid. Siiski tuleks arvestada teatud ravimiannustega, sest isegi tõhusad antibiootikumid ebapiisavas annuses ei suuda ureaplasma surmale kaasa aidata.
Seega on ureaplasma raviks ratsionaalne kasutada doksütsükliini( Unidox Solutab), kuid see on vastunäidustatud raseduse ajal ja kuni 8-aastaseks saamiseni. Oflokatsiinil, mis on fluorokinoloonide esindaja, on samad vastunäidustused.
Makroliididest väärivad esiletõstmist josamütsiin, erütromütsiin, midekamütsiin, asitromütsiin ja klaritromütsiin. Esimene on hästi talutav ja seda võib välja kirjutada raseduse esimesel trimestril, nagu ka kahte järgmist antibiootikumi.
Klaritromütsiini ja asitromütsiini puhul on neil suur võime rakku tungida, kuid raseduse ajal on need vastunäidustatud.
Ravimid ureaplasma raviks
Haiguse ravikompleks hõlmab füsioteraapia protseduure, sisseseadet ja ravimeid ureaplasma raviks.
Eelistatud ravimid on antibakteriaalsed ained, kuna ilma nendeta pole ureaplasma surm võimalik. Sel eesmärgil kasutatakse laialdaselt makroliide, tetratsükliine ja fluorokinoloone, mille suhtes patogeen on tundlik. Antibakteriaalsete ravimite manustamisvorm võib varieeruda, seega saab kasutada tablette, pulbri, lahuste või ravimküünalde kujul. Lisaks on vajadusel mõistlik kasutada metronidasooli seenevastase ainena.
Immunoteraapia hõlmab immunostimulantide kasutamist, kuna ureaplasma infektsiooni täheldatakse enamasti inimestel, kellel on ebapiisav immuunkaitse tase. Selliseid ravimeid on vaja kiireks taastumiseks. Nende hulgas eelistatakse Cycloferoni.
Lisaks on taastavast ravist vaja esile tõsta selliseid ureaplasma ravimeid nagu antioksüdandid, adaptogeenid ja biostimulandid.
Ureaplasma on sugulisel teel leviv infektsioon, seega kui ilmnevad haiguse esimesed kliinilised ilmingud, peate viivitamatult pöörduma spetsialisti poole. Varajane avastamine ja ravi hoiab ära seksuaalpartneri nakatumise ja haiguse ülemineku kroonilisele vormile, millel on tõsised tagajärjed.

