Artikli meditsiiniline ekspert
Uued väljaanded
Balantidiasis: kõik haiguse kohta, kliinilised juhised
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
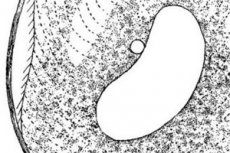
Balantidiaas on algloomade nakkuslik soolehaigus, mille põhjustab ripsjas infusioon - balantidiaas. Balantidiaasiga kaasnevad jämesoole seinte haavandilis-põletikulised muutused, mis avalduvad kliiniliselt kõhuvalu, kõhulahtisuse, kaalulanguse ja joobekahjustuse tunnustena. Haigus kulgeb sageli raskelt, ravi hilinemise korral on patsiendi surm suure tõenäosusega.
Epidemioloogia
Balantidiaasi registreeritakse peamiselt maapiirkondades. Haigus on eriti levinud Aafrika, Ladina-Ameerika ja Aasia riikides. Statistika kohaselt kannatavad just nende piirkondade esindajad balantidiaasi all kõige sagedamini: tänapäeval peetakse nakatunuks umbes 200 miljonit inimest.
Haigus levib peamiselt seetõttu, et puuduvad piisavad meetodid patogeense mikroorganismi kandjateks olevate patsientide raviks.
Balantidiaasi suremus on üsna kõrge – umbes 10–30%. Selline kõrge määr on tingitud tüsistuste sagedasest tekkest ja patsiendi keha kiirest ammendumisest.
Meie riigis on haigus samuti suhteliselt levinud: seda soodustab sanitaar- ja hügieenistandardite laialdane eiramine, elanikkonna ebapiisav sotsiaalne toetus ja meditsiiniringkondade vajaliku tähelepanu puudumine (nõrk hariduslik ja ennetav tegevus).
 [ 9 ]
[ 9 ]
Põhjused balantidiaas
Zoonootilise soolehaiguse nimega "balantidiaasi" tekitajaks on üherakuline organism Balantidia coli, mis esineb vegetatiivses ja tsüstilises vormis. Balantidia coli on suurim patogeenne algloom. Vegetatiivset varianti esindab munajas vorm, mille eesmises servas on suuõõne lõhe. Keha on kaetud pikisuunas lokaliseeritud ripsmetega (mikroorganism vajab neid liikumiseks). Tsüsti läbimõõt on ligikaudu 50 µm.
Balantidiaasi saavad inimesed, kellel on otsene kokkupuude sigade või tsüstidega nakatunud taimsete saaduste või veega.
Otseseid põhjuseid peetakse järgmisteks:
- sanitaar- ja hügieenistandardite eiramine;
- sigade hooldamise sanitaartingimuste mittetäitmine;
- isikliku hügieeni eeskirjade eiramine;
- saastunud joogivee, pesemata köögiviljade jms tarbimine.
Riskitegurid
Esinemissagedus on suurem maapiirkondades: umbes 5% külaelanikest kannatab balantidiaasi all. Eriti ohustatud on seafarmide ja -komplekside töötajad, kuna sead on patogeenist kõige sagedamini mõjutatud loomad. Inimesed nakatuvad fekaal-oraalsel teel, pesemata käte kaudu ning saastunud vee või toiduainete tarbimisel.
 [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Pathogenesis
Inimese nakatumine võib toimuda pärast seda, kui balantidiaasi tekitaja (peamiselt tsüstid) siseneb seedesüsteemi. Balantidiumid võivad inimese soolestikus eksisteerida pikka aega ilma patoloogiat tekitamata. Nakkustekitaja settib tavaliselt peensoole alumisse segmenti. Tungimine soolekoesse ei toimu kõigil juhtudel ja sellise selektiivsuse täpne põhjus pole teada.
Balantidia tekitatud koekahjustus mõjutab peamiselt pimesoolt, sigmakäärsoolt ja pärasoolt. Balantidiaasi algstaadiumis tekivad limaskestade volditud struktuuris turse- ja punetusvööndid. Seejärel tekib erosioonikolle. Patogeenid tungivad sügavale kudedesse, tekivad verejooksud ja nekrootilised protsessid. Nekrootilised massid lükatakse tagasi ja nende asemele tekib õõnsus, mis läheb soolevalendikusse. Haavandeid iseloomustavad ebakorrapärase kujuga ääred, paksud ja väljalõigatud servad, ebaühtlane põhi, mis on kaetud mädase-verise eritisega. On suur haavandilise perforatsiooni tõenäosus, mille edasine põletikuline protsess avaldub peritoniidina.

Balantidiaasi staadiumid vastavalt patogeneetilistele andmetele:
- Nakkusstaadium (balantidiumid sisenevad inimese seedesüsteemi, mille tagajärjel muutub inimene kandjaks või haigus areneb).
- Nakkustekitaja tungimise etapp sooleseina koos põletikulise protsessi edasise arenguga (ensüüm hüaluronidaas hõlbustab tekitaja tungimist sooleseina, tekib põletik, muutub soolefloora koostis ja mõjutab jämesoole).
- Mürgistusstaadium (põletikulise protsessi tagajärjel imenduvad mürgised komponendid vereringesse ja tekib mürgistussündroom, mis avaldub väsimuse, peavalu ja unetusena).
- Kõhulahtisuse staadium (sooled on mõjutatud, ilmnevad sagedased lahtised väljaheited lima ja veriste osakestega ning "mädanenud" lõhn, tekivad dehüdratsiooni sümptomid, patsient kaotab kiiresti kaalu).
- Kõhu staadium (valu ilmneb alakõhus, tenesmus, valu soole projektsioonipiirkonna palpeerimisel).
- Balantidia leviku staadium (patogeen levib vereringe kaudu mesenteeriliste lümfisõlmede süsteemi, maksa, urogenitaalsüsteemi ja kopsudesse).
- Tüsistuste arenguetapp (täheldatakse haavandi perforatsiooni, peritoniiti, sisemist verejooksu, sekundaarset infektsiooni).
Balantidiaasi leviku allikas
Sigu peetakse balantidiaasi tekitaja leviku peamiseks allikaks: nende sissetungi määrab 60–80 protsenti. Mõnel juhul võib inimene olla kandja, kuid nakatumine neilt on praktiliselt välistatud: inimkehas tekib tsüstide teke harva ja vähesel hulgal.
Vegetatiivse variandiga nakatumist peetakse võimatuks, kuna sellised vormid surevad kiiresti nii väljaspool elusorganismi kui ka mao happelises sisus.
Tsüstiline variant võib sigade kasvatuskeskkonnas elujõuline püsida kuni 14 päeva ja maapinnal kuni 244 päeva. Desinfitseerivate vedelikega töötlemisel surevad tsüstid mõne tunni jooksul.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Nakatumisteed
Nakatumistee on fekaal-oraalne. Nakatumine toimub määrdunud käte, saastunud joogivee, pesemata köögiviljade või puuviljade kaudu (vesi, toit ja kontaktteed).
Sümptomid balantidiaas
Balantidiaasi inkubatsiooniperioodi kestus määratakse keskmiselt 2 nädala võrra (minimaalne registreeritud periood oli viis päeva ja maksimaalne 30 päeva).
Balantidiaas ei avaldu alati sümptomitega, kuna see võib esineda nii latentses vormis kui ka kandja kujul. Muudel juhtudel diagnoositakse patoloogia ägedaid ja kroonilisi vorme, sageli kombinatsioonis teiste põletikuliste ja parasiitprotsessidega (näiteks amebiasis, šigelloos jne).
- Balantidiaasi ägedat vormi iseloomustab äge algus. Probleemi esimesteks tunnusteks on üldine väsimus, peavalu, isutus, iiveldus ja märgatav palavik. Peagi lisanduvad soolekahjustuse sümptomid: kõhuvalu, spasmid, sagedane ja ebaefektiivne roojamistung ning kõhulahtisus. Roojad on vedelad, vere- ja mädaosakestega, ebameeldiva lõhnaga; roojamist täheldatakse 3-4 kuni 18-20 korda päevas. Patsient kurnab end väga kiiresti, kaotab kaalu; keele pind kattub "määrdunud" kattega, kõhu palpeerimine mööda soolestikku on valulik. Maksa suurenemine on võimalik. Endoskoopiliselt on võimalik tuvastada katarraalne-hemorraagiline põletikuline protsess ja haavandite teke. Biopsia analüüs näitab balantidiaaside kogunemist submukosaalsetesse kudedesse, samuti haavandite servadesse ja abstsessidesse. Kui balantidiaas jäetakse 6-8 nädalaks ravimata, muutub äge kulg krooniliseks.
- Kroonilisel balantidiaasil on sageli korduv vorm: ägenemised kestavad ühest nädalast kuuni ja haiguse rahulik periood - kolmest kuust kuue kuuni. Mürgistusnähud ei avaldu täielikult, temperatuur ei tõuse alati. Peamine kliiniline pilt avaldub lokaalsete tunnustena: sagedane lahtise väljaheite esinemine lima, mäda ja vere lisanditega. Uuring võimaldab pöörata tähelepanu keele "kaetud" pinnale, valule jämesoole palpeerimisel. Samuti on võimalik, et krooniline balantidiaas ei ole korduv, vaid pidev. See variant avaldub alati patsiendi kasvava kurnatuse ja kahheksiana.
 [ 30 ]
[ 30 ]
Balantidiaas meestel
Balantidiaasi juhtumeid võib registreerida homoseksuaalsetel inimestel anaalseksi ajal kroonilise haigusega haigestunud kandjaga. Haige mehel tekib peanaha ja peenise eesnaha sisemise lehe kombineeritud põletikuline protsess. Võimalikud on valulikud, granulatsioonidega kaetud haavandid koos mädase eritisega, kubeme lümfisõlmede põletiku ja suurenemisega. Mõnikord leitakse mittetraditsioonilise seksuaalse sättumuse esindajatel suguelundite piirkonnas ja pärakus tüükadeta haavandeid. Tüsistusteks on sel juhul prostatiit ja munandimanusepõletik.
 [ 31 ]
[ 31 ]
Balantidiaas lastel
Lapsed võivad balantidiaasi nakatuda saastunud vee joomise või pesemata köögiviljade söömise kaudu. Haigete laste surmajuhtumid on sageli ebaõige ravi tagajärg: haigust peetakse ekslikult tavaliseks kõhulahtisuseks või toidumürgituseks, seega ravitakse seda põhimõtteliselt valesti. Lisaks registreeritakse sageli balantidiaasi latentset vormi.
Balantidiaas lapsepõlves avaldub düsenteeria tüüpi verise kõhulahtisusena. Üldistele sümptomitele lisanduvad teiste siseorganite (maks, kopsud) kahjustused. Reeglina algab haigus "seedehäiretega", üldise nõrkuse, isutuse ja sagedase lahtise väljaheitega. Mitu päeva vaevab last tenesmus: ta võib küsida tualetti minekut, kuid väljaheidet ei tule. Võib erituda mäda ja verega segatud lima. Kliinilist pilti täiendavad oksendamine, valu alakõhus ja palavik. Lapse keha dehüdreerub kiiresti.
Vormid
Balantidiaas võib kulgeda tüüpiliselt (täielike kliiniliste ilmingutega) ja ebatüüpiliselt (latentse vormi või kandevõime kujul).
Balantidiaasile on iseloomulikud järgmised kulguvariandid:
- monohaigus;
- kombineeritud haigus (kõige sagedamini kombineerituna amööbide, shigella jne põhjustatud kahjustustega).
Balantidiaasi eristatakse raskusastme järgi:
- kerge tüüp;
- keskmise raskusega tüüp;
- Raske patoloogia vorm.
Haiguse olemus võib olla järgmine:
- tüsistusteta;
- keeruline.
Tüsistused ja tagajärjed
Balantidiaasi peamised tüsistused on järgmised haigused:
- Haavandi perforatsioon on läbiva augu moodustumine sooleseinas. Soole sisu siseneb kõhuõõnde, mille tagajärjel tekib peritoniit.
- Soolesisese verejooksu korral vabaneb veri sooleõõnde, mille tagajärjel väheneb vereringe maht. See tüsistus on üsna tõsine ja nõuab viivitamatut arstiabi.
- Üldine kurnatus, kaalulangus, kahheksia on kriitilised seisundid, mis hõlmavad sügavaid ainevahetushäireid koos suureneva rasvade ja süsivesikute defitsiidiga, suurenenud valgu katabolism ja selle sünteesi aeglustumine.
- Sekundaarse infektsiooni lisamine seisneb nakatumises teist tüüpi mikroorganismiga olemasoleva balantidiaasi taustal.
Vastupidavus balantidiaasile
Balantidiaasi omandatud immuunsus on tavaliselt ebastabiilne ja mittesteriilne, seega ei ole haigusest paranenud inimene kaitstud ägenemiste ega uuesti nakatumise eest.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
Diagnostika balantidiaas
Diagnoos algab füüsilise läbivaatusega:
- hinnatakse patsiendi üldist seisundit;
- kontrollitakse dehüdratsiooni sümptomite esinemist;
- hinnatakse südame ja veresoonte võrgustiku funktsionaalsust (mõõdetakse vererõhku, kuulatakse südamehääli);
- Kõhupiirkonda palpeeritakse, kontrollitakse kõhukelme ärrituse tunnuseid ja määratakse maksa seisund.
Oluline on patsiendi väljaheiteid visuaalselt uurida. Alles pärast seda alustavad nad laboratoorsete uuringute meetodeid.
Balantidiaasi kliiniline vereanalüüs näitab hüpokroomset aneemiat, neutrofiilset leukotsütoosi, kerget eosinofiiliat ja kiirendatud ESR-i.
Vere biokeemia näitab hüpoalbumineemiat ja hüpoproteineemiat.
Laboratoorsete testidega saab tuvastada Balantidia vegetatiivseid variante ja tsüste; määratakse ka leukotsüüte, erütrotsüüte ja lima väljaheites (koprogramm). Lisaks leidub väljaheites Balantidia geneetilist materjali.
Instrumentaalne diagnostika hõlmab järgmisi protseduure:
- siseorganite põhjalik ultraheliuuring (aitab tuvastada balantidiaasi tüsistusi);
- endoskoopia (fibrokolonoskoopia, aitab tuvastada haavandilisi erosiooni muutusi jämesoole limaskestal);
- siseorganite üldine radiograafia (aitab tuvastada sooleperforatsioonidest tingitud vaba gaasi kõhuõõnes).
 [ 47 ]
[ 47 ]
Diferentseeritud diagnoos
Diferentsiaaldiagnostika tuleks läbi viia ägedate bakteriaalsete soolekahjustuste korral, millega kaasnevad veritseva soolepõletiku tunnused: see võib olla shigella, kampülobakteri või salmonella põhjustatud kahjustus. Samuti on oluline eristamine teistest parasiitidest tingitud patoloogiatest, millega kaasneb seedetrakti põletik (see on võimalik amebiaasi, skistosomiaasi, ankülostomiaasi korral), samuti haavandilise koliidi, Crohni tõve, ägeda pimesoolepõletiku, soolesulguse ja sooletuberkuloosi korral.
Diagnoosi selgitamiseks on vaja arvestada epidemioloogilise, sümptomaatilise, laboratoorse ja instrumentaalse teabega, samuti täiendavate diagnostiliste meetodite tulemustega.
Kellega ühendust võtta?
Ravi balantidiaas
Balantidiaasi ravimite kasutamine hõlmab parasiidivastaste, sümptomaatiliste ravimite, samuti soolefloora tasakaalu ja immuunkaitse stabiliseerivate vahendite kaasamist.
Haige inimene isoleeritakse - kodus või haiglas (paigutatakse eraldi palatiboksi või palatisse koos teiste sarnase nosoloogiaga patsientidega).
Nakkuskolde (patsiendi elukoht, töökoht) ravitakse vastavalt nakkushaiguste ennetamiseks kasutatavatele ennetavatele soovitustele fekaal-oraalse infektsioonimeetodi abil. Patsiendile antakse individuaalsed nõud ja majapidamistarbed. Haigestunud inimesega kokku puutunud inimestel tehakse balantidiate esinemise suhtes väljaheiteanalüüs: nad ei vaja karantiinisolatsiooni. Aasta jooksul on võimalik registreeruda dispanserisse.
Asümptomaatiline kandlus võib põhjustada spontaanset taastumist, kuid mõnel juhul on ette nähtud ravi metronidasooliga või jodokinooliga.
Balantidiaasi ravi kliinilised juhised
Kliinilised juhised on normatiivne ja standardne tervishoiudokument, mis määratleb balantidiaasiga patsiendile arstiabi osutamise nõuded. Selline abi osutatakse etappidena:
- Kahtlustatava balantidiaasiga patsiendil tehakse laboratoorset diagnostikat.
- Pärast balantidiaasi laboratoorset kinnitust tehakse täiendavaid uuringuid tüsistuste tõenäosuse hindamiseks.
- Ravi määratakse vastavalt haiguse raskusastmele. Vajadusel kohandatakse ravi sõltuvalt uute sümptomite ilmnemisest või kui üksikud ravimid on ebaefektiivsed.
- Pärast taastumist kantakse patsient ambulatooriumi registrisse.
Ravimid: mida arst saab balantidiaasi korral välja kirjutada?
Tetratsükliin |
Ravikuur on kavandatud 10 päevaks. Täiskasvanud võtavad 500 mg 4 korda päevas, lapsed (alates seitsmendast eluaastast) - kiirusega 10 mg/kg 4 korda päevas (lapse maksimaalne päevane kogus on 2 g). |
Monomütsiin |
Monomütsiini võetakse suu kaudu annuses 0,6–1,5 g päevas kahes viiepäevases tsüklis, mille tsüklite vaheline intervall on samuti viis päeva. |
Metronidasool |
Metronidasool on ette nähtud kahe või kolme viiepäevase tsüklina, 500 mg kolm korda päevas. Tsüklite vaheline intervall on 5 päeva. |
Dekstroos |
Seda kasutatakse dehüdratsiooniks vastavalt näidustustele. |
Naatriumkloriid |
Seda kasutatakse dehüdratsiooniks vastavalt näidustustele. |
Enterool |
Võtke 1-2 kotikest kaks korda päevas 10-14 päeva jooksul. Harva võib ravim põhjustada allergilisi reaktsioone. |
Linex |
Täiskasvanud võtavad kaks Linexi kapslit kolm korda päevas. Kõrvaltoimed praktiliselt puuduvad, ülitundlikkusreaktsioone saab arutada vaid harva. |
Dioktaeedriline smektiit |
Määratakse vastavalt individuaalsetele näidustustele. Suurtes annustes või pikaajalisel kasutamisel võib see põhjustada kõhukinnisust. |
Ibuprofeen |
Määratakse kiirusega 20–30 mg kehakaalu kilogrammi kohta päevas. Ravimi keskmine kogus on 200–400 mg iga 4–6 tunni järel. Ärge võtke rohkem kui 1200 mg päevas. Kõrvaltoimed: kõhuvalu, allergia. |
Paratsetamool |
Võtke 500–1000 mg iga viie tunni järel, mitte ületades ööpäevast annust 4000 mg. Ravimit ei ole soovitatav kasutada kauem kui 3–4 päeva. |
Ei-shpa |
Määratud annuses 120–240 mg/päevas, jagatuna 2–3 annuseks. Kõrvaltoimed: peavalu, vererõhu langus, unehäired. |
Papaveriin |
Manustage intramuskulaarselt 0,5-2 ml 2% lahust. Ravikuuri kestus määratakse individuaalselt. Ravi ajal võib patsiendil esineda peavalu ja suukuivust. |
Tsetirisiin |
Ravimit määratakse 10 mg üks kord päevas. Tsetirisiini kõrvaltoimeteks on trombotsütopeenia, pearinglus, ülitundlikkusreaktsioonid. |
Asoksimeerbromiid |
Immunostimulant, mida manustatakse subkutaanselt annuses 6-12 mg päevas 5-10 päeva jooksul. Võimalik on ka ravimi intramuskulaarne, sublingvaalne ja rektaalne manustamine. Vastunäidustused: alla 12-aastased lapsed, rasedus. |
Vitamiinid balantidiaasi korral
Lisaks antibakteriaalsele ravile ravitakse balantidiaasi ravimitega, mis aitavad suurendada organismi immuunkaitset: eleutherokoki, magnooliaviinapuu ja ženšenni tinktuurid. Samuti on näidustatud vitamiinravi.
Enamikku olemasolevaid vitamiine saab kasutada immuunsuse toetamiseks, kuid balantidiaasi korral tuleks nende annust suurendada vähemalt kaks korda. See on tingitud toitainete suurenenud tarbimisest infektsiooni ajal, samuti nende suurenenud eritumisest dehüdratsiooni tagajärjel.
Vitamiinipuudust tuleks kompenseerida multivitamiinide võtmisega – nii kogu raviperioodi vältel kui ka keha taastumisfaasis.
Infektsioonivastases võitluses on vaja keskenduda sellistele vitamiinidele nagu askorbiinhape, riboflaviin (vitamiin B2 ), retinool (vitamiin A), tokoferool (vitamiin E). Need vitamiinid osalevad immuunsüsteemi töös, suurendavad naha ja limaskestade kaitsefunktsioone, aktiveerivad leukotsüütide reaktsiooni ja kiirendavad regeneratiivseid protsesse.
Balantidiaasi vitamiinid on kompleksse ravi lahutamatu osa. Uuringute tulemuste kohaselt võib täiustatud vitamiinravi koos tasakaalustatud vitamiinirikka toitumisega lühendada haiguse kestust ja vähendada tüsistuste riski.
Balantidiaasi füsioteraapia
On palju teadaolevaid füsioteraapia meetodeid, mis võivad kiirendada keha taastumist pärast balantidiaasi ägedat perioodi. Need on esiteks termilised protseduurid (osokeriit, ravimuda, turba ja parafiini rakendused, UHF-ravi), hüdroteraapia, elektroforees novokaiini ja papaveriiniga.
Pärast peamiste sümptomite kadumist on ette nähtud järgmised meetmed:
- vannide võtmine (mänd, radoon, pärl, hapnik);
- kuumuse mõju epigastriaalsele piirkonnale (osokeriit, terapeutiline muda, parafiin).
Näidatud meetodeid kasutatakse ainult statsionaarsetes või ambulatoorsetes tingimustes.
Väljaspool ägedat perioodi on kodus lubatud ravi vannide ja aplikatsioonidega. 8–12 nädala pärast, taastumisjärgus, on näidustatud spaahooldus, turba- ja mudaravi, mere- ja männivannid, hüdroteraapia jne. Patsientidel on eriti soovitatav külastada selliseid sanatooriume nagu Essentuki, Zheleznovodsk, Dorokhovo jne.
Balantidiaasi rahvapärane ravi
Balantidiaasi ebameeldivate sümptomite kiireks leevendamiseks võivad mõned traditsioonilise meditsiini retseptid olla kasulikud:
- 200 ml keeva vee kohta võta 2 spl murakalehti, keeda viis minutit, seejärel kata kaane ja rätikuga, lase pool tundi tõmmata, kurna. Joo segu kolm korda päevas, üks klaas korraga.
- Lisa klaasi keeva veega veerand lusikatäit jahvatatud kaneeli ja näpuotsatäis jahvatatud tšillipipart. Kata kaanega ja lase 20–30 minutit tõmmata. Joo korraga soojalt. Protseduuri võib korrata 2–3 korda päevas.
- Kartulitärklis (1 tl) valatakse toatemperatuuril 100 ml vette, segatakse ja joob kohe ära.
- Joo korraga 100-150 ml kreeka pähkli vaheseintest valmistatud viina tinktuuri.
- Sega kolmandik teelusikatäit soola ja 75–85 ml viina ning joo ühe korraga ära.
Rahvapäraste retseptide arsenali saab edukalt täiendada ravimtaimede infusioonide ja ürtide kasutamisega. Taimne ravi aitab selles.
Taimne ravi
Järgmised taimsed infusioonid aitavad leevendada balantidiaasi kulgu ja kiirendada taastumist:
- Võta 2 supilusikatäit künnapuu risoomi, lepakäbisid ja nõgese risoomi. Hoida veevannis 500 ml vees kümme minutit, seejärel lasta umbes kahel tunnil kaane all seista. Võtta 100 ml 4 korda päevas enne sööki.
- Võtke võrdsetes kogustes harilikku sinilille, harilikku põõsast ja lambakoera. Laske 5 spl segul 1 liitris keevas vees mitu tundi tõmmata. Võtke 100 ml tühja kõhuga 4 korda päevas.
- Võtke võrdsetes kogustes koirohtu, naistepuna ja vahukommi juurt. Aurutage 2 spl segu 500 ml keevas vees, laske 2 tundi tõmmata. Võtke 100 ml tõmmist tühja kõhuga 4 korda päevas.
- Võtke võrdsetes osades nõgest, lehtköögivilja, teelehte ja knotweed. Umbes 50 g segu valage 500 ml keeva veega ja laske 30 minutit tõmmata. Võtke 50–60 ml kolm korda päevas.
- Võrdse koguse segu valmistatakse oksa, mustika ja kõrvitsa risoomist. Üks teelusikatäis segu valatakse klaasi keeva veega ja lastakse tund aega tõmmata. Segu võetakse päeva jooksul 100 ml (umbes 5 korda päevas).
Homöopaatia balantidiaasi korral
Homöopaatilisel ravil on palju eeliseid: see on efektiivne, ohutu, sobib täiskasvanutele, lastele ja rasedatele. Balantidiaasi ägedas staadiumis on homöopaatiliste ravimite võtmine siiski soovitatav alles pärast arstiga konsulteerimist, kuna täiendavad ravimid võivad kliinilisi ilminguid "hägustada" ja raskendada traditsioonilise ravi taktika määramist.
Milliseid ravimeid soovitab homöopaatia balantidiaasi korral:
- Colocynth - saab välja kirjutada spasmide ja valuhoogude leevendamiseks;
- Lycopodium – aitab eemaldada kõhupuhitust ja liigset gaasi soolestikus;
- Nux vomica – normaliseerib seedimist, eemaldab organismist mürgiseid aineid;
- Hina on ravim, mida tavaliselt määratakse keha taastumise staadiumis pärast balantidiaasi. Ravimi võtmise kuur on kavandatud viieks päevaks;
- Baptisia – aitab leevendada haiguse peamisi sümptomeid (seedehäired, väsimus, lihasvalu);
- Veratrum album - aitab tugeva oksendamise ja kõhulahtisuse, üldise nõrkuse ja madala vererõhu korral.
Ärahoidmine
Ennetusmeetmete hulka kuuluvad isikliku ohutuse tagamine (hügieenieeskirjade järgimine, vee keetmine, taimsete saaduste pesemine), vee ja pinnase fekaalse saastumise vältimine (zooloogilise hügieeni jälgimine taludes ja loomakasvatusbaasides, sõnniku neutraliseerimine jne).
Balantidiaasi tekkeks ei ole spetsiifilist ennetust.
Lisaks on vaja pöörata tähelepanu selliste sündmuste elluviimisele:
- sanitaar- ja hügieenieeskirjad, sigade aretus- ja pidamiskohtade sanitaarjärelevalve;
- lihatöötlemistehaste, toitlustusettevõtete, veevarustussüsteemide kontroll;
- regulaarse desinfitseerimise järgimine;
- isikliku hügieeni standardite range järgimine, käte pesemine seebiga, ainult põhjalikult pestud köögiviljade ja puuviljade söömine;
- toiduhügieeni säilitamine (värske ja kvaliteetse toidu söömine, sobivates tingimustes söömine);
- immuunsüsteemi tugevdamine;
- keeldumine igapäevaelus asjade ja riistade jagamisest.
Prognoos
Kui haiguse ravi alustati õigeaegselt ja raviskeem hõlmas keerulisi ja pädevaid retsepte, võib prognoosi liigitada soodsaks. Ravi puudumisel on suremus 10-30%.
Kõige sagedamini ravitakse balantidiaasi haiglas. Patsient kirjutatakse välja pärast haiguse ägeda perioodi lõppu, pärast üldise seisundi normaliseerumist ja peamiste patoloogiliste tunnuste kõrvaldamist (umbes kolme nädala pärast). Pärast taastumist saab patsient naasta oma endise elurütmi juurde (minna tööle või kooli), kui väljaheidete testide tulemused balantidiaase esinemise suhtes olid negatiivsed (kolm korda nädalas).
 [ 56 ]
[ 56 ]

