Artikli meditsiiniline ekspert
Uued väljaanded
Churg-Straussi sündroom
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
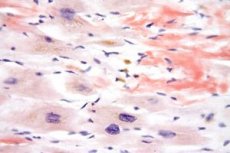
Churg-Straussi sündroom on nime saanud teadlaste Churgi ja Straussi järgi, kes seda haigust esimestena kirjeldasid. See haigus on eraldi vaskuliidi tüüp - allergiline angiit ja granulomatoos -, mis mõjutab peamiselt keskmise ja väikese suurusega veresooni. Haigust kombineeritakse ka selliste patoloogiatega nagu kopsupõletik, eosinofiilia ja bronhiaalastma. Varem peeti seda patoloogiat astmaatiliseks periarteriidi nodulaarseks tüübiks, kuid nüüd eristatakse seda iseseisva nosoloogilise tüübina.
1951. aastal kirjeldasid Churg ja Strauss (Strauss) sündroomi esmakordselt 13 patsiendil, kellel esines astma, eosinofiilia, granulomatoosne põletik, nekrotiseeriv süsteemne vaskuliit ja nekrotiseeriv glomerulonefriit. 1990. aastal pakkus Ameerika Reumatoloogiakolledž (ACR) välja järgmised kuus kriteeriumi Churg-Straussi sündroomi diagnoosimiseks:
- Astma (hingeldamine, vilistav hingamine väljahingamisel).
- Eosinofiilia (üle 10%).
- Sinusiit.
- Kopsuinfiltraadid (võivad olla ajutised).
- Vaskuliidi histoloogilised tunnused koos ekstravaskulaarsete eosinofiilidega.
- Mitmekordne mononeuriit või polüneuropaatia.
Nelja või enama kriteeriumi olemasolul on spetsiifilisus 99,7%.
Epidemioloogia
Ligikaudu 20% sõlmelise periarteriidi kategooriasse kuuluvatest vaskuliitidest on Churg-Straussi sündroom. See patoloogia hakkab keskmiselt arenema umbes 44-aastaselt. Samal ajal on mehed sellesse haigestumise tõenäosus veidi suurem - 1,3 korda.
Churg-Straussi sündroomi esinemissagedus Ameerika Ühendriikides on 1-3 juhtu 100 000 täiskasvanu kohta aastas ja kogu maailmas umbes 2,5 juhtu 100 000 täiskasvanu kohta aastas.
Põhjused Churg-Straussi sündroom
Selle sündroomi põhjuseid pole veel kindlaks tehtud. Arengumehhanism põhineb immuunpõletikul, destruktiivsetel ja proliferatiivsetel protsessidel ning lisaks sellele veresoonte seinte läbilaskvuse vähenemisel, verehüüvete moodustumisel, isheemia tekkel veresoonte hävimise piirkonnas ja hemorraagial. Lisaks on sündroomi tekkes oluliseks teguriks ANCA tiitri suurenemine, mis neutraliseerib neutrofiilide ensüüme (peamiselt proteinaas-3, aga ka müeloperoksidaasi). Samal ajal põhjustavad ANCA aktiveeritud granulotsüütide transendoteliaalse liikumise häireid ja provotseerivad enneaegset degranulatsiooni. Veresoonte muutuste tõttu tekivad elundites ja kudedes kopsuinfiltraadid, mille tulemuseks on nekrotiseeriva sõlmelise põletiku areng.
Churg-Straussi sündroomi tekke vallandajateks võivad olla bakteriaalne või viirusnakkus (näiteks nasofarüngeaalne infektsioon stafülokokkide või B-hepatiidiga), mitmesugused allergeenid, teatud ravimite talumatus, vaktsineerimine, liigne jahutamine, stress, rasedus või sünnitus, samuti insolatsioon.
HLA-DRB4 esinemine võib olla Churg-Straussi sündroomi tekke geneetiline riskitegur ja suurendada haiguse vaskuliitiliste ilmingute tekkimise tõenäosust.
Riskitegurid
See haigus on üsna haruldane ja kuigi paljud inimesed kuuluvad riskitegurite alla, tekib see vaid väikesel protsendil elanikkonnast. Selliste tegurite hulka kuuluvad järgmised:
- Vanus – enamik selle sündroomiga patsiente on vanuserühmas 38–52. Eakatel või lastel tekib see patoloogia harva;
- Patsiendil on anamneesis allergiline riniit või astma. Enamik Churg-Straussi sündroomiga patsiente on varem põdenud ühte neist haigustest (ja see esines sageli raskel kujul).
Pathogenesis
Haiguse patogeneesi pole veel täielikult uuritud. Kuid igal juhul asjaolu, et sellel on allergiline ja immunopatoloogiline iseloom, see tekib sageli bronhiaalastma tagajärjel ja on sümptomite poolest lähedane ka periarteriidi nodulaarsele vormile, võimaldab järeldada, et selle arengu aluseks on mitmesugused immunoloogilised häired.
Sümptomid Churg-Straussi sündroom
Lisaks mittespetsiifilistele ilmingutele, mida täheldatakse ka nodulaarse periarteriidi korral (see on seisund, millega kaasneb palavik, isutus, kaalulangus ja halb enesetunne), on peamiseks sümptomiks kopsude töö häire. Selle tagajärjel algab raske bronhiaalastma ja kopsud tumenevad, mida kinnitab rindkere röntgenülesvõte, mis sageli kiiresti kaob - lenduv ELI.
Patoloogia peamiste sümptomite hulgas on GRB-sündroom, mis on tavaliselt süsteemse vaskuliidi kliiniliste tunnuste ilmnemise eelkäija. Samuti on sageli täheldatud nakkuslike kopsupatoloogiate lisandumist, millele järgneb infektsioonist sõltuva tüüpi bronhiaalastma ja bronhoektaatilise haiguse areng. Kopsuinfiltraate täheldatakse 2/3-l sündroomiga patsientidest. Umbes kolmandikul patsientidest diagnoositakse pleuriit koos eosinofiilide arvu suurenemisega pleuravedelikus.
Seedetrakti kahjustuse korral hakkavad ilmnema kõhuvalu, kõhulahtisus ja harvadel juhtudel verejooks. Nende sümptomite teket provotseerib kas eosinofiilne gastroenteriit või sooleseina vaskuliit. Viimane haigus võib põhjustada peritoniiti, sooleseina täielikku hävimist või soolesulgust.
Südamehaiguste kliinilisi ilminguid esineb 1/3-l kõigist patsientidest, kuid 62% juhtudest avastatakse need lahkamisel ja see on surma põhjuseks 23% juhtudest. Umbes pooltel patsientidest täheldatakse EKG näitude erinevaid muutusi. Umbes 1/3-ga kõigist haigusjuhtudest kaasneb südamepuudulikkuse või perikardiidi teke ägedas või konstriktiivses vormis. Harva esineb patsientidel vererõhu tõusu ja müokardiinfarkti.
Nahahaigusi täheldatakse 70% -l patsientidest - SCS-i korral on see sagedasem sümptom kui nodulaarse periarteriidi korral. Manifestatsioonide hulgas on:
- Hemorraagiline lööve;
- Sõlmed nahal ja naha all;
- Naha punetus;
- Nõgestõbi;
- Naha mikroabstsessid;
- Livedo reticularis.
Neeruhaigus on kõige haruldasem sümptom. See ei ole aga nii ohtlik kui Wegeneri granulomatoosi või periarteriidi nodosa puhul. Umbes pooled selle sündroomiga patsientidest põevad fokaalset nefriiti, mis sageli põhjustab arteriaalset hüpertensiooni. Patsientidel, kellel on plasmas antineutrofiilide antikehad, võib tekkida nekrotiseeriv glomerulonefriit.
Liigesehaigused (näiteks polüartralgia või polüartriit) esinevad pooltel selle sündroomiga patsientidest. Tavaliselt tekib neil mitteprogresseeruv rändartriit, mis mõjutab nii väikeseid kui ka suuri liigeseid. Mõnel juhul täheldatakse müosiiti või müalgiat.
Etapid
Churg-Straussi sündroom läbib arenedes tavaliselt kolm peamist etappi (tingimuslikult).
Esialgsel perioodil (see võib kesta 30 aastat) kannatavad patsiendid sagedaste allergiate, sealhulgas astma, heinapalaviku ja riniidi all.
2. staadiumis hakkab eosinofiilide arv kudedes ja veres suurenema. Selles staadiumis diagnoositakse patsientidel sageli Loeffleri sündroom, kopsuinfiltratsioon eosinofiiliaga või eosinofiilne gastroenteriit.
Kolmandas etapis ilmnevad patsientidel süsteemse vaskuliidi kliinilised ilmingud.
Tüsistused ja tagajärjed
Haiguse tüsistuste hulgas on kõige ohtlikum kopsupõletik, mis areneb Pneumocystis carini mõjul.
SCS on ohtlik, kuna see mõjutab mitmesuguseid organeid, sealhulgas südant, kopse, nahka, seedetrakti, lihaseid, liigeseid ja neere. Ravimata jätmise korral võib see haigus lõppeda surmaga. Haiguse võimalikud tüsistused:
- Perifeerse närvi funktsiooni häire;
- Naha sügelus ja haavandid, samuti nakkuslikud tüsistused;
- Perikardi põletik, müokardiidi teke ja lisaks südamepuudulikkus ja südameatakid;
- Glomerulonefriit, mille puhul neerud kaotavad järk-järgult oma filtreerimisfunktsiooni, mille tulemuseks on neerupuudulikkus.
Riski kihistumine
Prantsuse vaskuliidi uurimisrühm on välja töötanud viiepunktilise (viiefaktorilise) süsteemi, mis ennustab kliiniliste tunnuste põhjal Churg-Straussi sündroomi suremuse riski. Need tegurid on:
- Neerufunktsiooni langus (kreatiniin > 1,58 mg/dl või 140 μmol/l)
- Proteinuuria (> 1 g/24 tunni)
- Seedetrakti verejooks, südameatakk või pankreatiit
- Kesknärvisüsteemi kahjustus
- Kardiomüopaatia
Ühegi nimetatud teguri puudumine viitab leebemale kulgemisele, mille viieaastane suremus on 11,9%. Ühe teguri olemasolu viitab raskele haigusele, mille viieaastane suremus on 26%, ja kahe või enama teguri olemasolu viitab väga raskele haigusele: 46% suremus viie aasta jooksul.
Diagnostika Churg-Straussi sündroom
Peamiste diagnostiliste kriteeriumide hulka kuuluvad sellised sümptomid nagu eosinofiilia, bronhiaalastma ja allergiate anamnees. Lisaks eosinofiilne kopsupõletik, neuropaatia, paranasaalsete siinuste põletik, ekstravaskulaarne eosinofiilia. Kui patsiendil esineb vähemalt neli neist haigustest, saab diagnoosida SCS-i.
 [ 31 ], [ 32 ], [ 33 ], [ 34 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ]
Testid
Üldanalüüsiks võetakse verd: haiguse diagnoosimiseks peaks eosinofiilide arv olema 10% normist kõrgem, samuti erütrotsüütide settimise protsessi kiirenemine.
Üldine uriinianalüüs peaks näitama valgu olemasolu uriinis, samuti punaste vereliblede arvu suurenemist.
Transbronhiaalne, naha- ja nahaaluskoe biopsia: sel juhul tuleks tuvastada väljendunud eosinofiilide infiltratsioon väikeste veresoonte seintes, samuti nekrotiseerivad granulomatoossed protsessid hingamisteedes.
Immunoloogiline analüüs ANCA antikehade suurenenud taseme tuvastamiseks. Tähelepanu keskmes on nii IgE koguhulga kui ka müeloperoksidaasi aktiivsusega perinukleaarsete antikehade taseme tõus.
Instrumentaalne diagnostika
Kopsude kompuutertomograafia – protsess hõlmab parenhüümsete klastrite visualiseerimist, mis paiknevad peamiselt perifeerias; samuti on märgatav, et bronhide seinad on paksenenud, mõnes kohas laienenud, bronhoektaasia on märgatav.
Pleuravedelikus oleva eksudaadi mikroskoopia, samuti terapeutiline bronhoskoopia eosinofiilia tuvastamiseks.
Ehhokardiogrammi läbiviimine mitraalregurgitatsiooni sümptomite tuvastamiseks, samuti sidekoe vohamine südamelihase armide ilmnemisega.
Kellega ühendust võtta?
Ravi Churg-Straussi sündroom
SCS-i ravi on keeruline - ravi käigus kasutatakse tsütostaatikume ja glükokortikosteroide. Üldiselt on ravi sarnane nodulaarse periarteriidi ravi põhimõtetega.
Narkootikumide ravi
Seedetrakti, samuti kopsude, neerude ja naha kahjustuse korral tuleb ravi alustada prednisolooniga. Terapeutiline annus on 60 mg päevas. Pärast 1-2 nädalat kestnud manustamist minnakse üle prednisolooni perioodilisele kasutamisele, vähendades annust järk-järgult. 3 kuu pärast, kui seisund paraneb, jätkatakse annuse vähendamist, viies selle säilitusannuseni, mida jäetakse pikaks ajaks.
Kui prednisoloon ei ole mõjunud, samuti difuusse KNS-i häire sümptomite, verevoolu puudulikkuse ja juhtehäirete korral, määratakse hüdroksüuurea sisemiselt annuses 0,5–1 g/päevas. Kui leukotsüütide arv on langenud 6–10x109/l-ni, on vaja üle minna ravimi kasutamisele iga 2 päeva tagant kolmandal päeval või lõpetada selle võtmine 2–3 kuuks. Kasutada võib ka teisi tsütostaatikume – näiteks tsüklofosfamiidi või asatiopriini.
Kui patsiendil on bronhiaalastma, on ette nähtud bronhodilataatorid.
Tromboemboolsete tüsistuste ennetamiseks kasutatakse antikoagulante ehk trombotsüütidevastaseid aineid (näiteks atsetüülsalitsüülhapet annuses 0,15–0,25 g päevas või kurantiili annuses 225–400 mg päevas).
2007. aastal läbi viidud süstemaatiline ülevaade näitas suurtes annustes steroidide efektiivsust.
Vitamiinid
Kuna kortikosteroidid mõjutavad luude tugevust negatiivselt, on vaja kaotust asendada vajaliku kaltsiumikoguse võtmisega ning tarbida umbes 2000 RÜ D-vitamiini päevas.
Prognoos
Ilma õigeaegse ravita on Churg-Straussi sündroomi prognoos ebasoodne. Mitme organi kahjustuse korral progresseerub haigus väga kiiresti, suurendades südame- ja kopsufunktsiooni häirete tagajärjel surmaohtu. Piisav ravi võimaldab 60–80%-l patsientidest 5-aastast elulemust.
Churg-Straussi sündroomi peamised surmapõhjused on müokardiit ja müokardiinfarkt.

