Artikli meditsiiniline ekspert
Uued väljaanded
Elektriline kardioversioon
Viimati vaadatud: 29.06.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
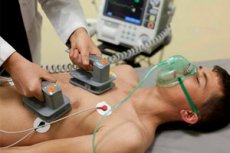
Elektriline kardioversioon on meditsiiniline protseduur, mille käigus suunatakse patsiendi südamesse lühike elektrilöök normaalse südamerütmi taastamiseks. Seda protseduuri tehakse tavaliselt tõsiste arütmiate (südame mitte-siinusrütmide) raviks, mis võivad olla patsiendi tervisele või elule ohtlikud.
Menetluse tähised
Elektrilise kardioversiooni näidustuste hulka võivad kuuluda järgmised seisundid ja olukorrad:
- Kodade virvendus (kodade virvendus): Kodade virvendusega patsientidel võib normaalse südamerütmi taastamiseks teha ECV-d, eriti kui muud ravimeetodid, näiteks ravimid, ei ole soovitud tulemust andnud. Kodade virvendus võib suurendada verehüüvete ja insuldi riski.
- Ventrikulaarne virvendus: Ventrikulaarse virvenduse korral, eriti kui see põhjustab teadvusetust või on eluohtlik, võib normaalse südamerütmi taastamiseks kohe teha ECV-d.
- Kambrirütmihäired: ECV-d võib olla näidustatud kambrirütmihäirete, näiteks kambritahhükardia või kambrivirvenduse korrigeerimiseks, kui need põhjustavad tõsiseid sümptomeid või on patsiendile eluohtlikud.
- Lai QRS-tahhükardia: Laia QRS-tahhükardia korral, mis ei allu ravimitele ja võib põhjustada tõsiseid sümptomeid, võib ECV-d kaaluda sekkumisena.
- Arütmiad operatsiooni ajal: Kui patsiendil on operatsioon ja tekib südame rütmihäire, saab ECV-d kasutada normaalse rütmi koheseks taastamiseks.
- Arsti hinnang: Mõnikord võib arst otsustada teha ECV-d, tuginedes ulatuslikule kliinilisele hinnangule ja patsiendi individuaalsetele omadustele.
EKV näidustusi peaks alati hindama arst ning protseduur viiakse läbi spetsialiseeritud meditsiinikliinikus või haiglas kvalifitseeritud spetsialistide järelevalve all.
Ettevalmistus
Protseduur viiakse läbi spetsiaalse varustuse ja meditsiinilise järelevalve abil ning see nõuab nii meditsiinipersonali kui ka patsiendi ettevalmistust. Siin on elektrilise kardioversiooni ettevalmistamise põhietapid:
- Patsiendi hindamine: Enne elektrilise kardioversiooni tegemist peaks arst hindama patsiendi seisundit, sh anamneesi, füüsilise läbivaatuse ning vajalikud laboratoorsed ja instrumentaalsed testid. See aitab tagada, et patsient sobib protseduuriks ja on patsiendile ohutu.
- Diagnoos: Arst peab arütmia täpselt diagnoosima ja kindlaks tegema, kas elektriline kardioversioon oleks kõige sobivam ravi.
- Üldnarkoos või lokaalanesteesia: Sõltuvalt kliinilisest olukorrast ja arsti soovitustest võib protseduuri läbi viia üldnarkoosis, nii et patsient on täiesti valu suhtes immuunne ja kardioversioonist teadlik. Muudel juhtudel võib elektroodide paigaldamise piirkonna tuimestamiseks kasutada lokaalanesteesiat.
- Pidev jälgimine: Enne protseduuri, selle ajal ja pärast seda on patsient pideva meditsiinilise järelevalve all, et jälgida tema seisundit ja kardioversioonile reageerimist.
- Varustuse ettevalmistamine: Meditsiinipersonal peaks ette valmistama spetsiaalseadmestiku, sealhulgas defibrillaatori ja elektroodid, mida kasutatakse kardioversiooni tegemiseks.
- Arsti käsud: Arst ja meditsiinipersonal peaksid protseduuriks valmistuma ning olema valmis kardioversiooni ajal vajalikke käske ja toiminguid täitma.
- Patsiendi ettevalmistus: Enne protseduuri võidakse patsiendile anda juhiseid dieedi ja ravimite kohta. Oluline on teavitada arsti kõigist võetud ravimitest ja allergiatest.
- Nõusolek protseduuriks: Patsient peab pärast protseduuri riskide ja eeliste arutamist arstiga andma teadliku nõusoleku elektrilise kardioversiooni tegemiseks.
Elektriline kardioversioon on protseduur, mida peaksid läbi viima meditsiinitöötajad spetsialiseeritud kliinikutes või haiglates ning see nõuab ranget väljaõpet ja järelevalvet. Selle protseduuri läbiviimisel on oluline usaldada kogenud arste ja meditsiinipersonali.
Tehnika elektriline kardioversioon
Elektrilise kardioversiooni (ECV) tehnika nõuab spetsiaalset väljaõpet ja meditsiiniseadmeid ning seda tehakse tavaliselt spetsialiseeritud meditsiiniasutustes, näiteks haiglates ja kliinikutes. Siin on üldine ülevaade EKV-tehnikatest:
Patsiendi ettevalmistamine:
- Patsiendile selgitatakse protseduuri ja saadakse teadlik nõusolek.
- Patsiendi haiguslugu hinnatakse, sealhulgas allergiate ja muude terviseprobleemide kohta.
- Protseduuri ajal patsiendile manustatakse sedatsiooni või üldnarkoosi, et tagada mugavus ja vältida valu.
Varustuse ettevalmistamine:
- Meditsiinipersonal valmistab ette defibrillaatori, mida kasutatakse elektrilöögi manustamiseks.
- Defibrillaatoriga ühendatud elektroodid asetatakse patsiendi kehale. Tavaliselt kasutatakse kahte elektroodi, üks rinnale rinnakust paremale ja teine rindkere vasakule küljele rangluu alla.
Parameetrite seadistamine:
- Arst või meditsiinipersonal määrab defibrillaatori parameetrid, sealhulgas elektrilöögi tugevuse ja kestuse ning impulsside sageduse.
- Need parameetrid kohandatakse sõltuvalt arütmia tüübist ja patsiendi seisundist.
Pulsi manustamine:
- Kui parameetrid on seatud, vajutab arst või meditsiinipersonal nuppu või aktiveerib defibrillaatori, et anda patsiendi südamesse elektroodide kaudu lühike elektrilöök.
- See pulss suudab arütmia "lähtestada" ja taastada normaalse südamerütmi.
Seire ja järelevalve:
- Pärast ECV-d jälgivad patsienti arstid ja meditsiinipersonal spetsiaalses vaatlusosakonnas.
- Protseduuri efektiivsuse tagamiseks ja tüsistuste vältimiseks jälgitakse patsiendi südame löögisagedust ja seisundit.
Lisaprotseduurid:
- Mõnel juhul võib stabiilse normaalse südamerütmi saavutamiseks kuluda mitu ECV-seanssi.
Oluline on märkida, et ECV läbiviimine nõuab spetsiaalset väljaõpet ja varustust ning seda peaksid läbi viima kogenud meditsiinitöötajad, kes on protseduuriks välja õpetatud. See aitab tagada protseduuri ohutuse ja efektiivsuse.
Protseduuri vastunäidustused
Elektriline kardioversioon (ECV) on protseduur, mis võib olla väga kasulik tõsiste arütmiate ravis, kuid sellel on vastunäidustused ja piirangud. Allpool on toodud mõned peamised ECV vastunäidustused:
- Näidustuse puudumine: ECV-d tehakse ainult spetsiifiliste arütmiate, näiteks kodade virvenduse (AF), kodade virvenduse (AF) või vatsakeste virvenduse (VF) korral. Kui ECV-l puudub kliiniline näidustus, siis seda ei tehta.
- Patsiendi seisund: ECV võib olla ohtlik teatud seisunditega patsientidele, näiteks ägeda müokardiinfarkti või raske südamepuudulikkusega. Enne protseduuri läbiviimist peab arst hindama patsiendi üldist seisundit ja otsustama, kas ECV on tema puhul sobiv.
- Uurimata arütmiad: Enne EKV tegemist peaks arst veenduma, et arütmia on õigesti diagnoositud ja klassifitseeritud. Kontrollimatud või määramata arütmiad võivad vajada täiendavaid uuringuid.
- Aktiivsed infektsioonid: Kui patsiendil on aktiivsed infektsioonid, eriti rinnaku piirkonnas või elektroodi asukoha lähedal, võib ECV-d infektsiooni leviku tõkestamiseks edasi lükata.
- Muud vastunäidustused: Sõltuvalt patsiendi konkreetsetest asjaoludest ja seisundist võib ECV tegemisel esineda ka muid vastunäidustusi. Nende hulka võivad kuuluda rasked verejooksu häired, kontrollimatu arteriaalne hüpertensioon jne.
Oluline on märkida, et otsuse endokardiidi (ECV) tegemise kohta peaks alati tegema arst pärast patsiendi hoolikat hindamist ja patsiendi haigusloo arvessevõtmist. Patsienti tuleks teavitada protseduuriga seotud plaanidest ja riskidest ning ta peaks tegema teadliku valiku.
Tüsistused pärast protseduuri
Pärast elektrilise kardioversiooni protseduuri võib esineda mitmesuguseid tüsistusi. Enamik tüsistusi on aga haruldased ja sageli seotud patsiendi konkreetsete asjaolude ja seisundiga. Oluline on märkida, et kardioversiooni tehakse tavaliselt kõiki ettevaatusabinõusid rakendades riskide minimeerimiseks. Mõned võimalikud tüsistused on loetletud allpool:
- Valu rinnus: Pärast protseduuri võib patsient tunda valu või ebamugavustunnet rinnus. See võib olla tingitud elektrilöögist, mida kasutatakse südamerütmi taastamiseks.
- Arütmiad: Elektriline kardioversioon võib põhjustada ajutisi südamerütmihäireid. Need arütmiad on tavaliselt lühiajalised ja võivad vajada täiendavat ravi.
- Trombemboolia: Esineb verehüüvete (verehüüvete) oht, eriti kodade virvenduse korral. Pärast kardioversiooni võib trombemboolsete tüsistuste, näiteks insuldi, vältimiseks olla vajalik antikoagulantravi.
- Põletused: Kui elektroodid ei sobi korralikult nahale, võivad tekkida põletused. Arstid ja meditsiinipersonal peavad elektroodid õigesti paigutama ja protseduuri ajal nahka jälgima.
- Vererõhu langus: Harvadel juhtudel võib kardioversioon põhjustada vererõhu langust, mis võib vajada täiendavat meditsiinilist tuge.
- Ravimite tüsistused: Kui patsient võtab teatud ravimeid, näiteks antiarütmikume, võivad tekkida ravimite koostoime tüsistused, mis vajavad hoolikat jälgimist ja ravi kohandamist.
- Allergilised reaktsioonid: Harvadel juhtudel võib patsientidel tekkida allergiline reaktsioon protseduuri ajal kasutatud ravimite või materjalide suhtes.
Pärast kardioversiooni jälgib patsienti tavaliselt meditsiinipersonal, et tuvastada ja õigeaegselt lahendada kõik tüsistused. Arstid ja meditsiinipersonal on kohustatud tegema kõik endast oleneva, et tagada protseduuri ohutus ja efektiivsus. Kui teil on võimalike tüsistuste kohta küsimusi või muresid, arutage neid enne protseduuri kindlasti oma arstiga.
Hoolitsege pärast protseduuri
Elektrilise kardioversiooni (EK) järgne hooldus mängib olulist rolli patsiendi taastumisel ja tüsistuste riski minimeerimisel. Siin on mõned soovitused ja juhised hoolduseks pärast seda protseduuri:
- Meditsiiniline vaatleja: Pärast südame löögisageduse jälgimist on patsient meditsiinilise jälgimise all, et jälgida tema südame löögisagedust, vererõhku ja üldist seisundit. See võib kliinilisest olukorrast olenevalt võtta mõnest tunnist kuni mõne päevani.
- Valuvaigisti: Kui teil on valu rinnus või nahal elektroodide kinnituskohas, teavitage sellest meditsiinipersonali. Teile võidakse pakkuda valuvaigisteid või muid valuvaigisti meetodeid.
- Puhkus: Pärast südame isheemiatõbe võib teil olla vaja mõnda aega puhata ja vältida füüsilist aktiivsust. Tavaliselt on see soovitatav mõnest tunnist kuni mõne päevani, olenevalt individuaalsetest oludest.
- Südame rütmi jälgimine: Sõltuvalt kardiovaskulaarse haiguse põhjusest võidakse teile südame rütmi kontrollimiseks ja trombemboolsete tüsistuste ennetamiseks välja kirjutada antiarütmikume või antikoagulante.
- Toitumine ja ravimid: Järgige oma arsti soovitusi toitumise ja ravimite kohta. Teil võib olla vaja regulaarselt jälgida antiarütmikumide taset veres.
- Vältige alkoholi ja nikotiini: suitsetamisest loobumine ja mõõdukas alkoholitarbimine aitavad taastada südame tervist.
- Jälgige elektroodide kinnituskohta: kui elektroodide kinnituskohas ilmneb nahaärritus, lööve või punetus, teavitage sellest meditsiinipersonali.
- Järgige oma arsti soovitusi: Pärast kardiovaskulaarset protseduuri on oluline rangelt järgida kõiki arsti soovitusi, sealhulgas ravimeid, elustiili muutusi ja järelkontrollvisiite.
- Jälgige muutusi: pärast CV-d on oluline oma seisundit hoolikalt jälgida ja teatada viivitamatult arstile kõikidest ebatavalistest sümptomitest, nagu pearinglus, õhupuudus, valu rinnus või süvenevad arütmiad.
- Järelkontrollid: Pärast CV esitamist võidakse teile määrata järelkontrollid, et hinnata protseduuri efektiivsust ja vajadusel ravi jätkata.
Elektrilise kardioversiooni järgne hooldus varieerub sõltuvalt patsiendi konkreetsest olukorrast ja protseduuri põhjusest. Parima tulemuse tagamiseks ja tüsistuste riski minimeerimiseks on oluline järgida oma tervishoiumeeskonna soovitusi.
Elektrilise kardioversiooni läbiviimise kliinilised juhised
Võib varieeruda sõltuvalt konkreetsetest arütmiatest, patsiendi seisundist ja meditsiinilistest standarditest. Siiski on siin mõned üldised kliinilised juhised, mida võib ECV tegemise otsustamisel arvesse võtta:
Diagnoos ja näidustused:
- ECV-d peetakse tavaliselt ravivõimaluseks patsientidele, kellel on tõsised arütmiad, näiteks kodade virvendus (AF), kodade virvendus (AF) või vatsakeste virvendus (VF).
- ECV tegemise otsus peaks põhinema täpsel diagnoosil, arütmia tüübil ja kestusel.
Patsiendi hindamine:
- Arst peaks hindama patsiendi üldist seisundit, sealhulgas haiguslugu, kaasuvate haiguste olemasolu, füüsilise aktiivsuse taset jne.
- Hindamine aitab kindlaks teha, kas ECV on sellele patsiendile sobiv ja millised võivad olla riskid.
Verejooksu kontroll: Patsientidel, kes võtavad antikoagulante või kellel on hüübimishäired, võib enne EKV-d olla vaja ravi kohandada.
Protseduuriks ettevalmistumine:
- Enne ECV-d antakse patsiendile teavet protseduuri ja võimalike riskide kohta.
- Meditsiinipersonal pakub valu ja ebamugavustunde vältimiseks sedatsiooni või üldnarkoosi.
Jälgimine:
- Protseduur viiakse läbi spetsialiseeritud meditsiiniüksustes, kus on olemas seadmed patsiendi südametegevuse ja vererõhu jälgimiseks.
- Pärast ECV-d jälgitakse patsienti teatud aja jooksul südame seisundi jälgimiseks.
Lisasoovitused:
- ECV tegemise otsus saab iga patsiendi jaoks olla individuaalne ja see võib sõltuda paljudest teguritest.
- Mõnel juhul võib südame täpsemaks hindamiseks olla vaja täiendavaid diagnostilisi meetodeid, näiteks transösofageaalset ehhokardiograafiat (TEEG).
Kliinilised soovitused ja otsuse ECV teostamise kohta peaks alati tegema kvalifitseeritud kardioloog või elektrofüsioloog, võttes arvesse iga kliinilise juhtumi ja patsiendi eripära. See aitab tagada protseduuri ohutuse ja efektiivsuse.

