Artikli meditsiiniline ekspert
Uued väljaanded
Emakakaela määrimine
Last reviewed: 29.06.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
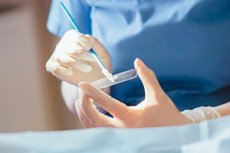
Emakakaela seem on laboratoorne uuring, mille käigus võetakse naise emakakaelakanalist lima või eritise proov, et tuvastada patogeene (bakterid, viirused, seened) ja vajadusel määrata nende tundlikkust antibiootikumide suhtes.
Emakakaela külviprotseduur viiakse tavaliselt läbi järgmiselt:
- Ettevalmistus: Naine heidab tavaliselt pikali meditsiinilauale asendis, mis sarnaneb günekoloogilise tooli läbivaatusele. Arst või meditsiinipersonal uurib tuppe ja võtab emakakaelakanalist tampooni.
- Proovi kogumine: Proovi võtmiseks kasutatakse spetsiaalset meditsiinilist harja või varrast, mis sisestatakse emakakaelakanalisse ja pööratakse lima või eritiste kogumiseks. Seejärel asetatakse proov spetsiaalsesse konteinerisse laborisse transportimiseks.
- Laboratoorne analüüs: Laboris analüüsitakse proovi, et tuvastada selles esinevad mikroorganismid. Samuti võidakse teha antibiootikumide tundlikkuse test.
Emakakaela määrdumist saab kasutada mitmesuguste infektsioonide, sealhulgas bakteriaalsete, viiruslike ja seeninfektsioonide diagnoosimiseks, mis võivad mõjutada naise tervist. See protseduur võib olla osa tavalisest günekoloogilisest läbivaatusest või seda saab teha infektsiooni või muu günekoloogilise probleemi kahtluse korral. Testi tulemused võimaldavad arstil vajadusel valida kõige sobivama ravi.
Menetluse tähised
Emakakaela määrdumist (emakakaela määrdumist) võidakse naistele määrata mitmesuguste näidustuste korral, sealhulgas:
- Regulaarne günekoloogiline läbivaatus: Emakakaela määrdumine võib olla osa regulaarsest günekoloogilisest läbivaatusest, mida soovitatakse naistele suguelundite tervise jälgimiseks ja emakakaela muutuste avastamiseks.
- Infektsioonikahtlus: kui naisel esinevad tupe-, emakakaela- või kuseteede infektsiooni sümptomid (nt sügelus, põletustunne, voolus, valu), võidakse määrata emakakaela määrdumine võimalike patogeenide (bakterid, viirused, seened) tuvastamiseks ja diagnoosi panemiseks.
- Raseduseks ettevalmistumine: Kui naine plaanib rasedust või on planeerimisjärgus, võib arst võtta emakakaela tampooni, et välistada infektsioonid või muud seisundid, mis võivad mõjutada rasedust ning lapseootel ema ja lapse tervist.
- Inimese papilloomiviiruse (HPV) kontroll: inimese papilloomiviirus võib olla seotud emakakaelavähi tekkega. Naised, kellel on HPV-nakkuse risk või kellel on juba HPV-positiivne test, võidakse suunata emakakaela määrdtestile, et jälgida ja avastada muutusi emakakaela rakkudes.
- Eelvähiliste seisundite või emakakaelavähi kahtlus: Eelvähiliste muutuste või emakakaelavähi kahtluse korral võidakse edasiseks uurimiseks ja diagnoosimiseks võtta emakakaela määrdproov.
Ettevalmistus
Emakakaela määrduuringu ehk emakakaela tsütoloogia (Papanicolaou tsütoloogiline määrdumine) ettevalmistamine hõlmab mitmeid olulisi samme, et tagada täpsed tulemused ja minimeerida võimalikke tüsistusi. Siin on põhijuhised:
Valige protseduuri jaoks sobiv aeg:
- Kõige parem on lasta teha määrdtest väljaspool menstruatsiooni.
- Vältige tampooni võtmist kohe pärast intiimkontakti ning spermitsiidide, määrdeainete või kreemide kasutamist, kuna need võivad tulemusi mõjutada.
Teavitage oma arsti oma haigusloost:
- Rääkige oma arstile oma reproduktiiv- ja haigusloost, näiteks rasedusest, emakakaelavähi anamneesist, varasemast tsütoloogiast ning võimalikest sümptomitest või haigusseisunditest.
Järgige hügieenimeetmeid:
- Enne protseduuri peske õrnalt vee ja neutraalse seebiga.
- Protseduuri päeval ärge kasutage vaginaalset loputusvahendit ega muid loputusvahendeid.
Protseduuriks valmistumine:
- Protseduur võib põhjustada ebamugavust, kuid tavaliselt ei ole see valus. Seda tehakse günekoloogilises toolis.
- Võite protseduuri üksikasjade kohta oma arstiga ühendust võtta ja küsimusi esitada, kui teil on küsimusi.
- Kui tunnete tugevat ebamugavust või valu, teavitage sellest kindlasti oma arsti.
Vältige vaginaalsete ravimite kasutamist:
- 24–48 tundi enne protseduuri tuleks vältida vaginaalsete toodete, sh ravimküünalde, kreemide või määrdeainete kasutamist, kuna need võivad testi tulemusi mõjutada.
Ärge tarbige alkohoolseid jooke:
- Võimalusel hoiduge enne protseduuri alkoholi tarvitamisest, kuna alkohol võib testi tulemusi mõjutada.
Järgige oma arsti soovitusi:
- Kui arst annab teile individuaalseid juhiseid, järgige neid kindlasti.
Ole lõdvestunud:
- Protseduuri ajal on oluline jääda rahulikuks ja lõdvestunuks.
Tehnika emakakaela määrimine
Emakakaela määrdproovi tehakse meditsiinilistel eesmärkidel emakakaela ja tupe infektsioonide, põletiku ja muude seisundite diagnoosimiseks. Protseduuri läbiviimise juhend on järgmine:
Patsiendi ettevalmistamine:
- Patsient peaks tavaliselt günekoloogilisel toolil selili lamama.
- Enne tampooni võtmist peab arst või õde kandma steriilseid kindaid.
Emakakaela uuring:
- Arst uurib emakakaela ja tupe spetsiaalse günekoloogilise peegli abil. See võimaldab teil määrata emakakaela asendit ja seisundit.
Tampooni kogumine:
- Arst võtab steriilse instrumendi, mida nimetatakse tampooniks või emakakaelaharjaks, ja sisestab selle õrnalt emakakaela emakakaela kanalisse.
- Tampooni pööratakse või liigutatakse õrnalt emakakaelakanalis, et koguda selle pinnalt rakke ja lima.
- Samuti võib võtta määrdproovi emakakaela ja tupe välispinnalt.
Tampooni asetamine anumasse:
- Pärast proovi kogumist asetab tervishoiuteenuse osutaja tampooni spetsiaalsesse anumasse või katseklaasi, tavaliselt koos vedela keskkonnaga proovi säilitamiseks.
Analüüsiks saatmine:
- Proov saadetakse mikrobioloogiliseks uuringuks laborisse. Vajadusel tehakse kultuuritest, et määrata mikroorganismide, näiteks bakterite või seente olemasolu ja nende tundlikkust antibiootikumide suhtes.
Protseduuri lõpuleviimine:
- Kui proov on kogutud, on protseduur lõpule viidud ja patsiendile võidakse testi tulemuste põhjal anda soovitusi edasiseks raviks või järelkontrolliks.
Emakakaela määrdumise mikroskoopiline uurimine
Laboris teostatav uuring rakkude hindamiseks ja kõrvalekallete või muutuste avastamiseks, mis võivad viidata infektsioonidele, põletikule, kasvajaeelsetele seisunditele või emakakaelavähile. Emakakaela määrdproovi mikroskoopilist uuringut tehakse järgmiselt:
- Proovi ettevalmistamine: Kogutud määrdmaterjal asetatakse klaasslaidile ja töödeldakse rakkude fikseerimiseks spetsiaalsete meetoditega.
- Värvimine: Pärast fikseerimist värvitakse määrdplaaster spetsiaalsete värvainetega, et esile tõsta rakustruktuure ja muuta need mikroskoopilisel uurimisel nähtavaks.
- Mikroskoopiline uuring: Valmistatud määrdproovi uurib laboris mikroskoobi all tsütoloogiale spetsialiseerunud spetsialist. Spetsialist hindab rakkude struktuuri ja kuju ning otsib kõrvalekaldeid.
- Tulemuste hindamine: Arst või patoloog analüüsib mikroskoopilise uuringu tulemusi ja teeb järelduse. Tulemused võivad hõlmata järgmist:
- Rakkude struktuuri ja kuju kirjeldus.
- Ebanormaalsuste, näiteks atüüpiliste rakkude tuvastamine.
- Põletiku või nakkuse astme hindamine.
- Kasvajaeelsete muutuste või vähi tunnuste tuvastamine.
- Kommentaarid ja soovitused: Arst võib analüüsi tulemuste põhjal anda kommentaare ja soovitusi. See võib hõlmata täiendavaid diagnostilisi protseduure, ravi või soovitusi patsiendi seisundi jälgimiseks.
Emakakaela määrdtsütogramm
See on emakakaela rakkude analüüs, mis tehakse laboris rakkude seisundi hindamiseks ja kõrvalekallete avastamiseks. See analüüs võib olla kasulik kasvajaeelsete muutuste, infektsioonide ja muude emakakaela seisundite avastamisel. Äärislõiget käsitleva tsütogrammi tulemustel võivad olla järgmised omadused:
- Normaalsed rakud: Emakakaela määrdproovi tsütogrammil võivad olla näha normaalsed emakakaela epiteelirakud. Neil rakkudel on tavaliselt regulaarne struktuur ja suurus.
- Ebanormaalsed rakud: Kui leitakse ebanormaalseid rakke, võib tsütogramm viidata muutustele, mis võivad olla seotud kasvajaeelsete seisundite või emakakaelavähiga. Ebanormaalsuste hulka võivad kuuluda atüüpilised lameepiteelirakud või muud muutused.
- Infektsioonid: Tsütogramm võib näidata ka põletiku või infektsiooni tunnuseid, näiteks muutusi rakkudes, põletikulisi rakke või bakteriaalsete või viirusnakkuste tunnuseid.
- Kommentaarid ja soovitused: Tsütogrammi analüüsinud arst või patoloog võib analüüsi tulemuste põhjal anda kommentaare ja soovitusi. See võib hõlmata täiendavaid diagnostilisi protseduure või ravisoovitusi.
Oluline on märkida, et emakakaela määrdtsütogrammi tulemusi peaks analüüsima arst ning järgmised sammud tuleks määrata sõltuvalt konkreetsetest tulemustest ja patsiendi kliinilisest anamneesist.
Emakakaela määrdumine raseduse ajal
Emakakaela määrdumist saab teha nii raseduse ajal kui ka väljaspool rasedust, olenevalt meditsiinilistest näidustustest. Protseduuri võib raseduse ajal teha järgmistel eesmärkidel:
- Emakakaela jälgimine: Emakakaela määrdproove saab kasutada emakakaela seisundi jälgimiseks raseduse ajal. See võib olla oluline enneaegse sünnituse ohu või muude rasedustüsistuste avastamisel.
- Infektsioonide diagnoosimine: Emakakaela määrdumist saab kasutada tupe- ja emakakaelainfektsioonide, näiteks bakteriaalse vaginoosi või viirusinfektsioonide (nt inimese papilloomiviirused - HPV), välistamiseks.
- HPV jälgimine: Positiivsete HPV-testide korral võidakse inimese papilloomiviiruse (HPV) esinemise ja staatuse jälgimiseks teha emakakaela määrdumine.
- Emakakaela rakkude muutuste hindamine: Mõnel juhul, näiteks kui emakakaela kraapimisel avastatakse kõrvalekaldeid, võib arst otsustada teha emakakaela määrduuringu, et emakakaela rakke täpsemalt hinnata ja tuvastada muutusi, mis võivad olla seotud emakakaelavähi või eelvähi seisunditega.
Oluline on mõista, et emakakaela määrdtesti võtmine raseduse ajal ei kujuta tavaliselt endast ohtu lapsele. Protseduuri võib siiski teha ainult meditsiinilistel põhjustel ning arst peaks rasedaga arutama protseduuri eesmärki ja tagajärgi.
Tavaline jõudlus
Emakakaela määrdproovi väärtused võivad varieeruda sõltuvalt testi eesmärgist, laborimeetoditest ja laboris kasutatavatest standarditest. Järgnevalt on toodud emakakaela määrdproovi tavalised omadused ja normaalsed väärtused:
- Limaskesta rakud: Emakakaela määrdproov sisaldab tavaliselt emakakaela ja tupe limaskesta rakke. Tavaline määrdproov peaks sisaldama mitmesuguseid rakke, sealhulgas lamerakulisi, silindrilisi ja üleminekuepiteeli rakke.
- Bakterid: Tavapärases määrdproovis võib esineda mitmesuguseid mikroorganisme, sealhulgas normaalne tupefloora ja piimhappebakterid (laktobatsillid). Normaalne mikrofloora aitab kaasa tupe tervisele.
- Leukotsüüdid: Emakakaela määrdproovis on normaalne väike arv valgeliblesid. Valgeliblede arv võib varieeruda sõltuvalt menstruaaltsükli faasist ja muudest teguritest.
- Patogeenide puudumine: Tavaline määrdproov ei sisalda tavaliselt suurt kontsentratsiooni patogeenseid baktereid, seeni ega viirusi. Mõnel juhul, näiteks põletikuliste infektsioonide korral, võib nende olemasolu siiski tuvastada.
- Värvus ja konsistents: Tavaline mustamine on tavaliselt selge või piimvalge värvusega ja lima konsistentsiga.
Emakakaela määrdproovi (Papanicolaou tsütoloogiline määrdproov) dešifreerimist teostab laborant või patoloog. Testi tulemused näitavad emakakaelakanalis olevate rakkude ja mikroorganismide seisundit ning nende abil saab kindlaks teha, kas esineb patoloogilisi muutusi. Siin on mõned võimalikud tulemused ja nende tähendused:
- Normaalne tulemus (negatiivne või patoloogia puudumine): See tähendab, et proovis ei ole kõrvalekaldeid ega vähi või vähieelsete seisundite tunnuseid. Seda tulemust nimetatakse tavaliselt "PAP 1" või "negatiivseks".
- Düsplaasia ehk rakkude muutused (PAP 2, PAP 3): Need tulemused võivad viidata muutustele emakakaelakanali rakkudes. Düsplaasia võib olla kerge (PAP 2), mõõdukas (PAP 3) või raske (PAP 4). Need võivad olla vähieelsed seisundid ning vajada edasist hindamist ja ravi.
- Infektsiooni olemasolu (nt vaginaalsed infektsioonid, inimese papilloomiviirus (HPV): see võib viidata infektsiooni esinemisele emakakaelakanalis. Sõltuvalt infektsiooni tüübist võib vaja minna täiendavaid uuringuid või ravi.
- Rakkude anomaaliad (atüüpilised rakud): See võib tähendada, et atüüpilisi rakke on leitud, kuid nende täpse olemuse kindlakstegemiseks pole piisavalt andmeid. Arst võib soovitada korduvat määrdumist või lisauuringuid.
- Inimese papilloomiviiruse (HPV) positiivne tulemus: see näitab HPV tuvastamist, mis võib olla seotud emakakaelavähiga. Spetsiifilise HPV tüübi ja vähi tekkeriski kindlakstegemiseks võib olla vaja täiendavaid uuringuid.
- Tulemus on ebapiisava kvaliteediga (nt "ebapiisav" või "ebapiisav proov"): See võib viidata sellele, et tampooniproovi kvaliteet ei ole analüüsiks piisav. Sellisel juhul võib olla vajalik määrdanalüüsi korrata.
Emakakaela määrdumine on oluline diagnostiline meetod ja see võib sisaldada mitmesuguseid elemente, mis võivad viidata emakakaela ja tupe seisundile. Siin on mõnede emakakaela määrduuringu elementide tähendused:
- Põletik: Kui määrdproov näitab suurenenud valgeliblede (leukotsüütide) arvu, võib see viidata emakakaela või tupe põletikule. Põletikku võivad põhjustada infektsioonid, näiteks bakteriaalne vaginoos või tupeinfektsioonid.
- Leukotsüüdid: Väikese arvu valgete vereliblede olemasolu emakakaela määrdproovis peetakse tavaliselt normaalseks. Kõrgenenud valgete vereliblede arv võib aga viidata põletikule või infektsioonile.
- Epiteel: Äigepreparaadis võib leiduda ka emakakaela ja tupe katvaid epiteelirakke. Epiteelirakud aitavad arstil koe seisundit kindlaks teha ja kõrvalekaldeid tuvastada.
- Lima: Emakakaela määrdumises olev lima võib olla normaalne komponent. Sellel on kaitsev funktsioon ja see võib oma olemust muuta olenevalt menstruaaltsükli faasist.
Oluline on märkida, et emakakaela määrdtesti tulemuste tõlgendamisel tuleks arvestada meditsiinilise näidustuse ja kliinilise olukorraga. Kõrgenenud leukotsüütide arv või muud muutused määrdtestis võivad viidata infektsiooni või põletiku olemasolule ning arst teeb vajadusel täiendavaid uuringuid ja määrab ravi.
Emakakaela määrdproov võib sisaldada mitmesuguseid mikroorganisme, sealhulgas erinevat tüüpi baktereid. Siin on mõned bakterid, mida emakakaela määrdproovis võib leida:
- Klebsiella batsillid (Klebsiella spp.): See on bakterite perekond, mis hõlmab erinevaid liike. Neid võib leida keha erinevates osades, sealhulgas seedetraktis ja kuseteedes. Klebsiella esinemine määrdproovis võib olla seotud kuseteede infektsioonide või muude seisunditega.
- Streptokokk (Streptococcus spp.): See on lai bakterite perekond, mis hõlmab paljusid liike. Mõnda neist võib leida elundite, sealhulgas emakakaela, normaalsest mikrofloorast. Teatud streptokokiliigid võivad aga põhjustada infektsioone, sealhulgas kuseteede või kurguinfektsioone.
- Staphylococcus aureus (Staphylococcus spp.): See on teine bakterite perekond, mida võib leida emakakaela tampooniproovist. Need võivad kuuluda ka normaalsesse mikrofloorasse, kuid teatud tüüpi stafülokokid võivad põhjustada infektsioone, sealhulgas nahainfektsioone ja muid haigusi.
- Escherichia coli (Escherichia coli või E. Coli): see on bakter, mis sageli elab inimese seedetraktis. Selle esinemine emakakaela määrdumises võib olla seotud kuseteede infektsioonide või muude probleemidega.
Oluline on mõista, et nende bakterite esinemine määrdproovis ei viita alati infektsioonile või haigusele. Paljud neist võivad esineda elundite normaalses mikroflooras.
Tüsistused pärast protseduuri
Pärast emakakaela määrdproovi protseduuri (Papanicolaou tsütoloogiline määrdproov) ei teki enamikul naistel tavaliselt tüsistusi ja nad saavad oma tavapäraseid tegevusi jätkata. Mõnel juhul võivad siiski esineda järgmised ajutised või haruldased tüsistused:
- Ebamugavustunne ja kerge veritsus: Pärast protseduuri võivad mõned naised kogeda kerget menstruatsioonilaadset ebamugavustunnet või kerget veritsust. Need sümptomid kaovad tavaliselt mõne tunni või päeva pärast.
- Lühiajaline ebamugavustunne või valulikkus: Protseduuri ajal võib esineda lühiajalist ebamugavust või isegi kerget valu. Need sümptomid kaovad tavaliselt pärast protseduuri lõppu kiiresti.
- Infektsioonid: Kuigi haruldane, on pärast protseduuri infektsioonioht. Jälgige infektsiooninähte, näiteks kehatemperatuuri tõusu, valu või punetust instrumendi sisestamise piirkonnas ja teavitage sellest oma arsti.
- Allergilised reaktsioonid: Mõned naised võivad olla allergilised instrumentide käsitsemiseks kasutatavate toodete või tampooniproovide võtmise toodete suhtes. See on haruldane, kuid võimalik tüsistus. Kui teil on allergia lateksi või muude materjalide suhtes, teavitage sellest enne protseduuri oma arsti.
- Stress ja emotsionaalsed reaktsioonid: Mõned naised võivad enne või pärast protseduuri kogeda stressi või ärevust. Oluline on säilitada emotsionaalne heaolu ja arutada oma muresid arstiga.
Enamik emakakaela määrdtesti protseduuri tüsistusi on kerged ja lühiajalised. Kui teil tekivad tõsised sümptomid, nagu tugev verejooks, tugev valu või infektsiooni tunnused, pöörduge võimalikult kiiresti arsti poole.
Hoolitsege pärast protseduuri
Pärast emakakaela määrdproovi protseduuri ei ole tavaliselt vaja erilist hoolt. See on minimaalselt invasiivne protseduur, mis tavaliselt ei põhjusta tõsiseid tagajärgi ega ebamugavust. Siiski võiksite oma mugavuse huvides järgida mõningaid juhiseid mõne tunni jooksul pärast protseduuri:
- Vältige vaginaalseid tooteid ja dušši: hoiduge vaginaalsete toodete, spermatosoidide, dušši ja intiimhügieenitoodete kasutamisest mitu päeva pärast protseduuri. Need tooted võivad vaginat ärritada.
- Vältige seksuaalvahekorda: Pärast protseduuri on soovitatav hoiduda seksuaalvahekorrast või esemete tuppe sisestamisest mitu päeva.
- Puhkus: Pärast protseduuri võite tunda end mugavamalt, kui võtate paar tundi lühikest puhkust, eriti kui tunnete ebamugavust või kerget ärritust.
- Järgige oma arsti soovitusi: kui arst on teile pärast protseduuri andnud konkreetseid juhiseid, järgige neid täpselt. Näiteks võidakse teil soovitada tulemuste saamiseks ja järgmiste sammude arutamiseks arsti juurde tagasi tulla.
- Hügieeni säilitamine: Säilitage normaalne vaginaalne hügieen, kasutades puhastamiseks õrna seepi ja sooja vett.
- Jälgige oma seisundit: kui teil tekib pärast protseduuri tugev või pikaajaline valu, verejooks, palavik, tugev ärritus või muud ebatavalised sümptomid, teavitage sellest kindlasti oma arsti.

