Artikli meditsiiniline ekspert
Uued väljaanded
Herpeetiline entsefaliit
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Herpes simplex viirustega nakatumise tõenäosus on väga suur. Arvatakse, et valdav enamus planeedi täiskasvanud elanikkonnast on labiaalse herpese suhtes seropositiivsed. Selle rakusisese parasiidi salakavalus seisneb selles, et see võib pikka aega latentselt püsida ja soodsate arengutingimuste korral mõjutada kesknärvisüsteemi.
Entsefaliit on aju parenhüümi põletik koos neuroloogilise düsfunktsiooniga, mille võivad põhjustada nakkuslikud, postinfektsioossed ja mittenakkuslikud põhjused.[ 1 ] Nakkus moodustab ligikaudu 50% tuvastatavatest juhtudest ja on entsefaliidi kõige levinum etioloogiline kategooria.[ 2 ]
Herpeetiline entsefaliit on üsna haruldane ja raske haigus, mille enamikul juhtudel on põhjustatud esimese tüübi viirusest. Õigeaegse diagnoosi ja viirusevastase ravikuuri puudumisel kaasneb haigusega kõrge suremus ja suur hulk raskeid neuroloogilisi tüsistusi, mis on seotud aju limbilise süsteemi lokaalse kahjustusega.
Sõna herpes tähendab tõlkes "hiilivat" või "roomavat" ja viitab herpeetilistele nahakahjustustele. Goodpasture [ 3 ] ja teised näitasid, et herpeetiliste häbememokkade ja suguelundite kahjustuste materjal põhjustas entsefaliiti, kui seda nakatada küülikute armistunud sarvkesta või nahka. 1920. aastatel oli Mathewsoni komisjon üks esimesi, kes teatas, et HSV põhjustas inimestel entsefaliiti. Esimene HSVE pediaatriline aruanne avaldati 1941. aastal. [ 4 ] Esimene täiskasvanu juhtum, 25-aastane mees, kellel oli peavalu, palavik, afaasia ja vasaku pupilli laienemine, teatati 1944. aastal. [ 5 ] Lahkamine näitas arvukalt petehhiaid ja ekhümoose koos perivaskulaarse lümfotsüütidega vasakus oimusagaras, keskajus ja nimmelülides. Tuvastati intranukleaarsed inklusioonid ja viirus eraldati patsiendi ajust. Pärast neid varaseid aruandeid on HSVE patobioloogias, diagnoosimises ja ravis tehtud olulisi edusamme.
Epidemioloogia
Herpeetiline entsefaliit mõjutab igal aastal maailmas kahte kuni nelja inimest miljonist. Kõigist erineva päritoluga entsefaliitidest moodustavad herpeetilised juhtumid umbes 15%, see arv kõigub aastati veidi suurema või väiksema suunas.
60–90% juhtudest avastatakse patsientidel herpesviirus HSV-1. [ 6 ] Enamik eksperte ei märgi seost haiguse esinemissageduse ja aastaaja vahel, kuid mõned on märkinud, et herpesentsefaliiti esineb sagedamini kevadel.
Haigestuda võib igas soost ja vanusest inimene, kuid umbes kolmandik juhtudest esineb lapsepõlves ja noorukieas (kuni 20-aastaselt) ning pooled juhtudest patsientidel, kes on ületanud poole sajandi vanusepiiri.
Kuigi entsefaliit on nakatunud inimestel haruldane, on HSV-1 pidevalt kõige levinum sporaadilise entsefaliidi põhjus kogu maailmas.[ 7 ],[ 8 ] HSV esinemissagedus kogu maailmas on hinnanguliselt 2–4 juhtu 1 000 000 inimese kohta,[ 9 ] ja esinemissagedus Ameerika Ühendriikides on sarnane. Esineb bimodaalne jaotus, kus esinemissagedus on suurim lastel (<3 aastat) ja taas täiskasvanutel vanuses >50 aastat, kuid enamik juhtumeid esineb üle 50-aastastel inimestel, olenemata soost.[ 10 ],[ 11 ]
Põhjused herpeetiline entsefaliit
Enamik eksperte kaldub uskuma, et selle haiguse areng toimub latentselt eksisteerivate herpesviiruste aktiveerimise tagajärjel, mis on integreerunud närvikoe rakkude DNA-ahelatesse.
Primaarne HSV-1 või -2 infektsioon võib esineda põletikulise protsessina ajukoores, aju alamkoores ja valgeaines ning olla infektsiooni ainus ilming. Sellised juhtumid on tüüpilised esmaseks kokkupuuteks herpesviirusega lapsepõlves ja noorukieas.
Herpes simplex viiruse difuusne infektsioon, kui protsessis osalevad siseelundid ja nahk, võib entsefaliidi tekkega sageli levida kesknärvisüsteemi.
Valdaval enamusel ajukoe herpeetilise põletikuga patsientidest leitakse 1. tüüpi herpes simplex viirus (HSV-1), mis avaldub sügelevate villidena huultel, palju harvemini teine (HSV-2), nn genitaalherpes. Kroonilise aeglase entsefaliidi korral leitakse HSV-3 (herpes zoster, mis põhjustab tuulerõugeid/vöötohatist), HSV-4 (Epsteini-Barri viirus, mis põhjustab Filatovi tõbe ehk infektsioosset mononukleoosi), tsütomegaloviirus HSV-5, inimese herpesviirused HSV-6 ja HSV-7, mida "märgatakse" kroonilise väsimussündroomi tekkes. Mõnikord mõjutavad ühel patsiendil erinevate kudede rakke erinevate tüvede viirused (segavorm). Seega võib teoreetiliselt kõigi nende tüüpide kahjustus viia herpeetiliste entsefaliitideni.
Mõnikord põhjustab nn herpeetiline stenokardia tüsistusena ajupõletikku. Rangelt võttes pole sellel haigusel herpesviirusega mingit pistmist. Seega on selle taustal tekkiv entsefaliit viiruslik, kuid mitte herpeetiline. Haigustekitajaks on Coxsackie viirus - enteroviirus. Herpesega seob seda viiruslik olemus - võime parasiteerida rakkude sees, sealhulgas ajus. Sama kehtib ka sellise haiguse kohta nagu herpeetiline stomatiit. Tegelikult on nn herpeetiline stenokardia (stomatiit) sama haigus, lihtsalt stenokardia korral on neelu limaskest suuremal määral mõjutatud, sellele ilmuvad herpesele sarnased vesiikulid. Stomatiidi korral on suuõõne limaskest suuremal määral mõjutatud. Kaasaegne meditsiin nimetab seda patoloogiat enteroviiruslikuks vesikulaarseks farüngiidiks või stomatiidiks, olenevalt lööbe domineerivast piirkonnast ja sellega kaasnevast ebamugavusest. Need haigused lõpevad üldiselt üsna hästi, täieliku taastumisega, kuid harvadel juhtudel võivad tekkida tüsistused viirusliku entsefaliidi kujul, mille sümptomid on identsed herpesega.
Inimese naharakke või orolabiaalse tsooni limaskesti nakatavad herpesviirused kinnistuvad neisse, hakkavad paljunema ja migreeruma kogu kehas hematogeensete ja lümfogeensete teede kaudu, jõudes närvirakkudeni. Pärast nakatumise järgselt tekkiva aktiivse staadiumi mahasurumist kinnistuvad viirused oma geneetilisse aparaadisse ja jäävad närvirakkudesse "uinunud" olekusse, ei paljune ega avaldu enamikul kandjatel. Surmajärgse oligonukleotiidide sondeerimise uuringutes leiti herpes simplex viiruse DNA-d enamiku surnud inimeste ajukoe neuronites, kelle surma põhjus ei olnud absoluutselt seotud selle mikroorganismiga nakatumisega. On kindlaks tehtud, et herpesviiruse sissetoomine rakkudesse, eriti närvikoesse, ei kaasne alati selle paljunemise ja peremeesraku surmaga. Tavaliselt pärsib see võõra paljunemist ja mikroorganism läheb inkubatsiooniseisundisse.
Kuid teatud päästikutegurite mõjul aktiveerub herpesviirus ja infektsiooni varjatud kulg muutub ägedaks või subakuutseks protsessiks, samas kui ajukude ei pruugi mõjutada.
Riskitegurid
Reaktivatsiooniprotsessi käivitavaid riskitegureid pole täpselt kindlaks tehtud. Eeldatakse, et need võivad olla näo lokaalsed vigastused, stress, hüpotermia või ülekuumenemine, immuunsupressioon, hormonaalsed kõikumised, sagedased vaktsineerimised ja hooletu käitumine pärast neid. Vanus on oluline, imikud ja eakad on kõige suuremas ohus herpesentsefaliidi tekkeks.
Pathogenesis
Herpesentsefaliidi patogenees ei ole ühtne. Eeldatakse, et esmakordselt nakatunutel (lapsepõlves ja noorukieas) siseneb herpes simplex viiruse tüüp 1 ajurakkudesse ninaneelu limaskesta epiteelist. Pärast koebarjääri ületamist migreerub mikroorganism neurogeenselt (mööda haistmisneuronite neuriite) haistmissibulasse ja soodsate tingimuste korral põhjustab selle arenguks ajurakkude põletikku.
Mehhanismid, mille abil HSV inimestel kesknärvisüsteemi (KNS) jõuab, on ebaselged ja on endiselt vaieldavad. Kõige tõenäolisemate radade hulka kuuluvad retrograadne transport haistmis- või kolmiknärvi kaudu [ 12 ], [ 13 ] või hematogeenne levik. Orbitofrontaalsete ja mesotemporaalsete lobide viiruse tropism räägib enamikul juhtudel hematogeense leviku vastu. Loomkatsete andmed toetavad ülekannet KNS-i ühe või mõlema kolmiknärvi ja haistmisraja kaudu ning viitavad sellele, et virionid võivad levida kontralateraalsesse oimusagarasse eesmise kommissuura kaudu. [ 14 ]
Erinevalt teistest sensoorsete funktsioonidega kraniaalnärvidest ei läbi haistmisnärvi rajad talamust, vaid ühenduvad otse frontaal- ja mesotemporaalsete sagaratega (sealhulgas limbilise süsteemiga). On mõningaid tõendeid, mis toetavad haistmisfunktsiooni laienemist inimestel KNS-i, kuid lõplikud andmed puuduvad.[ 15 ],[ 16 ] Kolmiknärv innerveerib ajukelmeid ja võib ulatuda orbitofrontaal- ja mesotemporaalsetesse sagaratesse.[ 17 ] Kuna aga kolmiknärvide sensoorsed tuumad asuvad ajutüves, võiks eeldada, et suhteliselt haruldane HSVE-ga seotud ajutüve entsefaliit on sagedasem, kui see oli enamikul juhtudel peamine KNS-i sisenemise tee.[ 18 ],[ 19 ]
Kas HSVE on latentse viiruse taasaktiveerumine või primaarse infektsiooni põhjustatud, on samuti vaieldav küsimus; mõlemad võivad esineda. Pakutud patogeensete mehhanismide hulka kuuluvad latentse HSV taasaktiveerumine kolmiknärvi ganglionides koos järgneva infektsiooni levikuga oimusagarasse ja otsmikusagarasse, primaarne KNS-infektsioon või latentse viiruse võimalik taasaktiveerumine aju parenhüümis endas.[ 20 ],[ 21 ] Vähemalt pooltel HSVE juhtudest on entsefaliidi eest vastutav viirustüvi erinev tüvest, mis põhjustab samal patsiendil herpeetilisi nahakahjustusi, mis viitab primaarse KNS-infektsiooni võimalusele.[ 22 ]
HSV-nakkus vallandab kaasasündinud immuunsüsteemis tugeva immuunvastuse, kuni adaptiivne immuunsüsteem saab aidata aktiivset infektsiooni elimineerida. HSV-vastase immuunvastuse varases staadiumis tunnevad kaasasündinud immuunsüsteemi rakkudel asuvad mustrituvastuse retseptorid, mida nimetatakse Toll-tüüpi retseptoriteks (TLR-ideks), ära patogeenidega seotud molekulaarsed mustrid ja seonduvad nendega. [ 23 ] See käivitab TLR-i dimeriseerumise, mis seejärel aktiveerib signaaliülekandeteid, mis käivitavad põletikuliste tsütokiinide, näiteks interferoonide (IFN-ide), tuumorinekroosifaktori ja mitmesuguste interleukiinide tootmise. [ 24 ] IFN-id aitavad kaasa peremeesorganismi resistentsusele viiruse proliferatsiooni suhtes, aktiveerides Jak-Stat signaaliülekande rada [ 25 ] ja käivitades nii RNaasi ensüümide tootmise, mis lagundavad rakulist RNA-d (nii peremeesorganismi kui ka viiruse oma), kui ka kaheahelalise RNA-sõltuva proteiinkinaasi tootmise, mis peatab rakulise translatsiooni. [ 26 ] HSV immuunvastuse puudujäägid (nt defektid TLR-3 rajas, sh TLR3 ise, UNC93B1, TIR-domeeni sisaldav adapterit indutseeriv IFN-β, tuumorinekroosifaktori retseptoriga seotud faktor-3, TANK-siduv kinaas 1 või IFN-i regulatiivne faktor-3) muudavad peremeesorganismi HSVE suhtes vastuvõtlikuks. [ 27 ], [ 28 ]
Põletikuline kaskaad käivitab adaptiivse immuunsuse, mis võib viia nakatunud rakkude nekroosini ja apoptoosini. Kuigi peremeesorganismi immuunvastus on viiruse lõpliku kontrolli all hoidmiseks kriitilise tähtsusega, võib põletikuline reaktsioon, eriti aktiveeritud leukotsüütide värbamine, kaasa aidata kudede hävimisele ja sellele järgnevatele neuroloogilistele tagajärgedele.[ 29 ],[ 30 ]
Pärast esmast nakatumist tekib viirus peremeesorganismi eluks ajaks latentse seisundi ja jääb uinunud olekusse, kuni seda taasaktiveeritakse.[ 31 ] Latentsuse saavutamiseks ja säilitamiseks tuleb tasakaalustada mitmeid keerulisi protsesse. Nende hulka kuuluvad lüütilise faasi viirusgeenide vaigistamine, peremeesraku kaitsemehhanismide (nt apoptoosi) peatamine ja peremeesorganismi immuunsuse vältimine, sealhulgas nii kaasasündinud kui ka adaptiivsed immuunvastused (nt peamise koesobivuskompleksi ekspressiooni allareguleerimine).[ 32 ],[ 33 ] HSV-spetsiifilised CD8+ T-rakud asuvad kolmiknärvi ganglionides ja aitavad kaasa viiruse latentsuse säilitamisele.[ 34 ] Taasaktiveerimise ajal toimub viiruse geenide ekspressioon mööduvalt organiseeritud viisil, nagu hiljuti läbi vaadatud.[ 35 ] Pärast taasaktiveerimist võib viirus nakatada külgnevaid neuroneid ja liikuda nakatunud seljajuure ganglionide poolt innerveeritud kudedesse, põhjustades haiguse taastekke ja vabastades nakkuslikke viirusosakesi, mida saab teistele edasi anda.
Varasel imikueas avastatakse kõige sagedamini HSV-2 viirus. Enamik nakkusi tekib lapse läbimisel ema sünnikanalist, kui ta on parasjagu haiguse ägedas staadiumis (suguelunditel esinevad lööbed). Nakatumise tõenäosus sünnituse ajal on suurim, seega soovitatakse ägeda genitaalherpesega naistel tavaliselt sünnitada keisrilõike abil.
Palju harvemini võib vastsündinute herpesentsefaliit olla emakasisese infektsiooni tagajärg ja selle põhjuseks võib olla ka kokkupuude haige vanema või sünnitusmaja personali esindajaga pärast sündi, kuid sellised juhtumid on palju haruldasemad.
Selle neuroinfektsiooniga täiskasvanud patsientidel on tavaliselt varem esinenud herpeslöövet või nad on testi tulemuste kohaselt herpes simplex viiruste suhtes seropositiivsed. Entsefaliit võib tekkida korduva nakatumise korral viiruse teise tüvega – sel juhul leitakse suuõõne või neelu (nina) limaskestalt herpesviiruse tüvi, mis erineb ajukude kahjustanud tüvest. Erinevaid tüvesid leidub umbes veerandil herpesentsefaliidiga patsientidest.
Kolmel neljandikul ülejäänud patsientidest on viiruse orolabiaalsed tüved, mis on identsed ajukoes leiduvate tüvedega. Sel juhul eeldatakse kahte stsenaariumi. Esimene variant käsitleb hüpoteesi, et viirus on latentselt kolmiknärvi või sümpaatiliste ahelate sõlmedes ja neurogeensel taasaktiveerimisel (mööda keskmist koljulõhe innerveerivaid närve) jõuab see ajukoesse. Teine variant eeldab, et viirus on nakatumisel juba jõudnud aju neuronitesse ja viibis seal latentsel olekul, kus soodsate tingimuste korral see taasaktiveerus.
Herpesviiruse replikatsioon toimub rakusiseselt, moodustades tuumasiseseid inklusioone, mis mõjutavad neuroneid, abirakke (glia) ja hävitavad neuronitevahelisi ühendusi.
Kuidas herpes-entsefaliit levib?
Lähikontakt patsiendiga ei kujuta endast ohtu herpesentsefaliidi otsese nakatumise seisukohast. Edasi kandub ainult viirus ise. Kõige sagedamini toimub see otsese kontakti ajal nakatunud inimesega ägedas staadiumis, kui tal tekivad orolabiaalsed, suguelundite ja nahalööbed. Herpest ei nimetata asjata ka "suudlushaiguseks". Patsiendi huultele kogunenud vesiikulite vedel eritis on lihtsalt viirustega üleküllastunud, tema sülg ja ninaeritis on samuti patogeenidega immutatud. Nakkus mõjutab kahjustatud nahka (mikropragude, kriimustustega), kui mikroorganismidega või rinobronhiaalse eritisega immutatud süljetilgad satuvad nahka patsiendi köhimisel ja aevastamisel, emotsionaalse vestluse ajal või otsese kontakti ajal, näiteks suudlemisel. Väikelastel võib viirus tungida isegi läbi terve naha. Nakatuda on võimalik sama rätiku, nõude, huulepulga ja muude sarnaste toimingute vaheldumisi kasutamisel.
Nakatunud partneriga oraalseksi ajal võib nakatuda nii esimest kui ka teist tüüpi rakuparasiidi. Ja kui huultel olevad vesiikulid on selgelt nähtavad, on HSV-2 aktiivse faasi (seksuaalse) määramine sageli problemaatiline, kuna enamikul nakatunud inimestel võivad ägenemised olla latentsed ja patsient ise ei pruugi seda lihtsalt kahtlustada.
Samuti on võimalik nakatuda latentses staadiumis. See juhtub tavaliselt limaskestade sagedase otsese kokkupuute või terve inimese keha kokkupuutepindade vigastuste ja mikrokahjustuste korral.
Genitaalherpes kandub raseduse ajal nakatunud emalt lapsele vertikaalselt (emakas) ja kontakti teel sünnituse ajal.
Sümptomid herpeetiline entsefaliit
Haiguse esimesed tunnused on mittespetsiifilised ja sarnanevad paljude ägedate nakkushaiguste ilmingutega. Varajases staadiumis on kõrge palavik (39 °C ja üle selle), süvenev peavalu otsmikul ja meelekohtades, nõrkus, unisus ja isutus. Iiveldus ja oksendamine liituvad umbes pooltel haigestunutest üldise joobeseisundi sümptomitega haiguse esimestel tundidel. Üsna kiiresti varases staadiumis, teisel või kolmandal päeval, hakkavad ilmnema neuroloogilised sümptomid, mis viitavad herpesentsefaliidi võimalusele.
Patsient hakkab käituma ebasobivalt ja käitumishäired süvenevad. Tekib teadvuse segasus, patsient kaotab ruumilis-ajalise orientatsiooni, mõnikord lakkab lähedasi inimesi ära tundmast, unustab sõnu, sündmusi. Täheldatakse hallutsinatsioone - kuulmis-, nägemis-, haistmis-, kombamis-, fokaalseid ja isegi generaliseerunud epileptiformseid krampe, mis viitavad aju limbilise osa kahjustusele. Käitumishäired võivad olla väljendunud, mõnedel patsientidel tekib deliirium - nad on ülierutunud, agressiivsed, kontrollimatud. Mõnel juhul (viiruse poolt oimusagarate mediaalsete basaalpiirkondade kahjustuse korral) täheldatakse operulaarseid krampe - patsient teeb automaatseid närimis-, imemis- ja neelamisliigutusi.
Väikelaste herpesentsefaliiti kaasnevad sageli müokloonilised krambid.
Patsiendiga kokkupuude juba varases staadiumis tekitab teatud raskusi, mis on seotud vaimsete reaktsioonide aeglustumise, mälukaotuse, segasuse ja teadvuse tuhmusega.
Herpeetilise entsefaliidi varajane staadium kestab tavaliselt mitu päeva, mõnikord kuni nädala, kuid võib kiiresti progresseeruda ja mõne tunniga haiguse haripunkti jõuda, mida iseloomustavad teadvusehäired kuni une ja kooma tekkeni. Unistuse seisundis on patsiendi teadvus puudu, ta ei reageeri kõnetamisele, kuid motoorsed reaktsioonid valule, valgusele ja kuulmisärritustele säilivad. [ 36 ], [ 37 ]
106 HSVE juhu puhul olid haiglaravile pöördumise peamised põhjused krambid (32%), ebanormaalne käitumine (23%), teadvusekaotus (13%) ja segasus või desorientatsioon (13%).[ 38 ]
Patsiendi kooma tekkele viitavad sümptomid on hingamisrütmi häired perioodiliste pausidega (apnoe), mõlema poole motoorikahäired, dekoortimise (ajukoore funktsioonide katkemise) ja dekerebratsiooni (aju eesmise osa katkemise) sümptomid. Need kehahoiaku reaktsioonid on äärmiselt ebasoodsad märgid.
Dekortikaalse jäikuse algust näitav poos on ülajäsemed painutatud ja alajäsemed sirutatud. Dekerebratsiooni poos on patsiendi keha nööriks tõmmatud, kõik jäsemed on sirutatud, sirutajalihased on pinges ja jäsemed sirgendatud. Ajutüve kahjustuse taset määrab teadvusehäire aste ja näo- ning bulbaarsete närvide düsfunktsioon.
Piisava ravi puudumisel tekib ajuturse, mis nihutab selle tüve asukohta teiste struktuuride suhtes. Tavaliselt on aju oimuspiirkonnad kiilunud tentoriaalsesse avasse, millega kaasneb sümptomite kolmik: teadvusekaotus, silmapupillide erinev suurus (anisokoria); keha ühe poole nõrgenemine. Täheldatakse ka teisi aju ja kraniaalnärvide fokaalseid kahjustusi.
Herpeetilise entsefaliidi taandumise staadium saabub haiguse algusest arvates kuu lõpuks ja selle kestust saab arvutada kuudes. Umbes viiendik patsientidest paraneb täielikult, ülejäänutel on erineva raskusastmega eluaegne neuroloogiline defitsiit. Need võivad olla lokaalsed psühhomotoorsed häired või esineda vegetatiivne seisund.
Herpeetiline entsefaliit vastsündinutel talub kõige raskemini enneaegselt sündinud ja nõrgenenud lapsi. Neil kulgeb haigus sageli äkilise nekrootilise vormina või tekib kiiresti hingamispuudulikkus, mis viib koomani. Tavaliselt lööbeid ei esine, kuid peaaegu alati esinevad krambid, parees, mille tagajärjel on neelamisrefleks häiritud ja laps ei saa süüa.
Täisajalistel imikutel on haigus tavaliselt kergem. Seisund halveneb järk-järgult - tekib hüpertermia, laps on nõrk ja kapriisne, isu puudub. Hiljem võivad liituda neuroloogilised sümptomid - krambid, müokloonus, parees.
Krooniline progresseeruv herpeetiline entsefaliit vastsündinutel avaldub sümptomitega esimesel või teisel elunädalal. Imiku temperatuur tõuseb, ta muutub loiuks ja vinguks, pähe ja kehale ilmuvad iseloomulikud vesiikulid ning hiljem liituvad epileptiformsed sümptomid. Ilma ravita võib laps langeda koomasse ja surra.
Herpeetiline entsefaliit täiskasvanutel ja vanematel lastel esineb samuti erineva raskusastmega. Eespool on kirjeldatud esimese ja teise tüübi viiruse põhjustatud haiguse klassikalist ägedat kulgu. Subakuutset vormi iseloomustavad suhteliselt vähem väljendunud joobeseisundi ja neuroloogilise defitsiidi sümptomid. See ei saavuta kooma seisundit, kuid hüpertermia, peavalu, valguskartus, iiveldus, palavikukrambid, unisus, kognitiivsed häired, unustamine ja segasus esinevad alati.
Lisaks on haigusel ka "kergemaid" variante. Krooniline loid herpeetiline entsefaliit on progresseeruv viiruslik ajukahjustus, mis mõjutab kõige sagedamini üle 50-aastaseid inimesi. Sümptomid erinevad ägedast kulust järkjärgulise tõusu poolest. Inimene märkab pidevat suurenenud väsimust, progresseeruvat nõrkust. Tema temperatuur võib perioodiliselt, näiteks õhtul, tõusta subfebriilsetele väärtustele või võib esineda püsiv subfebriilne temperatuur. Suurenenud närvilise ja füüsilise stressi, stressi taustal, pärast külmetushaigusi ja grippi, täheldatakse reeglina loiduse protsessi ägenemist. Keha asteenia suureneb ja viib lõpuks intellektuaalse potentsiaali languseni, töövõime kaotuseni ja dementsuseni.
Üks aeglase herpeetilise entsefaliidi vorme on kroonilise väsimuse sündroom, mille tekkepõhjuseks on tavaliselt eelnev gripilaadsete sümptomitega haigus. Pärast seda ei suuda patsient pikka aega (üle kuue kuu) taastuda. Ta tunneb pidevat nõrkust, on väsinud tavalistest igapäevastest koormustest, mida ta enne haigust ei märganud. Ta tahab kogu aeg pikali heita, tema sooritusvõime on null, tähelepanu on hajutatud, mälu halveneb jne. Selle seisundi põhjuseks peetakse praegu neuroviiruslikku infektsiooni ning kõige tõenäolisemateks etioloogilisteks teguriteks nimetatakse herpesviirusi ja mitte ainult lihtsaid herpesviirusi, vaid ka HSV-3 - HSV-7.
Herpeetilise entsefaliidi tüübid liigitatakse vastavalt erinevatele kriteeriumidele. Sümptomite raskusastme (kursuse vormi) järgi jaguneb haigus ägedaks, subakuutseks ja krooniliseks korduvaks.
Sõltuvalt ajukoe kahjustuse astmest eristatakse fokaalset ja difuusset põletikulist protsessi.
Kahjustuste lokaliseerimine kajastub järgmises klassifikatsioonis:
- peamiselt aju halli aine põletik - polioentsefaliit;
- valdavalt valge - leukoentsefaliit;
Panentsefaliit on üldistatud protsess, mis mõjutab kõiki kudesid.
Tüsistused ja tagajärjed
Herpeetiline entsefaliit on potentsiaalselt ravitav haigus, kuid õigeaegne ravi on väga oluline. Selle puudumisel või hilise algusega põhjustab haigus sageli patsiendi surma või raskeid neuropsühhiaatrilisi tüsistusi. Herpeetilise entsefaliidi kõige raskem tagajärg on akineetiline mutism ehk progresseeruv vegetatiivne seisund. Patsient kaotab täielikult intellektuaalse tegevuse võime, ei räägi ega liigu, taastub täielikult ainult une-ärkveloleku tsükkel. Lisaks säilib hingamise ja vereringe funktsioon. Kõik muud eluprotsessid kulgevad ebanormaalselt: patsient ei saa süüa, juua, jälgida isiklikku hügieeni, ei kontrolli soole ja põie tühjenemist. See seisund on pöördumatu ja on ajukoe ulatusliku kahjustuse tagajärg. See areneb patsientidel pärast pikast koomast väljumist.
Paljud patsiendid, kes on üle elanud herpesentsefaliidi raske kulgu, kannatavad eluaegsete püsivate neuropsühhiaatriliste häirete all, millel on erinev raskusaste: hemiparees, hemipleegia, nägemis- ja kuulmislangus (sageli ühel küljel), epileptiformsed krambid. [ 39 ]
Diagnostika herpeetiline entsefaliit
Sellise diagnoosi ideed viitab eelkõige neuroloogiliste häirete esinemine - sobimatu käitumine, krambid, segasus, mis esinevad selliste sümptomitega nagu kõrge temperatuur ja tugev peavalu.
Herpesentsefaliidi kahtluse korral määratakse kiireloomulised testid (tserebrospinaalvedeliku mikroskoopiline uuring ja selle polümeraasi ahelreaktsioon herpesviiruse genotüübi fragmentide tuvastamiseks), samuti instrumentaalsed uuringud, millest informatiivseim on tuumamagnetresonantstomograafia. Kui see pole võimalik, tehakse kompuutertomograafia ja elektroentsefalograafia [ 40 ], mis võivad olla kasulikud krambivastaste ravimite efektiivsuse hindamisel. Haiguse salakavalus seisneb aga selles, et arengu algstaadiumis ei pruugi diagnostilised kriteeriumid normist kaugemale minna. Seejärel korratakse uuringuid esimese nädala jooksul.
Tserebrospinaalvedeliku polümeraasi ahelreaktsioon annab tulemusi suure täpsusega ja võimaldab asendada traumaatilist uuringut nagu ajuaine biopsia. Herpesviiruse DNA tuvastatud fragmendid viitavad entsefaliidi herpeetilisele etioloogiale ning uuringu positiivne tulemus püsib nädal pärast viirusevastase ravi alustamist.
Seljaaju aine mikroskoopia näitab lümfotsütoosi, erütrotsüütide olemasolu (hemorraagilises vormis), kõrgenenud valgu taset ning glükoosi taseme langust või normaalset taset.
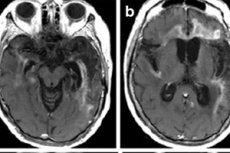
Peamine pildistamismeetod on tuuma-MRI. Seda kasutatakse erakorralistel näidustustel. Lisaks võimaldab see selgitada, kas patsiendile saab analüüsiks teha nimmepunktsiooni. Herpesentsefaali korral MRI-l on näha suurenenud signaale ajukoore oimusagarates või saarelises piirkonnas, orbitaalse frontaalkeerme pinnal, mida iseloomustab ühepoolne või kahepoolne kahjustus ilma sümmeetriata. Need tulemused ei ole spetsiifilised, kuid koos kliiniliste sümptomite ja laboriandmetega võimaldavad need enamasti täpset diagnoosi panna. [ 41 ]
Varajane diagnostika ei kinnita diagnoosi alati: 10%-l patsientidest on tserebrospinaalvedeliku mikroskoopia ja MRI andmed ning 5%-l PCR-i tulemused vale-negatiivsed. [ 42 ] Enamikul patsientidest kinnitab diagnoosi siiski vähemalt mingisugune uuring ning järgnevad visualiseeringud näitavad ilmseid ja progresseeruvaid muutusi – tursete ja hemorraagia esinemist, kahjustuste hajusat levikut.
Diferentseeritud diagnoos
Esiteks on vaja kindlaks teha patogeeni päritolu, kuna peamine ravi on suunatud selle neutraliseerimisele: viirusliku entsefaliidi korral on vaja ulatuslikku viirusevastast ravi, bakteriaalse entsefaliidi korral antibiootikume, parasiitse entsefaliidi korral sobivaid parasiidivastaseid ravimeid jne. Selles mõttes mängivad otsustavat rolli testide, eriti PCR-i tulemused. [ 43 ], [ 44 ]
Herpeetiline entsefaliit tuleb eristada sclerosis multiplex'ist, neoplasmadest, abstsessidest, aju vereringehäiretest, näiteks keskmise ajuarteri basseini insuldi korral on tavaliselt kahjustatud basaalganglionid (mis on MRI-l nähtav), samas kui herpeetilise entsefaliidi korral need ei ole mõjutatud, müeliit - seljaaju põletik, eriti kuna dissemineerunud neuroinfektsioon levib sageli seljaaju piirkondadesse (herpeetiline entsefalomüeliit).
HSV-2 viirus põhjustab aju pehmete membraanide põletikku (herpeetiline meningiit) sagedamini kui HSV-1, kuigi see on harva lokaliseeritud. Põletik levib kiiresti ajukoesse – neuronitesse ja gliaalrakkudesse – ning tekib herpeetiline meningoentsefaliit. Kui patogeeni päritolu on kindlaks tehtud, on ravi põhimõte sarnane (viirusevastane ravi). Kuid kahjustatud piirkond on suurem ning tüsistused ja tagajärjed võivad olla tõsisemad. Diferentseeritakse instrumentaalsete uuringute tulemuste põhjal.
Kellega ühendust võtta?
Ravi herpeetiline entsefaliit
Herpes simplex-viiruse põhjustatud ägeda ajukahjustuse kahtlusega patsiendid paigutatakse tingimata haiglasse ja intensiivraviosakonda. [ 45 ] Selle põhjuseks on suur tõenäosus kooma, hingamispuudulikkuse, neelamishäire ja muude elutähtsate funktsioonide häirete tekkeks, mida ei saa kodus ravida.
Esialgses etapis on soovitatav manustada antitrombootilist ravimit Curantil kolm korda päevas ühekordse annusena 25-50 mg. Seda tehakse isheemiliste ajuvereringe häirete ennetamiseks.
Peamine ravi on etiotroopne, mille eesmärk on vähendada herpesviiruse aktiivsust (praegu ei ole seda võimalik täielikult hävitada). Valitud ravim on atsükloviir ja selle sünonüümid, mis on eriti tõhusad herpesviiruste HSV-1 ja HSV-2 vastu. Õigeaegne viirusevastane ravi võib suurendada patsiendi võimalusi haiguse soodsaks tulemuseks ja minimaalseteks tüsistusteks.
Atsükloviir on ravim, mis toimib niinimetatud molekulaarsetele sihtmärkidele, guaniini puriini analoogile, mis on nukleiinhapete komponent. Sarnane struktuur võimaldab atsükloviiril tungida viirusrakku ja suheldes selle ensüümidega muutuda atsükloviirtrifosfaadiks, mis viiruse DNA ahelasse integreerudes katkestab patogeense mikroorganismi paljunemisprotsessi. Ja mis kõige tähtsam, atsükloviir ei avalda olulist mõju inimese rakkude geneetilisele aparaadile ja soodustab immuunsuse mobiliseerimist.
Raske herpesentsefalopaatia vormiga patsientidele, kellel tekib kooma, määratakse atsükloviir ühekordse annusena 10–15 mg patsiendi kehakaalu kilogrammi kohta kolm korda päevas intravenoosselt. Tavaliselt manustatakse seda tilguti kaudu, kuna ravimit tuleb veeni manustada väga aeglaselt. Ravikuur on üks kuni kaks nädalat. Atsükloviiri eelis HSVE ravis tõestati kahes 1980. aastate keskel läbi viidud ajaloolises kliinilises uuringus. Whitley jt [ 46 ]. Kehtivad juhised soovitavad HSV korral atsükloviiri intravenoosset kasutamist 14–21 päeva jooksul. [ 47 ]
Kergematel haigusjuhtudel, kui patsient suudab ravimeid ise alla neelata, võib välja kirjutada ravimi tabletivormi.
Atsükloviir on saadaval ka tablettidena. Annuse määrab arst sõltuvalt patsiendi seisundist ja vanusest, kuna entsefaliiti ravitakse ravimi suurte annustega. Raske neerupuudulikkusega patsientidel kohandatakse annust. Tablette võetakse terapeutilistel eesmärkidel kuni viis korda päevas.
Võimalusel eelistatakse mõnikord valatsükloviiri. See on moodsam ravim, mille eeliseks on pikaajaline toime ja seda saab võtta harvemini kui eelkäijat. Organismis laguneb toimeaine atsükloviiriks, millel on peamine, herpesevastane toime, ja valiiniks, alifaatseks happeks, mis on valkude looduslik koostisosa. Herpesentsefaliidi korral on väärtuslik selle aine võime kaitsta ja taastada närvikiudude müeliinkesta. Valiin suurendab keha lihasrakkude energiapotentsiaali, parandab liigutuste koordinatsiooni, stimuleerib rakkude sünteesi ja soodustab kudede uuenemist.
Need viirusevastased ravimid on vastunäidustatud atsükloviiri suhtes ülitundlikele inimestele. Elutähtsate näidustuste korral on need ette nähtud rasedatele naistele, kuna ravimi teratogeensust ei ole kindlaks tehtud, kuid täielikku ohutust pole veel tõestatud. Valatsükloviiri ei määrata lastele. Selle võtmise kõrvaltoimeteks on peavalu, iiveldus, vereloomehäired ja neerude eritusfunktsioon.
Hiljutised uuringud on näidanud, et gripivastane ravim Arbidol on aktiivne ka herpes simplex viiruse 2. tüübi vastu. Lisaks viiruslikule staatilisele võimele stimuleerib see ka interferooni sünteesi, humoraalset ja rakulist immuunsust.
Võidakse välja kirjutada ka teisi immunomodulaatoreid, näiteks Laferobion, mis on inimese interferoon, või levamisool. Immuunsüsteemi stimuleerivate ravimite annuse ja võtmise kestuse määrab arst. Neid kasutatakse tavaliselt lühikest aega, kolm kuni viis päeva. Need võivad põhjustada ka allergilisi reaktsioone ja neid ei soovitata südame-, veresoonte-, maksa- ja neeruhaigustega inimestele.
Põletiku vähendamiseks ja ajuödeemi ennetamiseks määratakse glükokortikosteroide (prednisoloon, Medrol, deksametasoon). [ 48 ] Nende kasulikkust entsefaliidi korral ei tunnusta kõik spetsialistid, kuna kortikosteroididel on nii tugev põletikuvastane kui ka immunosupressiivne toime, mis võib teoreetiliselt soodustada viiruse paljunemist. Pole üllatav, et nende kasutamise kohta HSVE korral on erinevaid arvamusi [ 49 ], [ 50 ] ja kõrvaltoimete arv on hirmutav, seega viiakse pulsiravi läbi lühikese kuurina. Nende võtmisel ei tohiks mingil juhul rikkuda annust ja raviskeemi. 45 HSV-ga patsiendi mitterandomiseeritud retrospektiivne uuring näitas, et kortikosteroidide lisamine atsükloviirile võib olla seotud paremate tulemustega [ 51 ], mis julgustab ulatuslikumaid kliinilisi uuringuid.
B-vitamiine määratakse kesknärvisüsteemi toimimise parandamiseks, aju normaalse ainevahetuse säilitamiseks ja närvikiudude müeliinkestade taastamiseks. Närvisüsteemi toimimise seisukohalt on kõige olulisemad tiamiin, püridoksiin ja tsüanokobalamiin (B1, B6, B12). Tiamiin normaliseerib närviimpulsside juhtimist, püridoksiin tugevdab närvikiudude müeliinkesta ja neurotransmitterite tootmist. Tsüanokobalamiin täiendab kõiki ülaltoodud toimeid ja stimuleerib ka närviimpulsside juhtimist närvisüsteemi distaalsetesse osadesse. See vitamiinide rühm aitab normaliseerida vereloomet, mis on oluline sellise tõsise haiguse ja tõsise ravimteraapia korral.
Neid võib võtta tablettidena (Neurorubin, Neurobion) või süstida - igaüks eraldi, vaheldumisi üksteisega. Seda võimalust peetakse eelistatavamaks.
Samuti manustatakse askorbiinhapet, mille päevane annus ei tohiks olla väiksem kui 1,5 g.
Kui patsient on psühhomotoorse agitatsiooni seisundis, võib talle määrata antipsühhootikume, epileptiformsete krampide korral kasutatakse ka krambivastaseid, nootroopikume ja antihüpertensiivseid ravimeid.
Ravi on sümptomaatiline, mille eesmärk on kõigi organite ja süsteemide töö stabiliseerimine - viiakse läbi dehüdratsioonravi (diureetikumid), rasketel juhtudel - võõrutusravi. Toetatakse keha elutähtsaid funktsioone - hingamine, vajadusel kopsude kunstlik ventilatsioon; normaliseeritakse vee-elektrolüütide tasakaal, vere reoloogilised omadused ja koostis jne.
Võib määrata deoksüribonukleaasi ja sekundaarse bakteriaalse infektsiooni korral antibakteriaalse ravi kuuri. [ 52 ]
Peaaegu iga ravim võib patsiendil põhjustada allergilist reaktsiooni, seega on raviskeemi tingimata kaasatud desensibiliseerivad ravimid (difenhüdramiin, Suprastin, Claritin).
Taastumisperioodil võib patsient vajada ka ravimite võtmist ja füsioteraapiat.
Herpeetiline entsefaliit on liiga tõsine haigus ja sel juhul ei ole soovitatav loota rahvapärasele ravile. Haiguse tulemus sõltub otseselt viirusevastase ravi alustamise kiirusest. Enne herpesevastaste ravimite avastamist oli suremus 70–100%. Seega taimsele ravile lootes võite kaotada vaid aja ja võimaluse paranemiseks. Rahvameditsiini retseptid võivad aga taastumisperioodil kasulikud olla. Ravimtaimed võivad leevendada peavalu, vähendada ärevust ja rahutust. Selleks sobivad emaürt, palderjan, piparmünt ja pojeng. Naistepuna on tuntud loodusliku antidepressandina ja ehhiaatsia on immunomodulaator. Taimset ravi on aga parem kasutada kvalifitseeritud ravimtaimeeksperdi järelevalve all.
Homöopaatia võib olla kasulik ka taastumisperioodil; sellel on palju vahendeid detoksifitseerimiseks, närvisüsteemi normaliseerimiseks ja immuunsüsteemi tugevdamiseks, kuid ägeda herpese entsefaliidi ajal on parem pöörduda võimalikult kiiresti nakkushaiguste spetsialisti poole.
Herpeetilise entsefaliidi kirurgilist ravi ei kasutata, kuid kui tekivad tüsistused, näiteks fokaalne ravimiresistentne epilepsia, võib patoloogia allika kõrvaldamiseks soovitada ajukirurgiat. Sellised toimingud viiakse läbi vastavalt individuaalsetele rangetele näidustustele.
Ärahoidmine
Ennetavate taktikate peamine eesmärk on vältida herpese nakatumist. Seda võib võrrelda katsetega kaitsta end hingamisteede viirusnakkuste eest. Esiteks aitab hea immuunsus, milleks on vaja tervislikku eluviisi: süüa tervislikult ja mitmekesiselt, kombineerida teostatav füüsiline aktiivsus puhkusega, suurendada stressitaluvust, kuna tänapäeva maailmas ei saa keegi stressi täielikult vältida, loobuda tervist kahjustavatest harjumustest. Praktika näitab, et herpese viirus on väga levinud, kuid mõned inimesed on infektsioonile vastupidavad ja selle eest peaksid nad tänama ainult oma immuunsüsteemi.
Kui aga näete inimest, kellel on ilmsed häbememokkade herpese sümptomid, ei tohiks te teda tugevalt kallistada ega suudelda. Kui see on teie sugulane, peaksid tal olema eraldi nõud ja hügieenitarbed, kuid need peaksid alati olema individuaalsed.
Tasub meeles pidada, et ägedas staadiumis võib haigus levida ka õhus levivate piiskade kaudu. Seetõttu tasub võimaluse korral desinfitseerida keha avatud osi, mis võisid olla saastunud sekreedi mikroosakestega (nägu, kael), ja loputada suud.
Barjäärimeetodid ja suguelundite töötlemine antiseptikuga pärast kokkupuudet kaitsevad osaliselt genitaalherpese eest. Kuid parim kaitse on juhusliku seksi vältimine.
Kui nakatumist ei õnnestunud vältida, pöörduge arsti poole ja läbige regulaarselt soovitatav viirusevastane ravi. Võite pöörduda traditsioonilise meditsiini meetodite poole, konsulteerida homöopaadiga. Sellised meetmed aitavad herpesviirust kontrolli all hoida ja on heaks ennetuseks selle taasaktiveerumiseks ja tõsiste tüsistuste tekkeks.
Prognoos
Viirusevastase ravi õigeaegne alustamine suurendab oluliselt soodsa prognoosi võimalusi isegi herpesentsefaliidi raskete vormide korral. Ilma ravita põhjustab herpesentsefaliit valdaval enamikul juhtudel surma või raske puude. Praegu lõpeb neljandik kuni viiendik herpesviiruse põhjustatud ajukoe põletikest ebasoodsa tulemusega. Eriti ohtlik on haiguse äge vorm, mille puhul põletikulise protsessi levik aju pehmetesse membraanidesse (meningoentsefaliit) jätab raskemad tagajärjed.
Ravimata HSV entsefaliidi suremus on ligikaudu 70% ja 97% ellujäänutest ei taastu oma varasemale funktsioneerimistasemele.[ 53 ],[ 54 ]
Kõige olulisemate negatiivsete prognostiliste tegurite hulka kuuluvad vanem iga, kooma/madalam teadvuse tase vastuvõtul, piiratud difusioon joobes veeniuuringul ja atsükloviiri võtmise edasilükkamine.
Loid protsess on ohtlik varjatud perioodi pikkuse tõttu, mille tagajärjel on patsiendi abi otsimise ajaks juba ulatuslikud ja pöördumatud aju struktuuride kahjustused.

