Artikli meditsiiniline ekspert
Uued väljaanded
Röntgenülesvõte põiest täiskasvanutele ja lastele
Viimati vaadatud: 06.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
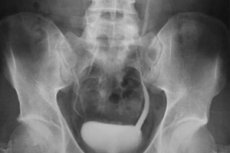
Kusepõie röntgen on üks levinumaid meditsiinilisi protseduure. See nõuab aga eelnevat ettevalmistust. Sellel on oma näidustused ja vastunäidustused.
Reeglina algab iga kuseteede röntgenuuring ülevaateröntgenpildiga. Uuringusse kuuluvad neerud ja ülemised kuseteed. Protseduuriks on vaja eelnevalt valmistuda. Eelkõige on õhtul, uuringu eelõhtul, vaja teha esialgne puhastusklistiir. Uuringupäeva hommikul võite endale lubada kerge hommikusöögi. Kui on vaja teha põie röntgenuuring, piisab sageli ühest puhastusklistiirist hommikul, otse protseduuri päeval. Kui protseduur on planeeritud noortele inimestele, kellel on suhteliselt hästi toimiv soolestik ja kelle puhastamisega pole probleeme, ei pruugi röntgenuuring olla vajalik. [ 1 ]
Protseduur ise on järgmine: esmalt tehakse neerupiirkonna pilt, seejärel uuritakse kusejuha ja põit. Protseduur võimaldab hinnata neerude kuju, asendit, funktsionaalseid ja anatoomilisi tunnuseid, samuti ümbritseva luustiku ja lihaste spetsiifilist struktuuri. Ka nimmelihase serv on ülevaatepildil üsna selgelt nähtav. See võimaldab hinnata selle seisundit ja välistada valu kiiritamist ägeda või kroonilise valusündroomi korral. Ülevaateprotseduur võimaldab hinnata keha üldist seisundit, hinnata kuseteede asukoha ja toimimise tunnuseid. Samuti on võimalik neerudes ja kusejuhas kiiresti tuvastada kive, uurida põie struktuurilisi ja funktsionaalseid tunnuseid. Meestel uuritakse täiendavalt eesnääret ja kusiti. Ülevaateröntgenograafias on eriti hästi nähtavad oksalaadid, fosfaadid ja karbonaadid, kuna need säilitavad röntgenikiirgust väga hästi. Ümbritsevad koed suudavad röntgenikiirgust palju vähem säilitada, mistõttu kivide olemasolu on teravas kontrastis ümbritsevate kudede taustaga. Uraat-, ksantiini- või tsüstiinikive võib tuvastada nõrga varjuna.
Mõnikord saab fleboliite diagnoosida tavalise röntgenograafiaga. See on urogenitaaltrakti veenide põletikulis-degeneratiivne haigus. See esineb peamiselt vaagnaõõnes. Sellisel juhul on veenide üksikud osad kaltsifikatsioonile allutatud. Mõnel juhul võivad kaltsifikatsioonile alluda ka lähedalasuvad lümfisõlmed, mis juhtub, kui esineb kasvajate piirkondi. Kasvaja olemasolu kinnitamiseks või ümberlükkamiseks kasutatakse täiendavaid uurimismeetodeid. Eelkõige on võimalik kive visualiseerida ja neid varjudest eraldada tavalise röntgenpildi abil, mis on tehtud otseses või kaldprojektsioonis. Sellisel juhul sisestatakse kusejuhasse kateeter. Kui neerudes või kusejuhas on kivi, langeb selle vari mõlemas projektsioonis täielikult kokku kateetri varjuga. Kui vari pärineb fleboliitidest, lümfisõlmedest, kasvajatest, asub see katetrist eraldi, sageli pöörates end vastassuunas.
Tsüstograafia
Tsüstograafia on üks kuseteede röntgenuuringu liike. Protseduuri käigus täidetakse põis sergosiini lahusega. Kui see pole saadaval või seda ei saa manustada, kasutatakse gaasi (hapnikku). Vastavalt sellele saadakse röntgenpilt, mis näitab põieõõnsust. Pildi olemuse järgi saab hinnata kuseteede patoloogiliste muutuste olemasolu või puudumist. Seega on põis tavaliselt kontrastainega täielikult täidetud ja ümara kujuga. Samal ajal on kontrastaine tihedus sama ja selle kontuurid on siledad.
Tsüstograafia meetodi ja selle erinevate modifikatsioonide abil on võimalik tuvastada kivivarje, sealhulgas uraadivarje. Seega on uraadidel röntgenläbipaistvad alad. Tsüstograafia abil on võimalik panna diferentsiaaldiagnoos paljude patoloogiliste seisundite korral. Eelkõige on võimalik peenelt eristada kuseteede kivi lokaliseerimist. Seega, kui kivi asub põies või kusejuha alumises osas, on see röntgenpildil selgelt nähtav. Protseduur võimaldab diferentsiaaldiagnoosi nii uroloogias kui ka günekoloogias. Eelkõige on selle meetodi abil võimalik eristada emakat mõjutava kaltsifitseeritud müomatoosse sõlme varju kuseteedes asuva kivi või kasvaja (sõlme) varjust. On võimalik diagnoosida põiekivi. Tsüstograafiat kasutatakse sageli põie divertikuli (volvuluse) diagnoosimiseks, et tuvastada selle arengu kõrvalekaldeid. Oluline roll on kasvajaprotsessi diagnoosimisel. Sel juhul on võimalik hõlpsalt diagnoosida nii healoomulisi kui ka pahaloomulisi kasvajaid. Lisaks on võimalik hinnata kasvajaprotsessi suurust, lokaliseerimise tunnuseid, suurust, infiltratsiooni astet ja põie seinu. [ 2 ]
Tsüstograafial on oluline roll põie tuberkuloosse kahjustuse diagnoosimisel, viirus- või bakteriaalsete infektsioonide tekkes. See on eriti oluline juhul, kui põit ei ole võimalik kateetrisse panna. Tsüstograafia abil saab määrata ureetseeli, täpselt määrata selle suuruse, asukoha ja muid olulisi omadusi. See meetod on hädavajalik põiesonga diagnoosimisel, põie hälbe astme määramisel, mis on äärmiselt oluline plastilise kirurgia tegemisel. Eelkõige kasutatakse seda meetodit nii vahetult enne kui ka vahetult pärast põieplastilist operatsiooni. Günekoloogias võimaldab see meetod tuvastada seose põie ja emaka ning selle manuste haiguste vahel, et määrata nende vastastikuse mõju astet patoloogilise protsessi kulgemisele, düsuuriliste patoloogiate ja häirete arengule. Meetodit kasutatakse selliste seisundite nagu peritsüstiit, paratsüstiit ja muud tsüstiidi vormid eristamiseks. Seda meetodit saab kasutada põie fistulite erinevate vormide äratundmiseks, erinevate refluksivormide diagnoosimiseks. Samuti on võimalik diagnoosida põiehaiguste neurogeenseid vorme.
Tsüstograafia meetod on asendamatu kusepõie kaasasündinud ja omandatud anomaaliate diagnoosimisel. Eelkõige räägime sellistest seisunditest nagu põie eksstroofia, kusepõie tipu anomaaliad, kusejuhad ja kahekordne kusepõis.
Topeltpõie korral on see pildil selgelt nähtav. Seega on põis vaheseina abil jagatud kaheks iseseisvaks osaks. Sel juhul on igal õõnsusel eraldi ühendus kusiti. See tähendab, et kusiti on iga kusiti osa jaoks eraldi... tegelikult. Ja pilt visualiseerib topeltkusiti. Või avaneb üks põiepooltest kusiti. Tsüstogramm on diagnoosi aluseks. Sellisel juhul ei ole täiendavaid uurimismeetodeid sageli vaja. Piltide analüüsimisel on näha, et need näitavad selgelt põie kahte poolt. Nende vahel on selgelt nähtav vahesein. Tipu piirkonnas on seda vaheseina kujutatud ovaalse kontuuriga. Ilmub vari, mis meenutab kaardisüdameid. Samuti on mõnikord tsüstogrammi abil võimalik diagnoosida põieanomaaliaid, mis ilmuvad liivakella kujul. Sel juhul asub üks põiepool otse teise kohal. Sellisel juhul viiakse uuring läbi kraniokaudaalses suunas.
Kusepõie urograafia
Kusepõie urograafia on diagnostiline protseduur, mille käigus süstitakse veeni mono-, diato- või triatoomse joodiühendi (vastavalt sergosiini, diodooni või triiotrasti) lahust. Nende ainete molekulid erituvad neerude kaudu. Sellisel juhul vaba joodi ei vabane. Seega tekib nähtus, mida tuntakse jodismina, mille tulemuseks on kuseteede kontrasteerimine. Kontrastaine täidab neeruvaagna täielikult, eritub kusejuha kaudu ja tungib kusepõide. Tehakse piltide seeria (teatud intervallidega). Sel juhul uuritakse kõiki kuseteede lõike. Esimene pilt tehakse 7–10 minutit pärast kontrastaine manustamist, teine pilt umbes 15–20 minutit hiljem ja kolmas 30–40 minutit pärast kontrastaine manustamist. [ 3 ]
Protseduuril on mitmeid eeliseid, eelkõige on see täiesti valutu meetod. See on mitteinvasiivne, vigastuste oht on täielikult välistatud. Eelnev põie kateetri paigaldamine ja tsüstoskoopia ei ole vajalikud. Meetodi teine eelis on see, et on võimalik uurida kuseteede morfoloogilist pilti, samuti uurida nende struktuurilist ja funktsionaalset seisundit, uurida kuseteede, neerude (nii ühe kui ka mõlema korraga) struktuurilisi ja funktsionaalseid omadusi. Siiski väärib märkimist, et pildi selgus jätab mõnikord soovida, eriti jääb see oluliselt alla retrograadse püelograafia meetoditele. Selle meetodi abil on eriti keeruline uuringuid läbi viia, kui neerufunktsioon on vähenenud.
Samuti on vaja arvestada, et protseduuril on mõned vastunäidustused. Eelkõige ei saa protseduuri läbi viia ägedate maksahaiguste, paljude verehaiguste ja vereloomehäirete, Gravesi tõve ja ka menstruatsiooni ajal. Range vastunäidustus on kõrge asoteemia.
Menetluse tähised
Kusepõie röntgenuuringu peamised näidustused on neerude ja kuseteede patoloogia. Protseduuri viiakse läbi neerude, kusejuhade ja urogenitaalpõie struktuuriliste ja funktsionaalsete häirete korral, ägedate ja krooniliste põletikuliste protsesside esinemise korral, kasvajalise protsessi kahtluse, traumaatilise vigastuse ja urogenitaaltrakti kaasasündinud anomaaliate korral. Divertiikuli olemasolu ja kuseteede funktsiooni muutused võivad olla otseseks näidustuseks urogenitaaltrakti röntgenuuringuks. Väärib märkimist, et seda protseduuri saab kasutada nii meestel kui naistel ja isegi lastel. Tähelepanuväärne on see, et protseduuri saab läbi viia uroloogiliste ja günekoloogiliste haiguste ning nende kahtluse korral ning sellel on oluline diagnostiline väärtus. Protseduuril on oluline roll diferentsiaaldiagnostikas. [ 4 ]
Protseduuri teostatakse siis, kui põies tekib atüüpiline protsess. See võib olla põletik, tsüstilised moodustised, kasvajad). Kui põies on kive, liiva, muid moodustisi ja võõrkehi, teostatakse ka see protseduur. Protseduuri näidustusteks on ka omandatud ja kaasasündinud põie anomaaliad, erineva päritoluga uriinipidamatus, enterovisikaalsete fistulite esinemine. Seda määratakse sageli erineva päritoluga tüsistuste korral, mis tekivad pärast nakkuslikku või põletikulist protsessi. Näidustuste hulka kuuluvad sellised diagnoosid nagu uretriit, tsüstiit, urolitiaas ja nende patoloogiate kahtlus. Seda teostatakse ka vigastuste korral, kirurgiliste operatsioonide planeerimisel ja pärast neid. [ 5 ]
Ettevalmistus
Protseduur on üsna lihtne ega vaja tõsist ettevalmistust. Siiski on vaja järgida mõningaid soovitusi. See muudab protseduuri võimalikult informatiivseks, täpseks ja tõhusaks. Seega tuleb paar päeva enne protseduuri välistada teatud toodete kasutamine, eriti nende, mis põhjustavad intensiivset gaaside teket. Vältida tuleks kohvi, tugevat teed, gaseeritud jooke, kapsast, ube, herneid ja muid kaunvilju. Piimatooted on vastunäidustatud. Vahetult enne manipuleerimist tehakse puhastav klistiir või võib võtta lahtisteid. Kui soolestiku eritusfunktsioon on hea, saab ilma klistiirita hakkama.
Tehnika põie röntgenülesvõte
Protseduuri läbiviimiseks palutakse patsiendil võtta horisontaalasend. Seejärel sisestatakse põieõõnde steriilne kateeter. Selle abil süstitakse umbes 200–250 ml vedelikku. Protseduuri edasine läbiviimise tehnika on üsna lihtne. Pärast põie täitmist kontrastainega alustatakse uuringut. Tehakse pilte. Neid tehakse erinevates suundades, mitmes projektsioonis. See võimaldab teha pilte mitmes asendis. Eelkõige tehakse pilt lamavas asendis, küljel lamades. Protseduur viiakse läbi urineerimise ajal ja kohe pärast seda. Seejärel eemaldatakse kateeter ja tehakse kontrollpilt (tehakse tühja põie pilt). [ 6 ]
Samuti on võimalik protseduuri sooritamiseks laskuv meetod, mille puhul kontrastaine süstitakse veeni. Seejärel, umbes 40–60 minuti pärast, viiakse protseduur läbi. See meetod pole aga eriti mugav ja seda iseloomustab teatav valulikkus. Vajadusel kasutatakse anesteesiat. [ 7 ]
Neerude ja põie röntgenülesvõte
Üks levinumaid protseduure on neerude ja põie röntgenülesvõte. Protseduuri tehakse põletikuliste ja nakkuslike protsesside esinemisel, samuti neerude ja põie anomaaliate diagnoosimisel. Protseduur on näidustatud divertikuloosi või põie eksstroofia kahtluse korral. Põie eksstroofia korral köidab esimene asi röntgenpildil tähelepanu sümphüüsi puudumine. See on tingitud häbemeluu lahknemisest. Luud lahknevad umbes 8–12 cm. Vaagna eesmine poolrõngas jääb vähearenenud. Sageli visualiseeritakse ka teisi anomaaliaid, mis mõjutavad peamiselt luustikku. Samuti kaasneb patoloogilise protsessiga sageli neerude ja ülemiste kuseteede ebanormaalne areng.
Neerude ja põie röntgenülesvõte on ka ainus meetod põiedivertikuli lõplikuks diagnoosimiseks. Esiteks väärib märkimist, et divertikuli võib olla kaasasündinud või omandatud. Mõlemat seisundit saab tuvastada tsüstograafia abil. Sageli nimetatakse esimesi tõelisteks ja viimaseid valedeks. See on tingitud asjaolust, et valed divertikuli tekivad sageli stagnatsiooni tekke tagajärjel ja tekivad patsientidel, kellel esinevad mitmesugused uriini väljavoolu häired põiest. Samuti esineb see haigus sageli eesnäärme taustal, millega kaasneb urineerimisraskus. Röntgenülesvõtte tegemiseks kasutatakse kontrastainet. Seega tuleb diagnoosimisel arvestada, et tõelise divertikuli moodustumisel tekib selle põiega ühenduskohas lihaseline sulgurlihas. Kontrastaine kiire manustamise korral, samuti kuumutamata aine kasutamisel võib tekkida lihaselise sulgurlihase klammerdumine, mis raskendab kontrastaine edasist manustamist ja muudab protseduuri võimatuks või raskeks. Seetõttu tuleks tõelise divertikuloosi kahtluse korral kasutada kuumutatud kontrastainet. Selle temperatuur ei tohiks olla madalam kehatemperatuurist. Ainet tuleks manustada ka aeglaselt, väikestes kogustes (mitte rohkem kui 150 ml).
Kusepõie röntgenülesvõte kontrastainega
Kusepõiehaiguste diagnoosimisel määratakse sageli põie röntgenülesvõte. Protseduuri tehakse endoskoobi abil. Seda tehakse näidustuste olemasolul. Seda saab teha igas vanuses. See võimaldab hinnata põie peamisi parameetreid. Selleks valatakse sinna kontrastaine (spetsiaalse lahuse kujul). Esiteks saab selle meetodi abil hinnata elundi struktuurilisi iseärasusi ja selle terviklikkust. See võimaldab patoloogiat õigeaegselt tuvastada ja alustada õigeaegset ravi. Tavaliselt määrab selle protseduuri uroloog, harvemini kirurg.
Protseduuri saab läbi viia kahel viisil: tõusva ja laskuva meetodi puhul. Tõusva meetodi puhul süstitakse kontrastainet põide kateetri abil. Kontrastaine kogumaht on 150–200 ml. Teisel juhul, laskuva meetodi puhul, kasutatakse kontrastaine intravenoosset manustamist. Aine jõudmine kusejuhasse võtab umbes 45 minutit. Laialdaselt kasutatakse mitut tüüpi kontrastaineid, eelkõige triombrasti, urografiini, jodamiini. Röntgen võimaldab teil kiiresti tuvastada põie patoloogiaid. Selle meetodi kasutamine on eriti oluline refluksi, tsüstiidi, fistulite, kasvajate, divertiikuli, kivide, kuseteede ja neerude anomaaliate korral. [ 8 ]
See meetod võimaldab diagnoosida uriinipidamatuse erinevaid vorme ja hinnata neerude eritusfunktsiooni. Seda tehakse umbes 30 minutit pärast protseduuri.
Lapse põie röntgenülesvõte
Mõnikord on vaja teha lapse põie röntgenülesvõte. Protseduuri ei tehta vastsündinutel. Seda tehakse mitte varem kui 5 kuu vanuselt. Arstid kasutavad seda meetodit sageli äärmise vajaduse korral, kuna lapsepõlves on kontrastaine kiiritamine või manustamine ebasoovitav. Mõnikord pole aga muud võimalust. Sellisel juhul tuleb protseduuriks eelnevalt valmistuda. Seega peaks laps umbes nädal enne protseduuri olema dieedil. Tuleks välistada toidud, mis põhjustavad gaasipidamatust ja puhitust. Protseduuri päeval tehakse puhastav klistiir. See võimaldab teil soolestiku puhastust saavutada. Põhimõtteliselt tehakse meditsiiniline klistiir, kasutades põletikuvastaseid ravimeid. See aitab vältida põletikku. Enne protseduuri tehakse narkotest. [ 9 ]
Laste protseduuri näidustuste hulka kuuluvad sellised seisundid nagu põletik, nakkusprotsessid, neerude ja kuseteede struktuuriliste ja funktsionaalsete muutuste esinemine.
Tehnika on järgmine: esmalt süstitakse vajalik kogus kontrastainet läbi kusiti. Kontrastaine süstitakse enne ja pärast väljakirjutamist. Alla üheaastastele lastele, samuti rahututele lastele manustatakse anesteesia. Enne protseduuri ei tohi 6 tundi juua ega süüa. Protseduur kestab umbes 15 minutit. Pärast protseduuri peab laps aga olema 2 tundi arsti järelvalve all. Selle aja jooksul peab laps põie tühjendama, et kontrastaine täielikult organismist väljuks. Täielikuks eritumiseks kulub umbes 24 tundi. Selle aja jooksul tuleb juua palju vedelikku.
Protseduuri vastunäidustused
Protseduuril on teatud vastunäidustused, näiteks ei saa seda teha hiljutise põieoperatsiooni korral. Põie obstruktsiooni korral ei ole protseduur samuti soovitatav. Range vastunäidustus on ägeda põletikulise protsessi esinemine ägedas vormis. Protseduuri ei tehta raseduse ajal, eriti varases staadiumis. Tugeva allergilise reaktsiooni ja kontrastainete talumatuse korral seda protseduuri samuti ei tehta. Protseduur on vastunäidustatud ägeda maksa- ja neerupuudulikkuse korral.
Tüsistused pärast protseduuri
Protseduuril puuduvad praktiliselt tagajärjed. Näiteks võib pärast protseduuri mõnda aega täheldada suurenenud janu, eriti lastel. Esimese 24 tunni jooksul pärast protseduuri on vaja palju vedelikku, kuna kontrastaine eritub. Mõnedel inimestel võib olla kontrastaine talumatus, seega tuleks eelnevalt teha uimastitest. Lastele tehakse protseduur sageli anesteesia all, seega on vajalik 2-3 tunni pikkune meditsiiniline jälgimine. [ 10 ]
Reeglina ei kaasne pärast põie röntgenülesvõtet mingeid tüsistusi. Seega on ainus võimalik tüsistus allergiline reaktsioon kontrastainele. Seetõttu on tüsistuste vältimiseks vaja eelnevalt läbi viia narkotest.
Hoolitsege pärast protseduuri
Põie röntgen on suhteliselt lihtne protseduur, mis ei põhjusta tüsistusi ega vaja pärast protseduuri erilist hoolt. Täiskasvanud saavad kohe pärast protseduuri oma tavapärase päevarutiini juurde naasta. Lapsed peaksid olema 2-3 tundi arsti järelvalve all. See on tingitud asjaolust, et protseduuri tehakse lastel peamiselt kontrastaine ja anesteesia abil, seega on vaja jälgida lapse reaktsiooni, kuni kontrastaine ja anesteesia on täielikult kadunud. 24 tunni jooksul pärast protseduuri on vaja juua palju vedelikku, mis kiirendab kontrastaine kadumist.

