Artikli meditsiiniline ekspert
Uued väljaanded
Maksa hüperplaasia
Viimati vaadatud: 29.06.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
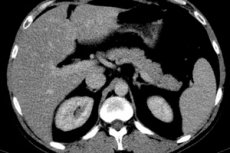
Maksa hüperplaasia (HP) on seisund, mille korral maksakude suureneb rakkude (hepatotsüütide) arvu suurenemise tõttu, kuid säilitab oma struktuuri ja funktsionaalsuse. Maksa hüperplaasiat võivad põhjustada mitmesugused tegurid ja seda nähakse sageli kui organismi reaktsiooni teatud muutustele või vajadustele.
Maksa hüperplaasiat on oluline eristada teistest maksa patoloogilistest seisunditest, nagu hepatomegaalia (maksa suuruse suurenemine ilma rakkude arvu suurenemiseta), tsirroos (terve maksakoe asendamine kiulise koega), rasvdüstroofia (rasva kogunemine maksas) ja teised. Tavaliselt ei põhjusta maksa hüperplaasia tõsiseid sümptomeid ega vaja spetsiaalset ravi, välja arvatud juhul, kui see on seotud mõne muu haigusega. Siiski on oluline konsulteerida arstiga diagnoosi saamiseks ja haiguse põhjuse väljaselgitamiseks, et välistada muud maksa patoloogilised seisundid ja vajadusel määrata sobiv ravi.
Põhjused maksa hüperplaasia
Maksa hüperplaasia ehk maksarakkude arvu suurenemine võib olla põhjustatud mitmesugustest põhjustest. Siin on mõned neist:
- Hormonaalsed muutused: Maksa hüperplaasia võib areneda vastusena organismi hormonaalsetele muutustele, näiteks rasedusele, noorukieas või hormoonide tasakaalu muutustele.
- Põletik: Maksainfektsioonid või põletikulised protsessid, näiteks krooniline hepatiit, võivad stimuleerida maksarakkude hüperplaasiat.
- Trauma: Maksa traumaatilised vigastused võivad põhjustada kudede taastumist ja rakkude arvu suurenemist.
- Ravimid: Mõned ravimid ja kemikaalid võivad mõjutada maksarakke ja soodustada maksa suurenemist.
- Suurenenud maksakoormus: suurenenud alkoholi, rasvaste toitude, suhkru tarbimine ning füüsiline aktiivsus ja dieet võivad suurendada maksakoormust ja stimuleerida hüperplaasiat.
- Hormoonravi: Hormonaalsete ravimite, näiteks anaboolsete steroidide kasutamine võib mõjutada maksarakke.
- Geneetilised tegurid: Teatud geneetilised mutatsioonid või pärilikud haigused võivad maksa hüperplaasiat soodustada.
- Muud haigused: HP võib kaasneda mõnede maksahaigustega, näiteks hepatotsellulaarse kartsinoomiga (pahaloomuline maksakasvaja).
- Rasedus: Mõnedel naistel võib raseduse ajal maksarakkude arv suureneda.
HP võib olla ajutine nähtus ja enamasti ei vaja spetsiifilist ravi. Kui aga sümptomid esinevad või kahtlustatakse tõsisemaid maksaprobleeme, on oluline pöörduda diagnoosi ja sobiva ravi saamiseks arsti poole.
Pathogenesis
Maksa hüperplaasia patogenees (arengumehhanism) on seotud hepatotsüütide (maksarakkude) arvu suurenemisega ja on tavaliselt maksa kompenseeriv reaktsioon mitmesugustele teguritele ja muutustele organismis. See toimub järgmiselt:
- Rakkude kasvu stimuleerimine: Hepatotsüütide kasvu võivad stimuleerida mitmesugused tegurid, näiteks hormoonid, põletik, vigastus või suurenenud maksakoormus.
- Rakkude signaaliradade aktiveerimine: Erinevate signaalide ja kasvufaktorite mõjul hakkavad maksarakud aktiveerima spetsiifilisi signaaliradasid, mille tulemuseks on rakkude jagunemine ja rakkude arvu suurenemine.
- Kudede regenereerimine: GP-d peetakse sageli mehhanismiks, mille abil maksarakud regenereeruvad vastusena kahjustustele või muutustele kehas. Näiteks pärast vigastust või kroonilise põletiku korral võib maks proovida parandada kadunud või kahjustatud rakke.
- Kontrollimehhanism: Tavalistes tingimustes on maksal võime kontrollida ja piirata hepatotsüütide kasvu, et säilitada elundi normaalne suurus. Teatud tingimustel või teatud tegurite mõjul võib see kontroll aga häiruda.
- Kestus ja pöörduvus: HA võib olla ajutine nähtus ning väheneda või kaduda stimuleeriva faktori kadumisel. See tähendab näiteks, et rakkude arv võib pärast vigastuse paranemist või rasedusperioodi lõppu normaliseeruda.
Oluline on märkida, et maksa hüperplaasia iseenesest ei ole haigus, vaid pigem keha adaptiivne mehhanism. Mõnel juhul võib see aga olla seotud teiste haiguste või seisunditega, mis vajavad täiendavat arstiabi ja ravi.
Sümptomid maksa hüperplaasia
Maksa hüperplaasia ei ole tavaliselt sümptomaatiline, kuna see on organismi adaptiivne reaktsioon erinevatele teguritele ja sellega tavaliselt ei kaasne kliinilisi ilminguid. Selliseid muutusi maksas võib avastada läbivaatuse või maksauuringute käigus, kuid need põhjustavad harva koheseid sümptomeid.
Vormid
Maksa hüperplaasia võib esineda erinevates kontekstides ja olla seotud erinevate seisundite või teguritega. Näiteks:
Fokaalne nodulaarne hüperplaasia (FNH):
- See on spetsiifilisem maksa hüperplaasia tüüp, mille korral üks või mitu suurenenud hepatotsüütide sõlme moodustuvad maksa kindlas piirkonnas. FNH-l võivad olla iseloomulikud tunnused meditsiinilise diagnostilise pildistamise, näiteks kompuutertomograafia (KT) või magnetresonantstomograafia (MRI) piltidel. Seda tüüpi maksa hüperplaasia on tavaliselt healoomuline ja põhjustab harva sümptomeid.
Maksa fokaalne hüperplaasia (fokaalne hüperplaasia):
- Seda terminit võidakse kasutada maksa hüperplaasia fookuse või piirkonna kirjeldamiseks. See ei viita konkreetsele hüperplaasia tüübile või vormile, vaid pigem kirjeldab lokaalset protsessi, kus rakkude arv suureneb maksa kindlas piirkonnas.
Maksa follikulaarne hüperplaasia (follikulaarne hüperplaasia):
- Seda terminit kasutatakse tavaliselt maksa struktuuri muutuste kirjeldamiseks, kui hepatotsüüdid organiseeruvad folliikuliteks või lümfisõlmede folliikuleid meenutavateks struktuurideks. See võib olla tingitud immuunreaktsioonidest või põletikulistest protsessidest.
Maksa difuusne hüperplaasia (difuusne hüperplaasia):
- See termin viitab rakkude arvu laialdasele suurenemisele kogu maksas. Selle võivad põhjustada mitmesugused tegurid, näiteks hormonaalsed muutused või maksarakkude üldine aktiveerumine.
Oluline on märkida, et maksa hüperplaasia ei ole tavaliselt haigus selles mõttes, nagu kasvajad või tsirroos seda on, ja põhjustab harva tõsiseid terviseprobleeme. See võib olla maksa adaptiivne reaktsioon erinevatele füsioloogilistele või patoloogilistele teguritele. Kuid kõik muutused maksas vajavad diagnoosimiseks ja põhjuse väljaselgitamiseks meditsiinitöötajate tähelepanu.
Diagnostika maksa hüperplaasia
Maksa hüperplaasia diagnoosimine võib hõlmata mitmesuguseid meetodeid ja protseduure, mis aitavad kindlaks teha selle maksamuutuse olemasolu ja olemust. Siin on mõned peamised diagnoosimismeetodid:
Kliiniline läbivaatus: Arst võib patsiendi füüsilise läbivaatuse teha ja arutada patsiendi haiguslugu ja perekonna ajalugu. Oluline on arutada kõiki sümptomeid või riskitegureid.
Laboratoorsed testid: see hõlmab üldist vereanalüüsi, maksaensüümide (nt alaniinaminotransferaas, aspartaataminotransferaas) biokeemilist analüüsi, mis võib viidata maksakahjustusele.
Maksa radioloogiline uuring: Meditsiiniline pildistamine võib olla abiks maksa suuruse ja struktuuri määramisel. See võib hõlmata järgmist:
- Maksa ultraheli (ultraheli): ultraheli abil saab määrata maksa suurust ja struktuuri, samuti tuvastada muutusi maksa sõlmedes või kasvajates.
- Kompuutertomograafia (KT): KT-uuringud võivad anda üksikasjalikumat teavet maksa struktuuri kohta ja tuvastada laienenud alasid.
- Magnetresonantstomograafia (MRI): MRI võib olla kasulik maksa struktuuri üksikasjalikumaks uurimiseks ja muutuste tuvastamiseks.
Maksa biopsia: Mõnel juhul võib täpsema diagnoosi saamiseks olla vajalik võtta maksakoe proov. Biopsia võib teha nõela sisestamise teel maksa ja seejärel koe analüüsimise teel.
Muud testid: Sõltuvalt teie sümptomitest ja teiste testide tulemustest võib arst määrata ka täiendavaid teste ja uuringuid maksa hüperplaasia põhjuse väljaselgitamiseks.
Diagnoos hõlmab tavaliselt mitut meetodit ja nende testide tulemused aitavad arstil kindlaks teha, kui rasked on maksa muutused ja kas patsient vajab täiendavat ravi või jälgimist.
Diferentseeritud diagnoos
Maksa hüperplaasia diferentsiaaldiagnostika hõlmab selle seisundi tuvastamist ja eristamist teistest haigustest või patoloogilistest seisunditest, mis võivad samuti maksa mõjutada ja millel on diagnoosimise ajal sarnased sümptomid või omadused. Siin on mõned seisundid ja haigused, mida diferentsiaaldiagnostika võib hõlmata:
- Maksatsirroos: tsirroos on krooniline maksahaigus, mille korral normaalne maksakude asendub kiulise koega. Sellel võivad olla sarnased sümptomid nagu hüperplaasial, näiteks suurenenud maksa suurus ja maksaensüümide aktiivsuse tõus veres.
- Hepatoom (hepatotsellulaarne kartsinoom): Hepatoom on pahaloomuline maksakasvaja, millel võivad olla sarnased sümptomid hüperplaasiaga. Mõlemad seisundid võivad põhjustada maksa suurenemist.
- Rasvmaksa düstroofia: see on seisund, mille korral rasv koguneb maksas, mis võib jäljendada maksa suuruse suurenemist.
- Viirushepatiit: Viirusnakkused, näiteks B- ja C-hepatiidi viirus, võivad põhjustada maksapõletikku ja muutusi maksaensüümide aktiivsuses, mis võivad olla sarnased hüperplaasia sümptomitega.
- Alkohoolne hepatiit: Suurenenud alkoholitarbimine võib põhjustada maksapõletikku, mida võib ekslikult tõlgendada hüperplaasiana.
- Hemokromatoos: see on geneetiline häire, mille korral liigne raud koguneb maksas, mis võib põhjustada elundi suuruse suurenemist.
- Autoimmuunsed maksahaigused: Mõned autoimmuunhaigused, näiteks primaarne biliaarne tsirroos, võivad mõjutada maksa ja jäljendada hüperplaasia sümptomeid.
Täpne diferentsiaaldiagnoos ja maksa muutuste põhjuse kindlakstegemine nõuab sageli põhjalikku uuringut, mis hõlmab laborikatseid, pildiuuringuid ja võimalik, et ka maksa biopsiat. See aitab välistada või kinnitada teiste patoloogiate esinemist ning määrata patsiendile parima ravi- ja jälgimisplaani.
Kellega ühendust võtta?
Ravi maksa hüperplaasia
Maksa hüperplaasia ravi ei ole tavaliselt vajalik, kuna see on tavaliselt organismi adaptiivne reaktsioon ega kujuta endast terviseriski. Enamasti avastatakse maksa hüperplaasia juhuslikult muudel põhjustel tehtud uuringute käigus ega põhjusta sümptomeid.
Kui patsiendil aga leitakse muutusi maksas, on oluline välja selgitada nende muutuste põhjus. Mõnel juhul võib maksa hüperplaasia olla tingitud mõnest muust seisundist või haigusest, mis vajab ravi. Näiteks kui patsiendil leitakse maksapõletik või kasvaja olemasolu, võib ravi olla vajalik olenevalt konkreetsest diagnoosist.
Kui patsiendil diagnoositakse maksa fokaalne nodulaarne hüperplaasia (FNH), millel on iseloomulikud kliinilised ja pildiuuringute tunnused ning mis põhjustab sümptomeid või suurendab tüsistuste riski, võib mõnel juhul olla vajalik sõlme eemaldamise operatsioon.
Maksa hüperplaasia ravi peaks alati toimuma arsti järelevalve all ja nõuannete all. Oluline on arutada kõiki tuvastatud muutusi meditsiinitöötajaga, et teha kindlaks, kas teie konkreetses olukorras on vaja täiendavaid uuringuid või ravi.
Ärahoidmine
Maksa hüperplaasia ei vaja üldiselt spetsiifilist ennetamist, kuna see on organismi adaptiivne reaktsioon erinevatele teguritele. Siiski võivad üldise maksa tervise ja võimalike tegurite ennetamiseks, mis võivad kaasa aidata maksa muutuste tekkele, abiks olla järgmised meetmed:
- Tervisliku eluviisi säilitamine: tervislik toitumine, mõõdukas alkoholitarbimine, aktiivne eluviis ja suitsetamise vältimine aitavad vähendada maksaprobleemide riski.
- Maksainfektsioonide ennetamine: viirushepatiidi B vastane vaktsineerimine võib kaitsta selle infektsiooni eest, mis võib põhjustada maksapõletikku.
- Mürgiste ainete vältimine: Vältige kokkupuudet mürgiste kemikaalide või ravimitega, mis võivad maksa kahjustada. Ravimite kasutamisel järgige arsti juhiseid.
- Regulaarsed tervisekontrollid: Regulaarsed tervisekontrollid aitavad tuvastada muutusi maksas varajases staadiumis, isegi kui need ei põhjusta sümptomeid.
- Krooniliste haiguste ravi: kui teil on kroonilisi haigusi, näiteks diabeet või rasvumine, järgige arstide soovitusi nende haldamiseks ja õigeaegseks raviks.
- Ennetage rasvumist: rasvumine võib suurendada rasvmaksa tekkeriski. Säilitage tervislik kaal õige toitumise ja füüsilise aktiivsuse abil.
- Alkoholi tarvitamise juhiste järgimine: kui teil on probleeme alkoholi või alkoholisõltuvusega, otsige abi joomise vähendamiseks või lõpetamiseks.
Oluline on meeles pidada, et ennetamine ja tervislik eluviis aitavad vähendada maksaprobleemide, sh maksa hüperplaasia tekkimise riski. Kui teil esineb sümptomeid või muutusi maksas, pöörduge diagnoosi saamiseks ja ravi ning jälgimise osas nõu saamiseks arsti poole.
Prognoos
Maksa hüperplaasia prognoos on tavaliselt soodne. Maksa hüperplaasia on organismi adaptiivne reaktsioon erinevatele teguritele ja tavaliselt ei kujuta endast tõsist ohtu tervisele. See seisund ei põhjusta tavaliselt mingeid sümptomeid ja avastatakse juhuslikult teiste meditsiiniliste seisundite uuringute käigus.
Maksa fokaalne nodulaarne hüperplaasia (FNH), mis on teatud tüüpi maksahüperplaasia, on samuti hea prognoosiga, eriti kui see on õigesti diagnoositud ja vajadusel ravitud. FNH jääb tavaliselt healoomuliseks ega arene maksavähiks. Ravi võib olla vajalik ainult siis, kui sõlm põhjustab sümptomeid või ohustab tervist.
Oluline on märkida, et prognoosi iseloom võib sõltuda konkreetsest olukorrast ja asjaoludest. Kui teil on diagnoositud maksa hüperplaasia ehk FNH, on oluline oma seisundit regulaarselt meditsiinitöötajate järelevalve all jälgida ja nende soovitusi järgida.
Nagu iga meditsiinilise olukorra puhul, on oluline arutada oma prognoosi ja raviplaani oma arstiga, et tagada teie tervisele parim võimalik tulemus.
Populaarsete günekoloogia ja endokrinoloogia raamatute loend
"Kliiniline günekoloogia.
- Autor: Ernst Bilens
- Väljalaskeaasta: 2016
"Üldine endokrinoloogia.
- Autor: Anthony Wainland Feltus
- Väljalaskeaasta: 2018
"Günekoloogia ja sünnitusabi ja günekoloogia. Sünnitusabi ja günekoloogia: riiklik kliiniline juhend diagnoosimiseks ja raviks esmatasandi ja teisejärgulises arstiabis."
- Autorid: Riiklik Tervise ja Kliinilise Efektiivsuse Instituut (NICE)
- Väljalaskeaasta: 2019
"Endokrinoloogia ja ainevahetus.
- Autor: Philip A. Marsden
- Väljalaskeaasta: 2020
"Kaasaegne endokrinoloogia ja diabeet" (Kaasaegne endokrinoloogia ja diabeet)
- Autor: Mark J. Carniol
- Väljalaskeaasta: 2017
"Günekoloogia: praktiline lähenemine (günekoloogia: praktiline lähenemine)"
- Autor: J. Michael Wace
- Väljalaskeaasta: 2019
"Endokrinoloogia: riiklik kliiniline juhend diagnoosimiseks ja raviks esmatasandi ja teisese ravi puhul."
- Autorid: Riiklik Tervise ja Kliinilise Efektiivsuse Instituut (NICE)
- Väljalaskeaasta: 2018
"Hormoonid ja ainevahetus: kliiniline endokrinoloogia ja üldmeditsiin" (Hormoonid ja ainevahetus: kliiniline endokrinoloogia ja üldmeditsiin)
- Autor: J. Larry Jameson
- Väljalaskeaasta: 2015
"Sünnitusabi ja günekoloogia. Sünnitusabi ja günekoloogia: riiklik kliiniline juhend diagnoosimiseks ja raviks esmatasandi ja teisejärgulises arstiabis."
- Autorid: Riiklik Tervise ja Kliinilise Efektiivsuse Instituut (NICE)
- Väljalaskeaasta: 2021
"Endokrinoloogia ja ainevahetus: riiklik kliiniline juhend diagnoosimiseks ja raviks esmatasandi ja teisese ravi korral."
- Autorid: Riiklik Tervise ja Kliinilise Efektiivsuse Instituut (NICE)
- Väljalaskeaasta: 2020
Kasutatud kirjandus
- Dedov, II Endokrinoloogia: riiklik juhend / toim. Autor II Dedov, GA Melnichenko. I. Dedov, GA Melnichenko. - 2. väljaanne Moskva: GEOTAR-Media, 2021.
- Savelieva, GM Günekoloogia: riiklik juhend / toimetanud GM Savelieva, GT Sukhikh, VN Serov, VE Radzinsky, IB Manukhin. - 2. väljaanne Moskva: GEOTAR-Media, 2022.

