Artikli meditsiiniline ekspert
Uued väljaanded
Põlveliigese osteofüüdid
Viimati vaadatud: 29.06.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
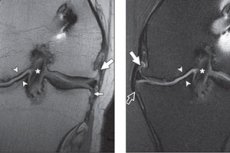
Liigespinna piirkonnas esinevaid luukasvajaid, mis sageli esinevad ogade ja teravate eendite kujul, nimetatakse osteofüütideks. Põlveliigese osteofüüdid põhjustavad põlves tugevat valu, mis peaaegu ei reageeri valuvaigistite kasutamisele. Osteofüütide teke on seotud luukoe patoloogiliste muutustega. Marginaalsed osteofüüdid on põlve ja teiste diartrodiaalsete liigeste osteoartriidi sagedane tunnus. Need luukasvajad moodustuvad luuümbrises kõhre ja luu ühenduskohas diartrodiaalsetes liigestes, mis on kaetud sünoviaalmembraaniga. [ 1 ], [ 2 ] Ravi on pikk ja mõnikord üsna keeruline, kombineeritud.
Epidemioloogia
Maailma Terviseorganisatsiooni statistika kohaselt kannatavad põlveliigese osteofüüdid sagedamini 35-aastastel ja vanematel patsientidel. Spetsialistid selgitavad seda suundumust põlvede liigse koormuse ja suurenenud füüsilise aktiivsusega.
Selle patoloogia levimus tööstusriikides on umbes 30–60%.
Haiguse kõige silmatorkavam ja sagedasem sümptom, millega patsiendid pöörduvad arstide poole, on põlve liigutamisel äge valu.
Umbes 20–30%-l inimestest võivad osteofüüdid esineda ilma igasuguste sümptomiteta. Mõnede aruannete kohaselt esinevad osteofüüdid enam kui 80%-l üle 79-aastastest inimestest, kusjuures diagnoositakse vaid 13%-l neist.
Meestel on põlve osteofüütidega seotud sümptomite avaldumine varases eas vastuvõtlikum. Naispatsientidel on kliiniline pilt aga selgem.
Osteofüütide olemasolu on üks gonartroosi (põlveliigese osteoartriidi) diagnostilistest kriteeriumidest. Umbes 13%-l naistest ja 10%-l meestest vanuses 60 aastat ja vanemad esineb sümptomaatiline põlveliigese osteoartriit. Sümptomaatilise põlveliigese osteoartriidiga inimeste osakaal suureneb tõenäoliselt rahvastiku vananemise ja rasvumise või ülekaalulisuse taseme tõttu üldpopulatsioonis. [ 3 ]
Põhjused põlve osteofüüdid
Põlveliigese osteofüüdid tekivad luu ümberehituse tagajärjel mingi patoloogilise protsessi käigus. Osteoartriit ja sellega seotud muutused kahjustavad kõhre, mille all luu asub. See mõjutab negatiivselt luukoe kaitset. Selle tulemusena suureneb koormusrõhk luule, seda mõjutavad patoloogilised muutused. Käivituvad kompenseerivad mehhanismid, luukude pakseneb ja koormuse all tekivad osteofüüdid.
Kiirendada patoloogia kulgu:
- Kaugelearenenud gonartroos;
- Vanem iga ja sellega kaasnevad muutused;
- Luu hüpermineraliseerumine.
Kuid põlveliigese osteofüütid ei ole alati tingitud patoloogilistest protsessidest ja võivad toimida ühe tunnusena vanusega seotud muutustest luu- ja liigeseaparaadis.
Haiguse kujunemises ja progresseerumises osalevad nii üldise kui ka spetsiifilise mõjuga tegurid. Seega mõjutavad põlveliigesed kõige sagedamini ülekaalu, sünoviiti ja sääreluu subhondraalsete kahjustuste mõjul.
Riskitegurid
Regulaarne koormus põlveliigesele viib järk-järgult degeneratiivsete protsesside alguseni, liigese kõhrekoe kulumiseni. Kui samaaegselt esinevad sellised tegurid nagu vanus üle 30 aasta, liigesevigastused, jala patoloogiad (deformatsioonid jne), ebamugavate jalanõude kandmine, suureneb negatiivne mõju põlve luustruktuuridele mitu korda.
Liigeskudede kulumise käigus suureneb koormus otse põlveliigesele ja sidemete aparaadile, mis toob kaasa sidemete paksenemise, suurenenud hõõrdumise ja selle tagajärjel osteofüütide kasvu.
Degeneratiivsed muutused algavad suhteliselt noores eas. Enamasti on see aeglaselt arenev patoloogia, mis vaevu endast märku annab, kuni kasvajad hakkavad närvistruktuure mõjutama.
Degeneratiivsete protsesside kiirendamiseks võivad olla järgmised tegurid:
- Lihas-skeleti süsteemi kaasasündinud tunnused;
- Toitumisalased omadused;
- Eluviis, halvad harjumused;
- Traumaatilised vigastused, sealhulgas spordi ülekoormus, liiklusõnnetused jne.
Põlveliigese osteofüütide ilmnemise kõige sagedasemate tegurite hulgas on osteoartriit, mis sageli aitab kaasa patoloogia tekkele üle 55-aastastel patsientidel.
Pathogenesis
Marginaalsete osteofüütide moodustumine algab kondrogeneesi düsregulatsiooniga, mis hõlmab luuümbrises paiknevate kondrogeensete rakkude diferentseerumist, mille tulemuseks on kõhretaolise struktuuri, mida nimetatakse kondrofüüdiks, moodustumine. Seejärel läbib kondrofüüt luustumise, moodustades kondroosteofüüdi, ja kogu struktuur muutub lõpuks luuks, moodustades osteofüüdi. [ 4 ], [ 5 ] Patoloogilised luukasvud ilmnevad luuümbriskihi, sidemete aparaadi ja teiste põlveliigesega külgnevate kudede luustumisprotsesside taustal. Skeleti normaalses olekus osteofüüdid ei kasva.
Probleem mõjutab peamiselt suuri liigeseid, nagu küünarnukid, õlad, pahkluud, põlved ja puusad. Samuti võivad mõjutatud olla selgroolülid, ribiliigesed ja rangluud.
Patogeneetilise suuna järgi liigitatakse osteofüüdid järgmistesse tüüpidesse:
- Posttraumaatiline - tekib pärast traumaatilist vigastust, millega kaasneb luuümbrise irdumine või luumurrud. Protsess aktiveerub eriti siis, kui nakkustekitajad sisenevad kudedesse - eriti see toimub avatud luumurdude korral.
- Degeneratiivselt-düstroofne - areneb liigesekõhre intensiivse hävimise taustal koos kõhrealuse luu kahjustusega. Näiteks on põlve deformeeriv artroos piiratud liikumisulatusega.
- Postinflammatoorne - tekib põletikuliste reaktsioonide tõttu, sealhulgas tuberkuloosi, osteomüeliidi, reumatoidartriidi, brutselloosi jms taustal.
- Süsteemne, endokriinne - seotud teatud skeleti muutustega, endokriinsete häiretega. Näiteks osteofüütide teke akromegaaliaga patsientidel.
- Kesknärvisüsteemi kahjustustest tingitud osteofüüdid - tekivad siis, kui liigesekudede närvide innervatsioon on häiritud.
- Järelkoormus - moodustub füüsilise ülekoormuse tõttu periosteumi kokkupuutepiirkonnas kinnitatud lihaskonna kokkutõmmetele.
- Osteofüüdid, mis tekivad liigeskapsli mikrokahjustuse või selle kokkusurumise tõttu liigespindade vahel äkilise liikumise aktiivsuse perioodidel.
Kuigi marginaalsed osteofüüdid on osteoartriidiga patsientidel kõhrekahjustuste esinemise tundliku ja varajase märgina tuvastatud, on osteofüütide täpne patogenees alles hakanud mõistma. Osteofüütide moodustumise ajal esinevad tsütomorfoloogilised leiud ja geeniekspressiooni mustrid sarnanevad luumurru paranemise ja endokondraalse kasvuplaadi luustumise omadega. [ 6 ] Hiljuti on näidatud, et osteofüütide moodustumine ja kõhrekahjustuste esinemine on füüsiliselt sõltumatud nähtused. [ 7 ] Varem avaldatud uuringud on näidanud, et osteofüütide kasv on tingitud tsütokiinide vabanemisest kahjustatud kõhrest, mitte mehaanilistest toimetest liigesekapslile, et sünoviaalkoel on oluline roll osteofüütide moodustumise regulatsioonis ja et eksogeenselt manustatud tsütokiinid võivad osteofüütide moodustumist indutseerida või pärssida. [ 8 ], [ 9 ], [ 10 ]
Kaks tsütokiini, millel on keskne roll kondrogeneesi algatamises, mis on osteofüütide moodustumise esimene etapp, on transformeeriv kasvufaktor beeta (TGF-β) ja luu morfogeneetiline valk-2 (BMP-2). TGF-β ja BMP-2 esinevad suurtes kontsentratsioonides osteofüütides, mis on saadud põlve- ja puusaliigese osteoartriidiga patsientidelt [ 11 ], [ 12 ], samuti loomade sünoviaalvedelikus pärast ägedat kõhrekahjustust. [ 13 ] On näidatud, et TGF-β ja BMP-2 indutseerivad kondrogeneesi in vivo otse loomade põlveliigesesse süstimise teel ja in vitro eksogeense süstimise teel mesenhümaalsetesse rakkudesse kultuuris, samas kui nende tsütokiinide inhibiitorid on leitud kondrogeneesi ennetavat. [ 14 ], [ 15 ]
Sümptomid põlve osteofüüdid
Osteofüütide esimesteks tunnusteks on regulaarne valu ja liigeste krõmpsutamine. Tähelepanuväärne on see, et haiguse raskusaste röntgenpildil ei vasta alati sümptomite intensiivsusele. On juhtumeid, kus põlveliiges oli märkimisväärne kahjustus, kuid kliinilised ilmingud praktiliselt puudusid. Esineb ka vastupidiseid olukordi, kus röntgenpildil on patoloogilised muutused väikesed, kuid sümptomid on erksad ja mitmetahulised.
Osteofüütide endi suurus on olulisem kui liigesevahe suurus.
Põlveliigese osteoartriidiga patsientidel:
- Luukoe kasvud suurendavad oluliselt kroonilise valusündroomi riski;
- Nii osteofüütide suurus kui ka arv mõjutavad valu ilmingute tugevust;
- Osteofüütide olemasolu suurendab sidemete kahjustuse ohtu.
Muud võimalikud sümptomid:
- Tuim valu, mis kiirgub kannale, reide;
- Tuimus või kipitus kahjustatud jalas;
- Progresseeruv nõrkus jäsemetes;
- Kõnnaku muutused, lonkamine.
Sümptomid suurenevad füüsilise aktiivsusega ja vähenevad pärast rahulikku perioodi.
Kuna põlveliigese osteofüütide kliiniline pilt on sarnane mõnede teiste liigesehaigustega, on diagnoosi selgitamiseks vaja patsiente täielikult uurida.
Põlveliigese patoloogiliste kasvajate tingimuslikult spetsiifiliste tunnuste hulka võib arvata:
- Nn "käivitusvalu", mis ilmneb trepist kõndima hakkamise või laskumise hetkel, lokaliseerudes põlve anterointernaalsel pinnal (mõnikord "läheb" sääre või reie piirkonda);
- Suurenenud valu liigese painutamise hetkel;
- Mõnikord - nelipealihase lihase nõrgenemine ja atroofilised muutused, valulikud aistingud liigesepilu projektsioonipiirkonnas või periartikulaarsetes tsoonides sondeerimisel.
Paljudel patsientidel on põlve väljapoole kõverdumine ja liigese ebastabiilsus.
Etapid
Põlveliigese osteofüütide puhul eristatakse nelja peamist etappi:
- Esimest etappi iseloomustab ebamugavustunne ja kerge valu põlves, mis on seotud vähese füüsilise aktiivsusega.
- Teist staadiumi iseloomustab pikem ja intensiivsem valu, mis kaob alles pärast pikka puhkeperioodi. Mõned aktiivsed liigutused võivad olla piiratud ja põlve sondeerimisel on valu peaaegu pidev.
- Kolmandat etappi iseloomustab valu intensiivsuse märkimisväärne suurenemine. Ilmneb liigutuste jäikus hommikul.
- Neljanda staadiumiga kaasneb pidev valu põlves, mis suureneb koormusega märgatavalt. Periartikulaarsed lihased atroofeeruvad, motoorne aktiivsus on piiratud.
Vormid
Osteofüüdid suurendavad oluliselt kroonilise valusündroomi riski põlveliigeses. Kui kasvajad on suured või teravatipulised, võivad need kahjustada sidemeid, meniske. Prognoos ja kliiniliste ilmingute intensiivsus sõltuvad aga suuresti luu moodustumise tüübist.
Põlveliigese servaosteofüüdid tekivad luusegmentide servades. Sellised moodustised on kõige sagedamini põhjustatud vanusega seotud degeneratiivsetest muutustest, intensiivsest ja sagedasest koormusest põlvepiirkonnale, liigsest kehakaalust ja istuvast eluviisist.
Suured moodustised kujutavad endast otsest ohtu kahjustatud jäseme liikuvusele. Samal ajal võivad põlveliigese väikesed osteofüütid radioloogilise või tomograafilise uuringu käigus juhuslikult avastada ja ei pruugi mingeid sümptomeid avaldada.
Tüsistused ja tagajärjed
Põlveliigese osteofüüdid võivad põhjustada tüsistusi, mis sõltuvad eelkõige kasvajate suurusest, nende arvust, asukohast ja arenguastmest. Tüsistused võivad olla mõõdukad ja rasked, mõjutades patsiendi üldist tervist.
Kõige levinumate kõrvaltoimete hulka kuuluvad:
- Närvilõpmete kokkusurumine, mille tagajärjeks on tugev valu, nõrkus, sundasend ja kahjustatud jäseme liikuvuse piiratus;
- Põlve täielik immobiliseerimine;
- Degeneratiivsed protsessid, lihaste atroofia;
- Jäsemete deformatsioon.
Aja jooksul kaotab põlveliigese osteofüütidega inimene võime pikka aega füüsilist aktiivsust säilitada. Alguses on raskusi pikkade vahemaade läbimisega, seejärel lühikeste vahemaade läbimisega. Siis on vaja kasutada erinevaid tugiseadmeid (kepid, kargud jne).
Patoloogia kulg muutub eriti raskeks edasijõudnud arengujärgus, kui tekib liigese kõverus, selle funktsiooni häire. Jäseme pikkus muutub, tekivad probleemid kõndimisega. Liigesepilu järkjärguline ahenemine viib põlveblokaadini. Samal ajal tekivad artriit, reaktiivne sünoviit jne. Kõige ebasoodsamas arengus tekib anküloos - täielik liikuvuse kaotus liigespindade sulandumise tõttu mitteelastse kiulise koe kasvuga. Vereringe on häiritud, kannatab kudede toitumise ja hapnikuga varustamine, mis olukorda ainult halvendab.
Liigeste funktsiooni halvenedes jaotub koormus kogu lihasluukonnale ebaühtlaselt. Ülekoormatud segmendid läbivad ka patoloogilisi muutusi, mis süvendavad patsiendi seisundit veelgi. Võivad tekkida jalgade ja selgroo deformatsioonid, vaagna nihestus jne.
Lisaks, ravi puudumisel tekivad bursiit, müosiit, osteonekroos jne. Peaaegu kõik lihasluukonna struktuurid kannatavad ja inimene muutub puudega.
Diagnostika põlve osteofüüdid
Puuduvad ainult põlve osteofüütidele omased laboratoorsed väärtused. Siiski on siiski ette nähtud uuringud, eelkõige:
- Diferentsiaaldiagnoosis (tuleks märkida põletikuliste muutuste puudumine üldises vereanalüüsis, tsüklilise tsitrulliinpeptiidi antikehade puudumine, normaalne kusihappe sisaldus veres);
- Konkreetse ravimeetodi tõenäoliste vastunäidustuste kindlakstegemiseks (kliinilised vere- ja uriinianalüüsid, vere keemiline analüüs);
- Põletikulise reaktsiooni välistamiseks (erütrotsüütide settereaktsiooni ja C-reaktiivse valgu hindamine).
Sünoviaalvedeliku analüüs tehakse sünoviidi ja artriidi kahtluse korral. Üldiselt on mittepõletikuliste osteofüütide korral sünoviaalvedelik selge, steriilne ja mõõdukalt viskoosne.
Instrumentaalne diagnostika on selles olukorras pigem indikatiivne. Sellisel juhul peetakse kõige kättesaadavamaks ja informatiivsemaks meetodiks röntgenograafiat, mis võimaldab tuvastada liigesevahe ahenemist, osteofüütide otsest esinemist ja subhondraalset skleroosi.
Liigesevahe laiust mõõdetakse kõige kitsamas kohas. Põlveliigese norm on 6–8 mm. Sõltuvalt ahenemise astmest ja osteofüütide ulatusest määrab arst patoloogilise protsessi radioloogilise staadiumi:
- Küsitavad radioloogilised ilmingud (ahenemine puudub või on vähene, osteofüüdid ilmuvad väikeste pealiskaudsete teravnemiste kujul).
- Manifestatsioonid on minimaalsed (kitsenemine on väike, osteofüüdid on üksikud liigesservade piirkonnas).
- Manifestatsioonid on mõõdukad (mõõdukas kitsenemine, väljakasvud ei ole isoleeritud väikesed, esinevad subhondraalse osteoskleroosi tunnused ja liigespindade kerge kõverus).
- Manifestatsioonid on intensiivsed (kitsenemine on väljendunud, väljakasvud on mitmekordsed ja suured, esinevad subhondraalse osteoskleroosi ja luuepifüüside moonutuse tunnused).
Põlveliigeste röntgenülesvõte tehakse standardtehnika järgi, kasutades sirget/tagumist projektsiooni ja passiivset painutamist (mõlemad põlved peavad olema kontaktis kassetiga ja samas tasapinnas puusaliigeste, põlvekedra ja suurte varvaste otstega). Tavaliselt piisab ühest radioloogilisest uuringust. Korduvad röntgenülesvõtted on vajalikud, kui arst kahtlustab mõne muu haiguse kinnitumist, kui plaanitakse kirurgilist operatsiooni liigesepiirkonnas.
Muud võimalikud instrumentaalsed uuringud hõlmavad järgmist:
- MRI;
- KT-uuring;
- Ultraheli;
- Radioloogiline densitomeetria.
Põlveliigese sünoviidi avastamisel tehakse liigese punktsioon sünoviaalvedeliku eemaldamisega koos edasise analüüsiga, et teha kindlaks põletikuliste kristalliliste protsesside olemasolu.
Artroskoopia on pindmiste kõhrekahjustuste avastamisel tundlikum kui magnetresonantstomograafia (MRT). [ 16 ], [ 17 ] Siiski on tagumistes reieluu kondüülides olulisi piirkondi, mis on artroskoopia eest varjatud ja seetõttu on neid MRT-ga parem hinnata. [ 18 ]
Radiograafil avastatud marginaalsete osteofüütide valepositiivsete tulemuste määr ulatub patellofemoraalse luuüdi puhul 53%-ni, mediaalse luuüdi puhul 44%-ni ja lateraalse luuüdi puhul 33%-ni, kui võrdlusstandardina kasutati artroskoopiat [ 19 ], ning ulatub patellofemoraalse luuüdi puhul 41%-ni ja sääreluu-reieluu puhul 17%-ni, kui võrdlusstandardina kasutati magnetresonantstomograafiat [ 20 ], [ 21 ].
Diferentseeritud diagnoos
Tavaliselt diagnoositakse põlveliigese osteofüüte radioloogilise uuringu käigus ilma suuremate raskusteta.
Diferentsiaaldiagnoosi osana kasutatakse selliseid kriteeriume nagu piiratud motoorsete võimete tuvastamine, valu põlve passiivse sirutamise ja painutamise ajal, samuti radioloogiliste muutuste olemus:
- Liigese vahe kitsenemine;
- Osteofüütide kuju ja asukoha iseärasused;
- Subhondraalse skleroosi, tsüstide jne esinemine.
Põlveliiges ei pruugi esineda mitte ainult osteofüütilisi moodustisi, vaid ka enthesofüütilisi eendeid, mis on üksteisega väga sarnased. Entesofüüdid on isoleeritud luustumise tsoonid, mis paiknevad sidemete aparaadi, kõõluste ja liigesekapsli kinnituspiirkonnas luukoe külge. Põlveliiges leidub entesofüüte sagedamini põlvekedra piirkonnas - põlvekedra sideme ja 4-koronaarse reielihase kõõluse kinnituspiirkonnas. Nii osteofüüdid kui ka entesofüüdid võivad põhjustada üsna intensiivset valusündroomi.
Üldiselt tehakse diferentsiaaldiagnoos teiste teadaolevate liigesehaigustega.
Kellega ühendust võtta?
Ravi põlve osteofüüdid
Kuidas vabaneda osteofüütidest põlveliigeses? Ravimeetmed on alati kombineeritud, kasutades farmakoloogilisi ja mittefarmakoloogilisi meetodeid. Kasvajate täielik kõrvaldamine sel viisil ei ole võimalik, kuid ravi aitab edukalt kaasa valu sündroomi kõrvaldamisele, liigese funktsiooni paranemisele ja haiguse edasise progresseerumise ennetamisele.
Patsientidele on ette nähtud terapeutiline füsioteraapia: eriti soovitatavad on veeharjutused, aeroobsed harjutused, mis vähendavad edukalt põlveliigese valu intensiivsust.
Põlvevalu leevendamiseks patoloogilise protsessi väljendunud staadiumis on vaja kasutada toetavat keppi käes, mis asub kahjustatud põlve vastas. Kaugelearenenud juhtudel on soovitatav kõndida karkude või käimisraamidega.
Liigese biomehaanika häirete korral on ette nähtud supinaatorite, sisetaldade, põlvetoeste ja ortooside kandmine, mis koormavad liigest.
Olulist rolli mängib füsioteraapia, mida kasutatakse aktiivselt, eriti patoloogia algstaadiumis. Lisaks kasutatakse ka ravimeid. Esiteks räägime pikaajalistest baasravi vahenditest, mis hõlmavad kondroitiinsulfaati, glükosamiini g/h või sulfaati, nende kombinatsioone, samuti diatsereiini, Rumaloni, avokaado- või sojapreparaate, alflutopi, kondrogardi. Nendel ravimitel on akumuleeriv toime, need tuimestavad, peatavad põletiku arengut ja üldiselt aeglustavad osteofüütide ja osteoartriidi progresseerumist. Võtke neid ravimeid pikka aega, igal aastal vähemalt kuus kuud. Toime ilmneb umbes 1,5-3 kuu pärast ja pärast ravikuuri lõpetamist püsib 1-2 kuud. Selliste ravimite teine eelis on mittesteroidsete põletikuvastaste ravimite kasutamise vähenemine, mis vähendab oluliselt kõrvaltoimete tõenäosust.
Ravimaine biosaadavuse suurendamiseks võib selliseid pikatoimelisi preparaate manustada süstimise teel (intramuskulaarselt). Näiteks on Hondrogard, ravim intramuskulaarseks või intraartikulaarseks manustamiseks. Toimeaine on kondroitiin s/n koguses 100 mg/ml. Hondrogard on efektiivne ja ohutu ning intraartikulaarseid ja intramuskulaarseid süste saab vaheldumisi teha, mis aitab kaasa püsivale valu leevendamisele.
Kerge valu ja mittesteroidsete põletikuvastaste ravimite kasutamise vastunäidustuste korral on paratsetamooli edukalt kasutatud koguses, mis ei ületa 3 g päevas. Kui organismi negatiivseid reaktsioone ei esine, määratakse ravim pikaks ajaks. Kui selline ravi on ebaefektiivne, ilmnevad kõrvaltoimed, valu süveneb, tekivad põletikulised protsessid, määratakse mittesteroidsed põletikuvastased ravimid.
Oluline on arvestada, et need ravimid võivad pikaajalisel tarvitamisel põhjustada mitmeid soovimatuid kõrvaltoimeid – eelkõige seedetrakti, südame-veresoonkonna, maksa ja neerude poolt. Seetõttu toimub ravimi valik ja annuse kohandamine individuaalselt.
Põlveliigeste osteofüütide puhul on kõige olulisem järgmine lokaalne ravi:
- Esimene etapp - Diklofenaki salvi (geeli) pealekandmine kuni 1-1,5 kuud;
- Teine etapp - ketoprofeeni salv 1,5-3 kuud;
- Kolmas etapp - jälle Diklofenak 1,5-3 kuud.
Mittesteroidsete põletikuvastaste ravimite paikne vorm põhjustab harva seedetrakti, neerude ja südame-veresoonkonna kõrvaltoimeid, seega on see ohutum kui suukaudne vorm, kuigi see võib põhjustada dermatoloogilisi kõrvaltoimeid. Soovitatav on korraga kasutada põlveliigese piirkonnas kuni 10 cm paikset ainet. [ 22 ]
Kui probleem püsib ja enesetunne ei parane, kasutatakse intraartikulaarset ravi – omamoodi põlveliigese osteofüütide ravi ilma operatsioonita. Kortikosteroide süstitakse kahjustatud põletikulisse liigesesse, mitte rohkem kui 1-2 korda aastas ühte liigesesse. Kasutatakse triamtsinolooni (20 kuni 40 mg), metüülprednisolooni (20 kuni 40 mg), betametasooni (2 kuni 4 mg). Kui liigeses põletikuline protsess puudub, manustatakse hüaluroonhappe preparaate. Nende toime on samuti kumulatiivne, kuid see püsib kuus kuud kuni aasta.
Kui see ravi on ebaefektiivne, asendatakse ravi opioidvaluvaigistite või antidepressantidega. Tramadooli kasutatakse lühiajaliselt tugeva valu korral. Algselt on ette nähtud 50 mg päevas, seejärel vajadusel annust suurendatakse (kuni 200-300 mg päevas).
Antidepressantidest on duloksetiin kõige sobivam, kuna see leevendab edukalt valu, kõrvaldab jäikust ja parandab mõnevõrra põlve osteofüütidega patsientide elukvaliteeti.
Kui ka ülaltoodud ravi osutub ebaefektiivseks, kaalutakse operatsiooni.
Füsioteraapia
Kõigile põlveliigese osteofüütidega patsientidele (kui vastunäidustusi pole) näidatakse füsioteraapiat:
- Krüoteraapia (eriti kui esineb põletikulise reaktsiooni tunnuseid);
- Kuumtöötlus;
- Perkutaanne elektroneurostimulatsioon;
- Ultraheli teraapia;
- Laserteraapia;
- Nõelravi, massaaž, terapeutilised vannid (mudaravi, radoon, sulfiidivannid).
Taimne ravi
Fütoteraapiat kasutatakse osteofüütide puhul aktiivselt üldise konservatiivse ravi taustal. Tuleb meeles pidada, et farmakoteraapiat ei ole võimalik täielikult asendada taimse raviga. Lisaks on isegi ravimtaimedel oma vastunäidustused, seega tuleks teatud preparaatide kasutamine arstiga kooskõlastada.
Soovitame pöörata tähelepanu järgmistele rahvameditsiini retseptidele:
- Kasepungadel põhinev keetmine. Üks supilusikatäis kuivatatud kasepungi valatakse 1 liitri keeva veega ja pannakse 30 minutiks madalale kuumusele. Seejärel eemaldatakse keetmine tulelt, kaetakse kaanega ja hoitakse jahtumiseni. Ravimit võetakse 200 ml kolm korda päevas.
- Okaspuuvannid. Noorte mändide rohelised männipungad keedetakse keeva veega, keedetakse pool tundi madalal kuumusel, lastakse jahtuda, filtreeritakse ja lisatakse keetmine vanni (umbes 2-3 liitrit vanni kohta).
- Kummeli vannid. 100 g kuivatatud kummeliõisi ja -lehti lastakse 60 minutit tõmmata 2 liitris keevas vees. Infusioon lisatakse vanni.
- Kastani tinktuur. Purustatud hobukastani kuivatatud viljad, 20 g purustatud toorainet valatakse 0,4 liitri alkoholiga. Lastakse nädal aega tõmmata, filtreeritakse. Kasutatakse hõõrumiseks ja kompresside tegemiseks kahjustatud põlveliigesele.
- Musta redise kompress. Juurvili kooritakse, hõõrutakse jämeda riiviga, pannakse marlile ja kantakse kahjustatud põlvele kompressi kujul. Mähitakse. Seisab mitu tundi (efektiivselt kasutatakse öösel).
- Leedrimarjade keed. Vala 30 g leedrimarju 200 ml veega, lase keema tõusta ja eemalda tulelt. Hoia kaane all kuni jahtumiseni, filtreeri. Jaga saadud segu kolmeks osaks ja joo kolm korda päevas.
Nagu eespool mainitud, kasutatakse eduka ravi saavutamiseks taimseid ravimeid koos raviarsti poolt määratud ravimite ja füsioteraapiaga. Ainult sel juhul on võimalik saavutada tervise püsiv paranemine. Samuti tuleb märkida, et sellise efekti saavutamiseks kulub aega. Seetõttu peate olema kannatlik ja järgima rangelt arstide soovitusi.
Kirurgiline ravi
Põlveliigese osteofüütide tehniline eemaldamine on võimalik nn artroskoopilise debridemendi abil. Kirurg teeb kahjustatud liigese piirkonnas paar punktsiooni, sisestab õhukesed kateetrid, mis on varustatud kaamera, valgustuse ja instrumentidega. Vajaliku tööriista abil "lihvib" spetsialist liigese pinda.
Tuleb mõista, et selline operatsioon ei ole alati näidustatud ja selle tulemused on sageli lühiajalised. Koorikkahjustuste eemaldamist praktiseeritakse:
- 1. või 2. staadiumi osteoartriidi korral (mitte enam);
- Säilinud põlvefunktsiooniga;
- Kui alajäseme telg on normaalne või hälbinud vähem kui 5´;
- Endoproteesi või korrigeeriva osteotoomia näidustuste puudumisel.
Täiustatud juhtudel, kui on puude oht, tehakse artroplastikat ja endoproteese.
Endoproteesimise käigus taastab kirurg liigese kahjustatud segmendid kunstlike elementide - implantaatide - abil. Selle tulemusel taastatakse jäseme telg ja paraneb liikumisulatus.
Ärahoidmine
Põlve osteofüütide tekke riski vähendavad oluliselt sellised tegurid nagu:
- Füüsilise aktiivsuse mõõdukus, liigeste liigse koormuse vältimine;
- Töökohtade piisav korraldus, regulaarne treening, kõndimine, ujumine;
- Õigeaegne pöördumine arsti poole nakkushaiguste ja muude haiguste korral;
- Kaalu kontroll;
- Alumiste jäsemete traumade vältimine.
Kui avastatakse osteofüütide kahtlaseid märke, tuleb ravi alustada mida varem, seda parem. Oluline on pöörduda viivitamatult arsti poole, läbida läbivaatus ja läbida kogu vajalik raviprogramm.
Ei tohiks unustada, et liigeste tervisele kõige kasulikum toitumine on tasakaalustatud toitumine. Lihasluukond peab saama piisavas koguses kõiki vajalikke aineid. Lisaks tuleks road korralikult läbi küpsetada, ilma pikaajalise kuumtöötlemise ja praadimiseta. Soovitatav on kasutada värskeid köögiviljatooteid, aurutatud või küpsetatud roogasid, hautatud vähese vedeliku lisamisega.
Teine osteofüütide tekke ennetamise peamine põhimõte on joogivee režiimi järgimine. Täiskasvanu peaks jooma umbes poolteist liitrit puhast joogivett päevas, välja arvatud tee, kohv ja muud joogid. Jooge vett hommikul pärast ärkamist, pool tundi enne sööki ja enne füüsilist koormust.
Liigeste toidu "vaenlased": kohv ja tugev tee, hapuoblikas ja spinat, loomsed rasvad ja rups, maiustused ja alkohol, kunstlikud lisandid (stabilisaatorid, maitsetugevdajad jne), transrasvad ja rafineeritud toiduained.
Prognoos
Arvukad kliinilised uuringud on näidanud, et radiograafial tuvastatud marginaalsed osteofüüdid on kõige tundlikum, kuid kõige vähem spetsiifiline märk kõhrekahjustuste esinemise ennustamiseks samas põlveliigese piirkonnas. [ 23 ]
Põlveliigese väljakasvud ravimata jätmisel võivad põhjustada mitmeid tüsistusi, mis sõltuvad patoloogiliste muutuste tekke kiirusest ja astmest ning osteofüütide asukoha iseärasustest. Sellised tüsistused võivad olla nii mõõdukad kui ka väljendunud, mõjutades erinevaid funktsioone ja seisundeid.
Kõige sagedamini viib ravi puudumine liigese funktsiooni järkjärgulise piiramiseni kuni põlve immobiliseerimiseni, närvilõpmete kokkusurumise tagajärjel tekkiva tugeva valu ilmnemiseni ja liikumise (liikuvuse) piiramiseni.
Üldiselt ei ole patsientide prognoos alati üheselt mõistetav ja sama. See sõltub suuresti ravimeetmete õigeaegsusest ja pädevusest ning organismi individuaalsetest omadustest. Prognoosi suhtelise soodsuse kohta saab öelda, kui inimene otsib arstiabi patoloogia algstaadiumis, järgib kõiki arstide soovitusi, sealhulgas kohandab elustiili ja toitumist. Vastasel juhul põlveliigese osteofüüdid progresseeruvad, patsiendi seisund halveneb järk-järgult kuni puudeni. Lihas-skeleti süsteemi tervise säilitamise peamine samm on regulaarsed tervisekontrollid, mis võimaldavad tuvastada tõenäolisi häireid arengu algstaadiumis.
Põlve osteofüüdid ja armee
Osteofüüdid on tavaliselt sekundaarsed ja on tingitud mõnest muust kehas toimuvast patoloogilisest protsessist - eriti osteoartriidist. Kui diagnoosimisel ilmnevad liigesstruktuuride degeneratiivsed muutused, määravad arstid sobivad ravimeetmed. Sõltuvalt hävimise astmest ja koe muutustest, kliinilise pildi intensiivsusest ja patoloogia mõjust konkreetse patsiendi üldisele seisundile otsustab arstlik komisjon tema teenistuse võimalikkuse või võimatuse armees.
Isiku teenistuskõlbmatuks tunnistamine on võimalik:
- Kui põlveliigese osteofüütid on mitmekordsed, millega kaasneb tugev valusündroom ilma ravile reageerimata;
- Kui esineb tugev liikumispiirang, liigeste turse, liigeste kõverus, mis nõuab spetsiaalsete seadmete ja jalanõude kandmist.
Kui patoloogilised muutused püsivad pikka aega ja ravi ei anna positiivset tulemust, võib ajateenija saada terviseprobleemide tõttu vabastuse.
Selleks, et sõjaväekomisjoni esindajad saaksid langetada sobiva otsuse, peab ajateenija esitama kogu vajaliku meditsiinilise dokumentatsiooni, sealhulgas diagnostilised tulemused (röntgen, MRI), ärakirjad, vaatluslehed, avaldused jne, samuti dokumendid, mis kinnitavad ajateenija regulaarset ravi haiglates.
Kõige sagedamini põlveliigese osteofüütidega muutub armees teenimine võimatuks:
- Kui kõhre on oluliselt hävinud, on liigesepilu maksimaalne ahenemine koos liigese funktsionaalsuse piiramisega;
- Kui avastatakse teiste liigeste progresseeruv deformeeriv osteoartriit.
Sümptomite puudumisel ja kahjustatud põlve normaalse funktsiooni korral määratakse ajateenijale staatus "sõjaväeteenistuseks sobiv".
Kui arstliku komisjoni läbimise ajal leitakse ajateenijal äge põletikulise haiguse staadium, määratakse talle sobiv ravi ja antakse ajutine edasilükkamine, sealhulgas järgnev taastusravi etapp.

