Artikli meditsiiniline ekspert
Uued väljaanded
Erütrotsütoos makrotsütoos
Viimati vaadatud: 29.06.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
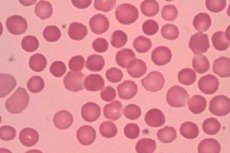
Makrotsütoos on meditsiiniline termin, mis kirjeldab seisundit, mille korral punaste vereliblede ehk punaste vereliblede tase on normist kõrgem ja need on suurenenud. Seda saab määrata punaste vereliblede keskmise mahu (MCV) abil, mida mõõdetakse femtoliitrites (fL).
Põhjused makrotsütoos
Siin on mõned makrotsütoosi kõige levinumad põhjused:
- B12-vitamiini (kobalamiini) ehk foolhappe puudus: need vitamiinid on olulised DNA normaalseks moodustumiseks punastes verelibledes. B12-vitamiini või foolhappe puudus võib põhjustada punaste vereliblede ebanormaalset arengut ja sellest tulenevalt makrotsütoosi.
- Alkoholi kuritarvitamine: Liigne alkoholitarbimine võib mõjutada punaste vereliblede moodustumist ja põhjustada makrotsütoosi.
- Krooniline maksahaigus: Maksahaigus, näiteks tsirroos või alkohoolne hepatiit, võib mõjutada punaste vereliblede moodustumist ja funktsiooni.
- Hemolüütiline aneemia: see on aneemiate rühm, mille puhul punased verelibled hävivad kiiremini kui neid toodetakse. See võib põhjustada makrotsütoosi.
- Hüpotüreoos (kilpnäärme madal talitlus): kilpnäärmehormoonide puudus võib mõjutada punaste vereliblede moodustumist ja põhjustada makrotsütoosi.
- Müelodüsplastilised sündroomid: see on haruldaste hematopoeetiliste häirete rühm, mis võib viia makrotsütoosini.
- Ravimid: Mõned ravimid, näiteks tsütostaatikumid ja krambivastased ained, võivad kõrvaltoimetena põhjustada makrotsütoosi.
- Geneetilised tegurid: Haruldased pärilikud haigused võivad põhjustada makrotsütoosi.
Oluline on märkida, et makrotsütoos võib olla märk ka muudest haigusseisunditest, seega on selle avastamisel oluline pöörduda arsti poole täiendavate uuringute tegemiseks ja põhjuse väljaselgitamiseks. Makrotsütoosi ravi sõltub algpõhjusest.
Sümptomid makrotsütoos
Makrotsütoos iseenesest ei pruugi alati sümptomeid avaldada, eriti kui see on kerge ja sellega ei kaasne muid verehaigusi. Makrotsütoosi kaugelearenenud juhtudel või kui see esineb koos teiste seisunditega, võivad siiski esineda järgmised nähud ja sümptomid:
- Nõrkus ja väsimus: Suurenenud punased verelibled võivad hapniku transportimisel olla vähem tõhusad, mis võib põhjustada nõrkuse ja väsimuse tundeid.
- Naha ja limaskestade kahvatus: Makrotsütoosiga võib kaasneda aneemia, mis võib viia naha ja limaskestade kahvatuseni.
- Õhupuudus: suurenenud, kuid vähem funktsionaalsete punaste vereliblede tõttu kehas hapnikupuudus võib põhjustada õhupuudust.
- Pearinglus ja peavalud: Hapnikupuudus võib põhjustada ka pearinglust ja peavalu.
- Põhihaiguse tunnused: Kui makrotsütoosi põhjustab mõni muu haigusseisund, võivad esineda selle haigusseisundi sümptomid. Näiteks kui makrotsütoos on seotud B12-vitamiini puudulikkusega, võivad esineda selle puudulikkusega seotud sümptomid, nagu tuimus ja motoorse koordinatsiooni probleemid.
- Maksahaiguse sümptomid: Kui makrotsütoos on seotud maksahaigusega, võivad selle seisundiga kaasneda sümptomid, nagu kollatõbi ja kõhuvalu.
- Muud sümptomid: Sõltuvalt makrotsütoosi algpõhjusest ja teiste kaasuvate haiguste esinemisest võivad ilmneda ka muud sümptomid.
Diagnostika makrotsütoos
Makrotsütoosi diagnoosimine algab füüsilise läbivaatuse ja laboratoorsete testidega, et määrata vere punaliblede (punaste vereliblede) tase ja suurus. Siin on mõned põhietapid, mis võivad diagnostilise protsessi hulka kuuluda:
- Kliiniline läbivaatus: Arst viib läbi üldise füüsilise läbivaatuse ja räägib patsiendiga tema haigusloost ja perekonna ajaloost ning makrotsütoosiga seotud sümptomite esinemisest.
- Vereanalüüs: Peamine diagnostiline meetod on vereanalüüs. Selle testi abil saab määrata hemoglobiini taset, hematokriti ja muid vereparameetreid, sealhulgas punaste vereliblede keskmist mahtu (MCV). Kui MCV on normist kõrgem (tavaliselt üle 100 fL), võib see viidata makrotsütoosile.
- Lisatestid: Makrotsütoosi põhjuse väljaselgitamiseks võib vaja minna täiendavaid laborikatseid. Näiteks B12-vitamiini ja foolhappe taseme mõõtmine võib aidata kindlaks teha, kas makrotsütoos on seotud nende vitamiinide puudusega. Punaste vereliblede kuju ja struktuuri hindamiseks võidakse teha ka muid teste, näiteks perifeerse vere analüüse.
- Lisadiagnoos: Sõltuvalt leidudest ja kliinilistest sümptomitest võib olla vajalik kasutada muid diagnostilisi meetodeid, näiteks haridustomograafiat (KT) või ultraheli, et välistada või kinnitada alghaiguse esinemist.
- Põhihaiguse hindamine: Kui makrotsütoosi põhjustab mõni muu haigusseisund, on oluline seda seisundit edasi hinnata ja ravida.
Diagnoos hõlmab nii laborikatseid kui ka kliinilist hindamist, et teha kindlaks põhjus ja määrata sobiv ravi. Kui diagnoos on pandud, töötab arst välja raviplaani, mis võib olenevalt konkreetsetest asjaoludest hõlmata vitamiinipuuduse korrigeerimist, põhihaiguse ravi või muid meditsiinilisi meetmeid.
Kellega ühendust võtta?
Ravi makrotsütoos
Makrotsütoosi ravi sõltub otseselt selle algpõhjusest. Kuna makrotsütoos on sümptom, mitte iseseisev haigus, hõlmab edukas ravi punaste vereliblede (punaste vereliblede) suuruse suurenemise aluseks oleva meditsiinilise seisundi või teguri tuvastamist ja korrigeerimist. Siin on mõned võimalikud lähenemisviisid makrotsütoosi raviks:
- Vitamiiniasendus: Kui makrotsütoosi põhjustab B12-vitamiini või foolhappe puudus, võib ravi hõlmata nende vitamiinide asendamist. Seda saab teha spetsiaalsete ravimite võtmise või toitumise muutmise abil.
- Põhihaiguse ravi: Kui makrotsütoos on mõne muu haigusseisundi, näiteks kroonilise maksahaiguse, hüpotüreoidismi või hemolüütilise aneemia tagajärg, peaks ravi olema suunatud selle põhihaiguse korrigeerimisele.
- Ravimite muutused: Kui makrotsütoos on seotud teatud ravimite võtmisega, võib arst kaaluda ravimi või annuse muutmist.
- Vereülekanded: Mõnel juhul, eriti raskete makrotsütoosi vormide korral, võib hemoglobiinitaseme parandamiseks ja sümptomite leevendamiseks olla vajalik perioodiline vereülekanne.
- Lisameetmed: Makrotsütoosi sümptomite, näiteks õhupuuduse või pearingluse raviks võib kasutada sümptomaatilisi meetmeid, näiteks hapnikravi.
Oluline on märkida, et ravi edukus sõltub nii algpõhjuse kui ka patsiendi individuaalsete omaduste kindlakstegemisest.
Prognoos
Makrotsütoosi prognoos sõltub selle algpõhjusest ja sellest, kui edukalt seda kontrolli all hoida või ravida saab. Enamikul juhtudel on makrotsütoosi edukalt kontrolli all hoida või ravida, eriti kui selle põhjus on seotud B12-vitamiini või foolhappe puudusega, mida saab korrigeerida dieedi ja/või ravimitega.
Siiski on oluline märkida, et makrotsütoos võib olla märk ka muudest tõsisematest meditsiinilistest seisunditest, nagu hemolüütiline aneemia, maksahaigus, hüpotüreoidism või müelodüsplastilised sündroomid. Sellistel juhtudel sõltub prognoos põhihaiguse omadustest ja raskusastmest.
Kui makrotsütoosi põhjustavad muud seisundid, võib nende seisundite edukas ravi või ravi parandada prognoosi ja vältida edasisi tüsistusi. Oluline on konsulteerida arstiga ja järgida tema ravi- ja hooldussoovitusi.
Prognoos võib sõltuda ka patsiendi individuaalsetest teguritest, nagu vanus, üldine tervislik seisund ja teiste kaasuvate haiguste olemasolu. Seetõttu on täpsema prognoosi saamiseks vajalik põhjalik läbivaatus ja arstiga konsulteerimine.

