Artikli meditsiiniline ekspert
Uued väljaanded
Puusaliigese deformeeruv osteoartriit
Viimati vaadatud: 29.06.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
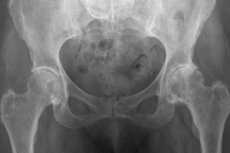
Progresseeruvate düstroofsete ja degeneratiivsete protsesside korral luu- ja liigeseaparaadis puusaliigese kõhrekahjustuste taustal diagnoosib arst koksartroosi. Selle patoloogia teine nimetus on puusaliigese deformeeriv osteoartriit. Patoloogiat iseloomustab artralgia, liigese funktsionaalse võime piiramine ja selle kõverus. Ravi on suunatud peamiselt haiguse edasise süvenemise pärssimisele ja patsiendi seisundi parandamisele. Patoloogiline protsess progresseerub aeglaselt, kuid kindlalt: võib tekkida anküloos ja liigese ebastabiilsus. [ 1 ]
Epidemioloogia
Statistika kohaselt mõjutab puusaliigese deformeeruv osteoartriit umbes 15% maailma elanikkonnast. Paljud eksperdid usuvad aga, et tegelikult on patsiente palju rohkem, sest paljudel patsientidel kulgeb patoloogiline protsess asümptomaatiliselt. Arstid märgivad, et koksartroos muutub sageli juhuslikuks leiuks - näiteks röntgenülesvõtete tegemisel mõne teise haiguse korral.
Arvatavasti haigestuvad mehed kuni viiekümnenda eluaastani veidi sagedamini kui naised (umbes 20%). See on peamiselt tingitud reieluupea osteonekroosi suurest osakaalust meestel. Pärast 50. eluaastat diagnoositakse puusaliigese deformeerivat osteoartriiti naistel sagedamini, mida saab seletada hormonaalsete muutuste ja sellega kaasneva lihasluukonna halvenemisega.
Tänapäeval on osteoartriidi olukord paljudes riikides ainult halvenemas. Spetsialistid selgitavad seda elanikkonna füüsilise aktiivsuse vähenemise ja rasvunud patsientide arvu suurenemisega.
Põhjused puusa osteoartriit
Puusaliigese osteoartriidi tekke kõige levinum põhjus on liigese koormuse ja liigese kompenseeriva "reservi" vaheline lahknevus. Patoloogia arengu otsesed "gaasipedaalid" on:
- Ülekaal;
- Pidevalt jalgadel olemine;
- Selgroo kõverus;
- Intensiivne sporditegevus (hüppamine, raskete raskuste tõstmine ja kandmine, jooksmine).
Teatud rolli patoloogia arengus mängivad ka sellised tegurid nagu ainevahetushäired, hormonaalse tasakaalu järsud muutused, puusaliigese troofilised ja vereringehäired, kõhrekoe patoloogiate geneetiline eelsoodumus, kõrge vanus, traumaatilised vigastused. Sageli esineb haigus psoriaatilise ja reumatoidartriidiga patsientidel. [ 2 ]
Riskitegurid
Puusaliigese deformeeriva osteoartriidi tekke riskifaktorid jagunevad püsivateks ja nendeks, mida saab veel mõjutada (muuta).
Püsivate tegurite hulka kuuluvad kaasasündinud või struktuurilised kõrvalekalded:
- Puusaliigese düsplaasia;
- Reieluu pea epifüseolüüs;
- Legg-Calvé-Perthesi sündroom;
- Kõhre arengu anomaaliad;
- Reieluu-atsetabulaarse impingemendi haigus.
Muudetavate tegurite hulka kuuluvad:
- Ülekaal;
- Professionaalne sport – eelkõige vigastustele kalduvad ja suure koormusega spordialad;
- Raskete esemete regulaarne tõstmine ja kandmine, seistes töötamine;
- Regulaarne kokkupuude vibratsiooniga, puusaliigese sagedane korduv koormus;
- Töö, mis hõlmab sagedast kummardamist ja kükki tegemist.
Riskirühmadesse kuuluvad nii elukutselised sportlased kui ka eakad, aga ka rasedad ja menopausi läbivad naised. [ 3 ]
Pathogenesis
Puusaliigese deformeeruv osteoartriit on patoloogia, mis põhjustab liigesekõhre koe lokaalset hävimist, millega kaasnevad muutused subhondraalses luus koos luukasvajate edasise moodustumisega mööda servi. Need patoloogilised muutused võivad olla trauma või muude kahjulike mõjude tagajärg, toimides kompenseeriva reaktsioonina. Sellise pideva löögi taustal tekib aga järk-järgult kompenseeriva mehhanismi rike - näiteks rasvunud patsientidel, kui kehakaal koormab regulaarselt haiget liigest. Liikumine liigeses muutub piiratuks ja edasi - isegi võimatuks: moodustub luu-, kõhre- ja liigeste otste kiuline sulandumine.
Liigese liikumatus võib olla tingitud traumaatilisest vigastusest (haav, killustunud luumurd, põrutus jne), infektsioonist või degeneratiivsest haigusest, patoloogiliste liigesesiseste protsesside ebaõigest ravist. [ 4 ]
Sümptomid puusa osteoartriit
Deformeeriva osteoartriidiga inimesed kurdavad peamiselt valu ja puusaliigese piiratud liikumisulatust. Üksikjuhtudel – näiteks reieluupea tsüstiliste kahjustuste korral – võib valu siiski puududa.
Valu lokaliseerimine - kubemepiirkond patoloogilise protsessi küljel, võimaliku kiiritusega alumistesse osadesse kuni pahkluuni.
Valu ja füüsilise aktiivsuse vahel on seos (välja arvatud viimane etapp, kui tegemist on püsiva kroonilise valuga). Valuaistingute intensiivsus on erinev, alates juhuslikust ebamugavusest kuni püsiva ja väljendunud sündroomini.
Patsiendi katsed ebamugavust vaigistada viivad raskuse järkjärgulise ülekandumiseni tervele jalale. Aja jooksul kajastub see kõnnakus: ilmneb lonkamine.
Teiste levinud kaebuste hulka kuulub ka puusaliigese jäikustunne, eriti esimeste sammude tegemisel pärast pikemat puhkust.Olukord on teravam, kui lisaks deformeerivale osteoartriidile põeb inimene ka reumatoidartriiti või podagrat.
Liigutused liigeses võivad olla raskendatud kuni täieliku võimetuseni neid sooritada. Tekivad stabiilsed kontraktuurid ja selgroog kõverdub nimmepiirkonna hüperlordoosiga.
Liigese funktsiooni vähenemise esimesteks märkideks on raskused jalanõude jalga panemisel, sportimisel jne. Seejärel muutub raskeks kõndimine, trepist ronimine jne. [ 5 ]
Etapid
Deformeeriva artroosi kõige tüüpilisem ilming on puusaliigese valu. Sümptomite raskusaste on tihedalt seotud haigusprotsessi arenguetapiga. Seega kaebab patsient algstaadiumis vaid kerget ebamugavust, mööduvat motoorset jäikust. Aja jooksul kliiniline pilt laieneb, valu muutub krooniliseks ja süveneb, motoorsed võimed halvenevad.
Enamik eksperte ütleb, et haigusel on kolm astet:
- I astme puusaliigese deformeeruv osteoartriit praktiliselt ei avaldu sümptomitega või on need nii nõrgad, et patsiendi tähelepanu ei köida. Kerge ebamugavustunne tekib ainult füüsilise koormuse taustal või pärast seda, mida patsiendid seostavad normaalse väsimusega. Motoorne amplituud praktiliselt ei kannata. Radioloogiline pilt näitab liigesevahe kerget ahenemist. Ravi on konservatiivne.
- II astme puusaliigese deformeeruva osteoartriidi korral kaasneb tugevnev valu, mis on eriti häiriv pärast liigesekoormust ja ilmastikutingimuste muutusi. Õhtul on eriti tunda ebamugavustunnet, täheldatakse kerget liikumispiirangut. Pärast pikka "jalgadel" olemist on patsiendil tüüpiline "pardi" kõnnak: inimene kõndides justkui kõigub vasakult paremale. Mõningaid raskusi võib tekkida kahjustatud jäseme küljele liigutamisel, jalanõude jalga panemisel. Pärast pikka istumist jalule tõustes on inimesel raske esimesi samme teha. Kui selles etapis patoloogiat ei ravita, on võimalik lihaskonna osaline atroofia, kahjustatud jäseme kerge lühenemine. Röntgenpildid näitavad puusaliigese vahe ahenemist, luukasvajate teket, niudeluu- ja reieluu pea nekroosi. Magnetresonantstomograafia võimaldab teil hinnata kõhrekoe düstroofiat ja luuosakesi liigeseõõnes. Ravi eesmärk on pärssida degeneratiivseid protsesse: see võib olla konservatiivne või kirurgiliselt minimaalselt invasiivne.
- 3. astme puusaliigese deformeeruva osteoartriidi korral esinevad väljendunud liikumishäired kuni täieliku immobilisatsioonini. Valusündroomi iseloomustab püsivus ja see ei sõltu enam füüsilisest aktiivsusest. Lisaks valule kurdavad patsiendid unetust ja sellega kaasnevat ärrituvust, depressiooni. Puusaliiges on immobiliseeritud, esineb ilmne lonkamine. Radiograafia käigus on täheldatud kõhrekoe ja reieluu pea täielikku hävimist, suurte marginaalsete kasvajate teket. Ravi on kirurgiline.
Tüsistused ja tagajärjed
Enamikul patsientidest progresseerub puusaliigese deformeeriv osteoartriit väga aeglaselt, aastate ja aastakümnete jooksul. Kui ravi alustatakse õigeaegselt, aeglustub see protsess oluliselt, mis võimaldab säilitada motoorset aktiivsust. Kui vajalikku ravi ei ole saadaval, suureneb tüsistuste oht:
- Puusaliigese ja selgroo tugev kõverus;
- Liikuvuse piiramine kuni jäseme täieliku immobiliseerimiseni (anküloos);
- Mõjutatud jala lühenemine;
- Luude deformatsioonidest.
Patsient kaotab töövõime ning mõnikord ka liikumis- ja enesehooldusvõime. Kaugelearenenud juhtudel kannatab patsiendi elukvaliteet. Võimalik on määrata puudegrupp, mis sõltub patoloogilise protsessi staadiumist ja mahust. [ 6 ]
Diagnostika puusa osteoartriit
Puusaliigese deformeerivat osteoartriiti võib kahtlustada, kui olemasolevad kaebused ja sümptomid on seotud oluliste riskiteguritega, nagu puusavigastused, rasked töötingimused, reumatoidartriit jne.
Füüsiline läbivaatus võib olla kasulik ainult osteoartriidi suhteliselt hilises staadiumis. Puusa sissepoole pöörlemise ajal süveneb kubemevalu, mõnikord esineb iseloomulikku krõmpsu liigese äärmuslikus asendis. Märgitakse kontraktuure, stabiilseid motoorseid piiranguid ja liigeste deformatsioone.
Tüüpiliste röntgenpildi ilmingute hulgas:
- Marginaalsed luukasvud;
- Kitsenenud liigesevahe;
- Atsetaabulumi ja reieluu pea subhondraalse osteoskleroosi tunnused;
- Atsetaabulumi põhja eend.
Pea osteonekroosi arengut näitavad järgmised punktid:
- Osteonekroosi fookust ümbritseb osteoskleroosi piirkond;
- Luukoe tühjeneb pea koormatud pooluse all "poolkuu" kujul;
- Osteonekrootilise fookuse kohal pea koormatud osas on muljemurd;
- Liigespind on deformeerunud;
- Kõhr on hävinud.
Lisaks radiograafiale kasutatakse ka teisi instrumentaalseid diagnostikameetodeid:
- Magnetresonantstomograafiat ja kompuutertomograafiat kasutatakse patoloogilise fookuse struktuuriliste ja muude tunnuste selgitamiseks, kahjustuse astme ja lokaliseerimise hindamiseks.
- Radionukliidide skaneerimine aitab määrata pea osteonekroosi fookust (uuring on eriti oluline sirprakulise aneemia taustal deformeeruva osteoartriidiga patsientidele).
Teisese patoloogia eristamiseks või kinnitamiseks on abistavate diagnostiliste meetmetena ette nähtud laboratoorsed testid. Erilist tähelepanu pööratakse selliste haiguste nagu podagra, süsteemne erütematoosluupus, sirprakuline aneemia, seropositiivne ja seronegatiivne reumatoidartriit välistamisele.
Diferentseeritud diagnoos
Radioloogiline ja tomograafiline uuring annab tavaliselt patoloogia kohta põhjalikku teavet, mis võimaldab õige diagnoosi panna. Üldiselt tuleks puusaliigese deformeerivat osteoartriiti eristada sellistest haigustest nagu:
- Nimmepiirkonna osteokondroos;
- Seljaaju kanali stenoos;
- Paresteetiline meralgia ehk Berngardt-Rothi tõbi (reieluu külgmise naha närvi sündroom);
- Trohhanteriit (atsetabulaarne bursiit);
- Reieluu ja vaagna metastaasid;
- Koksiit;
- Vaagna murd, reieluukaela murd;
- Fibromüalgia.
Mõnes olukorras tehakse valusündroomi allika kindlakstegemiseks anesteetikumiga intraartikulaarseid blokaade (röntgenpatoloogia puudumisel). Puusa punktsioon tehakse koos intraartikulaarse vedeliku edasise bakterioloogilise analüüsiga. Vajadusel võib soovitada biomaterjali trepanobiopsiat ja histoloogilist uuringut, nimmelülide arvuti- või magnetresonantstomograafiat.
Ravi puusa osteoartriit
Ravimeetodite hulka kuuluvad konservatiivne ravi ja kirurgiline sekkumine. Terapeutilise taktika valik sõltub sümptomite intensiivsusest, patsiendi vanusest, patoloogilise fookuse levimusest, biomehaaniliste liigesesiseste häirete raskusastmest ja osteonekrootiliste kahjustuste mahust.
Terapeutiliste protseduuride eesmärk on valu vähendamine, puusaliigese motoorse amplituudi ja funktsionaalsuse taastamine, jäsemete pikkuse normaliseerimine ning osteonekroosist kahjustatud liigese säilitamine.
Mittemeditsiinilised mõjud hõlmavad selliseid samme nagu need:
- Kehakaalu normaliseerimine;
- Füsioteraapia;
- Mõjutatud jäseme koormuse vähendamine karkude, ortopeediliste abivahendite jms abil.
Ravimiteraapia koosneb tavaliselt valuvaigistite (mittesteroidsed põletikuvastased ravimid), kondroprotektorite ja spasmolüütikumide võtmisest. Vajadusel kohandab arst baasravi – näiteks reumatoidartriidi või podagraga patsientidel. [ 7 ]
Ravimid
Ravimeid kirjutatakse välja sümptomite vähendamiseks, kahjustatud kudede taastamiseks ja järgnevate degeneratiivsete protsesside pärssimiseks. Kõige nõutumad on järgmised ravimirühmad:
- Mittesteroidsed põletikuvastased ravimid, mis leevendavad valu ja põletikulist reaktsiooni (ibuprofeen, ketorool, diklofenak, indometatsiin - tablettide, süstide, väliste preparaatide, ravimküünalde kujul);
- Kortikosteroidhormoonid, mis kontrollivad valusündroomi (kortikosteroide süstitakse sagedamini otse liigeseõõnde);
- Valuvaigistid ja spasmolüütikumid (eriti Midocalm);
- Kondroprotektorid (glükosamiin, kondroitiin jne).
Levinud ravimid, mis vajavad pikaajalist ja stabiilset kasutamist, on kondroprotektorid, mis küllastavad kõhrekoe toitainetega, pärsivad degeneratiivseid protsesse ja stimuleerivad uute rakkude kasvu. Kondroprotektorid on efektiivsemad, kui neid võtta patoloogia algstaadiumis või mõõdukas staadiumis. Vastuvõtu kuur peaks olema regulaarne ja pikaajaline (kaks kuud või rohkem).
Kui deformeeruvat osteoartriiti raskendab reieluu pea osteonekroos, täiendatakse ravi hüpolipideemiliste ainetega - näiteks:
Lovastatiin |
Maksimaalne annus on 40 mg päevas ja algannus on 10 mg päevas. Pikaajalisel kasutamisel võivad kaasneda seedetrakti häired, peavalu, unetus, pearinglus. Sellisel juhul on vaja retsepti korrigeerimiseks konsulteerida arstiga. |
Paljud eksperdid märgivad Stanozololi võtmise efektiivsust annuses 6 mg päevas.
Vasodilataatorite - näiteks prostatsükliini derivaatide - manustamisel täheldatakse soodsat kliinilist ja radioloogilist dünaamikat.
Osteoartriidi ja osteonekroosi algstaadiumis on efektiivsed:
Enoksapariin |
Madala molekulmassiga hepariin, antikoagulant, määratakse individuaalses annuses pärast trombemboolsete tüsistuste ja hemorraagiliste tagajärgede riski hindamist. Kõige sagedamini kasutatav annus on 1,5 mg/kg üks kord päevas nahaaluse süstina, keskmiselt 10 päeva jooksul arsti järelevalve all. |
Alendronaat |
Alendroonhappe preparaat, võetakse hommikul suu kaudu, 2 tundi enne hommikusööki. Soovitatav on kombineerida D-vitamiini ja kaltsiumi preparaatidega. Ravi on tavaliselt pikaajaline. Võimalikud kõrvaltoimed: ülitundlikkusreaktsioonid, kõhuvalu, kõhupuhitus, seedehäired. |
Naropin |
Harjutatakse ravimi pikaajalist süstimist kateetri kaudu epiduraalruumi anesteetikumi kontsentratsioonides (määratakse individuaalselt) nädala jooksul. See protseduur aitab vältida reieluupea kokkuvarisemist. |
Ülaltoodud ravimeid tuleb kombineerida sümptomaatilise raviga, võttes mittesteroidseid põletikuvastaseid ravimeid, kondroprotektoreid, spasmolüütikume.
Füsioteraapia
Puusaliigese deformeeriva osteoartriidi peamine soovitatav ravimeetod on lööklaineravi. Patoloogia esimese või teise astme korral võimaldab protseduur kiiresti leevendada valu, taastada liikumist, aeglustada liigeskudede hävimist ja aktiveerida taastumisprotsesse.
Infraheli sagedusega akustiliste võnkumiste mõju tungib takistamatult kahjustatud puusaliigesesse ja toimib otse põletikulise, degeneratiivse ja düstroofse protsessi fookusele, parandades vereringet ja troofikat. Ravi toimib sarnaselt intensiivse manuaalteraapiaga: paraneb kudede verevarustus, kaob stagnatsioon ja algab taastumine.
Ekspertide sõnul parandab lööklaineravi kiiresti lokaalseid ainevahetusprotsesse ja mitte ainult ei kõrvalda osteoartriidi sümptomeid, vaid kõrvaldab osaliselt ka selle arengu põhjuse. Saadud mõju on pikaajaline ja jätkusuutlik.
Füsioterapeutilist ravi on võimalik praktiseerida ka kolmanda patoloogia astme korral peamiste ravimeetmete taustal. Sellisel juhul on aga lööklaineravi sobivam puusaliigese endoproteesimisjärgse taastusravi etapis. [ 8 ]
Kirurgiline ravi
Kui deformeeriva osteoartriidiga kaasneb puusaliigese tugev kulumine, see ei allu ravimitele ja tugev valu tekib mitte ainult koormuse ajal, vaid ka rahulikus olekus, võib arst soovitada liigese kirurgilist asendamist proteesiga. Operatsioon aitab vähendada valulikke sümptomeid ja taastada funktsiooni.
Operatsiooniks ettevalmistus toimub ambulatoorselt. Manipulatsiooni käik on ligikaudu järgmine: epiduraal- või üldnarkoosis paljastatakse puusaliiges ja eemaldatakse pea koos liigesepesa pinnaga. Selle sisse implanteeritakse atsetaabulumi analoog ja sünteetilise peaga protees, mis kinnitatakse luutsemendi või muu meetodi abil. Pärast sekkumist jääb patsient vähemalt kaheks nädalaks statsionaarse jälgimise alla. Lõplik taastusravi viiakse läbi spetsiaalses kliinikus või osakonnas. Alguses pakutakse patsiendile karkudel sobivate harjutuste sooritamist ja teiseks kuuks saavutatakse puusaliigese täielik lubatud koormus.
Ärahoidmine
Ennetavad meetmed ei ole üleliigsed nii tervete puusaliigestega inimestele kui ka deformeeruva osteoartriidiga patsientidele. Patoloogia arengu ennetamiseks ja progresseerumise pärssimiseks soovitavad arstid:
- Järgige õige (täieliku, tasakaalustatud) toitumise reegleid;
- Oma kehakaalu kontrollimiseks;
- Hoidke end vormis, olge aktiivne, tehke regulaarselt hommikuvõimlemist ja jalutage pikki jalutuskäike;
- Vältige traumat, hüpotermiat.
Oluline on vältida puusaliigeste ülekoormust, ravida õigeaegselt ja kvalitatiivselt jäsemete vigastusi (verevalumid, luumurrud, nikastused) ja luusüsteemi patoloogiaid (lampjalgsus, selgroo kõverus, düsplaasiad), olla füüsiliselt aktiivne.
Prognoos
Puusaliigese deformeerivat osteoartriiti on parem ravida varajases staadiumis. Kaugelearenenud vormi on raske ravida, sageli on vaja endoproteesi. Muude võimalike tüsistuste hulgas:
- Nakkuslikud põletikulised patoloogiad;
- Istmiku- või reieluu närvi pigistamine;
- Bursiit;
- Subluksatsioon;
- Tendovaginiit.
Osteoartriidi ägenemised on seotud põletikulise protsessi perioodilisusega. Enamasti on retsidiivid aseptiline põletik, mis tekib pärast vigastusi või ülekantud haigusi. Nendel perioodidel suureneb valu, palavik, periartikulaarne turse võib häirida.
Prognoosi parandamiseks soovitavad arstid pöörduda õigeaegselt arsti poole, täita kõiki vastuvõtte ja rasvumise korral pidada dieeti. Kehakaalu vähendamine aitab leevendada kahjustatud liigest ja sümptomeid. Tasakaalustatud toitumine on aga näidustatud mitte ainult ülekaalulistele inimestele, vaid ka kõigile teistele patsientidele, kuna õige toitumine aitab parandada kõhre ja luukoe toitumist, stabiliseerida vee-elektrolüütide tasakaalu. Toitumine peaks olema vaba paljudest loomsetest ja emulgeeritud rasvadest, maiustustest, säilitusainetest, suitsutatud lihast ja marineeritud kurkidest. Kõhre taastamiseks organismis tuleks sisse tuua piisav kogus valku - näiteks valge liha, piimatoodete, munade kujul. Kollageeni olemasolu roogades on kohustuslik: eksperdid soovitavad regulaarselt tarbida igasuguseid tarretisi, želeesid, kiisleid, marmelaadi jne.
Kõik patsiendid, olenemata haiguse staadiumist, peaksid võimalikult palju leevendama kahjustatud jäseme koormust – näiteks kasutama karke, keppe ja muid ortopeedilisi abivahendeid. Degeneratiivne patoloogia, näiteks puusaliigese deformeeriv osteoartriit, on pöördumatu, kuid varajane ravi pakub paremat võimalust liikuvuse säilitamiseks.

