Artikli meditsiiniline ekspert
Uued väljaanded
Viiruslik soolatüügas: põhjused, ravi
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
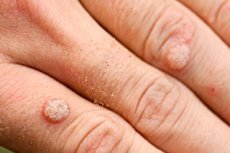
Healoomulisi kasvajaid, mis esinevad väikeste ümmarguste, lameda pinnaga moodustistena, jalgadel olevate sõlmede või terava otsaga, lihakarva moodustistena ja mis ilmuvad nahale või limaskestale, nimetatakse välimuse järgi erinevalt: tüükadeks, papilloomideks, kondüloomideks. Iga selline moodustis on viiruslik tüügas. Epiteeli proliferatsiooni protsess algab papilloomiviiruse nakkusega.
Epidemioloogia
Statistika näitab, et viiruslikke tüükaid võib leida iga kolmanda või neljanda planeedi elanikkonna esindaja nahal, olenemata soost ja rassist. HPV-nakkuse kliinilised ilmingud on täiskasvanutel sagedasemad (umbes 30%) kui lapsepõlves ja noorukieas (3–9%). Lastel esinevad peamiselt vulgaarsed tüükad, täiskasvanutel anogenitaalsed ja sugulisel teel levivate teravate kondüloomide levimus kasvab kogu maailmas.
Suuõõne papillomatoos on üsna levinud. Täiskasvanutele on tüüpilised üksikud suured kahjustused ja naised on selle patoloogia suhtes vastuvõtlikumad (60% juhtudest). Lastele ja noorukitele on tüüpilised mitmed kahjustused. Viiendik suuõõne viiruslikest tüükadest avastatakse selles elanikkonnarühmas, sagedamini 7–12-aastastel koolilastel, ja tüdrukud kannatavad selle lokaliseerimise papillomatoosi all peaaegu kaks korda sagedamini kui poisid. [ 1 ]
Põhjused viiruslik soolatüügas
Lühend HPV on tänapäeval ilmselt kõigile teada. See tähistab inimese papilloomiviirust. Selle viiruse erinevaid tüvesid on juba avastatud, umbes kakssada. Need liigitatakse viide perekonda – α-, β-, γ-, μ- ja η-papilloomiviirused ning 27 liiki. Eeldatakse, et erinevate liikide viirustele on iseloomulik teatud võime mõjutada teatud tüüpi kudesid, nn koespetsiifilisus. Näiteks kui vulgaarsed tüügased ilmuvad jalatallale, tuvastatakse μ-papilloomiviirus-1, α-papilloomiviirus-2 või γ-papilloomiviirus-4. Kaks viimast tüüpi tuvastatakse tavaliste tüükade teistes kohtades (käte tagakülg, jalad, nägu), lisaks võivad neid põhjustada HPV tüübid 26, 27, 29, 57. [ 2 ] Tavaliselt leitakse papilloomiviirusega nakatunutel aga mitmete patogeenide DNA fragmente. [ 3 ]
Nakatuse põhjuseks on terve inimese naha või limaskestade otsene kokkupuude nakatunud inimese epiteeli viirusega kahjustatud piirkondadega. Lisaks tekib infektsioon siis, kui virionid satuvad kahjustatud epiteeli pinnale. Need ei pea tingimata olema haavad või marrastused, piisab väikesest põletikust, ärritusest või märkamatutest mikropragudest. Sissetoodud viirused paljunevad ja avalduvad epiteeli liigse vohamisena sisenemiskoha lähedal. Nad ei rända mööda keha kaugematesse piirkondadesse. Kui erinevates kohtades tekib mitu nakkuskollet, viitab see pigem eneseinfektsioonile, mis on võimalik ka siis, kui samal inimesel puutuvad kokku terved ja nakatunud piirkonnad.
Väljaspool keratinotsüüte jääb virion elujõuliseks lühikest aega, kuni kolm tundi, ja seejärel niisketel rätikutel, linastel. Seetõttu pole välistatud ka leibkonna kaudu levik, kuid see juhtub äärmiselt harva.
HPV on üldiselt väga levinud ja tundub, et puutume nendega kokku sageli, kuid nagu teadlased väidavad, saab enamikul selliste kohtumiste juhtudest (nad toovad välja üle 90%) organism nakkusega ise hakkama ja me ei pruugi nakkusest isegi teada. Paljud juhtumid näitavad, et mõnikord kaovad ootamatult tekkinud üksikud tüükad sama kiiresti kui iseenesest.
Riskitegurid
Lisaks kahjustatud epiteelile on nakkuse ja haiguse arengu riskiteguriteks viiruskoormus (epiteeli basaalkihti tunginud viiruste arv), papilloomiviiruse kandjaga kontaktide sagedus ja iseloom ning nakatunud inimese immuunseisund.
Pathogenesis
Epiteeli morfoloogiliste muutuste patogeneesi võib käivitada organismi kaitsevõime vähenemine, näiteks külmetushaigus. Inimese papilloomiviirus püsib organismis pikka aega (sageli aastaid) ilma mingeid märke ilmutamata ning aktiveerub, hakates kiiresti paljunema peremeesorganismi immuunsuse vähenemise korral. Nakatunud rakus võib viirus esineda erinevates vormides: ekstrakromosomaalselt (episomaalselt) ja raku DNA-sse kinnistunud (intrasomaalselt). Esimest varianti peetakse soodsamaks.
Makroorganismis viiruse paljunemiseks soodsate tingimuste korral toimub selle mõjul keratinotsüütide hüperproliferatsioon ja tekivad nahakasvajad. Põhimõtteliselt on sellisteks seisunditeks: kõrge viiruskoormus (regulaarsed kontaktid viirusekandjatega; virionidega rikkalikult külvatud füsioloogilise vedeliku või nahahelveste sattumine haava) ja/või nõrgenenud immuunsüsteemiga inimese nakatumine. Teisel juhul piisab üksikute virionide sissetoomisest, et nahal ilmneksid kliinilised sümptomid viiruslike tüükade kujul. Viiruse paljunemine toimub integumentaarse epiteeli basaalkihi tasandil. [ 4 ]
Sellistel juhtudel võivad infektsiooni kliinilised sümptomid – viiruslikud tüükad – ilmneda üsna kiiresti. Neid põhjustavad kõige sagedamini α-papilloomiviirused tüübid 2, 27, 57; γ-papilloomiviirus-4 ja μ-papilloomiviirus-1. Palju harvemini avastatakse viiruslike tüügastega patsientidel α-papilloomiviirused tüübid 3, 7, 10, 28; γ-papilloomiviirused tüübid 65, 88, 95; η-papilloomiviirus-41. [ 5 ]
Immuunsüsteemi reaktsiooni papilloomiviiruste sisenemisele organismi ei ole piisavalt uuritud. On teada, et vastusena toodavad nakatunud patsiendid antikehi – IgM ja IgG klassi immunoglobuliine, mis on spetsiifilised viirushaigustele. Samuti arvatakse, et nõrgenenud immuunseisundiga patsientidel areneb ulatuslikum patoloogiline protsess. [ 6 ]
Sümptomid viiruslik soolatüügas
Kätel ja sõrmedel olevad viirustüükad näevad tavaliselt välja nagu väikesed ümarad kõrgendid nahapinnast, millel on kare ja mõnikord kuiv lõhenenud pind. Need on valutud, ei erine värvuselt ümbritsevast nahast või on veidi tumedamad. Nad võivad sulanduda üsna suurteks naastudeks. Sageli on nahal nähtav muljetavaldav ematüügas, mida ümbritsevad väiksemad tütartüügad. Enamasti viitavad sellised sümptomid sellele, et tegemist on tavaliste (lihtsate, vulgaarsete) viirustüügastega. Iseloomulik, kuid mitte kohustuslik tunnus on nende sümmeetriline asukoht nahavoldi või pikendus-painutusjoonte suhtes. Neid nimetatakse ka "suudlevateks" tüükadeks.
Nahakasvajate lokaliseerimine on mitmekesine. Need ilmuvad mitte ainult käte õhukesele nahale, vaid ka jalgadele, näole ning ka peopesade ja jalataldade paksule nahale. [ 7 ]
Jalal või labajalal olev viiruslik tüügas tekib siis, kui nakatunud pinnalt satuvad virionid kahjustatud nahale. Alajäsemete õhukesel nahal näevad nad välja täpselt samasugused nagu käeseljal.
Kui jalataldu või peopesasid kattev paks nahk on nakatunud, tekib viiruslik jalatalla tüügas. Need moodustised on valusad, sest niitjate papillide kimbud kasvavad naha sisse, kõvenevad ja meenutavad välimuselt kallust. Sageli tekivad need kohtadesse, kuhu jalanõud suruvad. Palmaar-jalatalla tüükad ei tõuse nahapinnast kõrgemale, neil on teraline kuiv pind, mis on kaetud väikeste soomustega. Mõnikord on jalatalla tüügase keskel nähtav must täpp. See on trombeerunud veresoon, mis kahjustuse korral võib põhjustada verejooksu.
Viiruslik tüügas võib tekkida küüne alla või küünealuse ümber. Sellised moodustised on tüüpilised inimestele, kellel on harjumus küüsi närida. Küüned ja praod sõrmedel suurendavad viiruslike tüügaste riski. Ekspertide sõnul täheldatakse sagedamini kätel küünealuseid moodustisi. Kasvav moodustis viib selleni, et küüs tõuseb küünealusest kõrgemale ja koorub sellelt maha. [ 8 ]
Näiteks küünealune muhk on suure tõenäosusega viiruslik tüük, aga kui esineb turset ja hüpereemiat, siis on tõenäolisem bakteriaalne infektsioon, mille põhjuseks võib olla augustamise vigastus või maniküür.
Viiruslikud tüükad võivad esineda suuõõnes. Need on valutud limaskesta või valkjad pehmed moodustised varrel (papilloomid), mis on tuvastatavad visuaalselt. Pooltel teadaolevatest juhtudest asusid suuõõne viiruslikud tüükad keelel. Teine levinud lokaliseerimine on suulagi, harvemini leidub papilloome põse sisepinnal, suuõõne põhjas või igemedel. Kui te kogemata tüüka hammustate, siis see veritseb.
Anogenitaalsed viiruskondüloomid (teravad tüükad) esinevad seksuaalselt aktiivsetel inimestel. Need levivad igasuguse seksuaalse kontakti kaudu, on valutud ja avastatakse sageli muudel põhjustel läbivaatuste käigus, kuna raskesti ligipääsetavates kohtades olevad isoleeritud kahjustused võivad sinna pikka aega märkamatult jääda.
Laste ja noorukite viirustüükad kuuluvad tavaliselt vulgaarsete sortide hulka. Selles vanuses ilmuvad nad sageli käte õhukesele nahale, tekib suuõõne papillomatoos, palmaar-plantaarsed tüükad, näole ilmuvad moodustised. Mõnikord on neid üsna palju. Vanemad seostavad moodustiste ilmumist sageli ägedate hingamisteede viirusnakkuste, gripi või eelmisel päeval põdetud tonsilliidiga ehk immuunsuse ajutise langusega. Enamasti kaovad laste ja noorte viirustüükad sama ootamatult kui nad tekkisid.
Tüsistused ja tagajärjed
Enamasti sellised moodustised sügelevad ning tahtmatu sügamine võib põhjustada kahjustusi ja veritsust. Palmaar-plantaarsed moodustised võivad põhjustada ebamugavust ja valu. Tekkimine küüne all - selle eraldumine küünealusest (onühholüüs). Mõnikord, kuigi harvadel juhtudel, liitub tüüka kahjustumisel teine infektsioon - seen- või bakteriaalne.
Suured suguelundite tüükade klastrid võivad blokeerida naise sünnikanali.
Samuti on üsna harva, pideva trauma korral moodustises, võimalik keratinotsüütide pahaloomuline degeneratsioon. [ 9 ]
Diagnostika viiruslik soolatüügas
Viiruslikul tüükal on üsna iseloomulik välimus ja kui see asub nähtavatel pindadel, tehakse diagnostiline järeldus anamneesiliste andmete ja välise uuringu põhjal.
Kui avastatakse atüüpilisi kasvu, tehakse bioloogilise materjali kraapimine, biopsia ja analüüs, et kinnitada papilloomiviiruse DNA fragmentide olemasolu polümeraasi ahelreaktsiooni meetodil.
Instrumentaalset diagnostikat ei kasutata, välja arvatud diagnoosi diferentseerimiseks (dermatoskoopia), biopsiate võtmiseks ligipääsmatutest kohtadest, näiteks kolposkoopia, või patsiendi üldise seisundi hindamiseks arsti äranägemisel.
Diferentseeritud diagnoos
Diferentsiaaldiagnostikat tehakse teiste epidermise haigustega - süüfilis, neoplasmid, segatüüpi nahainfektsioonid, kiulised polüüpid, krooniliste somaatiliste haiguste põhjustatud hüperplastilised muutused.
Kellega ühendust võtta?
Ravi viiruslik soolatüügas
Papilloomiviiruse infektsiooni ja tüükade ravi peaks määrama arst pärast patsiendi läbivaatust ja nahal olevate moodustiste päritolu kindlakstegemist. Tüügaste ise eemaldamine on keelatud, kuna iga kasvaja võib pahaloomuliseks muutuda. [ 10 ]
Praegu eelistatakse viiruslike tüükade ravimisel konservatiivseid meetodeid.
Näiteks erinevat tüüpi tüükade ravimisel õhukesel ja paksul nahal kasutatakse lokaalset ravi, hõõrudes moodustistesse salve antimitootiliste, viirusevastaste, keratolüütiliste ja söövitavate komponentidega. [ 11 ]
Sõltuvalt kasvajate suurusest, asukohast ja arvust ning patsiendi individuaalsest tundlikkusest võib arst määrata viiruslike tüükade vastu mitmesuguseid salve.
Fluorouratsiili salv 5% (kreem). Selle toimeaine fluorouratsiil on tsütostaatikum, mis pärsib tümidülaatsüntetaasi ensümaatilist aktiivsust, mis katalüüsib rakkude jagunemise protsessi. Salvi kandmisel tüükale häiritakse rakkude proliferatsiooni järjestust, blokeerides viirus-DNA sünteesi. Aktiivsed metaboliidid kogunevad tüüka kudedesse, blokeerivad rakkude jagunemist moodustistes, põhjustades nende kadumist. Toode ennetab tõhusalt ka retsidiive ja pahaloomuliste kasvajate teket.
Ravim on väga mürgine, seega isegi lokaalsel manustamisel tuleb rangelt järgida arsti juhiseid. See on rangelt vastunäidustatud rasedatele ja imetavatele naistele. Isegi välispidiselt manustamine võib põhjustada nõrkust, pearinglust, düspeptilisi häireid, isutust ja südameprobleeme. Kreemi lühiajalisest lokaalsest kasutamisest tingitud kiilaspäisus on ebatõenäoline, kuid manustamispiirkondi tuleb kaitsta päikesevalguse eest. Ravim on retseptiravim.
Viiruslike tüükade korral kandke kreemi spaatliga (vatitupsuga) õhukese kihina otse tüügasele iga päev enne magamaminekut seitsme päeva jooksul. Teise, õrnema skeemi kohaselt võib salvi kasutada üks kord nädalas kümne nädala jooksul. Igal juhul on vaja surnud tüükaosakesed perioodiliselt maha kraapida.
Suguelundite või päraku kondüloomide raviks kantakse salv otse moodustistele või sisestatakse salvis immutatud tampoonid intravaginaalselt.
Kolhamiini salv 0,5%. Selle peamine kasvajavastane komponent on kolhamiini, taimset päritolu alkaloid. Sellel on tsütostaatiline toime. Salv sisaldab ka tümooli, mis on antiseptiline ja säilitusaine, ning süntomütsiini, mis on laia toimespektriga antibakteriaalse toimega komponent. Salvi kasutamise vastunäidustused ja ettevaatusabinõud on sarnased eelmisele. Kolhamiini salvi ei ole soovitatav kanda limaskestadele, see sisaldab ka etüülalkoholi.
Salvi kantakse spaatliga nahakasvajatele üks kord päevas 7-10 päeva jooksul, kaetakse marliga ja suletakse plaastriga. Sidemeid tehakse iga päev, eemaldades samaaegselt tüüka nekrootilised osad.
Antimitootilise toimega salvide kasutamisel on soovitatav perioodiliselt jälgida vere koostist, kuna need võivad põhjustada leukopeeniat.
Viferoni salv. See toode stimuleerib lokaalset immuunsust, pärsib viiruse DNA transkriptsiooni ja tänu sellele toimele takistab viiruste paljunemist, aidates organismil toime tulla mis tahes lokaliseerimisega tüükadega. Salvi osaks olev tokoferoolatsetaat suurendab interferooni efektiivsust mitu korda tänu võimele stabiliseerida rakumembraane ja siduda vabu radikaale.
Salvi kantakse kahjustatud nahale ja limaskestadele iga 12 tunni järel, st kaks korda päevas. Sobib pikaajaliseks kasutamiseks. Salvi kantakse spaatliga õhukese kihina, lastakse imenduda ja kuivada. Ülejäänud salvi pole vaja eemaldada.
Oksoliinhappe salv 0,25% omab ka viirusevastast toimet, see annab õrna efekti, mis võimaldab seda kasutada mis tahes lokaliseerimisega tüükade korral, isegi näo ja limaskestade õrnal nahal. Paljud eksperdid seavad aga selle efektiivsuses kahtluse alla. Salvi kantakse kasvajatele ja nende ümbritsevale nahale kaks kuni kolm korda päevas. Raviprotsess on pikk - kahest nädalast kuni kahe kuuni.
Nendel viirusevastastel salvidel pole praktiliselt vastunäidustusi, välja arvatud ülitundlikkus. Reaktsioonid piirduvad tavaliselt põletustundega manustamiskohas. Arvatakse, et neid saavad kasutada rasedad naised ja igas vanuses lapsed.
Salitsüülsalv: õrnema naha puhul - 2%, karedama naha puhul (jalatalladel) - 5%. Toode toimib tänu salitsüülhappe keratolüütilistele (koorivatele) omadustele. Seda ei soovitata kasutada rasedatel ja imetavatel naistel ning alla kaheteistkümneaastastel lastel. Salv võib põhjustada põletusi, seega tuleb seda kasutada ettevaatusega.
Tüükad eemaldatakse järgmiselt. Tüükadega jäset aurutatakse kuumas vannis. See kehtib eriti tähelepanuta jäetud peopesa- ja jalataldade tüügaste või suurte kuivade tüügaste kohta. Kuivatage ja kandke spaatliga õhuke kiht salitsüülsalvi. Väikesed moodustised õhukesel nahal määritakse lihtsalt salviga ilma aurutamata.
Kanna peale marli side. Umbes 12 tunni pärast eemalda side ja kraabi ettevaatlikult tüüka pealmine kooruv kiht maha, seejärel kanna salv uuesti peale ja kata sidemega (võid kasutada teipi) järgmised 12 tundi.
Kondüloomide, eriti suurte, eemaldamise protsess on üsna pikk, umbes kuu aega ja nõuab igapäevast pingutust.
Protsessi kiirendamiseks võite kombineerida 5% salitsüülhappe salvi kasutamist tebrofeeniga( 3%).Ravirežiim on sama, ainult et kõigepealt kantakse tüükale kooriv salitsüülhape salv, seejärel, umbes veerand tundi ootamise järel, kantakse peale viirusevastase toimega tebrofeen. Seda kasutatakse iseseisvalt viiruslike tüükade eemaldamiseks lastel.
Näolt tüükade eemaldamiseks kasutatakse retinoididel põhinevat 0,05% tretinoiinikreemi. Enne protseduuri pestakse tüükadega nahapiirkonda põhjalikult seebiga, kuivatatakse hästi ja seejärel kantakse igale tüükale hernesuurune kogus kreemi. Protseduuri tehakse iga päev enne magamaminekut. Õues olles tuleb töödeldud nahka kaitsta otsese päikesevalguse eest. Üldiselt tuleks seda ettevaatusabinõu alati järgida, isegi kui seda juhendis ei ole märgitud.
Viiruslike tüükade eemaldamiseks kasutatakse lisaks salvidele ka söövitavate ainete lahuseid: solkoderm (lämmastik-, äädik-, oksaal-, piimhape ja vasktrihüdraat), betadiin (sisaldab joodi), trikloroäädikhape, verrukatsid. Külmutuslahus krüofarma. Lahuste hävitav toime on efektiivsem, kuid hooletu kasutamise korral on tõenäolisemad ka põletused ja armid.
Kondüloomide raviks on plaastrid ja pliiatsid; kasutatakse interferooniga fonoforeesi.
Meditsiiniasutuses kasutatakse suurte tüükade raviks bleomütsiinsulfaadi süstimist. See on ravim, millel on tugev tsütostaatiline toime. Süstid tehakse otse tüüka sisse. Sageli piisab ühest protseduurist, mõnikord on vaja teha mitu süsti kolme-nelja nädalaste intervallidega. Tsütostaatikumid on väga mürgised ravimid, isegi nende paikne kasutamine võib põhjustada mitmeid tüsistusi. Seetõttu tuleks selle ravi, mille efektiivsus on kõrge (hinnanguliselt 92%), võimalikkust arutada raviarstiga.
Viiruslike tüükade ravis kasutatakse ka süsteemseid aineid, mis suurendavad organismi immuunsust, näiteks vitamiini- ja mineraalkompleksid, Immunal, Echinacea-Ratiopharm, Immunoplus.
Rahvapärased abinõud
Viiruslikud tüükad on inimestele alati füüsilist ja moraalset ebamugavust tekitanud. Seetõttu on nende eemaldamiseks palju rahvapäraseid abinõusid. Arvamused nende efektiivsuse kohta on väga erinevad, kuid paljud vabanevad moodustistest väga kiiresti.
Peamiselt kasutatakse taimseid ravimeid. Siiski tuleb arvestada, et tüükade eemaldamiseks mõeldud ürdid ja kõrrelised on mürgised. Seetõttu tuleks ravi läbi viia ravimtaimeeksperdi järelevalve all ja järgida kõiki soovitatud ettevaatusabinõusid.
Võib-olla kõige kuulsam ja lihtsam viis tüükade eemaldamiseks on värske vereurmarohi mahl. Suvel tuleb taimelt oksa korjata, lõikekohale ilmub erekollane vedelik. Seda kasutatakse tüüka määrimiseks. Seda töötlemist tuleks teha iga päev, kuid see on võimalik ainult suvel ja kohtades, kus taimele on otsene juurdepääs, näiteks maal või maal.
Vereurmarohust saab mahla välja pigistada ja seda säilitusainena väikese koguse alkoholiga lahjendada. Seda lahust saab kasutada ka nahal olevate kasvajate määrimiseks.
Õunasiidriäädikal ja tavalisel äädikal pole mitte ainult koorivad, vaid ka virutsiidsed omadused.
Veelgi tõhusam on äädikaessents. See võib tüüka ühe korraga ära põletada, aga tuleks olla väga ettevaatlik. Ümbritsevat nahka tuleks määrida vaseliiniga ja essentsi tuleks tilgutada rangelt kasvajale. See muutub valgeks, lahti, seejärel kahaneb, tumeneb ja kukub maha.
Paljud inimesed väidavad, et kui katta tüük tavalise sidemega, siis see kaob ära.
Rahvameditsiinis kasutatakse tüükade vastu võitlemiseks järgmist salvi: kaks osa hoolikalt purustatud rohelisi kreeka pähkleid jahvatatakse ühe osa petrooleumiga. Lase kuu aega tõmmata, pigista saadud vedelik välja. Tüükaid määritakse sellega regulaarselt vähemalt kaks korda päevas. Need peaksid kaduma umbes nädala jooksul.
Samuti tehakse igapäevaseid küüslauguküpsiseid, mida enne magamaminekut sideme all olevatele kasvajatele kantakse.
Lisaks aitavad immuunsüsteemi tugevdada köögiviljade ja puuviljade, neist värskelt pressitud mahlade, kibuvitsadest pärit vitamiiniteede, vaarikate ja sõstarde lehtede ja võrsete, tsitrusviljade, idandatud tatra-, nisu- ja muude teraviljade söömine ning tüükad kaovad iseenesest.
Traditsioonilised ravimeetodid on aidanud paljudel inimestel nahakasvust vabaneda, kuid enne sellise ravi kasutamist peate veenduma, et teil on viiruslik tüük, mitte pahaloomuline kasvaja.
Homöopaatia
Kõvade peopesa-plantaarsete, kuivade ja keratiniseerunud tüügaste korral on vaja välja kirjutada antimonsulfiid (Antimonium crudum). Seda ravimit võib välja kirjutada ka teistes kohtades asuvate kasvajate korral - ninaneelus, anogenitaalses piirkonnas.
Suuõõne ja kurgu papillomatoosi korral on ette nähtud hõbenitraat (Argentum nitricum); päraku kondüloomide korral -
kanep (Cannabis), kadakas (Sabina); suguelundite puhul: meestel - sagedamini nuga sammal (Lycopodium), punane elavhõbedasulfiid (Cinnabaris), naistel - kadakas (Sabina), gonorröa nosood (Medorrhinum).
Lamedate juveniilsete tüükade korral on näidustatud vereurmarohi (Chelidonium), belack (Dulcamara) ja raud (Ferrum metallicum); nutvate ja sügelevate tüükade korral
lämmastikhape (Nitricum acidum) ja elupuu (Thuja).
Viiruslike tüükade ravis kasutatakse paljusid ravimeid, õige retsepti peaks tegema arst, kes võtab arvesse mitte ainult nende tüüpi ja asukohta, vaid ka paljusid teisi patsiendi sümptomeid ja omadusi ning määrab ka vajaliku annuse. Siis on ravi edukas ja kiire.
Viiruslike tüükade eemaldamine
Kõige efektiivsem ja kiireim meetod on destruktiivne ravi. Viiruslike tüükade kirurgilist eemaldamist skalpelliga kasutatakse tavaliselt ainult atüüpiliste moodustiste korral, mis vajavad histoloogilist uuringut. [ 12 ]
Kui kasvu päritolu ei ole kahtluse all, on soovitatav kasutada radikaalseid meetodeid kasvajate eemaldamiseks, mis ei hõlma kirurgilisi sekkumisi.
Elektrokoagulatsioon on tüükade eemaldamine nõelelektroodiga kõrgsagedusvoolude abil ehk lihtsalt kauteriseerimine. Võimaldab ühe seansiga eemaldada mitu mitte eriti suurt moodustist. Protseduur kestab 15-20 minutit. Eemaldatud tüükade asemele jäävad kuivad koorikud, mis langevad teisel või kolmandal päeval pärast protseduuri maha. Seda peetakse üsna õrnaks meetodiks, mida kasutatakse näol ja muudes ligipääsetavates kohtades.
Krüodestruktsioon (külmutamine vedela lämmastikuga) – vajaliku läbimõõduga otsikuga krüosond surutakse kasvaja vastu ühe kuni viie minuti jooksul tihedalt. Vajadusel, näiteks suure moodustise korral, korratakse viirusliku tüüka eemaldamist vedela lämmastikuga nädal või kümme päeva pärast eelmist protseduuri. [ 13 ], [ 14 ]
Moodsamate meetodite hulka kuulub viiruslike tüükade lasereemaldamine ehk nende kiht-kihilt aurustamine. Protseduuri kestus, nagu ka muudel juhtudel, sõltub tüükade suurusest ja arvust. Ühe seansiga on võimalik kõigist moodustistest vabaneda.
Teine kaasaegne meetod on radiosurgiline hävitamine, kasutades suure võimsusega elektromagnetlaineid, mis põhjustavad kudede hävimist kokkupuutekohas radionoa elektroodiga. [ 15 ]
Kaks viimast meetodit võivad suurte tüükade eemaldamise korral põhjustada armistumist.
Pärast eemaldamist määratakse patsiendile viirusevastaste ravimite kuur, et vältida haiguse kordumist.
Ükski meetod ei garanteeri, et tüükad uuesti ei teki. Esiteks võite uuesti nakatuda ja teiseks võivad nakatuda ka pealtnäha terved ümbritsevad koed.
Ärahoidmine
Parim meetod HPV-nakkuse ennetamiseks on immuunsüsteemi tugevdamine, siis isegi kui tüükad ilmuvad, on need isoleeritud ja kaovad mõne aja pärast iseenesest.
Tervislik eluviis, hea toitumine ja üldtuntud sanitaar- ja hügieenistandardite järgimine – tänapäeval muud ennetusmeetodit pole.
Prognoos
Enamasti saab meie immuunsüsteem inimese papilloomiviirusega ise hakkama.
Kui tüükad ei kao ära ja nende arv suureneb, peate selle probleemiga pöörduma arsti poole. Kaasaegne meditsiin, kuigi see ei garanteeri viiruse täielikku hävitamist, omab ulatuslikku vahendite arsenali, et pakkuda abi nakkusjuhtumite korral.

