Viiruslikud tüükad: põhjused, ravi
Viimati vaadatud: 07.06.2024

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
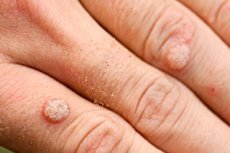
Healoomulised neoplasmid väikeste ümarate kasvude kujul, millel on lameda pinna, jalgade sõlmed või terava otsaga, lihavärvi, nahale või limaskestadele kuvatakse erinevalt, sõltuvalt välimusest, tüükad, papilloomid, kondüloomid. Igasugune selline moodustumine on viiruslik tüükas. Ja epiteeli vohamise protsess algab papilloomiviiruse nakkusega nakatumisega.
Epidemioloogia
Statistika näitab, et viirus tüükaid võib leida iga kolmanda kuni neljanda elanikkonna liikme nahalt, sõltumata soost ja rassist. HPV-nakkuse kliinilised ilmingud on tavalisemad täiskasvanutel (umbes 30%) kui lastel ja noorukitel (vahemikus 3 kuni 9%). Lastel leitakse enamasti vulgaarseid tüükaid, täiskasvanuid - anogenitaalseid tüükaid ja suguhaiguste ägedate kondüloomide levimus suureneb kogu maailmas.
Suuõõne papilloomatoos on üsna tavaline. Üksikud suured massid on iseloomulikud täiskasvanutele, naised on selle patoloogia suhtes vastuvõtlikumad (60% juhtudest). Lapsi ja noorukit iseloomustavad mitmed koosseisud. Selle elanikkonna korral tuvastatakse suuõõne viirusriistade üks viiendik, sagedamini 7–12-aastastel koolilastel, tüdrukud kannatavad selle lokaliseerimise papilloomatoosi all peaaegu kaks korda sagedamini kui poisid. [1]
Põhjused viiruslik soolatüügas
Lühend HPV on tänapäeval ilmselt kõigile teada. See tähistab inimese papilloomiviirus. Selle viiruse erinevad tüved on juba palju avastatud, umbes kakssada. Need klassifitseeritakse viieks perekonnaks-α-, β-, γ-, μ- ja η-papilomaviirused ja 27 liiki. Eeldatakse, et erinevate liikide kuuluvuste viirusi iseloomustab teatud võime mõjutada konkreetset tüüpi kudesid, nn kudede spetsiifilisust. Näiteks tuvastatakse μ-PAPIPILLOMAVIRUS-1, α-PAPIPILLOMAVIRUS-2 või γ-PAPILILOMAVIOMAS-4, kui jalgade tallale ilmnevad vulgaarsed tüükad. Kaks viimast tüüpi tuvastatakse tavaliste tüükade (käte, jalgade, näo) lokaliseerimise korral, lisaks võivad need põhjustada HPV 26, 27, 29, 57 tüüpi.. [3]
Nakkuse põhjuseks on nakatunud inimese epiteeli viirusega nakatunud aladega terve inimese või limaskestade otsene kontakt. Ja infektsioon toimub siis, kui virionid satuvad kahjustatud epiteeli pinnale. See ei pea tingimata olema haavad ega hõõrdumised, see on piisav väike põletik, ärritus, märkamatute mikrokraadid. Tutvustatud viirused korruvad ja avalduvad epiteeli liigse vohamisega sissejuhatuse koha lähedal. Nad ei rända läbi keha kaugetesse kehaosadesse. Kui erinevates kohtades esinevad mitmed nakkuse fookused, näitab see tõenäolisemalt eneseinfektsiooni, mis on võimalik ka siis, kui terved ja nakatunud alad puutuvad samasse inimesse üksteisega kokku.
Väljaspool keratinotsüüte jääb virion lühikese aja jooksul, kuni kolm tundi, ning seejärel niisketel rätikutel ja aluspesul. Seetõttu ei välistata leibkonna nakkuseteed, kuid see on väga haruldane.
HPV-d on üldiselt väga levinud ja tundub, et peame neid sageli kokku puutuma, kuid teadlaste sõnul (nende sõnul on arvud üle 90%), toimetab keha nakkusega ise ja me ei pruugi nakkusest isegi teadlik olla. Paljud juhtumid väidavad, et mõnikord kaovad üksikud tüükad äkki iseseisvalt.
Riskitegurid
Nakatumise ja haiguste arengu riskifaktorid hõlmavad lisaks kahjustatud epiteelile ka viirusekoormust (viiruste arv, mis on tunginud epiteeli basaalkihti), kontakti sagedust ja olemust papilloomiviiruse kandjaga ning nakatunud inimese immuunseisundi olekut.
Pathogenesis
Epiteeli morfoloogiliste muutuste patogenees võib põhjustada keha kaitsemehhanismide, näiteks külma vähenemist. Inimese papilloomiviirus on kehas pikka aega (sageli aastaid) ilma end avaldumata ja aktiveeritakse, hakkab peremeesorganismi vähenenud immuunsuse korral intensiivselt paljunema. Nakatunud rakus võib viirus olla erinevates vormides: ekstrakromosomaalne (episomaalne) ja manustatud raku DNA-sse (intrasomaalne). Esimest varianti peetakse soodsamaks.
Tingimustes, mis on soodsad viiruse replikatsioonile makroorganismis, ilmneb keratinotsüütide hüperproliferatsioon selle mõjul ja naha ülekasvu ilmneb. Põhimõtteliselt on sellised tingimused: kõrge viiruskoormus (regulaarsed kontaktid viiruse kandjatega; tungimine haava füsioloogilisse vedelikku või nahaskaaladesse, rikkalikult saastunud virioonidega) ja / või nõrgenenud immuunsussüsteemiga inimese nakatumist. Teisel juhul piisab üksikute virioonide kasutuselevõtt nahale kliiniliste sümptomite ilmnemiseks viiruslike tüükade kujul. Viiruse replikatsioon toimub katte epiteeli basaalkihi tasemel. [4]
Nendel juhtudel võivad nakkuse kliinilised sümptomid - viirus tüübid - ilmneda üsna kiiresti. Neid põhjustavad enamasti α-papilloomiviirused tüübid 2, 27, 57; γ-papilloomiviirus-4 ja μ-papilomaviirus-1. Palju harvemini leidub viirusnarstega patsientidel α-papilomaviiruste tüüpi 3, 7, 10, 28; γ-papilomaviirused tüübid 65, 88, 95; ja η-papillomaviirus-41. [5]
Immuunsussüsteemi reageerimine papilloomiviirustele on halvasti mõistetav. On teada, et nakatunud patsiendid toodavad vastuseks antikehad - IGM ja IgG klassi immunoglobuliinid, mis on spetsiifilised viirushaiguste jaoks. Samuti arvatakse, et madala immuunseisundiga patsientidel areneb ulatuslikum patoloogiline protsess. [6]
Sümptomid viiruslik soolatüügas
Viirus tüükad kätel, sõrmedel on tavaliselt väikeste ümardatud tõusud naha pinna kohal kareda ja mõnikord kuiva pragunenud pinnaga. Need on valutud, värv ei erine ümbritsevast nahast ega pisut tumedamalt. Võib sulanduda üsna suurteks naastudeks. Sageli on nahal nähtav muljetavaldav ema tüügas, mida ümbritseb väiksemad tütre tüükad. Enamikul juhtudel näitavad sellised sümptomid, et tegeleme tavaliste (lihtsate, vulgaarsete) viirusriigadega. Iseloomulik, kuid mitte kohustuslik märk on nende sümmeetriline asukoht nahavoldide või pikenduspleksiinide suhtes. Neid nimetatakse ka "suudlevateks" tüükadeks.
Naha ülekasvu lokaliseerimine on mitmekesine. Need ilmuvad mitte ainult käte, jalgade, näo õhukesel nahal, vaid ka peopesade ja tallade paksul nahal. [7]
Jala viirussalk, jalg ilmneb siis, kui nakatunud pinnast pärit virionid sisenevad kahjustatud nahale. Alamjäseme õhukesel nahal näevad nad välja täpselt samad kui käte tagaküljel.
Kui tallad või peopesad katavad paks nahk, on nakatunud, ilmnevad viirusplaanid. Need moodustised on valusad, kuna niititaoliste papillide tuuled tärkavad naha sees, kõvenevad, meenutades kallust välimuselt. Sageli ilmuvad kohtades, kus on kingade surve. Palmi- ja plantaar-tüükad ei tõuse naha kohal, neil on väikeste skaaladega kaetud granuleeritud kuiv pind. Mõnikord on plantaarseisundi keskel märgatav must punkt. See on ummistunud veresoon, mis võib kahjustada.
Küünte all või küünte voodi ümber võib tekkida viiruslik tüükas. Sellised koosseisud on iseloomulikud inimestele, kellel on kombeks küünte hammustada. Rangnails ja sõrmede praod suurendavad viirusriistade riski. Sagedamini täheldatakse ekspertide sõnul kätel alamnaha ülekasvu. Kasvav moodustumine viib asjaoluni, et küünte tõstetakse voodi kohal, koorub sellest. [8]
Näiteks on küünte all olev muhk tõenäoliselt viirus tüükas, kuid kui toimub turse ja hüperemia, on tõenäolisem bakteriaalne infektsioon, mille võib olla põhjustatud torkevigastusest või maniküüriks.
Viirus tüükad võivad ilmneda suuõõnes. Need on valutud, limaskestaga membraanivärvilised või valkjad pehmed massid vartel (papilloomid), mida saab visuaalselt tuvastada. Pooltidest suuõõne viirusriigade teadaolevatest juhtudest paiknes keelel. Teine lemmik lokaliseerimine on palatine, põse sisepinnal, suu põrandal või igemetel leidub harvemini papilloome. Kui hammustate juhuslikult tüüka, veritseb see.
Anogenitaalsed viiruslikud kondüloomid (ägedad tüükad) esinevad seksuaalselt aktiivsetel inimestel. Neid levivad igat tüüpi seksuaalse kontakti, on valutud ja neid avastatakse sageli eksamite ajal muudel põhjustel, kuna raskesti ligipääsetavates kohtades üksikud massid võivad pikka aega tuvastada.
Laste ja noorukite viirus tüükad kuuluvad tavaliselt vulgaarsete tüükade sortide hulka. Selles vanuses esinevad nad sageli käte õhukesel nahal, suuõõne papilloomatoosi ilmneb, ilmuvad palmi- ja plantaarriipsud, näol moodustised. Neid on mõnikord üsna palju. Vanemad seostavad sageli ülekasvu ilmumist eelmise päeva ARVI, gripi, kurguvaluga, see tähendab - ajutine immuunsuse vähenemine. Enamikul juhtudel kaduvad viirus tüübid lastel ja noortel sama järsku, kui nad ilmusid.
Tüsistused ja tagajärjed
Need kasvud on kõige sagedamini sügelevad ja tahtmatu kriimustamine võib põhjustada kahjustusi ja verejooksu. Palmar ja plantaarsed kasvud võivad põhjustada ebamugavusi ja valu. Koost küünte all - selle eraldumine voodist (onükolüüs). Mõnikord, kuigi harvadel juhtudel, kui tüüga on kahjustatud, võib tüükaga liituda veel üks nakkus - mükoos või bakteriaalne infektsioon.
Suured suguelundite kobarad võivad blokeerida naise sünnikanali.
Samuti on moodustumise pideva traumaseerumise korral ka keratinotsüütide pahaloomuline degeneratsioon võimalik. [9]
Diagnostika viiruslik soolatüügas
Viirussabal on üsna iseloomulik välimus ja kui see asub nähtavatel pindadel, tehakse diagnostiline järeldus anamnestiaalsete andmete ja välise uuringu alusel.
Kui tuvastatakse ebatüüpilised kasvud, viiakse läbi bioloogilise materjali kraapimine, biopsia ja analüüs papilloomiviiruse DNA fragmentide olemasolu kinnitamiseks polümeraasi ahelreaktsiooni abil.
Instrumentaalset diagnoosimist ei kasutata, välja arvatud diagnoosi (dermatoskoopia) eristamine, biopsiaproovide võtmine ligipääsmatutest piirkondadest, näiteks kolposkoopiast või patsiendi üldise seisundi hindamiseks arsti äranägemisel.
Diferentseeritud diagnoos
Diferentsiaaldiagnostika viiakse läbi teiste epidermise haigustega - süüfilis, neoplasmid, segatud nahainfektsioonid, kiulised polüübid, krooniliste somaatiliste haiguste põhjustatud hüperplastilised muutused.
Kellega ühendust võtta?
Ravi viiruslik soolatüügas
Pärast patsiendi uurimist ja nahale kasvude päritolu tuvastamist peaks arst välja kirjutama papilloomiviiruse nakkuse ja tüükad. Läimetuste enesealustamist ei tohiks eemaldada, sest neoplasma juuresolekul on pahaloomulise degeneratsiooni võimalus. [10]
Praegu soositakse viirusnarkide konservatiivseid ravimeetodeid.
Näiteks õhukese ja paksu nahal erinevat tüüpi tüükade ravis kasutatakse lokaalset töötlemist, hõõrudes salvi antimitootiliste, viirusevastaste, keratolüütiliste ja kaustiliste komponentidega moodustistesse. [11]
Sõltuvalt suurusest, lokaliseerimisest ja ülekasvude arvust, patsiendi individuaalsest tundlikkusest saab arst välja kirjutada mitmesuguseid viirusriigade salvi.
Fluorouracil salv 5% (kreem). Selle toimeaine fluorouratsiil on tsütostaatiline, mis pärsib tümidülaadi sünteetaasi ensümaatilist aktiivsust, mis katalüüsib rakkude jagunemise protsessi. Kui salvi rakendatakse tüükale, häirib viiruse DNA sünteesi blokeerimisega rakkude proliferatsiooni jada. Aktiivsed metaboliidid kogunevad tüülati kudedesse, blokeerides rakkude jagunemise kasvu, mille tagajärjel nad kaovad. Ravim on efektiivne ka kordumise ja pahaloomulisemise ennetamisel.
Ravim on väga mürgine, nii et isegi paikselt rakendamisel on vaja selgelt kinni arsti ettekirjutustest. See on rasedate ja imetavate naiste puhul rangelt vastunäidustatud. Isegi väline kasutamine võib põhjustada nõrkust, pearinglust, düspeptilisi häireid, anoreksiat, südamehäireid. Kreemi kohaliku lühiajalise kasutamise kiilaspäisus on ebatõenäoline, kuid päikesevalguse rakenduskohtadest tuleks kaitsta. Ravim kuulub retseptiravimite hulka.
Viirusriistade jaoks kantakse kreem spaatliga (puuvillane tampoon) õhukeses kihis otse neoplasmas enne seitsme päeva enne magamaminekut. Kümne nädala jooksul saab üks kord nädalas rakendada veel ühte õrna skeemi salli. Igal juhul on vaja perioodiliselt maha kraapida tüüka surnud osakesed.
Ägeda kondüloomide suguelundite või päraku lokaliseerimise raviks kantakse salvi otse ülekasvudele või intravaginaalselt sisestatud tampoonidele, mis on leotatud salvi.
Kolchamiini salv 0,5%. Selle peamine kasvajavastane komponent on kolchamiin, taime päritolu alkaloid. Sellel on tsütostaatiline aktiivsus. Salv sisaldab ka tümooli, antiseptilist ja säilitusainet, samuti süntemütsiini, mis on laia toimespektriga antibakteriaalse toimega komponent. Vastunäidustused ja ettevaatusabinõud salvi kasutamisel on sarnased eelmisele. Limaskestadele ei ole soovitatav kasutada Kolhamin salvi, see sisaldab ka etüülalkoholi.
Spaatliga kantakse spaatliga üks kord päevas nahakasvule 7-10 päeva, mis on kaetud marliga ja suletakse krohviga. Kastmeid tehakse iga päev, eemaldades samal ajal nekrotiseerivad tüügasi osakesed.
Antimitootilise toimega salvi kasutamisel on soovitatav perioodiliselt jälgida verearvu, kuna need võivad põhjustada leukopeeniat.
Viferoni salv. See produkt on lokaalse immuunsuse stimulaator, pärsib viiruse DNA transkriptsiooni ja seetõttu hoiab see ära viiruste paljunemise, aidates kehal toime tulla mis tahes lokaliseerimisega. Tokoferooli atsetaat, mis sisaldub salvi, suurendab selle võime tõttu stabiliseerida rakumembraane ja siduda vabu radikaale, mitu korda interferooni tõhusust.
Salvi töödeldakse mõjutatud naha ja limaskestadega iga 12 tunni tagant, see tähendab kaks korda päevas. See sobib pikaajaliseks kasutamiseks. Salv kantakse spaatliga õhukeses kihis, laske sellel imenduda ja kuivada. Salvi jääke ei ole vaja eemaldada.
Oxoliini salvi 0,25% -l on ka viirusevastane toime, see tekitab õrna toime, mis võimaldab teil seda kasutada mis tahes lokaliseerimise tüükate jaoks, isegi näo õrna naha ja limaskestade jaoks. Kuid selle tõhususe seavad kahtluse alla paljud eksperdid. Salv kantakse kasvule ja nende ümber olevale nahale kaks kuni kolm korda päevas. Raviprotsess on pikk - kahest nädalast kahe kuuni.
Vastunäidustused Neil viirusevastastel salvidel pole praktiliselt mingeid vastunäidustusi, välja arvatud ülitundlikkus. Reaktsioonid piirduvad tavaliselt põletustundega rakenduskohas. Arvatakse, et neid saavad kasutada rasedad ja igas vanuses lapsed.
Salitsüülsalingus: õrnema naha jaoks - 2%, karedama naha (talda) jaoks - 5%. Toode töötab salitsüülhappe keratolüütiliste (koorimise) omaduste tõttu. Seda ei soovitata kasutada rasedad ja imetavad naised ja alla kaheteistkümneaastased lapsed. Salv võib põhjustada põletusi, nii et kasutage seda hoolikalt.
Löökide eemaldamine toimub järgmiselt. Jäseme, millel on tüükad, aurutatakse kuumas vannis. See kehtib eriti peopesa ja plantaarsete tähelepanuta jäetud kasvu või suurte kuivade tüükade kohta. Kuivatage ja kandke spaatliga väike kiht salitsüülsalina. Õhukesel nahal on väikesed moodustised lihtsalt salviga ilma auruta.
Kandke marlisideme. Umbes 12 tunni pärast eemaldage side ja koorige ettevaatlikult tüüka ülemise koorunud kiht, seejärel pange salv ja katte järgmise 12 tunni jooksul uuesti sidumisega (võib olla sideme all).
Läimete eemaldamise protsess, eriti suurte, on üsna pikk, umbes kuu ja nõuab igapäevaseid pingutusi.
Protsessi kiirendamiseks võite ühendada 5% salitsüülsalvi kasutamise Tebrofeniga (3%). Ravi skeem on sama, tüüstasele rakendatakse ainult esmakordselt salitsüülsalvi, seejärel pärast umbes veerand tundi ootamist ülaosas Tebrofenova, millel on viirusevastane toime. Omaette kasutatakse seda lastel viirusriigade eemaldamiseks.
Retinoididel põhinevatel tretinoiinikreemil 0,05% kasutatakse näol tüükate kõrvaldamiseks. Enne töötlemist pestakse tüükatega nahaala seebi ja veega põhjalikult, kuivatatakse hästi, seejärel kandke igale tüülatile hernesuurune kogus koort. Protseduur tehakse enne magamaminekut iga päev. Õues minnes kaitske töödeldud nahka otsese päikesevalguse eest. Üldiselt tuleks seda ettevaatusabinõu alati jälgida, isegi kui seda ei ole juhistes täpsustatud.
Viiruseliikeste eemaldamiseks kasutatakse mitte ainult salvi, vaid ka kaustsete ainete lahuseid: soolkoderm (lämmastik, äädik, oksaalne, piimhape ja vask trihüdraadid), betadiini (sisaldab joodi), trikloroäädikhapet, verrukatsiid. Krüofarmi külmumise lahendus. Lahenduste hävitav tegevus on tõhusam, kuid ka põletused ja armistumine on tõenäolisem, kui seda kasutatakse hoolimatult.
Tarbade raviks on plaastrid ja pliiatsid, kasutatakse interferooniga fonoforeesi.
Meditsiiniasutus kasutatakse suurte tüükade raviks bleomütsiinisulfaadi süste. See on väljendunud tsütostaatilise aktiivsusega ravim. Süstid tehakse otse tüüka. Sageli piisab ühest protseduurist, mõnikord on vaja teha mitu süsti kolme kuni nelja nädala jooksul. Tsütostaatika on väga toksilised ravimid, isegi nende kohalik kasutamine võib põhjustada mitmeid tüsistusi. Seetõttu tuleks selle ravi võimalust, mille tõhusus on kõrge (hinnanguliselt 92%), arutada arstiga.
Viirusriistade ravis rakendavad ka süsteemse toime vahendeid, suurendades keha immuunsust, näiteks vitamiini- ja mineraalkomplekse, immunaalset, ehhinaatsea-ratiofarmi, immunoplust.
Rahvaravi
Viirus tüükad on alati põhjustanud füüsilisi ja moraalset ebamugavust inimestel. Seetõttu on nende eemaldamiseks palju rahva abinõusid. Arvamused nende tõhususe kohta on väga erinevad, kuid paljud inimesed vabanevad tüükatest väga kiiresti.
Põhimõtteliselt rakendatakse ravimtaimedega ravi. Siiski tuleks arvestada, et tüükad kaotavad ürdid on mürgised. Seetõttu tuleks ravi läbi viia arsti-fytoterapeudi järelevalve all ja jälgida kõiki soovitatud ettevaatusabinõusid.
Võib-olla on kõige tuntum ja lihtsaim vahend tüügaste jaoks värske Clandine mahl. Suvel peate tegema taime oksa, lõigul on erekollane vedelik. See määritakse tüümal. Seda ravi tuleks läbi viia iga päev, kuid see on võimalik ainult suvel ja otsese juurdepääsu kohta taimele, näiteks suvilas või maal.
Võite pressida tsendini mahla ja lahjendada selle säilitusainena väikese koguse alkoholiga. Seda lahendust saab rakendada ka naha kasvu jaoks.
Õunal ja regulaarsel äädikal pole mitte ainult omadusi, vaid ka virutsiidilisi omadusi.
Äädika olemus on veelgi tõhusam. Seda saab kasutada ühes rakenduses tüüga välja põletamiseks, kuid peaksite olema väga ettevaatlik. Ümbritsev nahk tuleks määrida vaseliiniga ja tilgutada olemus rangelt neoplasmale. See muutub valgeks, lõdveneb, kahaneb, tumeneb ja kukub maha.
Paljud inimesed väidavad, et kui katate tüüka tavalise ansambliga, kaob see ka.
Rahvameditsiinis kasutage seda salvi: kahe osa rohelise kreeka pähkleid, hoolikalt tükeldatud, hõõrutud ühe osa petrooleumiga. Infuse kuu aega, pigistage saadud vedelik. Tema regulaarselt vähemalt kaks korda päevas määrib tüükaid. Nad peaksid mööduma umbes nädala pärast.
Tehti ka küüslauguharjade igapäevaseid rakendusi, mida rakendatakse enne magamaminekut sidumistele.
Lisaks sellele aitavad puu- ja köögiviljade kasutamine, neilt värskelt pigistatud mahlad, vitamiiniteed roosi puusadest, vaarikate ja sõedade lehtedest ja võrsetest, tsitrusviljaviljadest, idanenud teradest, tatar, nisu ja muude teraviljade poolt tugevdada immuunsussüsteemi ning iseennast.
Rahvaravi on aidanud paljudel naha ülekasvudest lahti saada, kuid enne sellise ravi kasutamist peate veenduma, et teil on viirusriigas, mitte pahaloomuline neoplasm.
Homöopaatia
Kõvade peopesade ja plantaarsete tüükad, kuivad ja keratiniseeritud tüügad nõuavad antimonsulfiidi (antimoniumkrudum) väljakirjutamist. Seda ravimit saab välja kirjutada ka muude lokaliseerimiste kasvuks - nasofünksis, anogenitaalses piirkonnas.
Suuõõne ja kurgus papilloomatoosis on ette nähtud hõbenitraat (Argentumi lämmastik); Anaalsed kondüloomid - kanep (kanep), kasaka kadakas (Sabina); Suguelund: meeste jaoks-sagedamini Plaunus (lycopodium).
Kanep (kanep), kasaka kadaka (Sabina); Suguelund: mehed - sagedamini Plaunus (Lycopodium), Punane elavhõbeda sulfid (Cinnabaris), naised - kasaka kadaka (Sabina), gonorröa nosode (medorrrinum).
Lamedate alaealiste tüükade korral on koriandro (Chelidonium), lihavõtted (Dulcamara), raud (Ferrum Metallicum) tähistatud sügelevate ja sügelevate tüükade korral-lämmastikhape (lämmastikhape (lämmastikhappem), Thuja (Thuja). Lämmastikhape (lämmastikhappem), Thuja (Thuja).
Viirusriistade ravis kasutatakse palju ravimeid, õiget kohtumist peaks tegema arst, kes võtab arvesse mitte ainult nende tüüpi ja lokaliseerimist, vaid ka palju muid patsiendi sümptomeid ja omadusi, samuti määravad kindlaks vajaliku annuse. Siis on ravi edukas ja kiire.
Viirus tüügade eemaldamine
Kõige tõhusam ja kiireim meetod on hävitav ravi. Viirusriistade kirurgiline eemaldamine skalpelliga kasutatakse tavaliselt ainult histoloogilise uurimist vajavate ebatüüpiliste moodustiste korral. [12]
Kui kasvu päritolu pole kahtluses, on soovitatav radikaalsed meetodid neoplasmide elimineerimise, mitte seotud kirurgiliste sekkumistega.
Elektrokoagulatsioon - tüükade eemaldamine nõelaga elektroodiga kõrgsagedusvoolude abil, lihtsalt - kauteriseerimine. Võimaldab teil ühe seansi jooksul kõrvaldada mitu mitte liiga suurt kasvu. Protseduuri kestus on 15-20 minutit. Eemaldatud tüükad jäävad kuivaks koorikuks, langedes teisel või kolmandal päeval pärast protseduuri. Seda peetakse üsna õrnaks meetodiks, mida kasutatakse näol ja mis tahes muul saadaolevatel kohtadel.
CryoDestction (külmutamine vedela lämmastikuga) - vajaliku läbimõõduga düüsiga krüoprobe surutakse tihedalt neoplasma vastu ühe kuni viis minutit. Näiteks vajadusel korratakse nädal või kümme päeva pärast eelmist protseduuri kasvu suurust, viirusriigade eemaldamist vedela lämmastikuga. [13], [14]
Kaasaegsemad meetodid on viirusriistade eemaldamine laseriga, see tähendab nende kihi-kihi aurustumist. Protseduuri aeg, nagu tegelikult muudel juhtudel, sõltub tüükate suurusest ja arvust. Ühe seansiga on võimalik vabaneda igast koosseisust.
Teine kaasaegne meetod on radiosurgiline hävitamine, kasutades suure võimsusega elektromagnetilisi laineid, mis põhjustavad kudede hävitamist radiotuktori elektroodiga kokkupuutel. [15]
Kaks viimast meetodit võivad põhjustada armistumise, kus suured tüükad on eemaldatud.
Pärast eemaldamist määratakse patsiendile haiguse kordumise vältimiseks viirusevastaste ravimite kulg.
Ükski meetod ei taga, et tüükad uuesti ei ilmu. Esiteks on võimalik uuesti nakatuda ja teiseks võis ümbritsev kude nakatuda.
Ärahoidmine
Parim viis HPV-nakkuse vältimiseks on immuunsussüsteemi tugevdamine, isegi kui tüükad ilmuvad, eraldatakse need ja mõne aja pärast kaovad nad ise.
Tervislik eluviis, toitev dieet, tuntud sanitaar- ja hügieeniliste normide järgimine - tänapäeval pole muud ennetamist.
Prognoos
Meie immuunsussüsteem tegeleb enamasti inimese papilloomiviirusega iseseisvalt.
Kui tüükad ei kao ja nende arv suureneb, on vaja selle probleemiga nõu pidada arstiga. Kuigi kaasaegne meditsiin ei taga viiruse täielikku likvideerimist, on sellel nakkuse korral ulatuslik abivahendite arsenal.

