Artikli meditsiiniline ekspert
Uued väljaanded
Autonoomse närvisüsteemi uurimismeetodid
Viimati vaadatud: 07.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.

Autonoomse närvisüsteemi uurimisel on oluline kindlaks teha selle funktsionaalne seisund. Uuringu põhimõtted peaksid põhinema kliinilisel ja eksperimentaalsel lähenemisviisil, mille põhiolemus on toonuse, autonoomse reaktsioonivõime ja aktiivsuse autonoomse toe funktsionaalsed ja dünaamilised uuringud. Autonoomne toonus ja reaktsioonivõime annavad ettekujutuse keha homöostaatilisest võimekusest ning aktiivsuse autonoomne toe annab ettekujutuse adaptiivsetest mehhanismidest. Autonoomsete häirete esinemisel on vaja selgitada kahjustuse etioloogiat ja olemust igal konkreetsel juhul. Määrake autonoomse närvisüsteemi kahjustuse tase: suprasegmentaalne, segmentaalne; domineerivad aju struktuurid: LRC (rinnaaju, hüpotalamus, ajutüvi), muud aju struktuurid, seljaaju; parasümpaatilised ja sümpaatilised vegetatiivsed moodustised - sümpaatiline ahel, ganglionid, põimikud, parasümpaatilised ganglionid, sümpaatiliste ja parasümpaatiliste kiudude, nimelt nende pre- ja postganglionaarsete segmentide kahjustused.
Vegetatiivse toonuse uuring
Vegetatiivse (algse) toonuse all peame silmas vegetatiivsete näitajate seisundi enam-vähem stabiilseid omadusi "suhtelise puhkuse" perioodil, st lõdvestunud ärkveloleku ajal. Tooni pakkumises osalevad aktiivselt regulatiivsed aparaadid, mis säilitavad ainevahetusliku tasakaalu, sümpaatilise ja parasümpaatilise süsteemi vahelise suhte.
Uurimismeetodid:
- spetsiaalsed küsimustikud;
- objektiivseid vegetatiivseid näitajaid kajastavad tabelid,
- küsimustike ja vegetatiivse seisundi uuringust saadud objektiivsete andmete kombinatsioon.
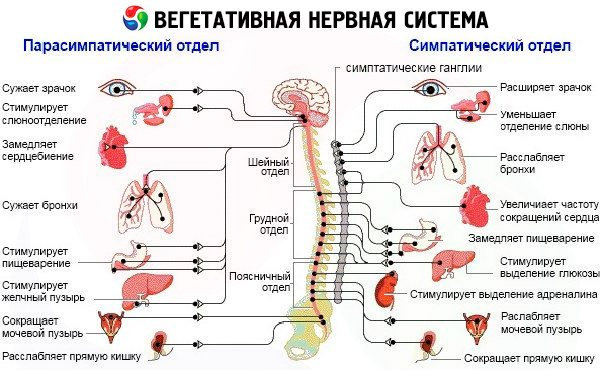
Autonoomse reaktiivsuse uuring
Vegetatiivset reaktsiooni iseloomustavad vegetatiivsed reaktsioonid, mis tekivad vastusena välistele ja sisemistele stiimulitele. Olulised on reaktsiooni tugevus (vegetatiivsete näitajate kõikumiste vahemik) ja kestus (vegetatiivsete näitajate naasmine algtasemele).
Vegetatiivse reaktiivsuse uurimisel on vaja arvestada "algtaseme seadusega", mille kohaselt mida kõrgem on algtase, seda aktiivsem ja pinges on süsteem või organ, seda väiksem on võimalik reaktsioon häirivate stiimulite toimel. Kui algtase järsult muutub, siis võib häiriv aine põhjustada "paradoksaalse" või antagonistliku reaktsiooni vastupidise märgiga, st aktivatsiooni suurusjärk on tõenäoliselt seotud stiimulile eelneva tasemega.
Vegetatiivse reaktiivsuse uurimise meetodid: farmakoloogiline - adrenaliini, insuliini, mesatooni, pilokarpiini, atropiini, histamiini jne lahuse manustamine; füüsikaline - külma- ja kuumatestid; mõju refleksitsoonidele (rõhk): okulokardiaalne refleks (Dagnini-Aschner), unearteri siinus (Tschermak, Hering), päikese refleks (Thomas, Roux) jne.
Farmakoloogilised testid
Adrenaliini ja insuliiniga testide läbiviimise metoodika. Uuring viiakse läbi hommikul. Horisontaalses asendis, pärast 15-minutilist puhkust, mõõdetakse uuritava vererõhku, pulssi jne. Seejärel süstitakse õla naha alla 0,3 ml 0,1% adrenaliini või insuliini lahust annuses 0,15 U/kg. Vererõhku, pulssi ja hingamist registreeritakse 3; 10; 20; 30 ja 40 minutit pärast adrenaliini süstimist ning pärast insuliini manustamist registreeritakse samu näitajaid iga 10 minuti järel 1,5 tunni jooksul. Süstoolse ja diastoolse rõhu muutusena loeti kõikumisi üle 10 mm Hg, pulsisageduse muutusena 8-10 või enama löögi suurenemist või vähenemist minutis ja hingamissageduse muutust 3 või enama löögi võrra minutis.
Proovide hindamine. Tuvastati kolm autonoomse reaktiivsuse astet: normaalne, suurenenud, vähenenud. Tervete inimeste rühmas leiti järgmist:
- farmakoloogilise aine manustamisele reageerimise puudumine 1/3-l uuritutest;
- osaline (nõrk) vegetatiivne reaktsioon, mida iseloomustab ühe või kahe objektiivse näitaja (vererõhk, pulss või hingamine) muutus, mõnikord koos kergete subjektiivsete aistingutega või kolme objektiivse näitaja muutus ilma subjektiivsete aistinguteta - 1/3-l uuritutest;
- väljendunud (suurenenud) vegetatiivne reaktsioon, mille puhul muutub kõigis kolmes registreeritud objektiivses näitajas koos subjektiivsete kaebuste avaldumisega (südamelöögi tunne, külmavärinad, sisemise pinge tunne või vastupidi nõrkus, unisus, pearinglus jne) - 1/3-l uuritutest.
Sõltuvalt vegetatiivsete nihete ja subjektiivsete aistingute olemusest eristatakse sümpaatoadrenaalseid, vagus-insulaarseid, sega- ja kahefaasilisi reaktsioone (viimase puhul võib esimene faas olla sümpaatoadrenaalne ja teine parasümpaatiline või vastupidi).
Füüsiline aktiivsus
Külmatesti läbiviimise metoodika. Vererõhku ja pulssi mõõdetakse lamavas asendis. Seejärel langetab katsealune teise käe randmeni +4 °C vees ja hoiab seda 1 minuti. Vererõhku ja pulssi mõõdetakse kohe pärast käe vette kastmist, 0,5 ja 1 minut pärast vette kastmist ning seejärel - pärast käe veest väljavõtmist - mõõdetakse vererõhku ja pulssi kuni algtaseme saavutamiseni. Kui pulssi uuritakse EKG abil, siis loendatakse R-lainete või RR-intervallide arv määratud ajavahemikes ja kõik arvutatakse ümber pulsisageduseks 1 minuti pärast.
Testi hindamine. Normaalne vegetatiivne reaktsioonivõime - süstoolse vererõhu tõus 20 mm Hg, diastoolse vererõhu tõus 10-20 mm Hg võrra 0,5-1 minuti pärast. Maksimaalne vererõhu tõus - 30 sekundit pärast jahutamise algust. Vererõhu taastumine algtasemele - 2-3 minuti pärast.
Patoloogilised kõrvalekalded:
- vasomotooride ülierutuvus (hüperaktiivsus) - süstoolse ja diastoolse vererõhu tugev tõus, st väljendunud sümpaatiline reaktsioon (suurenenud autonoomne reaktsioonivõime);
- vasomotooride erutuvuse vähenemine (hüporeaktiivsus) - vererõhu kerge tõus (diastoolse rõhu tõus alla 10 mm Hg), nõrk sümpaatiline reaktsioon (vähenenud autonoomne reaktsioonivõime);
- süstoolse ja diastoolse rõhu langus - parasümpaatiline reaktsioon (või perversne reaktsioon).
Rõhk refleksitsoonidele
Silma südame refleks (Dagnini-Aschner). Katsetehnika: pärast 15-minutilist paigal lamamist registreerige EKG 1 minuti jooksul ja seejärel lugege südame löögisagedust 1 minuti jooksul (esialgne taust). Seejärel vajutage sõrmeotstega mõlemale silmamunale, kuni ilmneb kerge valutunne. Võib kasutada Barre'i okulokompressorit (rõhk 300–400 g). 15–25 sekundit pärast rõhu alustamist registreerige südame löögisagedust EKG abil 10–15 sekundi jooksul. Loendage R-lainete arvu 10 sekundi jooksul ja arvutage uuesti 1 minuti jooksul.
Pulsisagedust on võimalik registreerida ka pärast rõhu vaibumist 1-2 minutiks. Sellisel juhul võetakse pulsisagedus RR-intervalli protsentuaalse suurenemisena silmamunadele avaldatava rõhu viimase 10 sekundi jooksul võrreldes RR-intervallide keskmise väärtusega, mis on arvutatud viie 10-sekundilise RR-segmendi kohta enne rõhu algust.
Südame löögisagedust saab arvutada ka mitte EKG salvestuse, vaid palpatsiooni teel iga 10 sekundi järel 30 sekundi jooksul.
Tõlgendus: südame löögisageduse normaalne aeglustumine - normaalne autonoomne reaktsioonivõime; tugev aeglustumine (parasümpaatiline, vagaalne reaktsioon) - suurenenud autonoomne reaktsioonivõime; nõrk aeglustumine - vähenenud autonoomne reaktsioonivõime; aeglustumise puudumine - perversne autonoomne reaktsioonivõime (sümpaatiline reaktsioon).
Tavaliselt aeglustub südame löögisagedus mõne sekundi jooksul pärast rõhu tekkimist 1 minuti jooksul 6-12 löögi võrra. EKG näitab siinusrütmi aeglustumist.
Kõik testide hinnangud näitavad nii reaktsiooni tugevust kui ka olemust. Tervete inimeste uurimisel saadud digitaalsed andmed ei ole aga erinevate autorite puhul samad, tõenäoliselt mitmel põhjusel (erinev algpulsisagedus, erinevad registreerimis- ja töötlemismeetodid). Erineva algpulsisageduse tõttu (rohkem või vähem kui 70–72 lööki minutis) on võimalik arvutada Galyu valemi abil:
X = HRsp/HRsi × 100,
Kus HRsp on valimis mõõdetud pulsisagedus; HRsi on algne pulsisagedus; 100 on tavapärane pulsisagedus.
Galu valemi järgi on impulsi aeglustumine võrdne: 100 - X.
Peame sobivaks võtta normiks väärtuse M±a, kus M on uuringurühma keskmine südame löögisageduse väärtus 1 minuti jooksul; o on standardhälve M-ist. Kui väärtus on suurem kui M+g, peaksime rääkima suurenenud vegetatiivsest reaktsioonivõimest (sümpaatilisest või parasümpaatilisest), kui väärtus on väiksem, peaksime rääkima vegetatiivse reaktsioonivõime vähenemisest. Peame vajalikuks teha selliseid arvutusi ka teiste vegetatiivse reaktsioonivõime testide puhul.
Tervete inimeste proovide südame löögisageduse uuringu tulemused
Proovige |
M±a |
Silma- ja südamerefleks |
-3,95 ± 3,77 |
Karotiidsinuse refleks |
4,9 ± 2,69 |
Päikeserefleks |
-2,75 ± 2,74 |
Unearteri siinusartikulaarne refleks (Tschermak-Gering). Katsetehnika: pärast 15-minutilist kohanemist (puhkust) lamavas asendis loenda pulssi 1 minuti jooksul (EKG registreerimine - 1 minut) - esialgne taust. Seejärel vajuta vaheldumisi (1,5-2 sekundi pärast) sõrmedega (nimetissõrme ja pöidlaga) m. sternoclaidomastoideus'e ülemise kolmandiku piirkonda veidi alalõualuu nurga all, kuni on tunda unearteri pulsatsiooni. Soovitatav on alustada survet paremalt küljelt, kuna ärritusmõju paremal on tugevam kui vasakul. Surve peaks olema kerge, mitte valu tekitav, 15-20 sekundi jooksul; alates 15. sekundist alusta pulsi registreerimist EKG abil 10-15 sekundi jooksul. Seejärel lõpeta surve ja arvuta pulsisagedus minutis EKG R-lainete sageduse põhjal. Arvutuse saab teha RR-intervalli põhjal, nagu silma-südame refleksi uurimisel. Järelmõju seisundit saab registreerida ka 3 ja 5 minutit pärast rõhu peatamist. Mõnikord registreeritakse arteriaalne rõhk ja hingamissagedus.
Tõlgendamine: tervetelt isikutelt saadud väärtusi peetakse südame löögisageduse normaalseteks muutusteks, st normaalseks autonoomseks reaktsioonivõimeks.
Sellest suuremad väärtused viitavad vegetatiivse reaktsioonivõime suurenemisele, st parasümpaatilise aktiivsuse suurenemisele või ebapiisavale sümpaatilisele aktiivsusele, sellest väiksemad väärtused aga vegetatiivse reaktsioonivõime vähenemisele. Südame löögisageduse tõus viitab moonutatud reaktsioonile. Teiste autorite [Rusetsky II, 1958; Birkmayer W., 1976 ja teised] sõnul peetakse normiks südame löögisageduse aeglustumist pärast 10 s kuni 12 lööki 1 minutis, arteriaalse rõhu langust 10 mm-ni, hingamissageduse aeglustumist ja mõnikord ka T-laine suurenemist EKG-l vähemalt 1 mm võrra.
Patoloogilised kõrvalekalded: südame löögisageduse järsk ja oluline aeglustumine ilma vererõhu languseta (vagokardiaalne tüüp); vererõhu tugev langus (üle 10 mm Hg) ilma pulsi aeglustumata (depressorne tüüp); pearinglus, minestamine ilma vererõhu või pulsi muutuseta või nende näitajate muutustega (tserebraalne tüüp) - vererõhu tõus [Birkmayer W., 1976]. Seetõttu on soovitatav arvutada M±a väärtused.
Päikeserefleks - epigastriline refleks (Toma, Roux). Testi tehnika: puhkeasendis, lamavas asendis lõdvestunud kõhulihastega registreeritakse enne testi EKG (taust), südame löögisagedus määratakse EKG RR-intervallide järgi. Samuti saab uurida arteriaalset rõhku (esialgsed taustanäitajad). Päikesepõimikule avaldatakse käega survet, kuni on tunda kõhuaordi pulsatsiooni.
20-30 sekundi möödudes rõhu algusest registreeritakse südame löögisagedust uuesti 10-15 sekundi jooksul EKG abil. Südame löögisagedus arvutatakse EKG-l 10 sekundi jooksul esinevate R-lainete arvu põhjal ja arvutatakse uuesti minutis. Arvutuse saab teha RR-intervalli põhjal samamoodi nagu okulokardiaalse refleksi uurimisel (vt eespool).
Tõlgendamine: normiks võetakse väärtus M±o. Määratakse ekspressiooniaste - normaalne, suurenenud või ekspresseeritud, vähenenud ja perversne reaktsioonivõime ning reaktsiooni iseloom - sümpaatiline, vagaalne või parasümpaatiline.
II Rusetsky (1958), W. Birkmayeri (1976) sõnul on täheldatud mitut tüüpi reaktsioone:
- refleks puudub või on ümberpööratud (pulss ei ole piisavalt aeglustunud ega kiirenenud) - sümpaatiline reaktsioonitüüp;
- positiivne refleks - aeglustumine üle 12 löögi 1 minuti jooksul - parasümpaatiline tüüp;
- aeglustus 4-12 lööki 1 minuti kohta - normaalne tüüp.
Reaktiivsustestides on võimalik arvutada vegetatiivse toonuse uuringus näidatud koefitsiente. Testides saadud tulemused annavad ettekujutuse vegetatiivsete reaktsioonide tugevusest, iseloomust ja kestusest ehk ANS-i sümpaatiliste ja parasümpaatiliste osakondade reaktsioonivõimest.
Aktiivsuse vegetatiivse toe uurimine
Erinevate tegevusvormide vegetatiivse toe uurimine annab olulist teavet ka vegetatiivse närvisüsteemi seisundi kohta, kuna vegetatiivsed komponendid on iga tegevuse kohustuslik kaasnemine. Nende registreerimist nimetame tegevuse vegetatiivse toe uurimiseks.
Vegetatiivse toe näitajad võimaldavad meil hinnata käitumise piisavat vegetatiivset tuge. Tavaliselt on see rangelt seotud tegevuse vormi, intensiivsuse ja kestusega.
Aktiivsuse vegetatiivse toe uurimise meetodid
Kliinilises füsioloogias viiakse vegetatiivse toe uuring läbi aktiivsuse eksperimentaalse modelleerimise abil:
- füüsiline - doseeritud füüsiline aktiivsus: veloergomeetria, doseeritud kõndimine, jalgade tõstmine horisontaalasendis 30-40° nurga all teatud arv kordi kindla ajaperioodi jooksul, kaheastmeline Master'i test, doseeritud kükid, dünamomeetril lamades surumine kuni 10-20 kg jne;
- asenditest - üleminek horisontaalasendist vertikaalsesse asendisse ja vastupidi (ortoklinostaatiline test);
- peastarve - peastarvutus (lihtne - 200-st 7 lahutamine ja keeruline - kahekohaliste arvude korrutamine kahekohaliste arvudega), sõnade moodustamine, näiteks 7 sõna 7 tähega jne;
- emotsionaalne - negatiivsete emotsioonide modelleerimine: elektrilöögi oht, minevikus kogetud negatiivsete emotsionaalsete olukordade taastootmine või haigusega seotud negatiivsete emotsioonide spetsiaalne esilekutsumine, emotsionaalse stressi esilekutsumine Kurt Lewini meetodi abil jne. Positiivsete emotsioonide modelleerimine erineval viisil, näiteks haiguse heast tulemusest rääkimine jne. Vegetatiivsete nihete registreerimiseks kasutatakse järgmisi parameetreid: kardiovaskulaarsüsteem: pulss, PC varieeruvus, vererõhk, REG-näitajad, pletüsmograafia jne; hingamissüsteem - hingamissagedus jne; uuritakse galvaanilist naharefleksi (GSR), hormonaalset profiili ja muid parameetreid.
Uuritavaid parameetreid mõõdetakse puhkeolekus (esialgne vegetatiivne toonus) ja aktiivsuse ajal. Parameetri suurenemist sellel perioodil hinnatakse II vegetatiivse aktiivsuse toena. Tõlgendamine: saadud andmeid tõlgendatakse kui normaalset vegetatiivset aktiivsuse tuge (nihked on samad, mis kontrollrühmas), liigset (nihked on intensiivsemad kui kontrollrühmas), ebapiisavat (nihked on vähem väljendunud kui kontrollrühmas).
Aktiivsust tagab peamiselt ergotroopne süsteem. Seetõttu hinnati ergotroopsete seadmete olekut kõrvalekalde astme järgi algandmetest.
Vegetatiivse toe uuring ortoklinostatilises testis. Seda testi on kirjeldanud paljud autorid [Rusetsky II, 1958; Chetverikov NS, 1968 ja teised] ning sellel on mitu Shelongi hemodünaamilisel testil põhinevat modifikatsiooni. Esitame ainult kaks selle varianti. Esimest varianti (klassikalist) on käsiraamatus kirjeldanud W. Birkmayer (1976); teine variant, millest oleme viimasel ajal kinni pidanud, on testi läbiviimine ja saadud tulemuste töötlemine Z. Serviti (1948) pakutud meetodi abil.
Aktiivselt ja mitte pöördlaua abil läbiviidavaid ortoklinostaatilisi teste käsitleme mitte ainult hemodünaamiliste testidena, vaid ka aktiivsuse vegetatiivse toetamise testidena, st vegetatiivsete nihete testidena, mis tagavad ülemineku ühest asendist teise ja seejärel uue asendi säilitamise.
Esimese variandi meetod. Puhkeasendis ja horisontaalasendis mõõdetakse pulssi ja vererõhku. Seejärel tõuseb patsient aeglaselt, ilma tarbetute liigutusteta, püsti ja seisab mugavas asendis voodi lähedal. Kohe vertikaalasendis mõõdetakse pulssi ja vererõhku ning seejärel tehakse seda minutite kaupa 10 minuti jooksul. Katsealune võib vertikaalses asendis püsida 3–10 minutit. Kui testi lõpus ilmnevad patoloogilised muutused, tuleks mõõtmisi jätkata. Patsiendil palutakse uuesti pikali heita; kohe pärast pikali heitmist mõõdetakse vererõhku ja pulssi minutite kaupa, kuni need saavutavad algväärtuse.
Tõlgendamine. Normaalsed reaktsioonid (aktiivsuse normaalne vegetatiivne tugi): püsti tõustes - lühiajaline süstoolse rõhu tõus 20 mm Hg-ni, vähemal määral diastoolne rõhk ja mööduv südame löögisageduse tõus 30 löögini minutis. Seismise ajal võib süstoolne rõhk mõnikord langeda (15 mm Hg võrra allapoole algtaseme taset või jääda muutumatuks), diastoolne rõhk jääb muutumatuks või tõuseb veidi, mistõttu rõhu amplituud algtaseme suhtes võib väheneda. Südame löögisagedus püsti seistes võib tõusta 40 löögini minutis algtaseme suhtes. Pärast algasendisse (horisontaalne) naasmist peaksid arteriaalne rõhk ja südame löögisagedus 3 minuti jooksul naasma algtasemele. Vahetult pärast lamamist võib tekkida lühiajaline rõhu tõus. Subjektiivseid kaebusi ei ole.
Aktiivsuse vegetatiivse toe rikkumine avaldub järgmiste sümptomitega:
- Süstoolse rõhu tõus üle 20 mm Hg.
- Samuti suureneb diastoolne rõhk, mõnikord oluliselt rohkem kui süstoolne rõhk, muudel juhtudel langeb see või jääb samale tasemele;
- Püstitõusmisel ainult diastoolse rõhu iseseisev tõus;
- Pulsisageduse tõus püsti tõustes rohkem kui 30 lööki minutis;
- Püsti tõustes võite tunda vere juurdevoolu pähe ja nägemise tumenemist.
Kõik ülaltoodud muutused viitavad liigsele vegetatiivsele toele.
- Süstoolse rõhu mööduv langus rohkem kui 10–15 mm Hg võrra vahetult pärast püstitõusmist. Samal ajal võib diastoolne rõhk samaaegselt tõusta või langeda, mistõttu rõhu amplituud (pulsirõhk) väheneb oluliselt. Kaebused: kõikumine ja nõrkustunne püstitõusmisel. Neid nähtusi tõlgendatakse ebapiisava vegetatiivse toena.
- Seismise ajal langeb süstoolne rõhk algtasemest enam kui 15-20 mm Hg võrra. Diastoolne rõhk jääb muutumatuks või tõuseb veidi - hüpotoonilise regulatsiooni häire, mida võib pidada ka ebapiisavaks vegetatiivseks toeks, adaptatsioonihäireks. Samamoodi võib vaadelda ka diastoolse rõhu langust (hüpodünaamiline regulatsioon W. Birkmayeri, 1976 järgi). Arteriaalse rõhu amplituudi vähenemine algtasemega võrreldes enam kui 2 korda näitab mitte ainult regulatsioonihäireid, vaid meie arvates ka vegetatiivse toe häiret.
- Pulsisageduse tõus seistes rohkem kui 30–40 lööki minutis suhteliselt muutumatu arteriaalse rõhu korral on liigne vegetatiivne toetus (tahhükardiline regulatsioonihäire vastavalt W. Birkmayerile, 1976). Võib esineda ortostaatiline tahhüpnea.
EKG muutused ortoklinostaatilise testi ajal: siinuspulsi sageduse tõus, P-laine tõus II ja III standardjuhtmes, ST-intervalli lühenemine ja T-laine lamenemine või negatiivne esinemine II ja III juhtmes. Need nähtused võivad tekkida kas kohe pärast püstitõusmist või pikaajalisel seismisel. Ortostaatilisi muutusi võib täheldada ka tervetel inimestel. Need ei viita südamerikkele: tegemist on vegetatiivse varustuse häirega, mis on seotud sümpatikotooniaga - liigse varustusega.
Lamavasse asendisse ja lamavas asendis liikumise reeglid on samad.
Teise variandi meetod. Pärast 15-minutilist puhkust horisontaalasendis mõõdetakse katsealuse arteriaalset rõhku, pulssi registreeritakse EKG-ga 1 minuti jooksul. Katsealune tõuseb rahulikult vertikaalasendisse, mis võtab umbes 8-10 sekundit. Pärast seda registreeritakse EKG-d uuesti pidevalt 1 minuti jooksul vertikaalasendis, registreeritakse arteriaalne rõhk. Seejärel, 3. ja 5. minutil seistes, registreeritakse EKG 20 sekundi jooksul ning samade ajavahemike järel pärast EKG registreerimist mõõdetakse arteriaalset rõhku. Seejärel heidab katsealune pikali (klinostatiline test) ja uuesti registreeritakse samad vegetatiivsed näitajad ülaltoodud meetodi kohaselt samade ajavahemike järel. Pulssi registreeritakse R-lainete lugemisega EKG-s 10-sekundiliste intervallidega.
Ortostaatilise ja klinostatilise testi minutilise intervalli jooksul saadud andmeid töödeldakse vastavalt Z. Servitile (1948). Arvutatakse järgmised näitajad:
1. Keskmine ortostaatiline kiirendus minutis (AOA). See võrdub minuti esimese, teise ja kuuenda 10-sekundilise segmendi algse pulsisageduse suhtes tõusu summaga, jagatuna 3-ga:
LÕPP = 1 + 2 + 6 / 3
Ortostaatilise labiilsuse indeks (OLI) on ortostaatilises asendis 1 minuti jooksul (valitud esimese minuti kuue 10-sekundilise intervalli hulgast) kõrgeima ja madalaima pulsisageduse vahe - see on ortostaatilise testi pulsisageduse kõikumiste minimaalne vahemik.
Klinostaatiline deceleratsioon (CD) on südame löögisageduse suurim aeglustumine 1 minuti jooksul lamavas asendis pärast vertikaalsest asendist liikumist.
Ortoklinostatiline erinevus (OCD) on suurima kiirenduse ja suurima aeglustuse erinevus orto- ja klinostaatiliste testide ajal (arvutus tehakse ka kuue 10-sekundilise intervalli kohta testi üheminutilise perioodi jooksul).
Klinostaatiline labiilsusindeks (CIL) on südame löögisageduse suurima ja väikseima aeglustumise vahe klinostaatilise testi ajal (valitud horisontaalasendis 10-sekundiliste ja 1-minutiliste intervallidega). Kogu arvutus tehakse 1 minuti jooksul seistes ja lamades ning seejärel arvutatakse südame löögisagedus 3. ja 5. minutil ning arteriaalse rõhu väärtus. Normiks loetakse tervetel isikutel erinevatel ajavahemikel nimetatud testide ajal saadud M±a väärtusi.
Autonoomse närvisüsteemi seisundi dünaamiline uuring annab ettekujutuse selle esialgsest autonoomsest toonist (määratud perifeersete autonoomsete moodustiste seisundi järgi), autonoomsest reaktsioonivõimest ja autonoomsest aktiivsuse toest, mille määrab adaptiivset käitumist korraldavate aju suprasegmentaalsete süsteemide seisund.
Lisaks ülalkirjeldatud funktsionaal-dünaamilisele meetodile, mida kliinikud laialdaselt kasutavad autonoomse närvisüsteemi seisundi iseloomustamiseks nii puhkeolekus kui ka koormuse all olevate parameetrite registreerimisel, kasutatakse REG-meetodit, mis annab kaudset teavet pulsi veretäituvuse suuruse, peamiste veresoonte seina seisundi, verevoolu suhtelise kiiruse ning arteriaalse ja venoosse vereringe vahelise seose kohta. Samad probleemid lahendatakse pletüsmograafia abil: võnkumise suurenemist ehk veresoonte laienemist hinnatakse sümpaatiliste mõjude vähenemisena; võnkumise vähenemist, kalduvust ahenemisele - nende suurenemisena. Ultraheli dopplerograafia (USDG) näitab veresoonte seisundit, mis peegeldab kaudselt ka autonoomse närvisüsteemi seisundit.
Neuromuskulaarse erutuvuse uuring
Kõige sagedamini kasutatavad objektiivsed testid on:
Chvosteki sümptomi esilekutsumine puhkeolekus ja pärast 5-minutilist hüperventilatsiooni. Chvosteki sümptomi esilekutsumiseks lööb neuroloogiline haamer suu nurka ja kõrvalesta ühendavasse keskjoont. Sümptomit mõõdetakse järgmiselt:
- I aste - labiaalse kommissuuri vähenemine;
- II aste - nina tiiva vähendamise lisamine;
- III aste - lisaks eespool kirjeldatud nähtustele tõmbub kokku ka silmaümbruse lihas;
- IV aste - kogu näo poole lihaste järsk kokkutõmbumine.
5-minutiline hüperventilatsioon viib väljendusastme selge suurenemiseni [Аlаjouianine Th. jt, 1958; Klotz HD, 1958]. Tervete inimeste seas esineb positiivne Chvosteki sümptom 3–29% juhtudest. Neurogeense tetaania korral on see positiivne 73% juhtudest.
Manseti test (Trousseau sümptom). Tehnika: patsiendi õlale asetatakse 5-10 minutiks arteriaalne žgutt või pneumaatiline mansett. Rõhku mansetis tuleks hoida 5-10 mm Hg kõrgemal patsiendi süstoolsest rõhust. Kui kokkusurumine postiseemilises staadiumis eemaldatakse, tekivad karpopedaalsed spasmid ehk "sünnitusarsti käe" fenomen. Trousseau sümptomi esinemissagedus tetaania korral on vahemikus 15 kuni 65%. See näitab perifeerse neuromuskulaarse erutuvuse kõrget taset.
Trousseau-Bonsdorffi test. Tehnika: patsiendi õlale asetatakse pneumaatiline mansett ja rõhku hoitakse selles 10 minutit tasemel, mis on 10-15 mm Hg kõrgem patsiendi süstoolsest rõhust, mis põhjustab käe isheemiat. Isheemilise perioodi teises pooles lisatakse hüperventilatsioon (maksimaalselt sügavad sisse- ja väljahingamised sagedusega 18-20 1 minuti kohta) 5 minuti jooksul. Testi tulemused: nõrgalt positiivne - nähtavate fastsikulatsioonide ilmnemine luudevahelistes lihastes, eriti esimese interfalangeaalruumi piirkonnas, käe kuju muutus (kalduvus "sünnitusarsti käe" tekkeks); positiivne - väljendunud karpopedaalse spasmi pilt; negatiivne - eespool kirjeldatud nähtuste puudumine.
Elektromüograafiline uuring. EMG-uuringu käigus registreeritakse tetaanilise spasmiga seotud lihaste teatud tüüpi elektriline aktiivsus. Aktiivsust iseloomustavad järjestikused potentsiaalid (dublettid, tripletid, multipletid), mis esinevad lühikeste ajavahemike (4-8 ms) jooksul sagedusega 125-250 pps. Sellised potentsiaalid ja muud EMG-nähtused ilmnevad uuringuperioodil provokatiivsete testide abil.
Muud testid, mis näitavad neuromuskulaarset erutuvust: Bechterew' küünarnuki sündroom, Schlesingeri sümptom, lihasrulli sümptom, kuid need on vähem informatiivsed ja neid kasutatakse harvemini.
Hüperventilatsiooni sündroomi uurimise meetodid
- Polüsüsteemsuse iseloomustatud subjektiivsete aistingute (kaebuste) analüüs ja kaebuste seos hingamisfunktsiooniga.
- Hingamisteede häirete esinemine haiguse alguses või selle ajal.
- Hüperventilatsiooni testi positiivsed tulemused.
- Neuromuskulaarse erutuvuse testid.
- Võimalus peatada hüperventilatsiooni paroksüsm 5% CO2 sisaldava õhusegu sissehingamise või oma CO2 kogunemiseks kotti (paberisse või polüetüleeni) hingamise teel, mille abil rünnak peatatakse.
- Patsiendil on alveolaarõhus hüpokapnia ja veres alkaloos.
Hüperventilatsioonitesti tehnika: patsient on horisontaalasendis või poollamavas asendis (toolil). Ta hakkab sügavalt hingama kiirusega 16–22 hingetõmmet minutis. Test kestab olenevalt tolerantsusest 3 kuni 5 minutit. Positiivsel hüperventilatsioonitestil on kaks progresseerumisvarianti. Esimene variant: testi ajal tekivad emotsionaalsed, vegetatiivsed, tetaanilised ja muud muutused, mis kaovad 2–3 minutit pärast testi lõppu. Teine variant: hüperventilatsioon viib vegetatiivse paroksüsmi tekkeni, mis algas testi ajal ja jätkub ka pärast selle lõppu. Testi üleminek täielikuks paroksüsmiks täheldatakse esialgu hingamisel, katsealune ei suuda hüperventilatsiooni peatada ja jätkab sagedast ja sügavat hingamist. Hingamisraskustega kaasnevad vegetatiivsed, lihastoonilised ja emotsionaalsed häired. Üldiselt arvatakse, et subjektiivsete aistingute esinemine testi ajal, mis sarnanevad spontaanselt tekkivatele aistingutele, on positiivne kriteerium hüperventilatsioonisündroomi diagnoosimiseks.
Üle 50-aastastel inimestel tuleb testi teha ettevaatusega. Vastunäidustused on kõrge vererõhk, südame- ja kopsupatoloogiate esinemine, raske ateroskleroos.
Närvisüsteemi funktsionaalse seisundi uurimise täiendavad meetodid
Emotsionaalsete ja isiksuseomaduste uurimine
Vegetatiivsed häired, eriti aju tasandil, on psühhovegetatiivsed. Seetõttu on vegetatiivsete häirete korral vaja uurida vaimset sfääri. Üks selle uurimise meetoditest on psühhoanamneesi detailne uurimine, mis tuvastab lapsepõlve ja praeguste psühholoogiliste traumade olemasolu. Oluline on emotsionaalsete häirete kliiniline analüüs. Psühholoogilist läbivaatust viiakse läbi erinevate meetodite abil: F. B. Berezina ja M. I. Miroshnikovi (1976) poolt modifitseeritud mitmetahulise isiksuseuuringu (MIP) meetod, Spielbergeri, Eysencki, Cattelli testid, samuti Rorschachi projektiivne test, temaatiline appertseptsioonitest (TAT), lõpetamata lausete test, Rosenzweigi test (frustratsioonitest) jne. Vegetatiivsete häirete uurimisel on kõige informatiivsemad MIP, Spielbergeri ja Cattelli testid.
Elektrofüsioloogilised uuringud
EEG-d kasutatakse mitte ainult protsessi lokaliseerimise ja mõnel juhul ka selle olemuse (epileptilised hüpersünkroonsed üldistatud tühjenemised) selgitamiseks, vaid ka aju mittespetsiifiliste aktiveerivate ja deaktiveerivate süsteemide funktsionaalse seisundi uurimiseks une ajal, lõdvestunud ja pinges ärkvelolekus, mida modelleeritakse erinevate koormustega: hüperventilatsioon, valgus, heli stimulatsioon, emotsionaalne stress, vaimne koormus jne.
Mittespetsiifiliste ajusüsteemide testimise kõige levinum meetod on EEG, EKG, GSR, EMG ja hingamissageduse polügraafiline registreerimine. Nende näitajate nihked peegeldavad tõusvate ja laskuvate aktiveerivate süsteemide-Mi vahelisi seoseid. Desünkroniseeruvate (ajutüve retikulaarne formatsioon) ja sünkroniseeruvate (talamokortikaalne süsteem) ajusüsteemide suhet ja seisundit hinnatakse EEG visuaalse ja arvutianalüüsi abil (a-indeksi, praeguse sünkroniseerumisindeksi jne arvutamine). Une ajal võimaldavad EEG andmed saada teavet erinevate unefaaside kujutamise omaduste, nende latentsusperioodide, unetsüklite ja motoorse aktiivsuse (SMA) kohta.
Viimastel aastatel on arvutitehnoloogia kasutamine oluliselt suurendanud neurofüsioloogiliste uuringute võimalusi. Keskmistamismeetodi kasutamine on võimaldanud eraldada spontaansest EEG-st sündmustega seotud potentsiaalid, peamiselt need, mis on põhjustatud sensoorsetest ja motoorsetest stiimulitest.
Seega võimaldab somatosensoorsete esilekutsutud potentsiaalide uurimine tõhusalt ja diferentseeritult hinnata spetsiifiliste ja mittespetsiifiliste aferentatsioonisüsteemide eri tasemete funktsionaalset seisundit.
Toimekorralduse mehhanismide ja efektorsüsteemide uurimine võimaldab registreerida tahteliste liigutuste sooritamisega seotud motoorset potentsiaali, mis peegeldab nii üldiseid tegevuse korraldamise ja otsuste tegemise protsesse kui ka kortikaalsete motoorsete neuronite aktiveerimise lokaalsemaid mehhanisme.
Kontingentse negatiivse hälbe (CND) registreerimist kasutatakse suunatud tähelepanu, motivatsiooni ja tõenäosusliku prognoosimise mehhanismide uurimiseks, mis võimaldab meil hinnata mittespetsiifiliste ajusüsteemide seisundit.
Aju aktiivsuse topograafilise korralduse mehhanismide tunnuste uurimine on võimalik spontaanse EEG spektraalkaartide koostamise abil.
Kiire Fourier' teisenduse algoritmi abil teostatav tihendatud spektraalanalüüs (CSA) võimaldab määrata EEG-rütmide spektraalset võimsust ja nende reaktiivsust erinevatele funktsionaalsetele koormustele, mis annab teavet ka mittespetsiifiliste ajusüsteemide seisundi kohta. Lisaks paljastab CSA EEG adaptiivsetes reaktsioonides osaleva poolkeradevahelise interaktsiooni (poolkeradevahelise asümmeetria) olemuse.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
Hormonaalsete ja neurohumoraalsete funktsioonide uurimine
Vegetatiivsed häired esinevad sageli koos neuroendokriinsete ja ainevahetushäiretega. Need põhinevad neurohormonaalsete ja neurohumoraalsete suhete muutustel (neurotransmitterite vahendamise muutuste tõttu), mis omakorda on näitajad organismi adaptiivsetest võimetest ja ergo- ning trofotroopsete süsteemide seisundist.
Mõnel juhul on vaja uurida nii hormonaalset profiili kui ka neurohumoraalseid seoseid: kilpnäärme talitlust (basaalmetabolism, kasutades I kompleksset radioisotoopide absorptsioonimeetodit), hüpotalamuse-hüpofüüsi-neerupealise koore süsteemi seisundit (kortikosteroidide ja nende metaboliitide määramine veres ja uriinis), munasarjade talitluse uurimist (pärasoole temperatuur, pupilli sümptom, CII, hormonaalne profiil), süsivesikute, valkude, vee-soola ainevahetust jne.
Neurohumoraalsete seoste seisundi uurimiseks määratakse veres, uriinis ja tserebrospinaalvedelikus katehhoolamiinide (adrenaliin, noradrenaliin, dopamiin, DOPA ja nende metaboliidid), atsetüülkoliini ja selle ensüümide, histamiini ja selle ensüümide (diamiinoksüdaas) sisaldus, serotoniini histaminopeksiline efekt (HPE) 5-OIAC eritumise kaudu uriiniga.
Samal ajal saab neid näitajaid kasutada nii spetsiifiliste kui ka mittespetsiifiliste LRK-süsteemide seisundi hindamiseks, samuti tsentraalsete ergo- ja trofotroopsete aparaatide ning perifeersete vegetatiivsete süsteemide reaktsiooni hindamiseks.
Naatriumi, kaaliumi, kogu kaltsiumi, anorgaanilise fosfori, kloori, süsinikdioksiidi ja magneesiumi humoraalsed (elektrolüütide) uuringud aitavad tuvastada latentset neurogeenset tetaaniat. Määratakse koefitsiendid, mis näitavad monovalentsete ioonide (naatrium, kaalium) ja bivalentsete ioonide (kaltsium, magneesium) suhet. Neurogeenne tetaaniasündroom (NTS) on peamiselt normokaltseemiline, kuid esineb suhteline kalduvus hüpokaltseemiale. NTS-iga patsientidel on koefitsient, mis peegeldab monovalentsete ioonide ülekaalu bivalentsete ioonide suhtes, oluliselt suurenenud.
Autonoomse närvisüsteemi segmentaalse jaotuse funktsioonide uurimine
Autonoomse närvisüsteemi patoloogia tänapäevase õpetamise väljatöötamine nõudis vanade metodoloogiliste lähenemisviiside läbivaatamist ja uute uurimismeetodite väljatöötamist. Tänapäeval väljatöötatavatele meetoditele esitatakse erinõuded. Autonoomse närvisüsteemi uuringute testid peavad olema:
- piisavalt informatiivne autonoomse närvisüsteemi häire kohta (tulemuste kvantitatiivne hindamine);
- spetsiifiline, korduvates uuringutes hästi reprodutseeritavate tulemustega (variatsioonikordaja ei tohiks ületada 20–25%); 3) füsioloogiliselt ja kliiniliselt usaldusväärne (ohutu);
- mitteinvasiivne;
- lihtne ja kiire teostada.
Nendele nõuetele vastavaid teste on endiselt vähe.
Kardiovaskulaarse, sudomotoorse ja pupillisüsteemi autonoomse närvisüsteemi uurimiseks väljatöötatud meetodid vastavad ülaltoodud nõuetele suuremal määral kui teised ning seetõttu jõuavad need kliinilisse praktikasse kiiremini.
Segmentaalsete vegetatiivsete häirete uuring tuleks läbi viia, võttes arvesse mitte ainult kahjustuse lokaliseerimist, vaid ka perifeersete vegetatiivsete moodustiste kadumisele või ärritusele viitavaid sümptomeid. Võimaluse korral on vaja kindlaks teha nende olemus (sümpaatiline või parasümpaatiline). Soovitav on selgitada vegetatiivse kaare teatud osa huvi: aferentne või eferentne.
Mõned kasutatavad meetodid annavad teavet suprasegmentaalsete vegetatiivsete süsteemide kohta, registreerides esialgse vegetatiivse tooni, vegetatiivse reaktiivsuse ja vegetatiivse aktiivsuse toe; lisaks on võimalik saada teavet vegetatiivse närvisüsteemi segmentaalsete osade seisundi kohta.
Kardiovaskulaarsüsteem
Sümpaatilise efferentse raja seisundi määramise meetodid
- Vertikaalsesse asendisse üleminekuga seotud vererõhu muutuste määramine. Arvutatakse süstoolse vererõhu erinevus lamavas asendis ja 3. minutil pärast püstitõusmist.
Tõlgendamine: süstoolse vererõhu langus mitte üle 10 mm Hg on normaalne reaktsioon, mis näitab efferentsete vasokonstriktoorsete kiudude terviklikkust; langus 11–29 mm Hg on piirreaktsioon; langus 30 mm Hg või rohkem on patoloogiline reaktsioon, mis näitab efferentset sümpaatilist puudulikkust.
- Arteriaalse rõhu muutuste määramine isomeetrilise koormuse ajal. Dünamomeetri abil määrake maksimaalne jõud ühes käes. Seejärel pigistab patsient dünamomeetrit 3 minuti jooksul jõuga, mis võrdub 30%-ga maksimaalsest. Arvutage diastoolse arteriaalse rõhu erinevus dünamomeetri pigistamise 3. minutil ja enne koormuse sooritamist puhkeolekus.
Tõlgendamine: diastoolse vererõhu tõus üle 16 mm Hg on normaalne reaktsioon; tõus 10–15 mm Hg on piirreaktsioon; tõus alla 10 mm Hg on patoloogiline reaktsioon, mis näitab efferentset sümpaatilist puudulikkust.
- Efferentsete vasokonstriktoorsete sümpaatiliste kiudude seisundi hindamine. Sel eesmärgil kasutatakse mõningaid teste, mis põhinevad käe või käsivarre pletüsmogrammi registreerimisel:
- Vaimse stressi, valuliku stiimuli või äkilise müra esinemine põhjustab tavaliselt käe verevarustuse vähenemist ja perifeerse vasokonstriktsiooni tõttu arteriaalse rõhu tõusu. Verevarustuse ja arteriaalse rõhu muutuste puudumine viitab naha veresoontesse suunduvate efferentsete sümpaatiliste kiudude kahjustusele.
- Valsalva manöövri või rotatsioonitesti tegemisel Barany toolil toimub tavaliselt vere täituvuse vähenemine suurenenud vasokonstriktsiooni tõttu. Vere täituvuse muutuste puudumine viitab sümpaatiliste perifeersete vasokonstriktorite kahjustusele;
- Terav ja sügav hingetõmme põhjustab küünarvarte veresoonte refleksilist ahenemist. Selles testis põhineb reaktsioon seljaaju refleksil, mille aferentsed rajad on teadmata ja eferentsed rajad koosnevad sümpaatilistest vasokonstriktoorsetest kiududest. Vere täituvuse vähenemise puudumine selles testis viitab ka sümpaatilisele eferentsele puudulikkusele;
- Kükkide ajal, passiivsete jalgade tõstmiste ajal kõhuliasendis, näitab pletüsmograaf vere täituvuse suurenemist vasokonstriktsiooni vähenemise tõttu. Kui skeletilihaste veresoontesse suunduvad sümpaatilised vasokonstriktoorsed kiud on kahjustatud, siis vere täituvuses muutusi ei toimu.
Tuleb märkida, et ülaltoodud pletüsmograafiat kasutavatel testidel ei ole selgeid normi ja patoloogia kvantitatiivseid piire ning seetõttu on nende kasutamine üldpraktikas piiratud. Siiski saab katsealuste rühmas saadud tulemusi võrrelda kontrollrühma andmetega.
- Farmakoloogilised testid:
- Plasma norepinefriini (NA) taseme määramine: Plasma norepinefriini taset säilitatakse vabanemise kaudu sümpaatilistest närvilõpmetest ja neerupealise medulla'st. Kuna verre vabaneva neurotransmitteri hulk on proportsionaalne sümpaatilise närvisüsteemi aktiivsusega, saab plasma norepinefriini taset kasutada sümpaatilise närvitegevuse indeksina. Arvatakse, et plasma norepinefriini taseme langus on tingitud ebanormaalsest vabanemisest sümpaatilistest eferentsetest terminalidest veresoontes, mitte aga muutustest selle omastamises või difusioonis läbi hematoentsefaalbarjääri või teiste membraanide. Tervel inimesel püsib plasma norepinefriini tase lamavas asendis konstantsena ja suureneb järsult, kui inimene võtab vertikaalse asendi. Autonoomse närvisüsteemi tsentraalsetes asendites on teatud plasma norepinefriini tase, mis ei muutu, kui inimene võtab vertikaalse asendi. Perifeersete kahjustuste (postganglionaarne sümpaatiline neuron) korral on norepinefriini tase lamavas asendis järsult vähenenud ja ei suurene ortostaatilise testi ajal. Seega on võimalik eristada preganglionaarseid kahjustusi postganglionaarsetest:
- Türamiinitest: türamiin vabastab postganglionaarsetest presünaptilistest vesiikulitest norepinefriini ja dopamiini. Norepinefriini (katehhoolamiinide) ebapiisav suurenemine plasmas pärast türamiini manustamist viitab postganglionaarse neuroni võime puudumisele norepinefriini vabastada, st distaalsele postganglionaarsele sümpaatilisele defektile.
- norepinefriini test: väikeste norepinefriini annuste intravenoosne manustamine põhjustab tervel inimesel hulga kardiovaskulaarseid toimeid, sealhulgas süsteemse arteriaalse rõhu tõusu. Mõnedel autonoomse närvisüsteemi kahjustusega patsientidel tekib liialdatud arteriaalse rõhu reaktsioon nn denervatsiooni ülitundlikkuse tõttu, mis tekib presünaptiliste närvilõpmete hävimisel. Seevastu täielik denervatsioon viib selles testis normaalsest madalama arteriaalse rõhu reaktsioonini;
- Anapriliini test: südame löögisageduse aeglustumise puudumine Anapriliini intravenoosse manustamise korral (mitte rohkem kui 0,2 mg/kg) näitab südamesse suunduvate sümpaatiliste närvide kahjustust.
- Sümpaatiliste perifeersete närvide aktsioonipotentsiaalide registreerimine naha veresoontesse, vöötlihastesse ja higinäärmetesse. Kaasaegne elektrofüsioloogiline meetod, mis võimaldab uusima mikroelektroodide tehnoloogia abil registreerida perifeersete autonoomsete närvide neuronaalset aktiivsust, määrata autonoomsete reaktsioonide latentseid perioode erinevat tüüpi stiimulite korral ja arvutada ergastusjuhtivuse kiirust mööda efferentseid sümpaatilisi kiude.
Parasümpaatilise efferentse raja seisundi määramise meetodid
- Südame löögisageduse muutused püsti tõustes. Tervetel inimestel kiireneb südame löögisagedus püsti tõustes kiiresti (maksimaalne väärtus on täheldatud pärast 15. südamelööki) ja seejärel väheneb pärast 30. südamelööki. 15. ja 30. südamelöögi RR-intervalli suhet nimetatakse "30:15 suhteks" või "30:15" koefitsiendiks. Tavaliselt on see võrdne 1,04 või suurem; 1,01–1,03 on piiripealne tulemus; 1,00 on ebapiisav vaguse mõju südamele.
- Südame löögisageduse muutus sügava, aeglase hingamise ajal - 6 korda 1 minuti jooksul. Väljahingamisel maksimaalselt pikenenud RR-intervalli ja sissehingamisel maksimaalselt lühenenud RR-intervalli suhte määramine. Tervetel inimestel on vaguse mõjul tekkiva siinusarütmia tõttu see suhe alati suurem kui 1,21. Näitajad 1,11-1,20 on piiripealsed. Siinusarütmia vähenemise korral, st vaguse puudulikkuse korral, ei ole see näitaja suurem kui 1,10.
- Pulsisageduse muutus Valsalva manöövri ajal. Arvutatakse Valsalva koefitsient. Hingamine toimub manomeetriga ühendatud huulikusse; rõhku hoitakse 15 sekundi jooksul 40 mm Hg juures. Samal ajal registreeritakse pulssi EKG abil. Valsalva koefitsiendi arvutamine: esimese 20 sekundi jooksul pärast testi pikenenud RR-intervalli ja testi ajal lühenenud RR-intervalli suhe. Tavaliselt on see võrdne 1,21 või rohkem; piirväärtused on 1,11–1,20; koefitsient 1,10 või madalam näitab südamerütmi parasümpaatilise regulatsiooni rikkumist. Füsioloogiliselt ilmnevad testi ajal pingehetkel tahhükardia ja vasokonstriktsioon, mille järel tekib vererõhu hüpe ja hiljem bradükardia.
- Farmakoloogilised testid:
- Atropiini test. Täielik südame parasümpaatiline blokaad tekib atropiini manustamisel annuses 0,025–0,04 mg/kg või vastavalt 1,8–3 mg atropiinsulfaadi puhul. Toime saavutatakse 5 minuti jooksul ja kestab 30 minutit. Täheldatakse väljendunud tahhükardiat. Vaguse närvide kahjustustega patsientidel südame löögisageduse suurenemist ei esine.
Aferentse sümpaatilise raja seisundi määramise meetodid
Valsalva manööver: hingamine toimub manomeetriga ühendatud huuliku kaudu; rõhku manomeetris hoitakse 15 sekundi jooksul 40 mm Hg juures.
Sel juhul suureneb intratorakaalne rõhk, muutub arteriaalne rõhk ja pulsisagedus. Kõik muutused kestavad tavaliselt 1,5-2 minutit ja neil on neli faasi: 1. faas - arteriaalse rõhu tõus intratorakaalse rõhu suurenemise tõttu; 2. faas - süstoolse ja diastoolse rõhu langus venoosse sissevoolu muutuse tõttu; 5 sekundi pärast taastub arteriaalse rõhu tase, mis on seotud refleks-vasokonstriktsiooniga; Pulsisagedus tõuseb esimese 10 sekundi jooksul; 3. faas - arteriaalse rõhu järsk langus 2. faasi lõpu tasemele, mis on seotud aordi vabanemisega; see seisund kestab 1-2 sekundit pärast intratorakaalse rõhu kadumist; 4. faas - süstoolse rõhu tõus üle puhkeseisundi taseme 10 sekundi jooksul, pulsirõhk tõuseb, diastoolne rõhk kas tõuseb või ei muutu. 4. faas lõpeb, kui arteriaalne rõhk naaseb algsele tasemele.
Kui sümpaatiline aferentne rada on kahjustatud, tekib teises faasis vastuse blokeerimine, mis väljendub süstoolse ja diastoolse rõhu languses ning südame löögisageduse tõusus.
Kui on teada, et vagusnärv funktsioneerib normaalselt (kliiniliste andmete ja testide tulemuste kohaselt) ja samal ajal ei toimu arteriaalse hüpo- ja hüpertensiooni ajal südame löögisageduse muutusi, siis võib eeldada, et on kahjustatud sümpaatilise kaare aferentne osa ehk IX kraniaalnärvipaari osana karotiidsinusesse viiv tee.
Kaasaegsed meetodid vegetatiivse aparaadi uurimiseks kardiovaskulaarsüsteemis on mitteinvasiivne vererõhu jälgimine ja südame löögisageduse varieeruvuse analüüs (PC spektraalanalüüs). Need meetodid võimaldavad vegetatiivse funktsiooni integreerivat kvantitatiivset hindamist erinevates funktsionaalsetes seisundites ning selgitada vegetatiivse regulatsiooni sümpaatiliste ja parasümpaatiliste seoste mõju ja rolli kardiovaskulaarsüsteemis.
Seedetrakti süsteem
Selle süsteemi vegetatiivsete funktsioonide uurimiseks kasutatavad meetodid põhinevad kogu seedetrakti motoorika uurimisel, mis on autonoomse närvisüsteemi parasümpaatiliste ja sümpaatiliste osakondade kontrolli all.
Enne meetodite kirjelduse juurde liikumist on vaja hoiatada, et positiivseid tulemusi saab tõlgendada vegetatiivse patoloogiana juhul, kui on välistatud kõik seedetrakti häirete ilmsed põhjused (nakkus, põletik, trauma, kasvaja, adhesioonid, maksa- ja sapipõie patoloogia jne).
Eritusfunktsiooni uuring. Parasümpaatilise efferentse raja seisundi määramise meetodid
- Mao happesus. Insuliini manustatakse annuses 0,01 U/kg, millele järgneb mao happesuse mõõtmine. Tervel inimesel suureneb happesus hüpoglükeemia korral vagusnärvi aktiivsuse tõttu. Happesuse suurenemise puudumine viitab vagusnärvi harude kahjustusele, mis lähevad mao parietaalrakkudesse. Muide, see on standardne protseduur kirurgilise vagotoomia hindamiseks. Kui parietaalrakud ise on kahjustatud või puuduvad, siis ei suurene ka mao happesus pentagastriini ega histamiini toimel.
- Gastrokromoskoopia. Põhineb mao limaskesta võimel eritada värvainet - neutraalne punane - 12-15 minuti pärast intramuskulaarse manustamise korral ja 5 minuti pärast intravenoosse manustamise korral. Sekretsioonipuudulikkuse korral on värvaine sekretsioon oluliselt hilinenud, akülia korral - seda ei esine üldse (sümpaatilise mõju ülekaal).
- Pankrease polüpeptiidide reaktsioon hüpoglükeemiale. Pankrease polüpeptiidide vabanemine pankreasest toimub hüpoglükeemia ajal ja seda vahendab vagus. Sel põhjusel peetakse pankrease polüpeptiidide ebapiisavat või puuduvat suurenemist insuliini manustamise tagajärjel parasümpaatiliseks puudulikkuseks.
Mao ja soolte motoorse evakuatsioonifunktsiooni uuring
Kirjeldatud meetodid viitavad preganglioniliste parasümpaatiliste kiudude kahjustusele või sümpaatilisele puudulikkusele.
Meetodid: stsintigraafia, röntgenkinematograafia, manomeetria. Võimalik on tuvastada söögitoru liikumise aeglustumist, mis tekib vagusnärvi preganglioniliste parasümpaatiliste kiudude kahjustuse korral, ja liigutuste rütmihäireid söögitoru närvide aksonaalse degeneratsiooni korral.
Mao ja soolte kontrastmeetodid, elektrogastrograafia ja ultraheliuuring võimaldavad tuvastada motoorse funktsiooni häireid parasümpaatiliste närvide (vaguse) kahjustusest tingitud aeglustunud peristaltika ja evakuatsiooni näol ning sümpaatilise puudulikkuse tõttu suurenenud motoorse funktsiooni näol.
- Balloon-kümograafiline meetod. Põhiolemus seisneb maosisese rõhu registreerimises, mille kõikumised vastavad suures osas mao kokkutõmbumistele. Algne rõhutase iseloomustab mao seinte toonust. Õhuga täidetud kummist balloon on torusüsteemi ja Marey kapsli kaudu ühendatud veemanomeetriga. Manomeetris oleva vedeliku kõikumisi registreeritakse kümograafil. Kümogrammide analüüsimisel hinnatakse mao kokkutõmbumiste rütmi, tugevust ja peristaltiliste lainete sagedust ajaühikus. Sümpaatilistest närvidest tulevad mõjud vähendavad kokkutõmbumise rütmi ja tugevust, samuti peristaltilise laine leviku kiirust maos ning pärsivad motoorikat. Parasümpaatilised mõjud stimuleerivad motoorikat.
- Avatud kateetri meetod on balloon-kümograafilise meetodi modifikatsioon.Sel juhul tajub rõhku vedeliku menisk.
- Elektrogastrograafia eeliseks on sondivaba meetod mao motoorse aktiivsuse hindamiseks. Mao biopotentsiaalid registreeritakse patsiendi kehapinnalt EGG-3 ja EGG-4 seadmete abil. Filtrisüsteem võimaldab tuvastada kitsas vahemikus biopotentsiaale, mis iseloomustavad mao motoorset aktiivsust. Gastrogrammide hindamisel võetakse arvesse sagedust, rütmi ja amplituudi ajaühiku kohta. Meetod hõlmab aktiivse elektroodi paigutamist mao projektsioonitsooni kõhu eesmisele seinale, mis pole alati võimalik.
- Mao biopotentsiaalide registreerimine kaugpunktist [Rebrov VG, 1975] EGS-4M aparaadi abil. Aktiivne elektrood asub paremal randmel, indiferentne elektrood paremal pahkluul.
- Elektrokardiograafia on mao ja soolte motoorse funktsiooni samaaegne uuring. Meetod põhineb asjaolul, et lihaste kokkutõmbumise sagedus on seedetrakti erinevatele osadele omane ja langeb kokku peamise elektrilise rütmi sagedusega [Shede H., Clifton J., 1961; Christensen J., 1971]. Selle sageduse valimisel kitsaribaliste filtrite abil on elektroodide kehapinnale asetamisel võimalik jälgida seedetrakti vastavate osade, sealhulgas peensoole ja jämesoole kogupotentsiaali muutuste olemust.
- Raadiotelemeetria. Maosisest rõhku mõõdetakse maosse sisestatud kapsli abil, mis sisaldab rõhuandurit ja raadiosaatjat. Raadiosignaalid võetakse vastu patsiendi kehale kinnitatud antenni abil ja edastatakse muunduri kaudu salvestusseadmesse. Kõveraid analüüsitakse samamoodi nagu elektrogastrograafia puhul.
Seedetrakti autonoomse puudulikkuse diagnoosimiseks puuduvad veel lihtsad, usaldusväärsed ja informatiivsed testid.
Kuseteede süsteem
Selles valdkonnas puuduvad endiselt ka lihtsad informatiivsed testid autonoomsete närvide uurimiseks; kasutatavad meetodid põhinevad lõplike efektororganite funktsioonide uurimisel.
Parasümpaatiliste ja sümpaatiliste efferentsete radade seisundi määramise meetodid
- Miktiouromeetria on kvantitatiivne meetod, mis kasutab spetsiaalseid seadmeid - urofloomeetreid - põie evakueerimisfunktsiooni hindamiseks, mida kontrollib parasümpaatiline närvisüsteem.
- Tsüstomeetria on kvantitatiivne meetod, mis hindab põie motoorseid ja sensoorseid funktsioone. Intravesikaalse rõhu ja põie mahu vahelise seose põhjal saab määrata kahjustuse taset: seljaaju keskuste kohal, preganglionaarsed parasümpaatilised kiud, postganglionaarsed närvid.
- Kusejuha rõhuprofiilomeetria on meetod kusiti seisundi hindamiseks konstrueeritud graafiku abil - rõhuprofiil kogu selle pikkuses uriini evakueerimise ajal. Seda kasutatakse alumiste kuseteede patoloogia välistamiseks.
- Tsüstouretrograafia on kontrastmeetod sisemise ja välise sulgurlihase düsünergia tuvastamiseks.
- Ultraheli sonograafia on kaasaegne mitteinvasiivne meetod põie funktsioonide uurimiseks, mis võimaldab hinnata kõiki urineerimise ja täitumise etappe.
- Välise anaalsfinkteri elektromüograafia on meetod, mida kasutatakse põie välise sulgurlihase düsünergia diagnoosimiseks, mis toimib sarnaselt välise anaalsfinkteriga.
- Erektsiooni jälgimine öise une ajal - kasutatakse orgaanilise ja psühhogeense impotentsuse diferentsiaaldiagnostikas. Parasümpaatiliste kiudude orgaanilise kahjustuse korral puudub erektsioon hommikul ja öise une ajal, samas kui tervetel inimestel ja psühhogeense impotentsuse korral erektsioon säilib.
- Sümpaatiliste eferentsete närvide funktsiooni hindamiseks uuritakse suguelundite pinnalt esilekutsutud naha sümpaatilisi potentsiaale. Nende kahjustuse korral pikenevad vastuste latentsusperioodid ja vähenevad amplituudid.
Nahk (higistamine, termoregulatsioon)
Efferentse sümpaatilise raja seisundi määramise meetodid
- Naha esilekutsutud sümpaatiliste potentsiaalide uuring. Meetod põhineb GSR-i fenomenil ja seisneb naha biopotentsiaalide registreerimises vastusena kesknärvi elektrilisele stimulatsioonile. Kuna GSR-i eferentne lüli on sümpaatiline närvisüsteem, hakati saadud reaktsiooni omadusi kasutama selle autonoomse närvisüsteemi osa analüüsimiseks. Peopesadele ja jalgadele asetatakse neli paari pinnaelektroode (20x20x1,5 mm). Registreerimine toimub elektroneuromüograafi abil, mille võimendi tundlikkus on 100 μV, sagedusvahemikus 1,0–20,0 Hz, analüüsiperioodiga 5 sekundit. Elektrilise stiimulina kasutatakse üksikuid ebaregulaarseid ristkülikukujulisi impulsse kestusega 0,1 sekundit. Voolu tugevus valitakse standardiks pöidla motoorse reaktsiooni ilmnemise põhjal stimulatsiooni ajal kesknärvi projektsioonipiirkonnas randme tasandil. Stimulid antakse juhuslikult vähemalt 20-sekundilise intervalliga pärast spontaanse GSR-i kustumist. Stimulile reageerides keskmistatakse 4-6 galvaanilist nahareaktsiooni, mida nimetatakse esilekutsutud naha sümpaatilisteks potentsiaalideks (ESP). Määratakse ESP latentsusperioodid ja I amplituudid. Selle meetodi informatiivsust demonstreeriti uuringute seeriaga patsientidel, kellel esinesid süsteemsete, endokriinsete ja autoimmuunhaiguste korral esinevad polüneuropaatia vormid. Sel juhul hinnati ESP LA suurenemist ja AMP vähenemist ergastusjuhtivuse rikkumiseks mööda autonoomseid sudomotoorseid kiude ja reaktsioonide puudumist higikiudude funktsiooni jämeda rikkumise tagajärjel. ESP analüüsimisel tuleb aga alati arvestada, et latentsusaegade ja amplituudide parameetrid võivad muutuda mitte ainult perifeerse, vaid ka kesknärvisüsteemi häirete korral. VKSP andmete tõlgendamisel VNS-i kahjustuse taseme seisukohast on vaja arvestada kliiniliste ja muude parakliiniliste uurimismeetodite (ENMG, EP, EEG, MRI jne) tulemustega. Meetodi eelised on mitteinvasiivsus, täielik ohutus ja tulemuste kvantitatiivne hindamine.
Teine informatiivne meetod on kvantitatiivne sudomotoorse aksoni refleksi test (QSART), mille käigus stimuleeritakse lokaalset higistamist atsetüülkoliini iontoforeesiga. Higistamise intensiivsust registreeritakse spetsiaalse suskeptomeetriga, mis edastab informatsiooni analoogsel kujul arvutisse. Uuring viiakse läbi spetsiaalses soojusisolatsiooniga ruumis puhkeolekus ja termilise koormuse all (kuum tee jne). Spetsiaalse ruumi ja tehnilise varustuse vajadus uuringute läbiviimiseks piirab selle meetodi laialdast rakendamist.
Tänapäeval kasutatakse higistamisfunktsiooni hindamiseks palju harvemini värvaineteste. Mõnda neist kirjeldatakse allpool. Sümpaatilise refleksi kaare efferentse osa puudulikkust määrab higistamise puudumine teatud kehapiirkonnas. Lokaliseerimine määratakse higistamise jälgimise teel, kasutades Minori joodi-tärklise testi või Juželevski kroom-koobalti testi. Higistamine saavutatakse erinevate meetoditega:
-
- Aspiriini test: 1 g atsetüülsalitsüülhappe võtmine klaasi kuuma teega põhjustab ajuaparaadi kaudu hajusat higistamist; kortikaalsete kahjustuste korral esineb sagedamini monopleegilist tüüpi higistamist - selle puudumist või vähenemist.
- Katsealuse soojendamine kuiva õhuga karbis, soojenduskambris või kahe jäseme leotamine kuumas vees (43 °C) põhjustab seljaaju külgmiste sarvede rakkude kaudu seljaaju higistamisreflekse. Seljaaju segmentaalsete osade kahjustuse korral näitavad soojendusprotseduurid ja aspiriinitest higistamise puudumist või vähenemist vastavates piirkondades.
- Pilokarpiini test: 1 ml 1% pilokarpiini lahuse subkutaanne süstimine, mis toimib higinäärmetele, põhjustab tavaliselt higieritust teatud kehapiirkonnas. Higistamise puudumist või vähenemist selles testis täheldatakse higinäärmete puudumise või kahjustuse korral.
- Aksonite refleksi testimine: faraadivooluga stimuleerimine, atsetüülkoliini (5–10 mg) intradermaalne süstimine või atsetüülkoliini elektroforees põhjustavad tavaliselt 5 minuti pärast lokaalset piloerektsiooni ja higistamist. Piloerektsiooni puudumine, vähenenud või puuduv higistamine viitab sümpaatiliste ganglionide või postganglionaarsete neuronite kahjustusele.
- Naha pinnatemperatuuri uurimine termoviisorite abil: registreeritakse infrapunakiirguse intensiivsus, mis on saadud termogrammide olemus. Isotermiefekte kasutatakse infrapunakiirguse väärtuse kvantifitseerimiseks. Temperatuuri väärtused registreeritakse kraadides. Termogrammide tõlgendamine põhineb termilise asümmeetria olemasolul, samuti pikisuunalise terminaalgradiendi väärtusel, mis peegeldab naha distaalse ja proksimaalse piirkonna temperatuuride erinevust. Termogrammide ja naha temperatuuri intensiivsuse uuring näitas, et keha ülemine pool on soojem kui alumine, paremat ja vasakut jäsemet iseloomustab sümmeetriline pilt, jäsemete proksimaalsed osad on soojemad kui distaalsed ning erinevus on ebaoluline ja järkjärguline. Aju autonoomsete häiretega patsientidel on naha temperatuuri jaotus termograafiliste näitajate järgi järgmine:
- kahepoolne "termoamputatsioon" käsivarre alumise kolmandiku tasemel koos käte ja jalgade hüpotermiaga, mille temperatuur langeb järsult 2-4 °C;
- käte ja jalgade hüpertermia, sagedamini hüpotalamuse sündroomiga patsientidel;
- Erinevat tüüpi asümmeetria:
- käe ühepoolne "termoamputatsioon";
- käte ja jalgade asümmeetria "termoamputatsioon".
Kui autonoomse närvisüsteemi segmentaalsed osad on mõjutatud, täheldatakse peamiselt erinevat tüüpi asümmeetriat.
Õpilane
On teada, et sümpaatiline ja parasümpaatiline süsteem innerveerivad pupilli laiendavaid ja ahendavaid lihaseid. Neurofarmakoloogilised uuringud võimaldavad eristada iirise lihaseid innerveerivate autonoomsete närvide pre- ja postganglionaarset kahjustust. Analüüs võimaldab eristada pupilli laiendava lihase sümpaatiliste kiudude kahjustusest tingitud ptoosi ja mioosi esinemist Horneri sündroomist, mis põhineb selle lihaseni viivate sümpaatiliste radade proksimaalsemal kahjustusel, samuti Adie sündroomist (pupillide tooniline laienemine), mis on praegu seotud pupilli ahendavat lihast innerveerivate postganglionaarsete parasümpaatiliste kiudude kahjustusega, samuti müdriaasist, mis tekib preganglionaarsete kiudude kahjustuse tõttu.
Neurofarmakoloogiline analüüsimeetod põhineb postganglionaarsete sümpaatiliste ja parasümpaatiliste kiudude denervatsiooniülitundlikkuse fenomenil. On näidatud, et kui mioosi või ptoosi korral esineb ahenenud pupilli denervatsiooniülitundlikkus, siis kahjustus ei lokaliseeru mitte preganglionaarses sümpaatilises kius, vaid postganglionaarses kius koljupõhjas või sisemise unearteri ääres. Kui müdriaasi korral esineb laienenud pupilli denervatsiooniülitundlikkus, siis on ebatõenäoline ka preganglionaarsete kiudude kahjustus ajutüves, kavernoosses siinuses või kaelaajus. See on tüüpiline sümpaatiliste postganglionaarsete kiudude kahjustuse korral kas ripsganglionis või silma väliskihtides.
Pupillide uurimisel ja neurofarmakoloogiliste testide tegemisel on mitu reeglit:
- Igasse silma tilgutatakse 1 tilk ravimit 2-minutiliste intervallidega;
- kuna defekti tuvastamiseks tehakse test, võib olla vajalik tilgutada tilkasid kolm korda 10-minutiliste intervallidega, st 6 tilka igasse silma;
- Ühepoolse pupilli suuruse kõrvalekalletega patsientidel tuleks uurida mõlemat pupilli;
- Denervatsiooniülitundlikkust peetakse avastatuks, kui laienenud pupill tõmbub kokku ja teine ei reageeri. Kui reaktsiooni ei esine, võib ravimi kontsentratsiooni suurendada, tingimusel et uuritakse mõlemat silma. Laienenud pupilli denervatsiooniülitundlikkust saab välistada ainult siis, kui normaalne pupill hakkab tõmbuma laienenud pupilli tugevama kokkutõmbumise puudumisel.
Kahepoolse pupillipatoloogia korral on võrdlus võimatu; uurida tuleks ainult ühte silma ja teine toimiks kontrollina.
Sümpaatilise denervatsiooni ülitundlikkustestid mioosi korral
- 0,1% adrenaliini manustamine: normaalne pupill adrenaliini manustamisele ei laiene. Denervatsioonilise ülitundlikkuse korral põhjustab adrenaliin müdriaasi. Maksimaalne ülitundlikkus tekib postganglionaarse sümpaatilise raja kahjustuse korral. Pupill laieneb rohkem kui 2 mm. Adrenaliin ei põhjusta preganglionaarsete sümpaatiliste kiudude (eriti "esimese neuroni") kahjustuse korral pupilli suuruse olulist muutust, st täieliku Horneri sündroomi korral on see test negatiivne.
- Test 4% kokaiinilahusega: kokaiini kasutatakse harva üksi, kuna see ei võimalda täpsustada sümpaatilise närvikahjustuse asukohta, sagedamini kasutatakse seda koos adrenaliinitestiga. Kombineeritud testi metoodika: manustatakse 2 tilka 4% kokaiinilahust, vajadusel korratakse seda kolm korda. Selge müdriaas koos mioosiga näitab preganglionaarse sümpaatilise kiu kahjustust. Kui reaktsiooni ei ole, siis 30 minuti pärast tilgutatakse 0,1% adrenaliinilahust: pupilli kerge laienemine võib viidata preganglionaarse kiu, selle "teise neuroni", võimalikule kahjustusele; pupilli selge laienemine on diagnostiline märk postganglionaarse sümpaatilise kiu kahjustusest.
Parasümpaatilise denervatsiooni ülitundlikkuse test müdriaasi korral
Kasutatakse 2,5% mecholyl'i tilku. Igasse silma tilgutatakse 1 tilk lahust ja tilgutatakse uuesti 5 minuti pärast. Tooniliselt laienenud pupill reageerib mecholyl'ile väljendunud mioosiga. Terves pupillis reaktsiooni ei esine. See test on informatiivne Adie sündroomi korral.
Sisemine oftalmopleegia: selle põhjuste väljaselgitamine ei nõua farmakoloogilisi teste, kuid on vaja neuroloogilist paikne analüüsi.
Lisaks farmakoloogilistele testidele on ka teisi.
- Pupilli tsükli aeg. Pilulambi abil juhitakse läbi pupilli serva kitsas valgusriba. Vastuseks täheldatakse pupilli rütmilisi kokkutõmbeid ja ahenemist. Ühe sellise tsükli (ahenemine - laienemine) aeg tervetel inimestel on 946 ± 120 ms. Pupilli tsükli aja pikenemine näitab parasümpaatilist puudulikkust.
- Pupilli suuruse määramiseks pimedas kasutatakse polaroidfotograafiat, mis võimaldab teha kindlaks pupilli suuruse. Pimedaga kohanenud pupilli suuruse määramine iirise välisläbimõõdu suhtes võimaldab hinnata sümpaatilise innervatsiooni seisundit. Ebapiisav pupilli laienemine viitab sümpaatilisele puudulikkusele. Meetod on tundlik ka minimaalsete muutuste suhtes sümpaatilises funktsioonis.
- Infrapuna-televisiooni pupillomeetria on kvantitatiivne meetod, mis võimaldab määrata pupilli täpseid mõõtmeid puhkeolekus, valguse toimel ja pimedas, mis annab ulatuslikku teavet pupilli autonoomse innervatsiooni hindamiseks.
- Iirise heterokroomia: sümpaatiline närvisüsteem mõjutab melaniini moodustumist ja määrab iirise värvuse. Ühe iirise pigmentatsiooni häire viitab sümpaatiliste kiudude kahjustusele varases lapsepõlves. Täiskasvanutel on depigmentatsioon äärmiselt haruldane. Täiskasvanute heterokroomia põhjuseks võib olla lokaalne haigus või kaasasündinud isoleeritud anomaalia tagajärg. Depigmentatsiooni võib täheldada koos teiste sümpaatilise innervatsiooni kahjustuse sümptomitega Horneri sündroomi korral (tavaliselt kaasasündinud).
Mida tuleb uurida?

