Artikli meditsiiniline ekspert
Uued väljaanded
Kaela- ja rindkere lülisamba syringomüelia
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Kreeka keelest tõlgituna tähendab termin "syringomyelia" sõna-sõnalt "tühjus seljaajus". Patoloogia on kesknärvisüsteemi krooniline häire, mida iseloomustab vedelikuga täidetud õõnsuste teke seljaajus. Harvemini mõjutab haigus medulla oblongata't.
Süringomüelia on põhjustatud gliaalkoe kahjustusest või kraniovertebraalse ühenduskoha väärarengute tagajärg. See haigus on üks paljudest ravimatutest patoloogiatest, mida diagnoositakse magnetresonantstomograafia abil. [ 1 ]
Epidemioloogia
Süringomüelia liigitatakse närvisüsteemi krooniliseks progresseeruvaks patoloogiaks. Seda häiret iseloomustab omapäraste õõnsuste teke seljaajus (tavaliselt alumises emakakaela- või ülemises rindkereosas), mis toob kaasa teatud tüüpi tundlikkuse kadumise vastavates tsoonides. Probleem võib levida ka medulla oblongata'sse. Kui protsessi on kaasatud ka pons, diagnoositakse patsiendil syringobulbia. Nimmepiirkonna kahjustused, aga ka selgroo täielikud kahjustused on äärmiselt haruldased.
Süringomüelia esineb enamasti meestel (umbes 2:1). Kliinilised sümptomid avastatakse tavaliselt noores eas (umbes 25-aastaselt), harvemini 35–40-aastaselt.
Rohkem kui pooled haigusjuhtudest on seotud Arnold-Chiari sündroomiga. [ 2 ], [ 3 ]
Tõelise süringomüeliaga kaasnevad tavaliselt selgroo kaasasündinud väärarengud ja arenguhäired, näiteks kõverused, rindkere ebanormaalne konfiguratsioon, hambumushäire, kolju näoosa ja teiste skeleti segmentide asümmeetria, kõrva düsplaasia, keele hargnemine, piimanäärmete lisasõrmed või -nibud jne. Haiguse tõeline vorm esineb enam kui 30% juhtudest ja on perekondlik ning diagnoositakse peamiselt meestel. Kõigil muudel juhtudel on süringomüelia seotud kraniovertebraalse ühenduskoha defektidega, mis hõlmavad seljaaju kanali laienemist. Maksimaalse laienemise piirkonnas hävib hall aine, mis põhjustab iseloomulikke sümptomeid. Harvemad põhjused on selgroovigastused, hemorraagiad ja seljaaju infarkt.
Süringomüelia levimus on ligikaudu 3 juhtu saja tuhande inimese kohta. Mõned uuringud on näidanud, et sülringomüelia levimus jääb vahemikku 8,4 juhtu 100 000 kuni 0,9 juhtu 10 000 kohta, võttes arvesse etnilisi ja geograafilisi erinevusi. [ 4 ], [ 5 ] Ligikaudu 75% juhtudest esineb töövõime piiramine või kaotus noores ja keskealises eas (20–45-aastased). [ 6 ]
Põhjused syringomyelia
Süringomüelia võib olla kaasasündinud või omandatud:
- Kaasasündinud vorm on selgroo ja seljaaju ebanormaalse arengu tagajärg embrüonaalsel perioodil. Närvistruktuuride kaitsmiseks loodud gliaalrakud küpsevad liiga aeglaselt ja mõned neist jätkavad kasvu ka pärast kesknärvisüsteemi moodustumise lõppu.
- Omandatud vorm on kasvajaprotsesside, spasmide, selgroo traumaatiliste vigastuste ning ägedate nakkus- ja põletikuliste haiguste tagajärg.
Kõik ülaltoodud vormid kaasnevad liigse hulga täiendava neuroglia moodustumisega. Nende pideva hääbumise taustal tekivad õõnsused, mille sisemine vooder on gliaalkoest. Vedelik tungib kergesti läbi sellise barjääri, mistõttu õõnsused täituvad kiiresti tserebrospinaalvedelikuga: tekivad tsüstilised elemendid, mis järk-järgult suurenevad. Järgmine etapp on rõhu suurenemine lähedalasuvatele struktuuridele, mis viib valusündroomini, erinevat tüüpi tundlikkuse kadumiseni jäsemetes ja kehas. [ 7 ]
Selle patoloogia peamisteks põhjusteks peetakse järgmisi tegureid:
- kesknärvisüsteemi kaasasündinud anomaaliad;
- kasvajad, mis on levinud seljaaju struktuuridesse ja aju alumisse ossa;
- selgroo traumaatilised vigastused ja arenguhäired;
- seljaaju kanali patoloogiline kitsenemine;
- kolju aluse ja selgroo üleminekutsooni kahjustus;
- liigne füüsiline koormus.
Tänapäeval uurivad eksperdid jätkuvalt riskitegureid, mis võivad viia syringomyelia arenguni.
Riskitegurid
Süringomüelia arengut soodustavate tegurite hulgas on kõige olulisem roll:
- Hingamisteede ägedad ja kroonilised nakkus- ja põletikulised patoloogiad;
- raske füüsiline koormus;
- selgroogu mõjutavad vigastused, põletikulised ja kasvajalised protsessid; [ 8 ]
- ebarahuldavad töö- ja elutingimused.
Lisategurite hulka kuuluvad:
- Suitsetamine suurendab oluliselt selgroo probleemide riski, kuna see aitab kaasa hapniku taseme langusele veres, mis viib troofiliste häirete ilmnemiseni kudedes.
- Liigne kaal koormab selgroogu täiendavalt. Mõnikord saab haiguse sümptomeid leevendada ainult lisakilodest vabanemisega.
- Liiga pikk (meestel üle 180 cm, naistel üle 175 cm).
Pathogenesis
Süringomüelia tekib seljaaju struktuuride häire tagajärjel. Patsientide seljaajus tekivad mikroskoopilised tsüstilised alad. Nende ümber kasvab sidekude (närvikoe asemel), mis viib valu- ja temperatuuritunnetust edastavate sensoorsete kanalite kokkusurumiseni ja häirumisteni. [ 9 ]
Isegi haiguse kaasasündinud etioloogia korral on seljaaju patoloogiliste muutuste ilmnemine ja edasine areng peamiselt põhjustatud välistest stiimulitest. Välised mõjud aitavad kaasa sisemise häire avaldumisele, mis toob kaasa süringomüelia tekke. [ 10 ]
Teadlased on märkinud, et enamikul patsientidest tekib haigus inimestel, kes kogevad süstemaatiliselt rasket füüsilist koormust. Seda kinnitas asjaolu, et töö mehhaniseerimise kasutuselevõtt tootmises viis süringomüelia esinemissageduse vähenemiseni. [ 11 ]
Praegu on syringomyelia diagnoosiga patsientidel haiguse põhjuseks üha enam märgitud järgmised tegurid:
- varasemad traumad, seljavalud;
- hüpotermia, pikaajaline kokkupuude külma ilmaga;
- suitsetamine, alkoholi kuritarvitamine;
- Enda tervisele tähelepanuta jätmine, patoloogia esimeste tunnuste ignoreerimine, eneseravimine, enneaegne arstivisiit.
Meditsiinis eristatakse järgmisi haiguse patogeneesi tüüpe:
- tserebrospinaalvedeliku ringluse häire tagumise koljulõhe ja seljaaju piirkonnas, mis tekkis embrüonaalse arenguetapi ebaõnnestumise tagajärjel;
- Medullaarse toru vale sulgemine tagumise õmbluse moodustumisega, mis tekib luudefektide ja gliomatoosi tagajärjel koos järgneva lagunemise ja tsüstiliste ja lõhede muutuste tekkega.
Geneetilised-konstitutsioonilised häired tuvastatakse spetsiifiliste düsgraafiliste tunnuste kujul, mis kanduvad edasi autosomaalselt dominantsel viisil ja kujutavad endast eelsoodumust patoloogiale. Medullaarse toru ja kraniovertebraalse ühenduskoha moodustumise defektid loovad patoloogia arenguks ainult soodsad tingimused. [ 12 ]
Patogeneetilist rolli mängivad selgroo ja seljaaju vigastused, füüsilised mikrotraumad. Probleem mõjutab kõige sagedamini seljaaju emakakaela ja ülemist rindkere piirkonda, harvemini alumist rindkere ja nimme-ristluu piirkonda. [ 13 ]
Mõnedel patsientidel levib patoloogiline protsess medulla oblongata'sse (syringobulbia kujul), harvemini pons'i ja sisemisse kapslisse. [ 14 ]
Sümptomid syringomyelia
Enamikul süringomüeliat põdevatel patsientidel moodustuvad õõnsused seljaaju tagumiste sarvede piirkonnas. Siin asuvad tundlikud närvirakud, mis vastutavad valu ja temperatuuri tundlikkuse eest. Haige inimese nahal võib tuvastada terveid tsoone, kus tundlikkust ei määrata. Kõige sagedamini asuvad need kätel ja kehal – nagu "pooljakk" ja "jakk", mis vastab ühepoolsele ja kahepoolsele kahjustusele.
Loe lähemalt syringomyelia sümptomite ja tüüpide kohta siit.
Tüsistused ja tagajärjed
Süringomüelia tüsistused võivad hõlmata järgmist:
- lihaste atroofia, kontraktuurid;
- sekundaarne infektsioon, kopsupõletiku, bronhopneumoonia, tsüstiidi, püelonefriidi teke;
- haavadesse sisenev infektsioon ja nahakahjustused, mädaste protsesside teke kuni septiliste tüsistusteni;
- bulbaarse halvatuse teke, mis võib põhjustada hingamispuudulikkust ja patsiendi surma.
Eksperdid märgivad, et süringomüelia kulgeb enamasti aeglaselt ja harva viib raskete seisundite tekkeni. Erandiks on haiguse agressiivne progresseeruv vorm, mille puhul selgrooõõnsuste teke jätkub. Selline patoloogia kujutab endast ohtu mitte ainult tervisele, vaid ka patsiendi elule: on vaja kiiret kirurgilist ravi.
Üldiselt on süringomüelia kulgu raske ennustada: haigus esineb stabiilse ja progresseeruva dünaamika vahelduvate perioodidega. Progresseerumist võib täheldada mitme nädala kuni mitme aasta jooksul, kusjuures esineb järske halvenemisi ja sama järske arengu aeglustumisi. Provotseerivate tegurite (tugev köha, intensiivne pea liigutamine jne) mõjul võib varem asümptomaatilisel patsiendil tekkida äge kliiniline pilt.
Patsientide elukvaliteet on võrreldav südamepuudulikkuse või pahaloomuliste kasvajate all kannatavate inimeste elukvaliteediga.
Võimalike postoperatiivsete tüsistuste hulka kuuluvad:
- tserebrospinaalvedeliku leke (liquorrhea);
- pseudomeningotseele;
- šundi nihe;
- mööduv neuroloogiline puudulikkus.
Selliste tüsistuste esinemissagedus pärast operatsiooni on suhteliselt madal.
Süringomüelia peamine tagajärg on müelopaatia, mis võib progresseeruda parapleegiaks ja tetrapleegiaks, põhjustada spasme, lamatiste teket, haavandeid, kopsupõletiku ägenemisi ning viia ka soolestiku ja kuseteede funktsioonide häireteni. [ 15 ]
Diagnostika syringomyelia
Diagnostilised meetmed algavad patsiendi küsitlemisega. Arstil on oluline pöörata tähelepanu sellistele sümptomaatilistele rühmadele iseloomulikele tunnustele nagu seljaaju kahjustus ja kraniovertebraalne patoloogia. Kahtlased tunnused on:
- sensoorsed häired (paresteesia, valu, analgeesia, düsesteesia, temperatuuri langus);
- valutav valu kätes, kaelas, pea tagaosas, rinnus;
- külma- või jahedusetunne teatud piirkondades, tuimus;
- püsivad peavalud, otoneuroloogilised ja nägemishäired (silmavalu, valguskartus, diploopia, nägemisteravuse langus, pearinglus, vestibulaarsed häired, rõhk ja müra kõrvades, kuulmislangus, vertiigo).
Uuringu käigus on vaja patsiendiga selgitada pärilikku tegurit, varasemaid patoloogiaid ja vigastusi ning füüsilise aktiivsuse astet. Kuna süringomüelia äge algus on väga haruldane ja haigus on valdavalt loid ja pikaajaline, on vaja püüda määrata häire alguse ligikaudne periood.
Patsiendi uurimisel on vaja pöörata tähelepanu syringomyelia tüüpilise kliinilise pildi olemasolule: parees, tundlikkuse häired, vegetatiivsed-troofilised muutused.
Laboratoorsed testid on mittespetsiifilised ja on ette nähtud üldiste kliiniliste uuringute osana:
- üldine vere- ja uriinianalüüs;
- biokeemiline vereanalüüs.
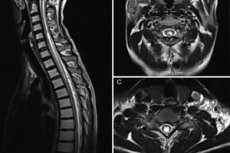
Instrumentaalset diagnostikat esindab peamiselt magnetresonantstomograafia (MRI). See protseduur võimaldab meil hinnata tsüstiliste moodustiste parameetreid, kirjeldada nende suurust ja konfiguratsiooni. Optimaalne on kasutada sagitaalset projektsiooni T1-režiimis, mis on tingitud selle madalamast tundlikkusest vedeliku liikumise suhtes. Tüüpilised süringomüelia MRI-tunnused on järgmised:
- seljaaju signaali muutus, näiteks pikisuunaline, tsentraalne või paratsentraalne piirkond, mille intensiivsus on sarnane tserebrospinaalvedeliku omaga;
- seljaaju põikmaht võib suureneda;
- patoloogilise õõnsuse kõige sagedasem asukoht on emakakaela-rinnapiirkonna piirkond;
- õõnsuse jaotus on kahest segmendist kogu seljaaju pikkuseni;
- õõnsuse läbimõõt – 2–23 mm;
- Kui õõnsuse suurus on üle 8 mm, täheldatakse seljaaju suurenemist.
Soovitatav on teha MRI kogu selgroo pikkuses.
Õõnsuste kuju on järgmist tüüpi:
- sümmeetriline, tsentraalselt paiknev, ümar-ovaalne;
- ebakorrapärase kujuga, lokaliseeritud seljaaju kesk- või paratsentraalsetes piirkondades.
Teist tüüpi õõnsus, mis asub eesmise ja tagumise seljaajuarteri vahelises piirkonnas, ilma subarahnoidaalse ruumiga ühenduseta, on kõige sagedamini seotud väliste kahjustustega - näiteks traumaga.
Magnetresonantstomograafiat tehakse mitte ainult diagnostilises etapis, vaid ka ravi efektiivsuse dünaamilise jälgimise ajal:
- MRI-l esinevad mittetäieliku õõnsuse moodustumise tunnused (nn "presürinks"): seljaaju laienemine ilma neoplasmita, mis on seotud interstitsiaalse turse esinemisega;
- MRI õõnsuse kokkuvarisemise tunnused: vertikaalselt lamenenud õõnsus, horisontaalselt venitatud, seljaaju atroofiaga.
Korduv magnetresonantstomograafia protseduur viiakse läbi vastavalt näidustustele. Kui patoloogia on suhteliselt stabiilne, saab korduvaid uuringuid teha iga 2 aasta tagant.
- Kolju, kraniovertebraalse tsooni, selgroo, ülajäsemete ja liigeste röntgenülesvõte tehakse sõltuvalt patoloogia asukohast ja selle kliinilistest tunnustest. Süringomüelia korral on võimalik tuvastada skeleti arenguhäireid, neurodüstroofseid protsesse, osteoporoosi koldeid, artropaatiat, luuanomaaliaid jne. Patoloogiliste muutuste raskusaste võimaldab meil hinnata häire raskusastet ja prognoosi.
- Kompuutertomograafia ei ole nii informatiivne kui magnetresonantstomograafia või röntgen. Patoloogilise õõnsuse ilmnemist saab tuvastada ainult müelograafia ja vees lahustuva kontrastaine kombinatsioonis. [ 16 ]
- Elektromüograafia aitab selgitada eesmiste seljaaju sarvede motoorsete neuronite kahjustuse olemasolu ja tuvastada probleemi isegi eesmise sarveprotsessi prekliinilisel perioodil.
- Elektroneuromüograafia võimaldab meil näha esialgseid püramiidseid häireid ja aksonite degeneratsiooni.
- Elektroentsefalograafia on vajalik ajutüve struktuuride kahjustatud funktsiooni ja syringobulbia esimeste tunnuste kindlakstegemiseks.
- Ehhoentsefalograafiat kasutatakse syringoencephalia avastamiseks ja see aitab tuvastada aju suurenenud vatsakeste süsteemi.
- Esthesiomeetrilist diagnostikat kasutatakse tundlikkushäirete asukoha ja intensiivsuse selgitamiseks.
Diferentseeritud diagnoos
Diferentsiaaldiagnostika viiakse läbi järgmiste patoloogiate ja seisundite korral:
- Intramedullaarne kasvaja (eriti emakakaela lülisamba mõjutamisel) ja medulla oblongata kasvajad määratakse magnetresonantstomograafia tulemuste põhjal.
- Hematomüelia – iseloomulik on äge sümptomite teke kohe pärast vigastust, millele järgneb regressiivne kulg. Diagnoosi raskendab verejooks süringomüeeliõõnde.
- Amüotroofset lateraalskleroosi iseloomustab kiire areng ja patoloogiliste muutuste tunnused, mida täheldatakse seljaaju visualiseerimisel.
- Emakakaela isheemilisel müelopaatial on spetsiifiline arenguetioloogia, mida iseloomustavad tundlikkuse häired vastavalt dünaamilisele põhimõttele ja iseloomulikud tunnused spondülograafias ja MRI-s.
- Seljaaju tsüstid, kasvajad, traumajärgne või tsüstiline müelopaatia, seljaaju arahnoidiit, tuberkuloosne spondüliit.
- Kraniovertebraaldefektid (atlase ja telje hüpoplastilised protsessid, platybaasia, basilaarne mulje jne) kaasnevad neuroloogiliste sümptomitega, ilma tsüstiliste moodustiste tekkimiseta. Peamine diferentseerimismeetod on MRI.
- Raynaud' tõbi, angiotroofia.
- Kompressioon-isheemilised neuropaatiad (karpaal- või küünarkanali sündroomid). [ 17 ]
Kas Arnold Chiari väärareng ja süringomüelia vajavad eristamist? Need kaks patoloogiat esinevad sageli koos: seljaaju õõnsuste teke on kombineeritud väikeaju mandlite ja mõnikord ka kere ning neljanda vatsakese nihkumisega foramen magnum tasemest allapoole. Sageli on patoloogia „süüdlaseks“ geneetiline tegur ja ravi on võimalik ainult kirurgilise sekkumise abil. [ 18 ]
Süringomüelia ja hüdromüelia vajavad kohustuslikku eristamist. Seljaaju nn hüdrokeeli iseloomustab tserebrospinaalvedeliku mahu märkimisväärne suurenemine ja selle rõhu tõus. Hüdromüelia esineb sageli koos sülringomüeliaga, kuid on oluline teada, et need kaks terminit ei ole identsed ja tähistavad kahte erinevat patoloogiat. Diagnoos pannakse kliiniliste, radioloogiliste ja tomograafiliste andmete põhjal. [ 19 ]
Süringomüelia ja sülingobulbia ei ole päris sünonüümid. Süringobulbia tekib siis, kui sülingomüelia patoloogiline protsess ulatub ajutüve piirkonda, millega kaasnevad iseloomulikud sümptomid: nüstagm, bulbaarsed häired ja näoosa dissotsieerunud anesteesia.
Kellega ühendust võtta?
Ravi syringomyelia
Süringomüelia kõige efektiivsemaks raviks peetakse aga kirurgilist sekkumist. Kirurgia määratakse tingimusteta neuroloogilise puudulikkuse progresseerumisel, eriti alajäsemete tsentraalse pareesi või ülemiste jäsemete perifeerse pareesi tekkimisel. Sekkumine seisneb tsentraalse seljaajukanali dissekteerimises koos järgneva drenaažiga. Operatsioon on tõeliselt efektiivne: enamikul patsientidest peatub patoloogia areng ja vähenevad neuroloogilised häired. Traumajärgset ja infektsioonijärgset lineaarset sülringomüeliat korrigeeritakse šundi abil tsüstilise moodustise ja subarahnoidaalse ruumi vahel. Kui patoloogia algpõhjuseks on intramedullaarne kasvaja, eemaldatakse kasvaja. Väikeaju song on tagumise koljulõhe dekompressiooni näidustus.
Ärahoidmine
Süringomüelia tekke ennetamise peamine ennetav meede on vältida tegevusi, mis võivad häirida tserebrospinaalvedeliku dünaamikat. Oluline on minimeerida kõhuõõnesisese ja koljusisese rõhu suurenemise tõenäosust: ärge tõstke raskeid esemeid, vältige liigset füüsilist koormust (sh tugevat staatilist stressi), intensiivset köhimist ja aevastamist, pingutamist jne. Samuti tuleks vältida seljaaju ja peavigastusi, elada tervislikku ja mõõdukalt aktiivset eluviisi. Füüsiline passiivsus ei ole teretulnud.
Kui süringomüelia diagnoos on juba tehtud, tuleb haiguse süvenemist ennetada. Kohustuslikuks peetakse järgmist:
- dispanseri neuroloogiline registreerimine;
- süstemaatilised diagnostilised protseduurid patoloogia dünaamika jälgimiseks (magnetresonantstomograafia – üks kord iga 2 aasta tagant või sagedamini, olenevalt näidustustest);
- regulaarsed neuroloogi läbivaatused (1-2 korda aastas).
Süringomüeliat peetakse dünaamiliseks patoloogiaks ning pidev kliiniline jälgimine ja diagnostilised meetmed aitavad õigeaegselt kindlaks teha patoloogilise protsessi halvenemist ja võtta sobivaid ravimeetmeid. See on eriti vajalik lapsepõlves esineva sülringomüelia korral, kui on oluline õigesti hinnata kirurgilise ravi näidustusi: on esinenud sellise häire spontaanset paranemist, kui selle areng on seotud skeleti kiire kasvuga.
Prognoos
Süringomüelia kahjustab selgroo struktuure, mille tulemuseks on keha ja jäsemete motoorsete võimete ja tundlikkuse halvenemine. Valu- ja temperatuuritundlikkuse kadu võib põhjustada tõsiseid vigastusi ja põletusi. Motoorse düsfunktsiooniga kaasneb lihasnõrkus ja -atroofia.
Süringomüelia omakorda võib põhjustada selgroo deformatsioonide ilmnemist ja süvenemist: patsientidel tekib sageli skolioos. Harva juhtub, et patoloogial pole mingeid sümptomeid ja see avastatakse juhuslikult magnetresonantstomograafia käigus.
Süringomüelia prognoosi määravad kliiniliste ilmingute raskusaste ja ulatus, haiguse kestus ja selle põhjus. Enamiku patsientide puhul on ainus efektiivne ravi kirurgiline sekkumine, mis stabiliseerib tserebrospinaalvedeliku ringlust. Kirurgilise sekkumise tüübi määrab neurokirurg.
Ligikaudu iga teine patsient pädeva ravitaktika korral näitab vaid kergeid patoloogilisi muutusi. On andmeid spontaanse taastumise kohta, kuid sellist tulemust on täheldatud vaid üksikutel juhtudel - peamiselt lastehaiguste puhul. Sellised juhtumid olid põhjustatud intensiivsest luukoe kasvust ja aju struktuuride loomulikust ruumilisest laienemisest. Sagedamini muutub syringomüelia puude põhjuseks.
Enamikul patsientidest tekivad pöördumatud seljaaju häired pikaajalise patoloogia kulgu taustal, mis halvendab operatsioonijärgset prognoosi: paljud sümptomid püsivad ka pärast operatsiooni. See aga ei tähenda, et operatsioon on mõttetu ja sobimatu: tänu sellisele ravile on võimalik haiguse edasist progresseerumist peatada.

