Artikli meditsiiniline ekspert
Uued väljaanded
Hüpofüüsi prolaktinoom naistel, rasedus ja mehed
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
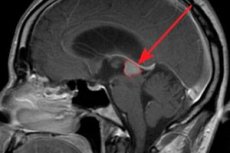
Hüpofüüsi eesmise osa hormonaalselt aktiivne kasvaja on prolaktinoom. Vaatleme selle esinemise põhjuseid, riskitegureid, sümptomeid, diagnostikat ja ravimeetodeid.
Prolaktinoom on kasvaja, mis tekib endokriinnäärmes – hüpofüüsis. See asub sügaval ajus ja on healoomuline patoloogia.
Rahvusvahelise haiguste klassifikatsiooni (RHK 10) kohaselt kuulub see kasvajate kategooriasse (C00-D48):
D10-D36 Healoomulised kasvajad.
- D35 Muude ja täpsustamata endokriinsete näärmete healoomuline kasvaja.
- D35.2 Hüpofüüsi healoomuline kasvaja.
See hüpofüüsi kahjustuse nimetus on seotud ühe selle sümptomiga – hormooni prolaktiini suurenenud tootmisega. Tavaliselt toodetakse seda naistel ainult raseduse viimastel kuudel ja selle eritumine jätkub ka rinnaga toitmise ajal.
Koos folliikuleid stimuleerivate ja luteiniseerivate hormoonidega mõjutab prolaktiin seksuaalfunktsioone. Naistel tagavad nad regulaarse menstruaaltsükli ja östrogeeni sünteesi. Meestel aga sperma aktiivsuse ja testosterooni tootmise. Kasvaja poolt eritatavate hormoonide liia tõttu pärsitakse naistel östrogeeni tootmist, mis viib anovulatsiooni ja viljatuseni. Meestel vähendab see seksuaalset iha, tekib erektsioonihäire ja günekomastia.
Epidemioloogia
Prolaktinoomid on healoomulised hüpofüüsi adenoomid. Statistika näitab, et nende esinemissagedus on umbes 30%. See kahjustus võtab väga harva pahaloomulise vormi - 2% juhtudest. Sellist degeneratsiooni diagnoositakse kõige sagedamini fertiilses eas naistel. Kasvaja suurus naistel on umbes 2-3 mm, meestel aga on adenoomide läbimõõt üle 1 cm.
Põhjused prolaktinoomid
Kaasaegne endokrinoloogia ja geneetika jätkavad endiselt uuringuid prolaktinoomi põhjuse väljaselgitamiseks. Väga sageli avastatakse haigus geneetiliste häirete taustal. Näiteks I tüüpi mitmekordse endokriinse neoplaasia (pärilik patoloogia) puhul on iseloomulik hüpofüüsi, kõrvalkilpnäärme ja kõhunäärme hormoonide suurenenud tootmine.
Paljud teadlased kalduvad uskuma, et hüpofüüsi kahjustusi ja prolaktiini suurenenud tootmist võivad põhjustada järgmised tegurid:
Haigused:
- Infektsioonid (entsefaliit, meningiit).
- Infiltratiivsed ja granulomatoossed protsessid.
- Trauma (neurokirurgia, kiiritusravi, ajujala rebend).
- Ainevahetushäired.
- Kasvajad (germinoom, meningioom).
- Tsirroos.
- Krooniline neerupuudulikkus.
- Polütsüstiliste munasarjade sündroom.
- Rindkere vigastused ja rindade stimulatsioon.
- Primaarne hüpotüreoidismi.
- Hormoonide emakaväline sekretsioon.
Ravimite võtmine:
- Antidepressandid.
- H2 blokaatorite retseptid.
- Opiaadid ja kokaiin.
- Dopamiini blokaatorid.
- Kaltsiumikanali blokaatorid.
- Östrogeenid.
- Adrenergilised inhibiitorid.
Haiguse põhjuse kindlakstegemisel pööratakse erilist tähelepanu ravimi ajaloole. Samal ajal võetakse arvesse asjaolu, et suukaudsete rasestumisvastaste vahendite võtmine ei mõjuta prolaktinoomide tekke ega kasvu riski.
Mikroadenoom ja prolaktinoom
Hüpofüüs on aju manus, mis asub aju alumisel pinnal. See on endokriinsüsteemi keskne organ ja toodab hormoone, mis vastutavad kasvu, ainevahetuse ja reproduktiivsüsteemi eest. Mikroadenoom ja prolaktinoom on hüpofüüsi kasvajalised kahjustused. Vaatleme kõiki neid patoloogiaid üksikasjalikumalt:
- Mikroadenoom on tavaliselt healoomuline kasvaja, mis kutsub esile näärmerakkude kontrollimatu kasvu mitmesuguste häirete ja anomaaliate tõttu. Kasvaja maht on umbes 10 mm3.
Põhjused:
- Kolju ja aju vigastused.
- Geneetilised determinandid.
- Hüpofüüsi ebapiisav verevarustus.
- Keha joove.
- Neuroinfektsioonid, mis hõlmavad patoloogilises protsessis aju ja seljaaju struktuure ja membraane.
Lisaks ülaltoodud teguritele võib haigus esineda abordi, raseduse ja rinnaga toitmise, hormonaalse rasestumisvastase vahendi tõttu. Meditsiinilise statistika kohaselt diagnoositakse mikroadenoomi sagedamini naistel. Meestel avastatakse see puberteedieas ja ravitakse hormonaalsete ravimitega.
- Prolaktinoom on hüpofüüsi eesmise osa healoomuline kahjustus. Seda avastatakse kõige sagedamini keskealistel inimestel. Naised on selle haiguse suhtes vastuvõtlikumad kui mehed.
Peamine sümptom on prolaktiini suurenenud tootmine. See hormoon reguleerib piimaeritust, reproduktiivsüsteemi ja paljunemisvõimet. Liigne hormoon pärsib naiste östrogeeni sünteesi, mis viib munasarjade funktsiooni pärssimiseni, menstruaaltsükli häireteni ja viljatuseni. Meestel avaldub see häire testosterooni taseme languse ja seksuaalse aktiivsuse halvenemisena.
Hüpofüüsi adenoom ja prolaktinoom
Meditsiiniliste uuringute kohaselt on hüpofüüsi adenoom ja prolaktinoom sama päritoluga kasvajad. Hüpofüüs on endokriinne nääre, mis asub aju alumisel pinnal. Dura mater'i ava kaudu kontakteerub see hüpotalamusega, moodustades tihedalt toimiva süsteemi. Mõlemad ajuosad moodustavad hüpotaalamuse-hüpofüüsi süsteemi, mis reguleerib ja kontrollib endokriinsete näärmete tööd.
Hüpofüüsi kasvajaid, mida nimetatakse adenoomideks, on palju. Vaatleme lähemalt elundi struktuuri iseärasusi:
- Eesmine lobe (adenohüpofüüs) moodustab umbes 80% näärmest. See koosneb erinevat tüüpi näärmerakkudest, mis eritavad erinevat tüüpi hormoone. See vastutab järgmiste hormoonide tootmise eest:
- Prolaktiin vastutab menstruaaltsükli ja ainevahetuse eest, reguleerib imetamist ja piimatootmist.
- Kilpnääret stimuleeriv hormoon – kilpnääre ja selle hormoonide süntees.
- Luteiniseeriv hormoon – steroidhormoonide süntees, ovulatsioon, kollakeha moodustumine munasarjades.
- Adrenokortikotroopne – neerupealiste poolt eritatav steroidhormoon.
- Folliikuleid stimuleeriv – vastutab endomeetriumi kasvu, folliikulite küpsemise ja steroidhormoonide moodustumise eest.
- Somatotroopne on kasvuhormoon, mis vastutab glükoosi ja rasvade lagundamise eest ning aktiveerib valkude sünteesi.
- Tagumine lobe (neurohüpofüüs) toodab ja akumuleerib hormoone, koosneb närvirakkudest, kiududest ja neurosekretoorsetest kehadest. Vastutab järgmiste hormoonide tootmise eest:
- Vasopressiin – mõjutab aju ja veresooni, reguleerib neerufunktsiooni ja vee hulka organismis.
- Oksütotsiin – stimuleerib emaka kokkutõmbeid ja rinnapiima eritumist.
Hüpofüüsi adenoom on näärmekoe healoomuline kasvaja, mis moodustub ainult elundi eesmises lobis. Samal ajal on prolaktinoom hormonaalselt aktiivne moodustis, millel on äärmiselt aeglane kasv.
Riskitegurid
Hüpofüüsi hormonaalselt aktiivne kasvaja tekib mitmel põhjusel, millest mõnda pole veel kindlaks tehtud. On riskitegureid, mis suurendavad prolaktiini taset ja võivad viia prolaktinoomi tekkeni:
- Kilpnäärme ebaõige toimimine.
- Rindkere vigastused.
- Traumaatiline ajukahjustus.
- Rasedus ja imetamine.
- Neerupuudulikkus.
- Hüpotalamuse düsfunktsioon.
- Kilpnäärme alatalitlus.
- Maksa hüpofunktsioon.
- Suurenenud füüsiline aktiivsus.
- Neuroinfektsioonid.
- Pikaajaline ravimteraapia.
- Hormoonide tootmist mõjutavate ravimite võtmine.
Kasvaja soodustab prolaktiini suurenenud tootmist. See hormoon vastutab normaalse imetamisprotsessi eest. Prolaktinoom on üks levinumaid hüpofüüsi kasvajaid.
Pathogenesis
Prolaktinoomi arengu mehhanism ei ole täielikult teada. Kasvaja patogeneesi seostatakse kahe teooriaga:
- Sisemine defekt – vähemalt ühe hüpofüüsi raku geneetiline häire provotseerib elundi muundumist kasvajaks koos selle edasise kasvuga.
- Hüpofüüsi funktsioonide hormonaalse regulatsiooni häire – see protsess on seotud hüpotaalamuse vabastavate hormoonide – liberiinide ja statiinide – toimimisega. Nende liigsel tootmisel tekib näärmekudede hüperplaasia, mis käivitab kasvajaprotsessi.
Neoplasmide teke on seotud ka teatud pärilike tegurite mõjuga.
Sümptomid prolaktinoomid
Hormoonist sõltuv hüpofüüsi kahjustus avaldub enamasti prolaktiini taseme järsu tõusu ja ümbritseva ajukoe kokkusurumisena kasvaja poolt. Prolaktinoomi sümptomid sõltuvad otseselt selle suurusest.
Kui kasvaja suurus ei ületa 10 mm, ilmnevad järgmised sümptomid:
- Tugevad peavalud, mis esinevad kõige sagedamini oimupiirkonnas ja on pidevad. See sümptom on seotud suurenenud koljusisese rõhu ja moodustumise survega ümbritsevatele aju struktuuridele.
- Hüpofüüsi lähedalt läbivate nägemisnärvide pigistamisega kaasnevad mitmesugused nägemishäired. Patsiendid kurdavad nägemisvälja ahenemise, värvitaju vähenemise, diploopia, strabismuse ja nägemisteravuse vähenemise üle.
- Valu näos, põskede ülaosas, nina tiibades, ülahuules ja silma välisservas. Ebamugavustunne tekib kolmiknärvi harude kokkusurumise tõttu kasvaja poolt. Näolihaste talitlus ei ole häiritud.
Kui kasvaja on suurem kui 10 mm, nimetatakse seda makroprolaktinoomiks. See võib põhjustada pimedaksjäämist, kesknärvisüsteemi patoloogilisi sümptomeid ja emotsionaalset ebastabiilsust. Suured kasvajad põhjustavad näärme teiste hormoonide tootmise häireid.
Esimesed märgid
Mida suurem on kasvaja suurus, seda selgemad on selle esinemisele viitavad sümptomid. Prolaktinoomi esimesed tunnused:
- Peavalud.
- Suurenenud ärrituvus.
- Ärevus.
- Pikaajaline depressiivne seisund.
- Kahekordne nägemine.
- Nägemisteravuse vähenemine.
Haiguse progresseerumisel sümptomid süvenevad. Liigse hormoonide tootmise tõttu avaldab kasvaja külgnevatele kudedele survet. See avaldub hüpofüüsi lähedal asuvate organite funktsioonide häirumises.
Prolaktinoomi sümptomid naistel
Prolaktinoomi esimesed sümptomid naistel on järgmised:
- Menstruaaltsükli rütmi muutused kuni selle lakkamiseni (kaasa arvatud).
- Ovulatsiooni puudumine ja rasestumisvõimetus. See tekib hormoonide (folliikuleid stimuleerivate ja luteiniseerivate) moodustumise häirete tõttu, mis vastutavad reproduktiivsüsteemi normaalse toimimise eest.
- Pikaajalised peavalud.
- Rinna suuruse vähendamine.
- Piimalaadse vedeliku eritumine nibudest.
- Vaginaalne kuivus.
- Libiido vähenemine östrogeeni taseme muutuste tõttu.
Lisaks ülaltoodud sümptomitele tekitab haigus psühho-emotsionaalseid häireid:
- Vähenenud kontsentratsioon.
- Krooniline väsimus.
- Suurenenud väsimus.
- Närviline erutuvus.
- Unehäired.
- Depressiivne seisund.
Kui tüdrukutel avastatakse hüpofüüsi kahjustusi, diagnoositakse patsientidel:
- Suguelundite alaarenenud areng - emaka, labia minora ja kliitori suuruse vähenemine.
- Noorukieas avaldub haigus meesmustrilise karvakasvuna. Jämedad pigmenteerunud karvad ilmuvad ülahuulele, lõuale, rinnale ning nibude, kõhu ja teiste kehaosade ümber. Kõrge prolaktiini taseme tõttu töötavad neerupealised aktiivselt, tootes androgeene.
- Akne ja vistrikud on seotud meessuguhormoonide suurenenud tasemega.
- Rasvumine – liigne kaalutõus tekib rasvade ainevahetuse häire tõttu.
- Mitmed kaariese ja sagedased luumurrud on seotud kaltsiumikaotusega mineraalide ainevahetushäirete tõttu. Järk-järgult kaotab luukude mineraale ja muid kasulikke aineid, muutudes hapramaks.
Ülaltoodud haiguse sümptomid võivad esineda nii kombinatsioonis kui ka eraldi.
Prolaktinoomi sümptomid meestel
Meestel diagnoositakse hormoonsõltuvaid hüpofüüsi kasvajaid palju harvemini kui naistel.
Vaatame meeste prolaktinoomi peamisi sümptomeid, mis on põhjustatud testosterooni taseme ja spermatogeneesi vähenemisest:
- Seksuaalse iha nõrgenemine.
- Vähenenud potentsi.
- Erektsioonihäired.
- Viljatus.
- Piimanäärmete suurenemine.
- Munandite atroofia.
- Näo karvade kasvu vähendamine.
- Lihasnõrkus.
- Osteoporoos.
- Tugevad peavalud.
- Nägemisteravuse häire.
Meestel diagnoositakse sageli makroprolaktinoomid, see tähendab suured kasvajad.
Prolaktinoom lastel
Meditsiinilise statistika kohaselt on prolaktinoom lastel haruldane. Haigus moodustab umbes 50% kõigist hüpofüüsi adenoomidest, mis moodustavad 2% koljusistest kasvajatest. Laste patoloogilise seisundi sümptomid on napid ja seotud hormonaalsete muutustega.
Tüdrukute häire tunnused:
- Primaarne või sekundaarne amenorröa.
- Kehakaalu muutus (rasvumine).
- Galaktorröa on nibudest eritis.
Poistel ei pruugi haigusel olla mingeid sümptomeid. Seetõttu avastatakse kasvaja juhuslikult aju kompuutertomograafia, magnetresonantstomograafia ja muude uuringute käigus. Mõnel juhul on häire ainsaks tunnuseks hilinenud puberteet.
Pikaajaline hüpofüüsi eessagara kasvaja häirib gonadotropiinide sekretsiooni, mis viib sugunäärmete funktsioonide puudulikkuseni ja suguhormoonide sünteesi häireteni. Esinevad ka neuro-oftalmoloogilised sümptomid: peavalud, pearinglus, tähelepanuhäired, nägemishäired.
Ravi eesmärk on stabiliseerida lapse kehas hormonaalset tausta. Selleks kasutatakse dopamiini mimeetikume. Sellisel ravil on kiire ja pikaajaline toime. Kirurgilist ravi tehakse äärmiselt harva ja reeglina siis, kui kahjustatud organ on põletikuline.
Prolaktinoom ja rasedus
Naistel diagnoositakse üsna sageli patoloogiat prolaktinoom. Rasedus võib olla selle provotseeriv tegur. Erilist tähelepanu vajavad adenoomiga patsiendid, kes soovivad last saada. Neile määratakse dopamiinergilisi ravimeid aasta enne planeeritud rasestumist. Samal ajal on planeerimata raseduse riski vähendamiseks sel perioodil soovitatav kasutada barjäärimeetodit.
- Kui haigus avastatakse varases staadiumis, on suur raseduse katkemise oht. Seetõttu peaks patsient kogu esimese trimestri jooksul olema günekoloogi ja endokrinoloogi järelevalve all. Patsiendile määratakse loodusliku progesterooni meditsiinilised analoogid (ravim Utrozhestan).
- Kui kasvaja suurus ei ületa 6 mm, progresseerub see harva ega raskendab raseduse kulgu. Hüpofüüsi kahjustused, mis on suuremad kui 6 mm, vajavad hoolikat jälgimist, kuna need põhjustavad östrogeeni järsku tõusu, nägemishäireid ja sagedasi peavalusid.
- Sellist uuringut nagu magnetresonantstomograafia ei soovitata raseduse ajal teha, seega saab neoplasmi suurust määrata ainult sümptomite põhjal. Erilist tähelepanu pööratakse prolaktiini taseme määramisele veres. Kuna selle hormooni näitajad võimaldavad teha järeldusi naise keha seisundi kohta.
Kasvaja ravi raseduse ajal ei teostata. See on tingitud asjaolust, et hormonaalset taset normaliseerivate ravimite väljakirjutamine mõjutab negatiivselt edasist rasedust ja tulevast laktatsiooni. Kontroll-MRI tehakse paar kuud pärast sünnitust. Kui täheldatakse kasvaja kasvu, on vaja piimatoodangu pärssimist. Statistika kohaselt esineb neoplasmide sagenemist 15-35% haiguse juhtudest.
Prolaktinoom ja imetamine
Raseduse mõju prolaktiini sekretsioonile hormonaalselt aktiivse hüpofüüsi adenoomiga naistel avaldub erineval viisil. Sümptomid ja edasine prognoos sõltuvad täielikult prolaktinoomi suurusest. Imetamine on vastunäidustatud, kui kasvaja kasvab ja patsiendi seisund halveneb. Sellisel juhul määratakse ravimid, mis peatavad piima tootmise, ning naine saadetakse täiendavale uuringule ja ravile.
Kui neoplasmi suurus ei suurene, on imetamine lubatud kuni 2-3 kuud regulaarse MRI, nägemisväljade ja prolaktiini taseme jälgimise abil. Pikema imetamise korral on oht, et adenoom muutub pahaloomuliseks.
Etapid
Nagu paljudel teistel haigustel, on ka healoomulistel hüpofüüsi kahjustustel teatud staadiumid. Kasvajad jagunevad vastavalt nende suurusele ja asukohale hüpofüüsi lohus:
- Esimene etapp on intrasellaarsed mikroprolaktinoomid. Nende suurus ei ületa 1 cm, nad ei ulatu hüpofüüsi turjakesta piiridest kaugemale.
- Teine etapp on ekstrasellaarsed makroprolaktinoomid. Nad kasvavad üle 1 cm pikkuseks ja ulatuvad hüpofüüsi turjakõõsast väljapoole, surudes kokku ümbritsevad koed ja organid.
Kasvaja suurus mõjutab haiguse sümptomeid, mis on põhjustatud lokaalsetest patoloogilistest muutustest. Lisaks sõltub ravimeetod häire staadiumist.
Vormid
Hüpofüüsi adenoom võib olla hormonaalselt mitteaktiivne või aktiivne. Viimaste tüübid sõltuvad hormoonide tootmisest seda moodustavate rakkude poolt.
Hüpofüüsi adenoomide peamine klassifikatsioon:
- Somatotropiini toodetav – soodustab kasvuhormooni suurenenud tootmist.
- Prolaktiini sekretsioon – seda iseloomustab prolaktiini liigne süntees.
- Adrenokortikopiini tootev – eritab adrenokortikotroopset hormooni.
- Türeotropiini tootev – toodab kilpnääret stimuleerivat hormooni.
- Folliikuleid stimuleeriv hormoon – põhjustab gonadotroopsete hormoonide taseme tõusu.
Prolaktinoomi jagunemine toimub järgmiselt:
- Funktsionaalne – esineb raseduse ja imetamise ajal.
- Iatrogeenne – farmakoloogiliste ravimite poolt esile kutsutud.
- Kasvaja - seotud hüpofüüsi mikroadenoomide ja makroadenoomide tekkega.
Iga haigusliik võib põhjustada viljatust, menstruaaltsükli ja potentsi häireid, kesknärvisüsteemi häireid ja muid patoloogilisi sümptomeid.
Tüsistused ja tagajärjed
Hormonaalselt aktiivne hüpofüüsi adenoom, mis jääb arstiabita, võib põhjustada tõsiseid probleeme. Prolaktinoomi peamised tagajärjed ja tüsistused:
- Nägemiskahjustus ja pimedus tekivad kasvaja kasvu ja selle surve tõttu nägemisnärvidele.
- Osteoporoos – luumassi kadu on seotud testosterooni ja östrogeeni tootmise vähenemisega.
- Hüpopituitarism - kasvaja kasvu ja prolaktiini taseme tõusu tõttu organismis tekib hormonaalne tasakaalutus, neerupealise koore puudulikkus ja hüpotüreoidism.
Lisaks ülaltoodule põhjustab prolaktinoom väga sageli rasedustüsistusi. Normaalse raseduse ajal suureneb naise hüpofüüs, mis viib prolaktiini tootmiseni. Kuid kui rasestumine toimub selle kõrge taseme taustal, on oht raseduse katkemiseks, eriti varases staadiumis.
Diagnostika prolaktinoomid
Hüpofüüsi kasvajat võib kahtlustada iseloomulike kliiniliste sümptomite põhjal. Prolaktinoomi diagnostika hõlmab järgmist:
- Anamneesi kogumine ja patsiendi kaebuste analüüs.
- Haiguse sümptomite tuvastamine ja selle raskusastme hindamine.
- Laboratoorsed uuringud.
- Instrumentaalne diagnostika.
- Diferentsiaalprotseduuride kompleks.
Kõige informatiivsemaks diagnostiliseks meetodiks peetakse kontrastaine lisamisega magnetresonantstomograafiat (MRI). Selle abil määratakse kasvaja asukoht ja suurus. Makroprolaktinoomi tuvastamiseks tehakse kompuutertomograafia (KT), mis annab hea ülevaate kiiluluu struktuuridest. Laboratoorsed testid hõlmavad hormonaalseid uuringuid. Kui haigusega kaasneb nägemiskahjustus, on vajalik silmaarsti konsultatsioon.
Testid
Prolaktinoomi laboratoorne diagnostika hõlmab järgmist:
- Hüpofüüsi hormoonide taseme määramine vereseerumis.
- Prolaktiini vereanalüüs.
- Vereanalüüsid teiste hüpofüüsi hormoonide määramiseks. Ühe või mitme näitaja suurenemine võib viidata hüpofüüsi adenoomile.
Erilist tähelepanu pööratakse prolaktiini taseme määramisele. Hormooni tase sõltub kasvaja suurusest. Neoplasmi olemasolu näitab prolaktiini tase üle 200 mIU/l. Kui normist on veidi ületatud, määratakse kolmekordne analüüs 7-10-päevase intervalliga. See võimaldab välistada stressi ja psühho-emotsionaalse pinge tõttu tekkivad hormooni kõikumised.
 [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ]
[ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ]
Prolaktiini tase prolaktinoomi korral
Sünnitusjärgsel perioodil piimatootmist põhjustav hormoon on prolaktiin (toodetakse hüpofüüsi rakkudes). Prolaktiini tase prolaktinoomi korral sõltub paljudest teguritest. Selle näitajad reguleerivad inimese kehas reproduktiiv- ja seksuaalfunktsioone. Ja nende rikkumine viib mitmesuguste patoloogiliste sümptomite tekkeni.
Esimene prolaktiin moodustub lapse organismis kohe pärast sündi. Esimestel elunädalatel on selle näitajad kõrged - umbes 2000 mIU/l. Hormooni märgatava tõusuga lastel piimanäärmed paisuvad ja võib erituda väike kogus piima. Ühe kuu vanusel lapsel prolaktiini tase stabiliseerub ja on poistel 607 mIU/l ja tüdrukutel 628 mIU/l. Vananedes kõiguvad näitajad vahemikus 40 kuni 400 mIU/l. Tüdrukutel on need väärtused kõrgemad kui poistel.
- Kui prolaktiini tase on normist kõrgem, võib see viia prolaktinoomi, hüpotüreoidismi, polütsüstiliste moodustiste tekkeni munasarjades. Suurenenud väärtusi täheldatakse raseduse viimastel kuudel.
- Kui prolaktiini tase on alla normi, põhjustab see probleeme reproduktiivfunktsiooniga, sünnitusverejooksu, raseduse lõppu ja aju kasvajalisi kahjustusi. Samuti on täheldatud kesknärvisüsteemi häireid, liigset karvakasvu kehal ja turset.
Prolaktiini taseme muutumisel lõpliku diagnoosi saamiseks peaksite läbima põhjaliku uuringu järgmiste spetsialistide poolt: günekoloog, neuroloog, endokrinoloog, psühhiaater.
Instrumentaalne diagnostika
Teine viis hüpofüüsi kasvaja ja selle omaduste (suurus, asukoht, tüsistused) avastamiseks on instrumentaalne diagnostika. Patsiendile määratakse kõige sagedamini:
- Magnetresonantstomograafia viiakse läbi kontrastainete sissetoomisega, mis parandavad kasvaja visualiseerimist. Pärast kontrasteerimist on prolaktinoomi kontuurid hüpofüüsi koe taustal kergesti määratavad, samuti selle suurus ja lokaliseerimine.
- Kompuutertomograafia – tehakse üle 1 cm suuruste kasvajate korral luukoe hävimise astme hindamiseks. Diagnostika käigus tuvastatakse kõõrdkesta ja kõvakesta hävimise sümptomid.
- Kraniograafia on kolju röntgenülesvõte otse- ja külgprojektsioonis. Haigusele on iseloomulik koljukolju kuju ja suuruse muutus.
Lisaks eelnevatele uuringutele on vajalik silmaarsti konsultatsioon. Arst määrab nägemisnärvide kokkusurumise, nägemisteravuse languse ja silmamotoorika närvide häired. Piimanäärme kasvajate välistamiseks on kohustuslik mammoloogi konsultatsioon. Patsiendile tehakse mammograafia ja näärmete ultraheli. Osteoporoosi tekke välistamiseks on vajalik ka luukoe tiheduse hindamine.
Mida tuleb uurida?
Diferentseeritud diagnoos
Kui kahtlustatakse hüpofüüsi healoomulist kasvajat, on näidustatud ulatuslik uuringute komplekt. Prolaktinoomi diferentsiaaldiagnostika viiakse läbi järgmiste haiguste korral:
- Endokriinsed patoloogiad.
- Kilpnäärme alatalitlus.
- Adrenogenitaalne sündroom.
- Polütsüstiliste munasarjade sündroom.
- Somaatilised patoloogiad, näiteks neerupuudulikkus.
- Füsioloogiline galaktorröa (võib püsida alla 3-aastastel lastel ja naistel pärast imetamist).
- Neurorefleksne galaktorröa ja hüperprolaktineemia.
Arvesse võetakse ka kõiki võimalikke hüpofüüsi hormonaalselt aktiivseid ja mittehormonaalseid kahjustusi. Diferentseerumisanalüüsi tulemuste põhjal paneb arst lõpliku diagnoosi ja koostab raviplaani.
Kellega ühendust võtta?
Ravi prolaktinoomid
Prolaktinoomi ravimeetodi valik on iga patsiendi jaoks individuaalne. Arsti poolt määratud ravil on järgmised eesmärgid:
- Hüpofüüsi funktsioonide taastamine.
- Kasvaja suuruse vähendamine või selle täielik eemaldamine.
- Prolaktiini taseme taastamine veres.
- Valusümptomite ja tüsistuste kõrvaldamine: peavalud, nägemis- ja kesknärvisüsteemi häired, galaktorröa.
Ravi viivad läbi endokrinoloog ja günekoloog. Patsient läbib ravimteraapiat ravimitega, mis aeglustavad kasvaja kasvu, vähendavad prolaktiini taset ja taastavad nii meeste kui ka naiste seksuaalfunktsiooni.
Ravimite võtmise peamised puudused on kõrvaltoimed ja pikaajaline tarvitamine. Mõnel juhul tõuseb hormooni tase pärast pillide võtmise lõpetamist uuesti. Kui prolaktiini tase püsib 6 kuud pärast ravi algust normaalsena, siis ravi peatatakse. Sellisel juhul soovitab arst ennetavaid ravikuure iga 2 aasta tagant. Selline ravi võimaldab vähendada kasvaja suurust ja vältida operatsiooni.
Ravimid
Prolaktinoomi raviks kasutatakse dopamiini retseptori agonistide rühma kuuluvaid ravimeid. Need ravimid on vajalikud prolaktiini taseme normaliseerimiseks, hüpofüüsi toimimise parandamiseks, kasvaja suuruse vähendamiseks (täheldatud 6-12 ravinädala järel) ja selle valulike sümptomite kõrvaldamiseks.
Dopamiini agonistid:
I põlvkond – tungaltera ja selle derivaadid:
- Lüsergiinhappe derivaadid: bromokriptiin, metüsergiid, ronaliin, parlodel.
- Aminoergoliini derivaadid: Lisuriid, Terguliid, Mesulergiin.
- Klaviini derivaadid: pergoliid, methergoliin.
Teine põlvkond on ergotamiini mittesisaldavad dopamiinimimeetikumid: kinagolid, kvinagolid.
III põlvkond – hüpofüüsi laktotroopide D2-retseptorite selektiivsed inhibiitorid: kabergoliin
Kõige sagedamini määratakse patsientidele järgmised ravimid:
- Norprolak
Ravim B2-dopamiini retseptorite farmakoterapeutilisse rühma. Pärsib prolaktiini sekretsiooni, mõjutamata teiste hüpofüüsi hormoonide seisundit. Hormooni kliiniline vähenemine ilmneb kaks tundi pärast ravimi võtmist ja saavutab maksimaalse väärtuse 4-6 tunni pärast ühekordse annuse korral. Sellel on pikaajaline toime, mis kestab umbes 24 tundi. Ravimi pikaajaline kasutamine viib prolaktiini sekreteerivate hüpofüüsi kasvajate pöördvõrdelisele arengule, st nende vähenemisele või kasvu aeglustumisele.
- Kasutamisnäidustused: piima tootmist stimuleeriva hüpofüüsi hormooni suurenenud tase veres, teadmata päritoluga mikro- või makroadeenoomid, oligomenorröa, amenorröa, galaktorröa, viljatus, libiido langus.
- Manustamisviis: annus määratakse iga patsiendi jaoks individuaalselt. Algannus on 0,025 mg üks kord päevas kolme päeva jooksul. Järgmise kolme päeva jooksul võtke 0,05 mg. Alates seitsmendast ravipäevast on päevane annus 0,075 mg. Vajadusel on optimaalse terapeutilise efekti saavutamiseks võimalik annust järk-järgult suurendada. Sellisel juhul peaks annuse muutmise vaheline intervall olema vähemalt nädal ja maksimaalne päevane annus ei tohiks ületada 0,075–0,15 mg.
- Kõrvaltoimed: peavalud ja pearinglus, iiveldus, oksendamine, unisus. Harvadel juhtudel tekib äge psühhoos, mis möödub pärast ravimi ärajätmist. Võimalik on ka isutus, kõhuvalu, kõhulahtisus, kõhukinnisus, vererõhu langus, ninakinnisus. Järsk vererõhu langus ehk ortostaatiline kollaps esineb äärmiselt harva.
- Vastunäidustused: ülitundlikkus ravimi komponentide suhtes. Erilise ettevaatusega on see ette nähtud patsientidele, kellel on anamneesis vaimuhaigusi. Samuti inimestele, kelle töö on seotud kiirete motoorsete või vaimsete reaktsioonidega.
Norprolac on saadaval tablettide kujul, mis sisaldavad 0,025; 0,05; 0,075 ja 0,15 mg toimeainet.
- Bromokriptiin
Spetsiifiline dopamiiniretseptorite stimulaator. Aeglustab hüpofüüsi eessagara hormoonide sekretsiooni, mis vastutavad piima tootmise eest. Selle ravimi kasutamine hoiab ära laktatsiooniprotsessi, piimanäärmekoe põletiku imetamise ajal ja selle paisumise. Taastab munasarjade funktsiooni ja menstruaaltsükli, soodustab rasestumist hüperprolaktiini amenorröaga naistel.
- Kasutamisnäidustused: prolaktiini tootmise pärssimine ja selle taseme normaliseerimine, galaktorröa, sünnitusjärgse laktatsiooni lõpetamine.
- Manustamisviis: ravimit võetakse suu kaudu annuses 2,5 mg kaks korda päevas söögi ajal. Ravi kestus on 10-17 päeva. Ravi lõpetatakse ainult arsti ettekirjutusel. See on tingitud asjaolust, et ravimi enneaegne ärajätmine võib viia laktatsiooni taastumiseni.
- Kõrvaltoimed: iiveldus, oksendamine, peavalud, vererõhu langus, sõrmede valgendamine külmaga kokkupuutel.
- Vastunäidustused: ravimi komponentide talumatus, raseduse esimene trimester, südame rütmihäired, müokardiinfarkt, perifeersete veresoonte valendiku ahenemine, vaimuhaigused. Ravi ajal on vastunäidustatud alkoholi, suukaudsete rasestumisvastaste vahendite ja kesknärvisüsteemi pärssivate ravimite tarbimine.
Bromokriptiin on saadaval 2,5 mg tablettidena ning 5 ja 10 mg kapslitena.
- Parlodel
Ravim, mille toimeaine on bromokriptiin. Toimeaine seondub dopamiini D2 retseptoritega ajus. Sellel on stimuleeriv toime, pärssides prolaktiini molekuli taastootmise protsesse. Tänu sellele tagatakse mõju hüpofüüsi-munasarja süsteemile, pärsitakse laktatsiooniprotsessi ja normaliseerub menstruaaltsükkel. Ravim vähendab Parkinsoni tõve sümptomite raskust, vähendab somatotropiini kontsentratsiooni, parandab akromegaalia seisundit. Kõrvaldab depressiivse häire sümptomid.
- Kasutamisnäidustused: prolaktinoom, ravimravist tingitud hüperprolaktineemia, viljatus mõlema soo esindajatel, menstruaaltsükli häired, polütsüstiliste munasarjade sündroom, libiido langus, impotentsus, oligospermia. Määratakse hüpofüüsi adenomatoossete kahjustuste, akromegaalia, sünnitusjärgse mastiidi ja laktatsiooni peatamise korral. Kasutatakse operatsiooniks ettevalmistamisel kasvajate vähendamise vahendina ja postoperatiivses ravis prolaktiini taseme vähendamiseks. Ravim on efektiivne idiopaatilise Parkinsoni tõve ja postentsefaalse parkinsonismi korral.
- Manustamisviis: tablette manustatakse suu kaudu. Prolaktinoomi korral valitakse annus iga patsiendi jaoks individuaalselt. Reeglina määratakse patsientidele 2,5-3,75 mg päevas. Maksimaalne annus alla 12-aastastele lastele on 5 mg päevas, üle 12-aastastele lastele - kuni 20 mg päevas.
- Kõrvaltoimed: pearinglus ja peavalud, dermatoloogilised reaktsioonid, tahhükardia, alopeetsia, soolehäired, segasus, une- ja isuhäired, tinnitus. Samuti on võimalik tekkida asteenilised seisundid, hallutsinatsioonid, mitmesugused liikumishäired, paresteesia jne.
- Vastunäidustused: ülitundlikkus ravimi komponentide suhtes, gestoos, premenstruaalne sündroom, arteriaalne hüpertensioon, imetamine, healoomulised mammoloogilised patoloogiad, südame-veresoonkonna haigused, vaimsed häired. Ravimi kasutamine raseduse ajal on võimalik ainult põhjendatud näidustuste korral ja rangelt arsti järelevalve all.
- Üleannustamine: düspepsia, vererõhu langus, pearinglus, hallutsinatsioonid, tahhükardia, unisus, palavik, ortostaatiline hüpotensioon. Ülaltoodud sümptomite kõrvaldamiseks on näidustatud maoloputus. Oksendamise ja hallutsinatsioonide kõrvaldamiseks on soovitatav metoklopramiid.
Parlodel on saadaval tablettide kujul 10 ja 30 kapsli pakendites.
- Lisuriid
Antiserotoniini aktiivsusega ravim. Kuulub dopamiini retseptori agonistide hulka.
- Kasutamisnäidustused: prolaktinoom, hüperprolaktineemiline hüpogonadism, akromegaalia. Samuti on ette nähtud parkinsonismi, allergiliste haiguste ja migreeni raviks (vähendab hoogude sagedust ja intensiivsust).
- Manustamisviis: suu kaudu 0,025 mg 1-2 korda päevas. Ravi kestus on iga patsiendi jaoks individuaalne, seetõttu määrab selle raviarst.
- Kõrvaltoimed: mitmesugused düspeptilised sümptomid, unisus, vererõhu langus, südame löögisageduse tõus.
- Vastunäidustused: ülitundlikkus ravimi komponentide suhtes, rasedus. Tablette ei määrata madala vererõhuga patsientidele, kellel on perifeerse vereringe häired, isheemia, raske neeru- ja maksafunktsiooni häire.
Lisuriid on saadaval tablettide kujul, mis sisaldavad 0,025 mg toimeainet.
- Kabergoliin
Dopamiini D2 retseptori agonist, tungaltera alkaloidi derivaat. Stimuleerib hüpofüüsi retseptoreid, põhjustades eesmise lobe hormooni prolaktiini sekretsiooni väljendunud ja pikaajalise pärssimise. Pärsib ja peatab füüsilise laktatsiooni, omab terapeutilist toimet menstruaaltsükli häirete, viljatuse, libiido languse ja impotentsuse korral.
- Kasutamisnäidustused: hüpofüüsi makro- ja mikroadeenoomid, idiopaatiline hüperprolaktineemia, imetamise pärssimine sünnitusjärgsel perioodil.
- Manustamisviis ja annus: ravimit kasutatakse suu kaudu, annus ja ravi kestus sõltuvad patoloogilise seisundi staadiumist ja arsti ettekirjutustest, seetõttu on need iga patsiendi jaoks individuaalsed.
- Vastunäidustused: individuaalne talumatus toote komponentide suhtes, rasedus, raske maksafunktsiooni häire, sünnitusjärgse psühhoosi anamnees. Ravimit määratakse eriti ettevaatlikult südame-veresoonkonna haiguste, mao ja kaksteistsõrmiksoole haavandiliste kahjustustega patsientidele.
- Kõrvaltoimed: peavalu ja pearinglus, iiveldus, kõhuvalu, vererõhu langus, suurenenud unisus. Ravimi süstemaatilise kasutamise korral täheldatakse piimanäärmete valulikkust, paresteesiat, depressiooni, asteeniat.
- Üleannustamine: minestamine, hallutsinatsioonid, ninakinnisus. Ravi on sümptomaatiline koos vererõhu jälgimisega ja säilitamisega.
Kabergoliin on saadaval pulbrilise ainena polüetüleenkottides.
Lisaks ülalmainitud ravimitele võib hormonaalselt aktiivse hüpofüüsi adenoomi raviks välja kirjutada järgmised ravimid: levodopa, lergotriil, tsürogeptadiin, kinagolid, abergiin, peritol ja teised.
Kui dopamiini agonistid põhjustavad patsiendil tõsiseid kõrvaltoimeid (peavalu, pearinglus, segasus, suurenenud nõrkus, iiveldus ja oksendamine), on nende kõrvaldamiseks soovitatav domperidoon. Seda tuleb võtta üks tund pärast põhiravimi võtmist. Ravi efektiivsuse jälgimiseks tuleb regulaarselt kontrollida prolaktiini taset vereseerumis.
Prolaktinoomi ravi Dostinexiga
Dopamiini agonistide farmakoterapeutilise rühma efektiivne ravim on Dostinex. Prolaktinoomi ravi Dostinexiga võimaldab lühikese aja jooksul saavutada stabiilseid terapeutilisi tulemusi.
Ravimi toimeaine on kabergoliin (ergoliini derivaat), millel on väljendunud pikaajaline toime. Selle toimemehhanism põhineb hormoonide sekretsiooni blokeerimisel hüpofüüsi laktotroofsete rakkude stimuleerimise teel D2-dopamiiniretseptorid. Suurtel annustel on tsentraalselt stimuleeriv dopamiinergiline toime D2-retseptoritele.
Pärast suukaudset manustamist imendub ravim seedetraktist kiiresti. Maksimaalne kontsentratsioon saabub 1-4 tundi pärast manustamist. Poolväärtusaeg uriinis on 68-115 tundi. Selle poolväärtusaja tõttu saavutatakse ravimi tasakaalukontsentratsioon 28 päeva pärast. Plasmavalkudega seondumise tase on umbes 40%. Prolaktiini taseme langust täheldatakse kolm tundi pärast manustamist ja see kestab 7-28 päeva. Terapeutiline toime sünnitusjärgse imetamise ajal kestab umbes 14-21 päeva.
- Kasutamisnäidustused: prolaktiini eritav hüpofüüsi adenoom, viljatust põhjustav hüperprolaktineemia, menstruaaltsükli häired, galaktorröa, impotentsus, libiido langus. Füsioloogilise laktatsiooni pärssimine pärast sünnitust, tühja sella sündroom, laktatsiooni ennetamine pärast aborti või raseduse katkemist.
- Manustamisviis: hüpofüüsi eessagara kasvajakahjustuse korral määratakse patsientidele 0,25–0,5 mg 1–2 korda nädalas teatud päevadel. Näiteks igal teisipäeval või teisipäeval ja reedel. Vajadusel suurendatakse annust iga ravikuu järel 0,5 mg võrra. Niipea kui optimaalne annustamisskeem on valitud, tuleb määrata hormooni tase veres. Enamikul juhtudel saavutatakse stabiilne terapeutiline toime pärast 0,5–1-kuulist ravi.
- Kõrvaltoimed: peavalu ja pearinglus, hüpotensioon, unetus, iiveldus ja oksendamine, kõhuvalu. Võimalikud on ka mitmesugused düspeptilised nähud, kõhuvalu, näo kuumahood, paresteesia. Kõige väljendunumad kõrvaltoimed avalduvad ravi esimese kahe nädala jooksul. Väljendatud kõrvaltoimete korral tuleb ravim ära jätta.
- Vastunäidustused: ülitundlikkus ravimi komponentide suhtes, maksapuudulikkus, hiline gestoos, sünnitusjärgne psühhoos anamneesis. Ravim ei ole ette nähtud kasutamiseks raseduse ajal. Kui selle võtmise ajal toimub rasestumine, tühistatakse Dostinex.
- Üleannustamine: iiveldus, oksendamine, hallutsinatsioonid, arteriaalne hüpotensioon, mitmesugused düspeptilised häired. Nende kõrvaldamiseks on näidustatud maoloputus ja edasine sümptomaatiline ravi koos vererõhu normaliseerimisega.
- Ravimite koostoimed: vältida samaaegset kasutamist tungaltera alkaloididega. Samuti ei ole soovitatav kasutada butürofenooni, fenotiasiini, metoklopramiidi ja tioksanteeni, kuna Dostinex stimuleerib dopamiini retseptoreid, mis võib põhjustada ravi ebaefektiivsust. Hüpotensiivse toimega ravimid on keelatud, kuna need võivad põhjustada arteriaalset hüpotensiooni.
Dostinex on saadaval tablettide kujul – pakendis on 8 tabletti, igaüks 0,5 mg toimeainet.
Vitamiinid
Üks prolaktinoomi ja teiste keha kasvajaliste kahjustuste ennetamise, eduka ravi ja taastumise meetodeid on vitamiinid. Kasulikke aineid tuleks võtta pärast arstiga konsulteerimist. Kuna mõned neist mõjutavad kudede vereringet, võivad need valulikku seisundit süvendada.
Hüpofüüsi adenoomide puhul on kõige kasulikumad vitamiinid A, E, C, samuti ristõielistel köögiviljadel ja flavonoididel põhinevad kasvajavastased tooted. Lisaks on olemas valmis apteegivitamiinide kompleksid aju tervise säilitamiseks.
Vaatame teatud vitamiinide mõju ajutegevusele:
- B1 – tiamiin vähendab väsimust ja ärevust, parandab unekvaliteeti ja koordinatsiooni. Selle puudus viib ärevuse ja depressiooni tekkeni. Sisaldub kaerahelvestes, pähklites, tatras, sea- ja veiselihas, kalas.
- B2 – riboflaviin kiirendab vaimseid reaktsioone. See on ennetav vahend peavalude, nõrkuse ja unisuse vastu. Seda leidub lihas ja piimatoodetes.
- B3 – nikotiinhape vastutab rõõmsameelsuse, hea mälu ja keskendumisvõime eest. Seda leidub piimas, värsketes ürtides, pähklites, tatras ja munakollases.
- B6 – püridoksiin võitleb ärevuse ja ärrituvusega, kiirendab mõtteprotsesse ja suurendab intelligentsust. Aine sünteesitakse organismis ja seda leidub järgmistes toodetes: kartul, banaan, oad, piim, kapsas, munad.
- B9 – foolhape aitab kõrvaldada unetust, suurenenud väsimust ja apaatiat. Seda leidub värsketes köögiviljades, kõvades juustudes, seentes, piimas, aprikoosides, lihas. Selle vitamiini süntees kiireneb bifidobakterite söömisel.
- B12 – tsüanokobalamiin vastutab keha normaalse une ja ärkveloleku vahelise lülitumise eest. Sisaldub merevetikates, piimas, koorikloomades, lihas.
- C – askorbiinhape omab antioksüdantseid omadusi, kaitseb keha suurenenud emotsionaalse ja füüsilise stressi eest. Aitab paremini omastada B-grupi vitamiine. Seda leidub suurtes kogustes tsitrusviljades, köögiviljades ja puuviljades.
- D – kaltsiferool kaitseb keha pahaloomuliste kahjustuste eest, säilitab kapillaaride ja suurte veresoonte seinte elastsuse. Peatab oksüdatiivsed protsessid. Moodustab organismis päikesekiirguse mõjul, väikestes kogustes leidub seda piimatoodetes, munades, kalaõlis, värskes petersellis.
- E-tokoferoolatsetaat võitleb organismis toimuvate hävitavate protsesside vastu, tugevdab veresoonte seinu ja ennetab Alzheimeri tõbe. Seda leidub rafineerimata päevalilleõlis, piimas, ubades, veise- ja seamaksas.
- P-bioflavonoid kaitseb aju verejooksude eest, kuna see hoiab ära kapillaaride hapruse. Seda leidub rohelise tee lehtedes, pihlakas, kibuvitsamarjades, mustades sõstardes, sidrunis.
Kõik ülaltoodud vitamiinid mängivad olulist rolli keha normaalses toimimises, kuid kõige tugevam mõju on neil koos teiste kasulike ainetega.
Füsioteraapia
Aju kasvajalised kahjustused, sealhulgas hüpofüüsi hormonaalselt aktiivsed neoplasmid, on enamiku füsioteraapia protseduuride otsene vastunäidustus. Füsioterapeutiline ravi võib hakata stimuleerima kasvaja kasvu, seega valitakse see äärmiselt hoolikalt, võttes arvesse kõiki võimalikke riske ja tüsistusi.
Kõige sagedamini määratakse patsientidele UHF-ravi – see on äärmiselt kõrgsageduslik teraapia, mis kasutab millimeetriulatusega laineid. Kiirgusel on mõõdukas läbitungimisvõime bioloogilistesse kudedesse ja see toimib naha pindmistes kihtides. Sellel on kehale terapeutiline toime, aktiveerides sisemisi energiaallikaid.
Lokaalsele valulikule piirkonnale või bioloogiliselt aktiivsetele punktidele kandes muudab ja stimuleerib see autonoomse närvisüsteemi ja endokriinsüsteemi tööd. Suurendab organismi vastupanuvõimet negatiivsetele keskkonnateguritele.
Terapeutilised toimed:
- Närvisüsteemi stimuleerimine.
- Immuunsüsteemi toimimise parandamine.
- Kudede trofismi parandamine.
- Regeneratsiooni- ja parandusprotsesside stimuleerimine.
UHF-ravi tüübid valib füsioterapeut iga patsiendi jaoks individuaalselt. Teised füsioteraapia protseduurid, näiteks krae tsooni massaaž või peanaha darsanval (kõige sagedamini ette nähtud tugevate peavalude ja pearingluse korral), on vastunäidustatud.
UHF-i määratakse immuunpuudulikkuse, endokriinsüsteemi haiguste, südamepatoloogiate, pikaajaliste mitteparanevate haavade ja haavandite korral. See aitab ENT-organite haiguste, urogenitaal- ja närvisüsteemi kahjustuste ning seedetrakti häirete korral.
Füsioteraapia on vastunäidustatud raske südame-, neeru- või maksapuudulikkuse, ägeda perioodi nakkushaiguste, raskete vaimse tervise häirete ja raseduse ajal.
Rahvapärased abinõud
Prolaktinoomi arengu algstaadiumis kasutavad paljud patsiendid ebatraditsioonilisi meetodeid. Rahvapärane ravi on võimalik ainult raviarsti nõusolekul, kuna mõned retseptid võivad valulikku seisundit süvendada.
- Võtke võrdsetes osades sidrunmelissi, palderjani, jahubanaani, salvei ja pihlakamarju. Valage koostisosade peale 500 ml keeva vett ja laske jahtuda. Kurnake ja võtke ½ tassi päeva jooksul enne iga söögikorda.
- Valage 10 g kuiva naistepuna klaasi keeva veega ja laske 30 minutit tõmmata. Võtke vahendit 3-5 korda päevas, üks supilusikatäis korraga.
- Jahvata supilusikatäis värsket sidrunmelissi ja vala peale 500 ml keeva vett. Pärast jahtumist kurna ja joo paar lonksu päeva jooksul. Seda tõmmist võib lisada teele.
- Apteegist ostetav tsuuga tinktuur on raviva toimega. Lahjendage 10 tilka 10% alkoholi tinktuuri ½ klaasi veega ja jagage see kolmeks annuseks päeva jooksul.
Enne rahvapäraste retseptide kasutamist peaksite hoolikalt kontrollima kõigi taimsete komponentide taluvust, et välistada allergiliste reaktsioonide tekkimise oht.
Taimne ravi
Kuna prolaktiini suurenenud tootmine on sageli seotud stressi ja emotsionaalsete kogemustega, on selle taseme vähendamiseks soovitatavad järgmised taimsete ravimite retseptid:
- Võtke 100 g humalakäbisid ja jahvatage need. Valage peale vesi suhtega 30 g toorainet 500 ml vee kohta ja laske keskmisel kuumusel keema tõusta. Pärast jahtumist tuleb keedus filtreerida ja võtta supilusikatäie kaupa 3-5 korda päevas.
- Võtke võrdsetes osades sidrunmelissi, naistepuna ürte, viirpuumarju, kannatuslille ja humalakäbisid. Jahvatage kõik koostisosad hoolikalt. Valage 100 g kuiva tooraine peale 1,5 liitrit keeva vett ja laske täielikult jahtuda. Kurnake ja jooge klaas 30 minutit enne sööki kogu päeva jooksul.
- Võtke võrdsetes osades seesamiseemneid, kõrvitsat, noort ingverit, priimulaheina ja mett. Jahvatage ja segage kõik koostisosad hoolikalt, kuni saadakse ühtlane konsistents. Võtke vahendit 1 teelusikatäis 3-4 korda päevas, olenemata toidust.
Hormonaalselt aktiivse hüpofüüsi adenoomi ravi selle meetodiga on võimalik ainult vastava meditsiinilise loaga. Taimne ravi viiakse läbi koos traditsiooniliste meditsiiniliste meetoditega.
Homöopaatia
Teine alternatiivne meetod prolaktinoomi raviks on homöopaatia.Ravimi valik sõltub haiguse olemusest ja patsiendi keha omadustest.
Hormonaalselt aktiivse hüpofüüsi adenoomi ja prolaktiini suurenenud tootmise korral võib välja kirjutada järgmised ravimid:
- Aconitum – haigus on põhjustatud emotsionaalsest ja stressirohkest ülepingest, esinevad hüpereemia, suurenenud ärrituvuse ja vereringe stimulatsiooni sümptomid.
- Belladonna – kasutatakse Aconitumi analoogina, saab kasutada laste raviks.
- Glonoinum – sagedased peavalud ja pearinglus, palavik.
- Nux vomica – peavalud, segasus, apaatia.
- Arnika – sagedane pearinglus, hallutsinatsioonid, nägemishäired.
- Uraan – suurenenud piimaeritus, valu oimukohtades, kuklas ja otsmikul. Kurgukrambid, oksendamine, mädane eritis ninast.
- Iodatum – piimanäärmete atroofia, põletikulised lümfisõlmed. Munandite atroofia, seksuaalfunktsiooni häired.
Kõik ravimid valib homöopaat iga patsiendi jaoks individuaalselt. Reeglina määratakse patsientidele korraga mitu ravimit, et tõhusalt leevendada häire patoloogilisi sümptomeid.
Kirurgiline ravi
Kui tuvastatud neoplasm on suur, on soovitatav kirurgiline ravi. Enne operatsiooni määratakse patsiendile dopamiini agonistid, mis muudavad hüpofüüsi adenoomi opereeritavamaks. Arvesse võetakse ka sagedase kasvaja kordumise riski, seega on pärast operatsiooni vaja pikaajalist ravimit.
Tänapäeval annavad mikrokirurgilised operatsioonid häid tulemusi ja neid tehakse õrna režiimiga. Patsientidele võidakse määrata üks järgmistest ravimeetoditest:
- Väline kiiritusravi.
- Prootonravi.
- Radiosurgiline ravi.
- Gamma-teraapia.
Kogu raviprotsessi kontrollib tomograaf. Neurokirurgia on näidustatud patsientidele, kellel on suurenenud kasvaja surve külgnevatele kudedele ja nägemispuue. Kirurgilist ravi tehakse ka adenoomi tüsistuste, näiteks tsüstide või hemorraagiate korral.
Prolaktinoomi eemaldamine
Kui hüpofüüsi eesmise osa healoomulise kasvaja suurus ei vähene, on soovitatav kirurgiline sekkumine. Prolaktinoomi eemaldamine on näidustatud järgmistel juhtudel:
- Ravimiteraapia ebaefektiivsus.
- Individuaalne talumatus neoplasmide raviks kasutatavate ravimite suhtes.
- Kasvajate kasv dopamiini agonistide kasutamise taustal.
- Patoloogia suurenenud kasv raseduse ajal.
- Prolaktinoomi apopleksia (rakkude nekroos) hemorraagia tõttu.
- Nägemisnärvi kahjustus ja raske nägemiskahjustus.
Kasvaja eemaldamist ei teostata patsiendi raske seisundi, operatsioonipiirkonnas esinevate põletikuliste protsesside (nina-, otsmikusoonte), raskete kardiovaskulaarse, neeru- või hingamispuudulikkuse vormide korral.
Umbes 70% operatsioonidest tehakse transsfenoidaalse ligipääsu abil, st eemaldatakse ninaurgete kaudu. See meetod ei kahjusta aju ja sellega kaasneb minimaalselt tüsistusi. Kraniotoomiaga operatsioone tehakse äärmiselt harva, näiteks hiiglaslike või atüüpiliselt paiknevate kasvajate, näoluude atüüpilise struktuuri korral.
Vaatame prolaktinoomi eemaldamise peamisi meetodeid:
- Radiokirurgia
Selle meetodi täpsus on 0,5 mm, mis võimaldab teil toimida ainult adenoomile, mõjutamata ümbritsevat närvikude. Radiokirurgiat tehakse järgmistel juhtudel:
- Nägemisnärvid ei ole kahjustatud.
- Kasvajaga kaasneb neuroendokriinne sündroom.
- Neoplasmi suurus ei ole suurem kui 30 mm.
- Turskne sella on normaalse või veidi suurenenud suurusega ja adenoom ei ulatu selle piiridest välja.
Enne protseduuri saadetakse patsient magnetresonantstomograafiasse (MRI) või kompuutertomograafiasse (KT), et luua kasvajast täpne kolmemõõtmeline mudel. Operatsiooni ajal asetatakse patsient diivanile ja pea fikseeritakse. CyberKnife töötab kaugjuhtimise teel, see kiirgab laineid adenoomi asukohta. Operatsiooni ajal ei koge patsient ebamugavustunnet, haiglaravi ei teostata. Radiosurgilisi meetodeid kasutatakse prolaktinoomi jäänuste eemaldamiseks pärast klassikalist kirurgiat või kiiritusravi.
- Transnasaalne eemaldamine
Seda meetodit soovitatakse, kui kasvaja ulatub veidi väljapoole türgi sella (kõrvaseina). Protseduur viiakse läbi lokaalanesteesias. Kirurg sisestab ninaõõnde kaameraga endoskoobi. Arst paljastab eesmise siinuse luu ja puuri abil pääseb ligi türgi sella (kõrvaseinale). Seejärel eemaldatakse järk-järgult ja samm-sammult kasvaja osad. Pärast operatsiooni suletakse türgi sella patsiendi kudede abil. Pärast protseduuri jääb patsient haiglasse 2-4 päeva.
- Kraniotoomia
See on kõige radikaalsem ravimeetod. Operatsioon hõlmab kolju avamist ja see on ette nähtud järgmistel juhtudel:
- Adenoomide asümmeetriline kasv.
- Teisesejärguliste sõlmede olemasolu kasvajas.
- Kasvaja ulatub väljapoole turjakõrva.
Juurdepääs kahjustatud organile toimub frontaalselt (kolju eesmiste luude avamine) või ajalise luu all. Operatsiooni ajal peab patsient lamama küljel, et vältida aju verega varustavate jugulaarsete veenide ja arterite kokkusurumist.
Prolaktinoomi eemaldamine toimub üldnarkoosis. Adenoomi eemaldamiseks kasutatakse elektrilisi pintsette või aspiraatorit. Harvadel juhtudel eemaldatakse kasvaja koos hüpofüüsiga, kuna see tungib sügavale tervetesse kudedesse. Pärast seda asetab arst nahalapi tagasi oma kohale ja õmblused tehakse. Patsient veedab 2-3 päeva intensiivravis, kus tema seisundit pidevalt jälgitakse. Pärast seda viiakse patsient osakonda, kus ta viibib haiglas kuni 20 päeva.
- Kiiritusravi
Ravi viiakse läbi ühe 4-5 seansi kuurina, mille intervall on 7-10 päeva. Ravi kestus on umbes 5 nädalat. Iga protseduuri ajal saab patsient umbes 180-200 rad kiirgusdoosi ehk umbes 5000 rad kuuri kohta, olenevalt kasvaja suurusest. Selle meetodi efektiivsus on vastuoluline, kuna seisundi paranemist täheldati vaid kolmandikul patsientidest.
Kiiritusravi valimisel võetakse arvesse võimalike tüsistuste riski. Kõige sagedamini esineb patsientidel kiilaspäisust, nägemisnärvi kahjustust, ajuaine nekroosi, hüpopituitarismi, neoplaasiat. Tüsistused võivad endast märku anda mitu kuud ja mõnel juhul mitu aastat pärast protseduuri.
Operatsiooni efektiivsuse peamine näitaja on prolaktiini taseme langus normaalsele tasemele 24 tunni jooksul pärast protseduuri. Meditsiinilise statistika kohaselt on mikroadenoomide eemaldamise edukus 100% ja 1-3 cm suuruste kasvajate puhul kuni 80%. Samal ajal on 65% patsientidest nägemisfunktsioonid täielikult taastunud ja 20% -l endokriinsed funktsioonid. Kui kasvaja on hiiglasliku suurusega või seda iseloomustab ebatüüpiline kasv, on kirurgi ülesanne vähendada survet ümbritsevatele kudedele.
Prolaktinoomi eemaldamine, nagu iga operatsioon, kaasneb teatud riskidega. Operatsiooni võimalikud tagajärjed ja tüsistused:
- Verejooks.
- Närvikahjustustest tingitud nägemiskahjustus.
- Infektsioonist tingitud meningiit.
- Tserebrospinaalvedeliku leke.
13%-l patsientidest haigus kordub ja 5%-l juhtudest saabub operatsiooni ajal surm. Sellisel juhul ei kuulu sümptomiteta prolaktinoomide eemaldamine. On vaja regulaarselt kontrollida veres olevat hormooni ja teha igal aastal plaaniline magnetresonantsuuring.
Prolaktinoomi toitumine ja elustiil
Hüpofüüsi ja kogu keha normaalseks toimimiseks on vajalik tervislik toitumine. Prolaktinoomi dieet peaks koosnema foolhapperikastest toitudest. See aine stimuleerib vereloomet ja testosterooni tootmist, suurendab östrogeeni taset ja parandab valgurikaste toitude seeditavust.
Kasulikud tooted hüpofüüsi jaoks:
- Kana munad on luteiini allikas ning sisaldavad suures koguses vitamiine ja mikroelemente.
- Kanaliha on rikas valkude poolest, mis on uute rakkude ehitusmaterjal. Sisaldab B-vitamiine ja seleeni.
- Rasvane kala - heeringas, lõhe, makrell on kasulikud hüpofüüsile. Need stimuleerivad hormoonide tootmist, säilitavad endokriinsete näärmete tasakaalu ja takistavad kolesterooli ladestumist.
- Kreeka pähklid – sisaldavad A-, B- ja C-vitamiini, samuti rauda, tsinki, koobaltit, magneesiumi ja joodi. Stimuleerivad aju normaalset talitlust ja aeglustavad vananemisprotsessi.
- Spinat – sisaldab suures koguses rauda, mis säilitab normaalse vereringe hüpofüüsis. Ja antioksüdantne toime takistab adenoomi teket.
- Merevetikas on joodi allikas. See võitleb ärrituvuse, unehäirete ja väsimuse vastu. See aitab aju hapnikuga varustada.
- Tume šokolaad – stimuleerib aju ja protsesse hüpofüüsis. Aktiveerib närvirakke, stimuleerib veresooni.
Toidust tuleks välja jätta tooted, mis suurendavad prolaktiini taset veres - gluteeni sisaldavad tooted. Keelatud on valge leib, saiakesed, koogid, suitsutatud liha, vorstid ja külmlõiked, alkohol, rasvane liha ja sool. Ravi ajal tuleks võimalikult palju piirata säilitusainete, värvainete, maitsetugevdajate kasutamist. Need võivad põhjustada ajurakkude osmootse seisundi ja närvikiudude juhtivuse häireid.
Prolaktinoom ja sport, raskuste tõstmine
Füüsilise aktiivsuse võimalus ajukasvaja kahjustuste korral sõltub täielikult neoplasmi tüübist, selle tekkemehhanismist ja sümptomitest. Prolaktinoomi ja sportimist, raskuste tõstmist, ujumist ja palju muud soovitatakse ainult siis, kui arst annab vastava loa.
Reeglina on patsientidele, kelle kasvajat pole eemaldatud, teatud piirangud. See on tingitud asjaolust, et kiirenenud ainevahetus ja suurenenud verevarustus võivad põhjustada adenoomi suuruse suurenemist. Samuti on keelatud paljud stimuleeriva toimega füsioteraapia protseduurid.
Nagu ka patsientidel postoperatiivsel perioodil, on taastumise ajal lubatud väike füüsiline aktiivsus. See soodustab keha normaalset toimimist. Kuid siiski tuleb olla ettevaatlik, kuna liigne ülekoormus võib haiguse taastekke vallandajaks saada.
Kas prolaktinoomi korral on võimalik päevitada?
Paljud patsiendid, kellel on diagnoositud hüpofüüsi eesmise osa kasvaja, mõtlevad, kas nad võivad päevitada. Prolaktinoomi korral on päevitamine lubatud, kuid ainult siis, kui järgitakse kõiki ohutusnõudeid:
- Päevitamist tuleks teha hommikul või õhtul; lõunasöök on parem veeta kella 11.00-16.00 jahedas ruumis.
- On vaja pakkuda nahale vajalikku kaitset ultraviolettkiirguse eest spetsiaalse kreemi kujul.
- Päikesepiste eest kaitsmiseks peaksite panema pähe mütsi, nokamütsi või panama-kübara. Kasuks tulevad ka päikeseprillid.
- Varuge puhast ja jahedat vett, et säilitada puhkamise ajal vedelikutasakaalu. Ärge jooge päevitamise ajal alkoholi ega külmi jooke.
- Ära leba päikese käes ühes asendis. Ilusa päevituse saamiseks on parem liikuda.
- Vältige igasuguseid vigastusi, eriti traumaatilisi ajukahjustusi.
Ülaltoodud soovitused võimaldavad teil oma puhkust päikese käes ohutult ja kasulikult veeta. Päevitamine on kasulik, kuna see varustab keha D-vitamiiniga, mis on vajalik aju normaalseks toimimiseks.
 [ 52 ]
[ 52 ]
Ärahoidmine
Hormonaalselt aktiivse hüpofüüsi kasvaja spetsiifilist ennetamist ei ole, kuna selle päritolu etioloogiat ei ole täielikult uuritud. Selle haiguse riski vähendamiseks tuleks vältida kraniotserebraalseid vigastusi, samuti suukaudsete rasestumisvastaste vahendite pikaajalist kasutamist. Raseduse ajal on vaja luua kõik tingimused selle normaalseks kulgemiseks. Samuti on soovitatav igal aastal läbida kompuutertomograafia ja oftalmoloogiline läbivaatus ning teha hormoonide taseme määramiseks teste iga kuue kuu tagant.
Prognoos
Prolaktinoomil on soodne prognoos vaid kolmandikul kõigist haigusjuhtudest. Prognostilised näitajad sõltuvad patoloogilise seisundi suurusest, hormonaalsest aktiivsusest ja sümptomitest. Retsidiiv tekib pooltel juhtudel viie aasta jooksul pärast esimest ravi. Samuti ei tohiks välistada kasvaja degeneratsiooni ohtu pahaloomuliseks kasvajaks, millel on väga ebasoodne tulemus.

