Artikli meditsiiniline ekspert
Uued väljaanded
Sündinud soolestiku obstruktsioon
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Kaasasündinud soolesulgus on seisund, mille korral soolestiku läbiminek seedetraktist on häiritud.
Artiklis kirjeldatakse üksikasjalikult vastsündinute soolesulguse arengu põhjuseid ja mehhanisme, kliinilist pilti ja diagnostilisi meetodeid, kirurgilist ravi ja prognoosi.
Põhjused kaasasündinud soolestiku obstruktsioon
Kaasasündinud soolesulguse põhjused on terve rühm kõhuorganite haigusi ja väärarenguid:
- soole atresia või stenoos,
- soolejuhtme kokkusurumine (rõngakujuline pankreas, enterotsüstoom),
- sooleseina väärarengud (Hirschsprungi tõbi),
- tsüstiline fibroos,
- mesenteeriumi pöörlemise ja fikseerimise rikkumine (Leddi sündroom, kesksoole volvulus).
Pathogenesis
Enamik soolejuhade defekte tekib emakasisese arengu algstaadiumis (4–10 nädalat) ja on seotud sooleseina, soolevalendiku moodustumise, soolekasvu ja pöörlemise häiretega. Emakasisese arengu 18.–20. nädalal hakkab loode tegema neelamisliigutusi ning allaneelatud lootevesi koguneb takistuse kohale, põhjustades soole laienemist. Tagumise kõhunäärme arenguhäired emakasisese arengu 5.–7. nädalal võivad põhjustada kaksteistsõrmiksoole täielikku obstruktsiooni. Kõhunäärme geneetiliselt määratud tsüstiline fibroos tsüstilise fibroosi korral viib tiheda ja paksu mekooniumi moodustumiseni – see on iileumi obstruktsiooni põhjus terminaalosa tasandil. Hirschsprungi tõve teke põhineb ganglionirakkude migratsiooni hilinemisel närviharjadest soole limaskestale, mille tulemuseks on aperistaatiline tsoon, mille kaudu soolesisu liikumine muutub võimatuks. Soole keerdumisel on häiritud sooleseina verevarustus, mis võib viia soole nekroosini ja perforatsioonini.
Sümptomid kaasasündinud soolestiku obstruktsioon
Pärast lapse sündi ei sõltu kliiniliste tunnuste ilmnemise ajastus ja nende raskusaste mitte niivõrd defekti tüübist, kuivõrd obstruktsiooni tasemest. Kaasasündinud soolesulgust tuleks eeldada, kui lapse maost saadakse vahetult pärast sündi aspiratsiooni käigus üle 20 ml sisu. On kaks peamist iseloomulikku sümptomit: oksendamine patoloogiliste lisanditega (sapp, veri, soole sisu) ja väljaheite puudumine rohkem kui 24 tundi pärast sündi. Mida distaalsem on obstruktsiooni tase, seda hiljem ilmnevad kliinilised sümptomid ja seda väljendunum on lapse kõhu paisumine. Kägistamine (soole volvulus) põhjustab valusündroomi, mida iseloomustavad ärevus- ja nutmishood.
Vormid
Esineb kõrge ja madal soolesulgus, jagunemistasand on kaksteistsõrmiksool.
40–62% juhtudest iseloomustavad kaksteistsõrmiksoole obstruktsiooni kromosomaalsed haigused ja kombineeritud arenguhäired:
- südamerikked,
- hepatobiliaarse süsteemi defektid,
- Downi sündroom,
- Fanconi aneemia
50%-l peensoole atresiaga lastest avastatakse emakasisene soole volvulus, kombineeritud anomaaliad esinevad 38–55% juhtudest, kromosoomaberratsioonid on haruldased.
Kaasasündinud käärsoole obstruktsiooni kombineeritakse sageli kaasasündinud südameriketega (20–24%), lihasluukonna (20%) ja kuseteede süsteemiga (20%); kromosomaalsed haigused on haruldased.
Mekooniumi iileuse korral võivad hingamisprobleemid ilmneda kohe pärast sündi või kopsukahjustus võib tekkida hiljem (tsüstilise fibroosi segavorm).
Hirschsprungi tõve korral on võimalik kombinatsioon kesknärvisüsteemi, lihasluukonna ja geneetiliste sündroomide defektidega.
Diagnostika kaasasündinud soolestiku obstruktsioon
Kõhuõõne organite röntgenülesvõtetel (nii tavaliste kui ka kontrastainega) on võimalik tuvastada vedelikutaset madala obstruktsiooni korral, "topeltmulli" sümptomit kaksteistsõrmiksoole obstruktsiooni korral, kaltsifikatsioone mekoonium-iileuse korral või sünnieelset sooleperforatsiooni. Hirschsprungi tõve diagnoosi kinnitavad soolebiopsia ja irrigograafia.
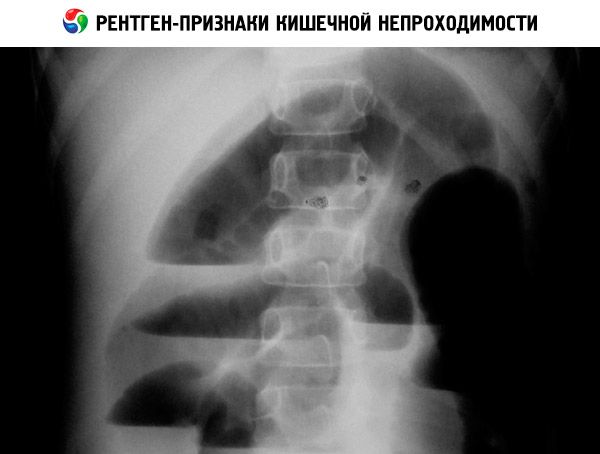
Sünnieelne diagnoos
Kaasasündinud soolesulgust võib kahtlustada alates 16.–18. emakasisese arengu nädalast, loote soolestiku või mao laienemise järgi. Peensoole obstruktsiooni diagnoosimise keskmine aeg on 24–30 nädalat, täpsus on 57–89%. Polühüdramnion ilmneb varakult ja esineb 85–95% juhtudest, selle esinemine on seotud loote lootevee kasutamise mehhanismide rikkumisega. Käärsoole kaasasündinud soolesulgust ei diagnoosita enamikul juhtudel, kuna vedelik imendub soole limaskesta, mille tagajärjel sool ei laiene. Oluline kriteerium on haustra puudumine ja kõhu suuruse suurenemine.
Kuidas uurida?
Kellega ühendust võtta?
Ravi kaasasündinud soolestiku obstruktsioon
Soolesulguse tunnuste avastamine nõuab lapse kiiret üleviimist kirurgilisse haiglasse. Sünnitusmajas sisestatakse mao dekompressiooniks nasogastriline sondi ja tagatakse mao sisu pidev evakueerimine. Märkimisväärne vedelikukaotus oksendamise ja "kolmanda ruumi" korral, mis sageli kaasneb soolesulgusega, viib kiiresti raske dehüdratsioonini, kuni hüpovoleemilise šokini. Seetõttu tuleks infusioonravi alustada sünnitusmajas perifeerse veeni kateetri abil.
Preoperatiivse ettevalmistuse kestus sõltub kaasasündinud soolesulguse tüübist ja tasemest.
Preoperatiivne ettevalmistus
Kui lapsel kahtlustatakse volvulust, tehakse operatsioon kiireloomuliselt. Sellisel juhul piirdub preoperatiivne ettevalmistus 0,5–1 tunniga, teostatakse infusioonravi kiirusega 10–15 ml/(kg x h) ja korrigeeritakse happe-aluse tasakaalu, määratakse hemostaatilisi ravimeid, leevendatakse valu [trimeperidiin annuses 0,5 mg/kg] ja vajadusel tehakse kunstlikku ventilatsiooni. Diagnostiliste meetmete hulka kuuluvad:
- veregrupid ja Rh-faktor,
- KOS
- hemoglobiini tase,
- hematokrit
- vere hüübimisaeg.
Kõik soolesulgusega lapsed läbivad tsentraalse venoosse kateetri, kuna operatsioonijärgsel perioodil on oodata pikaajalist infusioonravi.
Madala kaasasündinud soolesulguse korral ei ole operatsioon nii kiireloomuline. Preoperatiivne ettevalmistus võib võtta aega 6-24 tundi, mis võimaldab lapse täiendavat uurimist teiste organite arenguanomaaliate tuvastamiseks ja olemasolevate vee-elektrolüütide ainevahetushäirete täielikumaks korrigeerimiseks. Teostatakse pidev mao drenaaž ja eritise hulga range arvestus. Määratakse infusioonravi, manustatakse antibiootikume ja hemostaatilisi ravimeid.
Kõrge kaasasündinud soolesulguse korral võib operatsiooni edasi lükata 1-4 päeva, viiakse läbi lapse täielik läbivaatus ja ravitakse kõiki tuvastatud elutähtsate organite ja vee-elektrolüütide seisundi häireid. Preoperatiivse ettevalmistuse ajal viiakse läbi mao pidev drenaaž, toitmine on välistatud. Infusioonravi on ette nähtud 70-90 ml/kg päevas, 12-24 tundi pärast sündi võib lisada parenteraalseid toitumisravimeid. Viiakse läbi elektrolüütide häirete ja hüperbilirubineemia korrigeerimine, määratakse antibakteriaalne ja hemostaatiline ravi.
Kaasasündinud soolesulguse kirurgiline ravi
Operatsiooni eesmärk on taastada soolejuhtme läbitavus, tagades seeläbi lapse toitmise võimaluse. Operatsiooni ulatus sõltub soolesulguse põhjusest:
- soole stoomi paigutamine,
- sooleosa resektsioon anastomoosi või stoomi loomisega,
- T-kujuline anastomoos,
- keerdu sirgeks ajades,
- möödaviigu anastomoosi
- Sooleluumeni avamine ja mekooniumikorgi evakueerimine. Intensiivravi postoperatiivsel perioodil.
Minimaalselt invasiivsete sekkumiste korral täisajalistel imikutel, kellel puuduvad kaasuvad haigused, saab ekstubatsiooni teha kohe pärast operatsiooni. Enamikul soolesulguse põdevatel lastel on näidustatud pikaajaline mehaaniline ventilatsioon 1-5 päeva jooksul pärast operatsiooni. Selle aja jooksul leevendatakse valu opioidvaluvaigistite [fentanüül annuses 3-7 mcg/(kg xh), trimeperidiin annuses 0,1-0 mg/(kg xh)] intravenoosse infusiooniga kombinatsioonis metamisooli naatriumiga annuses 10 mg/kg või paratsetamooliga annuses 10 mg/kg. Epiduraalkateetri paigaldamisel on võimalik kasutada lokaalanesteetikumide pidevat infusiooni epiduraalruumi.
Antibakteriaalne ravi hõlmab tingimata anaeroobsete bakterite vastu aktiivseid ravimeid. Samal ajal on vaja jälgida mikroökoloogilist seisundit, mida tehakse vähemalt kaks korda nädalas. Peristaltika ilmnemisel tehakse soolestiku suukaudne dekontaminatsioon.
12–24 tundi pärast operatsiooni määratakse soolestiku peristaltikat stimuleerivad ravimid: neostigmiinmetüülsulfaat annuses 0,02 mg/kg
Kõigile lastele pärast kaasasündinud soolesulguse operatsiooni näidatakse varajast (12-24 tundi pärast operatsiooni) parenteraalset toitumist.
Täielik enteraalne toitmine on võimalik alles 7-20 päeva pärast ja mõnel juhul püsib parenteraalse toitmise vajadus mitu kuud (lühikese soole sündroom). Enteraalne toitmine muutub võimalikuks, kui toimub läbimine seedetraktist. Pärast kaksteistsõrmiksoole obstruktsiooni operatsiooni toimub toitmine paksude segudega (Frisovom, Nutrilon antireflux, Enfamil AR), mis soodustavad mao ja kaksteistsõrmiksoole motoorika kiiret taastumist.
Jämesoole resektsioonide või kõrge soole stoomide (lühikese soole sündroom) korral toimub toitmine elementaarsete segudega (Progestimil, Alfare, Nutrilon Pepti MCT, Humana LP+MCT) koos ensüümpreparaatidega (pankreatiin).
Kui pärast operatsiooni on kõik soolestiku osad säilinud (kolostomia, väikese soolestiku osa resektsioon), võib rinnaga toitmist kohe alustada.
Kõigil juhtudel on ette nähtud bioloogilised preparaadid (laktobatsillid acidophilus, bifidobacteria bifidum, premadophilus).
Prognoos
Ellujäämismäär pärast operatsiooni on 42-95%. Mõned lapsed vajavad korduvat kirurgilist ravi (2. staadium). Kui pärast kaasasündinud soolesulguse operatsiooni säilivad kõik seedetrakti osad, on prognoos soodne. Tekkivad probleemid on seotud toitumishäiretega (alatoitumus, allergia) ja düsbakterioosiga. Märkimisväärsete soole resektsioonide korral tekib "lühikese soole" sündroom, mis põhjustab olulisi toitumise ja raske alatoitlusega seotud probleeme. Parenteraalseks toitmiseks on vaja mitut pikaajalist haiglaravi ja mõnikord ka korduvaid operatsioone. Tsüstilise fibroosi korral on prognoos ebasoodne.


 [
[