Artikli meditsiiniline ekspert
Uued väljaanded
Osteoartriit
Viimati vaadatud: 29.06.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
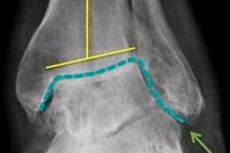
Kombineeritud termin "artroosi-artriit" tähendab sõna-sõnalt, et inimesel tekib liigeseartroosi taustal täiendav patoloogia - sama liigese artriidi vormis põletikuline protsess. Haigus on keeruline, kuna see hõlmab samaaegselt nii hävitavat kui ka põletikulist patogeneetilist mehhanismi. Sellise patoloogia ravi peaks olema võimalikult põhjalik, kasutades muu hulgas füsioteraapiat.
Sageli diagnoositakse osteoartriit patsientidel, kellel on osteoartriidi äge staadium (ägenemine).
Epidemioloogia
Osteoartriit on üsna levinud haigus, mida diagnoositakse umbes 5-10 inimesel sajast ja see pole sugugi vähetähtis näitaja. Lisaks on viimase kümnendi jooksul haiguse esinemissagedus igal aastal suurenenud. Kuigi paljud eksperdid usuvad, et need arvud ei kajasta tegelikku statistilist pilti, kuna mitte kõik artriidiga patsiendid ei otsi arstiabi.
20–40-aastaselt avastatakse patoloogiat sagedamini meestel ja 40–60-aastaselt naistel. Pärast 60. eluaastat on esinemissagedus ligikaudu sama, olenemata soost.
Kõige sagedamini on mõjutatud suured liigesed: põlve-, puusa-, õlaliigesed. Väikesed liigesed on mõjutatud peamiselt inimestel, kes oma elukutse tõttu on sunnitud tegema ülajäsemete, käe ja sõrmede monotoonseid liigutusi. Sellises olukorras on mõjutatud peamiselt metakarpofalangeaalliigesed.
Põhjused artriit
Osteoartriidi tekke aluseks on patoloogilise koormuse mõju liigesele ja selle võimetus (ühel või teisel põhjusel) sellele vastu seista. Teisisõnu, liiges võib kannatada vanusega seotud muutuste, intensiivse koormuse ja toitumise puudumise mõjul, mis viib kahjustusteni, kõhre hõrenemiseni, luuelementide nihkumiseni ja hävimiseni. Juba tekkinud osteoartriidile lisandub põletikuline reaktsioon – artriit.
Põletiku ilmnemiseks piisab sageli triviaalsest hüpotermiast, ilmastikutingimuste järsust muutusest, traumaatilisest vigastusest, nakkushaigustest, stressist jne.
Nakkushaigused tekivad sagedamini ägedate hingamisteede infektsioonide või ägedate hingamisteede viirusnakkuste, kopsupõletiku ja kuseteede infektsioonide tõttu. Nõrga immuunsuse korral settib patogeen kergesti degeneratiivselt muutunud kudedesse.
Mõnikord on see teatud tüüpi patogeen - näiteks tuberkuloosibatsill, kahvatu treponema, brutsella jne.
Traumaatiline artriit-artriit tekib ägeda trauma (luumurd, avatud liigesevigastus jne) või kroonilise trauma (spordi ülekoormus, professionaalne "harjumuspärane" kokkupuude) ja rekonstruktiivsete sekkumiste (eriti kirurgiliste, hambaravi) tagajärjel.
Riskitegurid
Kombineeritud osteoartriidi ja artriidi tekke aluseks olevad tegurid võivad olla järgmised:
- Vanem iga. Arvatakse, et vanusega suureneb liigeseprobleemide risk märkimisväärselt. Naistel on haiguse tekkimise tõenäosus suurem pärast 50–55. eluaastat.
- Kahjulikud harjumused. Probleemi süvendavad suitsetamine, alkoholi kuritarvitamine ja narkootikumide tarvitamine.
- Toksilised mõjud (tööalane, alkoholimürgistus).
- Toitumisvead (mittetäielik, monotoonne toitumine, ebatervisliku toidu tarbimine).
- Rasvumine.
- Hüpodünaamia, füüsilise aktiivsuse puudumine.
- Allergiate ja autoimmuunprotsesside (sklerodermia, bronhiaalastma, süsteemne erütematoosluupus, pollinoos, glomerulonefriit jne) põhjustatud patoloogiate esinemine.
- Traumaatilised liigesvigastused.
- Liigne stress liigesele, sport ja tööalane ülekoormus.
- Kroonilised infektsioonid.
- Neuropatia, ainevahetushäired, endokriinsed häired (diabeet, kilpnäärmehaigus).
- Kaasasündinud liigeste kõrvalekalded.
- Lihas-skeleti ja kardiovaskulaarsüsteemi haigused (sh veenilaiendid, tromboflebiit).
- Läbinud liigeste kirurgilisi sekkumisi.
Pathogenesis
Ülaltoodud etioloogiliste tegurite mõjul toimub liigeseelementide, näiteks kõhre, luu-kõõluse-komplementaarsete segmentide, kapsli, kõõluste ja sidemete suhteliselt varane või kiirenenud kulumine.
Ainevahetusprotsessid on häiritud, kollageeni ja elastsete kiudude, kondrotsüütide ja sünoviaalvedeliku omadused ja hulk halvenevad. Kõhr kaotab oma elastsuse: algul tekib keskel karedust, lagunemisalasid, mikrokahjustusi, seejärel paljastub alusluukude. Seejärel kaob kõhrekiht järk-järgult täielikult.
Liigese lööke neelava võime märkimisväärne halvenemine on tihedalt seotud subhondraalse osteoskleroosi tekkega. Moodustuvad isheemiatsoonid ja sklerootilised muutused. Samal ajal toimub epifüüside liigespindade piiridel kompenseeriv kõhre vohamine, servade ääres tekivad osteofüüdid - luustunud alad. Liigeskapsel läbib kiulisi muutusi.
Kui patsiendi kehas tekivad autoimmuunprotsessid, aktiveerivad nad kataboolseid häireid, mille tagajärjel kahjustub liigese kõhrekoe.
Need patoloogilised muutused põhjustavad kahjustatud liigeste suurenenud haavatavust. Igasugune nakkuslik või traumaatiline protsess võib põhjustada artriidi teket, mis on juba tekkinud osteoartriidi põletikuline tüsistus.
Sümptomid artriit
Artroosartriidi esimesed tunnused on tavaliselt järgmised: perioodiliselt süvenev ja seejärel vaibuv valu, lühiajaline jäikustunne hommikuti, kahjustatud liigese funktsionaalsuse halvenemine. Valu suureneb järk-järgult, tekib krepitatsioon ja jäikus. Patoloogilise protsessi süvenedes tekib ümbritsevate lihaste atroofia ning liiges ise veidi suureneb ja muudab kuju, mis on eriti märgatav toetavatel liigestel.
Valu on mehaanilise iseloomuga - see tähendab, et see kipub füüsilise aktiivsusega suurenema ja rahulikus olekus vaibuma. Põletikulise reaktsiooni arengut näitab valusündroomi ootamatu suurenemine, "öise" valu ilmnemine, turse, turse, punetus, lokaalne ja üldine temperatuuri tõus.
Liigese mahu suurenemine on tingitud nii proliferatiivsetest muutustest kui ka periartikulaarsete struktuuride põletiku ja turse tekkest.
Patsiendid kurdavad sageli liigutuste ajal liigesesisest krepitatsiooni (krõbin, praksumine, kriuksumine).
Artroosoartriidi kulg on sagedamini aeglaselt progresseeruv, perioodiliste ägenemiste ja süveneva kliinilise ja radioloogilise pildiga, funktsionaalsete häirete süvenemisega.
- Põlveliigese osteoartriit avaldub sageli nn "alustava" valuna, mis hakkab kõndimisel häirima (ja on eriti ilmne trepist alla kõndides). Valu on põlve anterointernaalses osas, kiirgudes mõnikord reie- või hüppeliigesesse ning süveneb põlve painutamisel. Paljudel patsientidel esineb reielihase nõrgenemine ja atroofia, valu liigesevahe või periartikulaarsete piirkondade sondeerimisel. Peaaegu igal teisel patsiendil esineb põlveliigese kõverus koos selle "väljapoole pööramisega" liigese ebastabiilsuse taustal.
- Hüppeliigese artroos-artriidil on põlve patoloogiaga sarnased tunnused. Hüppeliigese maht suureneb, liikuvus on osaliselt piiratud, patsient hakkab kõndimisel lonkama. Pikaajaline seismine on samuti ebamugav.
- Õlaliigese artroos-artriiti iseloomustab pehmete kudede esialgne põletikuline kahjustus: sidemed, kõõlused, lihased, veresoonte kiht. Suurenevate troofiliste häirete tõttu kiireneb kõhrekihi kulumine, patoloogiline protsess levib luukoesse ja tekib liigese deformatsioon.
- Puusaliigese osteoartriit võib algstaadiumis avalduda valuna mitte kahjustatud liigeses, vaid põlves, reie välisosas, tuharates ja nimmepiirkonnas. See raskendab diagnoosi oluliselt. Samal ajal tuvastatakse motoorne restriktsioon, valu sissepoole pööramisel, kubemepiirkonna sondeerimisel reiearteri pulsatsioonikoha suhtes külgsuunas. Pikaajalise artroosartriidi korral võib täheldada reie- ja tuharalihaste atroofiat, kahjustatud jäseme sundasendit. Samal ajal võib esineda nimmelülide kompenseeriv kõverus, vaagna külgmine kalle ja skolioos, mis koos provotseerivad seljavalu ilmnemist. Patsiendi kõnnak muutub ja tekib lonkamine.
- Varvaste osteoartriit mõjutab sagedamini naisi, eriti neid, kes on jõudnud menopausi. Paljudel juhtudel ei ole see haigus tingitud ühestki ilmsest põhjusest – see tähendab, et seda peetakse idiopaatiliseks. Peamised sümptomid on valu ja põletustunne kõndimisel, "ebamugavad" jalanõud, mis varem olid mugavad.
- Jalalaba metatarsofalangeaalliigeste artriit mõjutab tavaliselt korraga mitut liigest, kõige sagedamini esimese ja kolmanda varba piirkonnas. Moodustuvad sõlmelised tihendid, mis on palpeerimisel valusad. Seistes või kõndides märgivad patsiendid ebameeldivat kipitust, tuimust, põletust. Remissiooniperioodidel kaob ebamugavustunne peaaegu täielikult, kuid lõpuks taastub.
- Lõualuu liigese artroosartriit on alalõualuu kahjustus, mida iseloomustab tugev valu selle liigutamisel. Patoloogia areneb sagedamini dentoalveolaarse mehhanismi infektsiooni või trauma tagajärjel. Lisaks valule märgivad patsiendid raskusi närimise ja suu avamisega, kehatemperatuuri tõusu haiguse ägenemise perioodidel, valu kiirgumist kõrva piirkonda.
- Randmeliigese osteoartriit on tavaliselt põhjustatud liigese piirkonna kõhrekihi hõrenemisest. Patsientide peamised kaebused on regulaarselt süvenev valu ja valusündroomiga seotud liikuvuse piiramine. Võimalik on kudede turse.
- Küünarliigese osteoartriidiga ägenemise staadiumis kaasneb valu, motoorne jäikus ja palavik. Muude sümptomite hulgas: kahjustatud liigese turse, üldine tervise halvenemine, nõrkus, naha lokaalne punetus.
- Käte liigeste artriit ägenemise ajal avaldub ägeda valu, turse ja punetuse, palavikuga. Sümptomite taandumise perioodil tekivad jääknähud valu näol käte hüpotermia taustal, sõrmede hommikune jäikus, väikeste liigeste krõmpsumine. Kahjustuse piirkonnas on võimalik sõlmeliste elementide teke. Haiguse progresseerumisel liigesekõhre hävib, luud sulanduvad ja deformeeruvad.
- Akromiaal-klavikulaarliigese artriit avaldub esialgu kerge ebamugavustunde ja aeg-ajalt esineva valuna kahjustatud õlas. Haiguse edasistes staadiumides kaotab inimene selles piirkonnas peaaegu täielikult liikuvuse. Lisaks avastatakse ägenemiste ajal kõik põletikulise protsessi - artriidi - tunnused.
Selgroo osteoartriit avaldub raskustundega selja kahjustatud piirkonnas aktiivse koormuse ajal või pikaajalise liikumatuse taustal. Aja jooksul hakkab häirima valutav valusündroom, mis kaldub liigutustega intensiivistuma. Esineb krõbistamist ja motoorset jäikust.
Etapid
Radioloogilises aspektis on tavaks eristada selliseid patoloogia arengu etappe:
- Esineb küsitavaid radioloogilisi ilminguid - eelkõige ei ole liigesevahe kitsenenud või on kitsenemine ebaoluline, kuid liigesepindade servadel tuvastatakse väikesed väikesed osteofüütilised elemendid.
- Manifestatsioonid esinevad, kuid minimaalsel määral: liigesevahe on veidi kitsenenud, liigesepindade servadel tuvastatakse üksikud osteofüütilised elemendid.
- Märgid on mõõdukad: vahe on ahenenud, osteofüüdid on rohkem väljendunud, esinevad subhondraalse osteoskleroosi ilmingud ja liigespinnad on kergelt kumerad.
- Manifestatsioonid on selgelt väljendunud, vahe on kitsenenud, osteofüüdid on mitmekordsed ja suured, luu epifüüsid on deformeerunud.
Kraadid
- I astme osteoartriiti iseloomustab valu suurenemine füüsilise koormuse ajal ja selle kadumine puhkeolekus. Alajäsemete liigeste kahjustuse korral ilmneb valu isegi pikaajalisel seismisel või kõndimisel. Õlaliigese kahjustuse korral võib esineda krõbistamist ja valu ilmneb käe äärmusasendisse tagasitõmbamise taustal. Liikumispiirangut ei täheldata.
- II astme osteoartriiti iseloomustab mõõdukas valu, võimalik lonkamine (kui kahjustatud on alajäsemete liigesed), lihaste hüpotroofia. Õlaliigese kahjustuse korral ilmneb valu käe tõstmisel õlavöötmest kõrgemale või pikaajalise motoorse aktiivsuse järel. Motoorne võimekus on mõõdukalt piiratud.
- 3. astme osteoartriidiga kaasneb luu struktuurihäirete tõttu suurenenud luumurdude risk. Valu on terav, sagedamini pidev (isegi puhkeolekus), esineb lonkamist ja liigeste ebastabiilsust, lihaste atroofiat, piiratud passiivseid liigutusi.
Vormid
Artroosi-artriiti liigitatakse mitmete tunnuste järgi. Eraldi eristatakse patoloogia astmeid. Lisaks on haigus vanusega seotud (põhjustatud vanusega seotud muutustest), samuti traumaatiline ja patoloogiline (vigastuste või liigesehaiguste tõttu).
Osteoartriit võib olla krooniline aeglane või progresseeruv, mille puhul kahjustatud liiges hävib juba 2-3 aasta jooksul.
Samuti jaguneb patoloogia lokaliseerimise järgi järgmisteks osadeks:
- Gonartroosne artriit on põlveliigese kahjustus;
- Koksartroos on puusaliigese kahjustus;
- Uncovertebral arthrosoartriit on emakakaela selgroo kahjustus;
- Vertebraalne artroosoartriit on selgroolüli kahjustus;
- Patellofemoraalne artriit – mõjutab põlvekedrat ja osa reieluust.
Tüsistused ja tagajärjed
Osteoartriiti iseloomustab aeglane progresseerumine. Ravi võimaldab protsessi aeglustada ja patsiendi motoorseid võimeid jäädavalt säilitada. Kui arsti ettekirjutusi eiratakse, võivad tekkida tüsistused ja ebasoodsad tagajärjed:
- Mõjutatud liigese tugev kõverus;
- Motoorse funktsiooni halvenemine kuni liikumise täieliku kadumiseni;
- Mõjutatud jäseme lühenemine (eriti juhtub see sageli puusa- või põlveliigese artriidi korral);
- Luude kõverused, selgroo, sõrmede ja jäsemete deformatsioonid.
Lõppkokkuvõttes kaotab patsient töövõime ja keerulistel juhtudel - ei suuda iseseisvalt liikuda ja isegi enesehooldust teha. Rasked tähelepanuta jäetud patoloogilised vormid võivad saada esimese või teise puuderühma määramise näidustuseks.
Diagnostika artriit
Osteoartriidi diagnoosi paneb ortopeed kliinilise pildi ja olemasolevate radioloogiliste leidude põhjal. Radiograafil on nähtavad kõhre ja külgnevate luustruktuuride düstroofsed muutused.
Liigesevahe ahenemine, luupadjandi kõverus (sageli lamenemine), tsüstiliste elementide esinemine, subhondraalse osteoskleroosi ja luukasvude (osteofüütide) tunnused. Võimalik on liigese ebastabiilsus. Kui röntgenuuring ei näita patoloogilisi muutusi või ei võimalda neid tuvastada, on ette nähtud täiendav instrumentaalne diagnostika kompuutertomograafia ja magnetresonantstomograafia näol. Artriidi-artriidi arengu algpõhjuste väljaselgitamiseks on näidustatud spetsialiseerunud spetsialistide, näiteks endokrinoloogi, kirurgi, reumatoloogi, nakkushaiguste spetsialisti konsultatsioon.
Uuringud hõlmavad venoosse vere analüüsi:
- Üldine vereanalüüs koos leukotsüütide valemi ja COE hindamisega;
- Fibrinogeeni, antistreptolüsiin O, kusihappe määramine seerumis;
- C-reaktiivse valgu määramine;
- Reumatoidfaktor, HEp-2 rakkude antinukleaarne faktor;
- Ekstraheeritava tuumaantigeeni vastased antikehad (ENA-sõelumine).
Kasutatavad uurimismeetodid on voolutsütofluorimeetria, kapillaarfotomeetria, hüübimismeetod, immunoturbidimeetria, ensümaatiline kolorimeetriline meetod, kaudne immunofluorestsentsreaktsioon ja ensüümimmunoanalüüs.
Diferentseeritud diagnoos
Enamasti ei tekita osteoartriidi diagnoosimine raskusi. Raskused tekivad siis, kui patoloogia ägenemine on ebatüüpiline või puuduvad iseloomulikud radioloogilised ilmingud (haiguse algstaadiumis).
Diferentsiaaldiagnoosi tehakse peamiselt selliste haiguste ja kahjustustega:
- Podagra;
- Reumatoidne, reaktiivne artriit;
- Streptokokiline (reumaatiline) polüartriit;
- Osteoartriit;
- Metaboolne artropaatia;
- Kondrokaltsinoos, äge kaltsifitseeriv periartriit;
- Psoriaatiline artropaatia.
Artroosartriidi esmast avaldumist tuleks eristada podagra ja pseudopodagra, artropaatia, septilise artriidi ja tursega.
Ägedat liigeste reumat avastatakse sagedamini lapsepõlves ja noorukieas. Patoloogia algab umbes 14 päeva pärast kurguvalu ning artriidi ilmingutega kaasnevad südamehäired. Vereanalüüsid näitavad streptokokivastaste antikehade tiitri suurenemist. Salitsülaatidega ravi annab positiivse terapeutilise efekti.
Podagrahaigetel ei esine kardiiti, kuid kusihappekristalle leidub kõikjal.
Reumatoidartriidi korral täheldatakse haiguse aeglast progresseerumist, mõjutatud on käte proksimaalsed interfalangeaal- ja metakarpofalangeaalliigesed. Liigeste haaratus on sümmeetriline, suureneb lihaste atroofia. Tuvastatakse reumatoidfaktor.
Psoriaatilise artriidi korral on täheldatud ka kahjustuste sümmeetriat, iseloomulikud on ka psoriaatilised nahalööbed.
Reaktiivne artriit tekib nakkushaiguse taustal või vahetult pärast seda. Vereanalüüsid näitavad nakkustekitaja antikehade suurenenud tiitrit.
Muuhulgas tehakse diferentseerimist gonorröa ja traumajärgse artriidi, vahelduva hüdroartroosiga.
Kellega ühendust võtta?
Ravi artriit
Raviskeemi valik jääb alati raviarsti otsustada ning selle määravad haiguse põhjused, staadium ja kliiniline pilt. Kasutatakse ravimeid (välispidiselt, suukaudselt, süstitavalt), füsioteraapiat ja vajadusel ka kirurgilist sekkumist. Lisaks on patsiendil soovitatav kohandada toitumist ja füüsilist aktiivsust, et minimeerida liigesstruktuuride patoloogilisi muutusi.
Ravimiteraapia on ette nähtud valu leevendamiseks, samuti kahjustatud kudede taastamiseks ja edasiste patoloogiliste intraartikulaarsete protsesside pärssimiseks.
Võimalik on kasutada selliseid ravimeid nagu:
- Mittesteroidsed põletikuvastased ravimid (diklofenak, indometatsiin, ketorol, nii sisemiselt kui ka süstitult ja väliselt);
- Hormonaalsed ained (kortikosteroidid) - sagedamini intraartikulaarsete süstide kujul;
- Spasmolüütikumid ja valuvaigistid (eriti Midocalm).
Kondroprotektiivse toimega spetsiaalsetel ravimitel on liigesele taastav toime. Nad küllastavad kõhrekoe toitainetega, pärsivad hävimisprotsessi, aktiveerivad regeneratsiooni rakulisel tasandil. Kondroprotektorite kõige levinumad esindajad on kondroitiin ja glükoosamiin: ravi selliste ravimitega on pikk ja toime sõltub nii tarbimise kestusest kui ka nende määramise õigeaegsusest.
Selle või selle ravimi valiku, annuse ja ravikuuri kestuse viib läbi raviarst.
Teiste konservatiivsete ravimeetodite hulgas:
- Kortikosteroidide intraartikulaarsed süstid (peamiselt artroosoartriidi ägenemise perioodidel);
- Hüaluroonhappe intraartikulaarsed süstid (mõjutatud liigese libisemise ja liikumisvabaduse parandamiseks);
- PRP ja tsütokiiniteraapia (patsiendi verepreparaatide kasutamine trombotsüütide rikastamisega, et stimuleerida liigesesisest vereringet ja sünoviaalvedeliku tootmist, parandada troofilisi protsesse).
Liigese raske kahjustuse korral, kui ravimravi ei ole enam efektiivne, on ette nähtud kirurgiline sekkumine.
Narkootikumide ravi
Diklofenak |
Osteoartriidi korral manustatakse tavaliselt intramuskulaarselt 75 mg( 1 ampull) ravimit päevas. Raskete sümptomite korral võib annust suurendada 2 ampullini päevas( mitmetunnise intervalliga) või kombineerida teiste diklofenaki ravimvormidega( salvid, tabletid). Pikaajalist ravi ravimiga ei soovitata. |
Indometatsiin |
Võtke 25-50 mg kuni neli korda päevas( keerulistel juhtudel - kuni kuus tabletti päevas).Pikaajalise ravikuuri korral ei tohiks päevane annus ületada 75 mg. |
Ketorool (ketorolak) |
Valu korral võtke kuni 90 mg päevas, mitte rohkem kui 3-5 järjestikust päeva (eelistatavalt söögi ajal või vahetult pärast sööki). |
Midocalm |
Tolperisoonvesinikkloriidi ja lidokaiini sisaldaval ravimil on lihaslõõgastav ja valuvaigistav toime, mis on oluline artroosartriidi lihasspasmide kõrvaldamiseks. Haiguse ägedas faasis süstitakse seda intramuskulaarselt 100 mg kaks korda päevas. |
Kondroitiin koos glükoosamiiniga |
Soovitatav annus on 1 tablett kuni 3 korda päevas (umbes 1000 mg kondroitiinsulfaati ja 1500 mg glükoosamiini päevas). Keskmine tarbimise kestus on 6 kuud. |
Mittesteroidsed põletikuvastased ravimid võivad põhjustada neerudele kahjulikke kõrvaltoimeid – eelkõige räägime ägeda neerupuudulikkuse, nefrootilise sündroomi ja hüponatreemia tekkest. Kõige sagedamini on kõrvaltoimed aga seotud seedetrakti erosiooniliste ja haavandiliste kahjustustega, mis esinevad peamiselt mao prepüloorilises osas ja antrumis. Paljudel patsientidel esinevad funktsionaalsed seedehäired, ösofagiit, söögitoru striktuurid, gastriit, haavandid ja perforatsioonid, seedetrakti verejooks, samuti MSPVA-de poolt põhjustatud enteropaatiad.
Füsioteraapia
Füsioteraapia on osa täiendavast mittemeditsiinilise ravi meetodist ja võib hõlmata järgmisi meetodeid:
- Lööklaineteraapia – aitab ultrahelilainete mõjul kõrvaldada luude liigkasvu ja stimuleerida vereringet.
- Elektromüostimulatsioon - hõlmab elektronimpulsside toimet, mis stimuleerib lihaste kokkutõmbumist.
- Ultrafonoforees - ultraheli toime koos ravimite manustamisega.
- Osoonteraapia - hõlmab osoongaasi kasutamist, millel on põletikuvastane, antiseptiline, valuvaigistav, immunomoduleeriv toime.
Vajadusel võib arst määrata selliseid protseduure nagu laserteraapia, fonoforees, elektroforees, UHT, magnetoteraapia. Töötatakse välja harjutuste komplekt, mille eesmärk on parandada kohalikku ainevahetust ja stimuleerida vereringet, tugevdada periartikulaarset lihaskorsetti.
Lisaks terapeutiline võimlemine, mehanoteraapia (füsioteraapia treeningmasinate abil), samuti massaaž ja vajadusel liigeste veojõukontroll koormuse minimeerimiseks.
Taimne ravi
Ravimtaimede kasutamine on ennast tõestanud ka artriidi-artriidi ravis. Tänu ürtidele on sageli võimalik leevendada valu, kõrvaldada jäikus ja vältida haige liigese deformatsiooni. Eriti populaarsed on sellised taimed nagu saialill ja kummeliõis, naistepuna, takja risoom ja korvõie, nõges ja humalakäbid. Neid kasutatakse keediste kujul nii välispidiseks kui ka sisemiseks kasutamiseks.
Tugevat põletikuvastast toimet iseloomustab nii harilik hanhikürt kui ka osi, kuusk, raudrohi, võilill, ema- ja võõrasema, jahubanaan ja tungaltera baasil valmistatud ravimtaimede segu. Neid taimi kasutatakse keediste ja alkohol-tinktuuride kujul.
Mõningaid taimseid ravimeid saab kasutada ilma eelneva ettevalmistamiseta. Näiteks võib valutavale liigesele panna värsket takja- või mädarõikalehte. Teised ravimid vajavad aga spetsiaalset ettevalmistust:
- Hea ravitoime artroosartriidi korral on nõgese- ja kaselehtede ning kolmevärvilise kannikese meditsiinilisel infusioonil. Infusiooni valmistamiseks valage 8 spl liitrit taimset ainet 500 ml keeva veega ja laske pool tundi kaane all tõmmata. Saadud vahendit juuakse päeva jooksul tee asemel.
- Valmistage takja risoomi, naistepuna lehtede ja humalakäbide tinktuur: taimed purustatakse, valatakse alkoholiga (100 ml 10 g segu kohta) ja hoitakse suletud anumas pimedas kohas 14 päeva. Seejärel filtreeritakse ravim (lasketakse läbi mitme marli kihi) ja kasutatakse haigete kohtade hõõrumiseks, samuti seespidiselt (kolm korda päevas 1 spl. l.).
- Valmista samaväärne segu taimedest nagu nõges, kaselehed, pajukoor, saialill. Üks supilusikatäis taimemassi valatakse 500 ml keeva veega, lastakse tõmmata 12 tundi, filtreeritakse. Joo 100 ml kuni kolm korda päevas ja seda kasutatakse ka vannide valmistamiseks.
Tuleb meeles pidada, et rahvapärased abinõud, erinevalt ravimitest, ei suuda kiiret terapeutilist toimet tekitada. Seetõttu on vaja ette valmistada pikaajaline ravi koos arsti poolt määratud ravimitega.
Kirurgiline ravi
Kui artriidi konservatiivsed ravimeetodid ei ole efektiivsed, võib olla vajalik kirurgi abi. Näidustused on järgmised:
- Tugev, pidev valu, mis ei reageeri valuvaigistitele;
- Pustulite moodustumine;
- Liigese jäikuse suurenemine kuni liikumatuse punktini;
- Raske kõhre deformatsioon;
- Raske intraartikulaarne kahjustus.
- Standardmeetodina kasutatakse järgmist tüüpi toiminguid:
- Endoproteesimine koos kahjustatud liigese asendamisega tehisliku analoogiga;
- Artrodes koos liigese täieliku immobiliseerimisega;
- Osteotoomia luukoe osalise eemaldamisega teatud nurga all, et vähendada liigesekoormust;
- Debridement - kahjustatud kõhre eemaldamine.
Puusaliigese ja reieluu pea kõhrekahjustuste artroosi-artriidi korral koos valuvaigisti ja füsioteraapiaga võib kasutada mitmesuguseid kirurgilisi sekkumisi, sealhulgas kahjustatud liigese kirurgilist asendamist kunstliku analoogiga.
Põlveliigese osteoartriit suureneva kulumise korral on näidustus tehisproteesi paigaldamiseks.
Hüppeliigese osteoartriidi korral soovitatakse sageli nööpnõelu.
Artroskoopia ehk liigesesisene operatsioon, mille käigus tehakse kahjustatud piirkonda mitu väikest punktsiooni, on üks populaarsemaid minimaalselt traumaatilisi sekkumisi. Sekkumine võimaldab eemaldada kõhreelemente ja osteofüüte, mis takistavad liikuvust.
Deformeerunud liigese koormuse ümberjaotamiseks tehakse liigese telje kirurgiline joondamine. See tehnika võib ajutiselt parandada patsiendi seisundit, kuid ei kõrvalda probleemi täielikult. Endoproteesimine on paljudel juhtudel endiselt kõige tõhusam ravimeetod.
Ärahoidmine
Ennetavad soovitused on järgmised:
- Järgige aktiivset eluviisi, vältige nii liigeste liigset ülekoormust kui ka hüpodünaamiat;
- Tehke igal hommikul harjutusi ja võimalusel käige süstemaatiliselt ujumas;
- Söö head ja õiget toitu, kontrolli kehakaalu, tarbi piisavalt kaltsiumi ja kollageeni sisaldavaid toite;
- Kandke mugavaid riideid ja jalanõusid;
- Väldi monotoonseid monotoonseid liigutusi, tee tööl sagedamini füüsilisi pause, eelista aktiivset puhkust jõudeajale.
Võimalusel ei tohiks pikka aega seista, tõsta liiga raskeid esemeid, koormata lihasluukonda igal võimalikul viisil.
Dieedis on soovitav loobuda maiustustest ja suhkrutest, alkohoolsetest jookidest, liiga rasvastest, vürtsikatest ja praetud roogadest, samuti suures koguses soolast.
Ideaalne on koostada dieet, mis põhineb kalal ja mereandidel, piimatoodetel ja teraviljadel, taimeõlidel ja pähklitel, köögiviljadel, marjadel, puuviljadel ja rohkelt rohelisel. Me ei tohiks unustada vett: 1,5-2 liitri vee päevane tarbimine parandab oluliselt lihasluukonna seisundit ja kohanemisvõimet.
Prognoos
Artriidiga patsientide prognoosi peetakse tinglikult ebasoodsaks. Täieliku puude juhud selle patoloogia korral on haruldased, kuna enamikul patsientidest süveneb haigus vaid perioodiliselt. Kuigi need muutused, mis on juba liigestes toimunud, ei ole tagasipööratavad. Tuleb mõista, et õigeaegne pöördumine arsti poole, soovitatud motoorse režiimi ja rehabilitatsiooninormide järgimine võib takistada patoloogia edasist progresseerumist. Lisaks ei tohiks unustada, et artroosi-artriidi korral vahelduvad reaktiivse liigesesisese põletiku tõttu ägenemiste perioodid vaiksema perioodiga, mille jooksul probleem praktiliselt lakkab häirimast või häirib minimaalselt.
Artriidi diagnoosimine on seotud vajadusega ümber hinnata oma elustiili, toitumist ja füüsilist aktiivsust. Oluline on keelduda järskudest liigutustest, raskete koormate kandmisest ja muudest tegevustest, millega kaasneb liigeste liigne koormus. Samuti on vastunäidustatud hüpodünaamia: motoorne aktiivsus on kohustuslik, minimaalse koormusega liigesekõhre, kusjuures domineeriv töö on periartikulaarsel lihasaparaadil. Spetsiaalsed harjutused tuleks esmalt läbi viia rehabilitatsioonispetsialisti järelevalve all, seejärel kodus. Sõltuvalt kahjustuse lokaliseerimisest on soovitatavad järgmised harjutused:
- Mõõdukas kõndimine tasasel maastikul (lähenemiskohad, pooletunnised jalutuskäigud);
- Ujumine, vesivõimlemine;
- Jalgratta treener;
- Jalgrattasõit tasasel maastikul (15–30 minutit päevas);
- Talvel suusatamine.
Teiste soovitatavate rehabilitatsioonimeetodite hulka kuuluvad massaaž, füsioteraapia ja spaahooldus. Lisaks kasutatakse vajadusel ortopeedilisi korrektsioonivahendeid: supinaatoreid, elastseid sidemeid ja korsette.
Üldiselt ei kujuta artroosartriit endast ohtu patsiendi elule. Kuid ravimata patoloogia võib oluliselt piirata liikumisvabadust ja halvendada elukvaliteeti. Varajane ja täielik ravi võimaldab haiguse progresseerumist peatada.

