Artikli meditsiiniline ekspert
Uued väljaanded
Parema vertebraalarteri v4-sisese segmendi hüpoplaasia: MR-märgid, tagajärjed
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
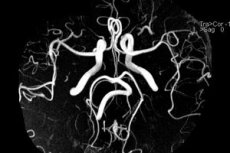
Iga hüpoplaasia juhtumit iseloomustab ühe või teise organi vähearenenud areng. Selline levinud haigus nagu parema selgrooarteri hüpoplaasia pole erand. Patoloogia on põhjustatud veresoonte valendiku ahenemisest seljaajukanali läbimiskohas. Hüpoplaasiaga kaasneb aju vereringe halvenemine, nägemiskahjustus ja vestibulaarsed häired.
Epidemioloogia
Hüpoplaasia on selgroo arteriaalsete veresoonte kõige levinum defekt. Teave esinemissageduse kohta on mitmetähenduslik: erinevate allikate kohaselt kannatab selle patoloogia all 2,5–26% elanikkonnast.
Parema selgrooarteri hüpoplaasiat diagnoositakse mitu korda sagedamini kui vasakul või mõlemal pool. Arvatavasti on see seotud veresoonkonna häirete arengu iseärasustega. Parempoolne arter hargneb rangluualusest veresoonest teravnurga all, vasakpoolne arter aga täisnurga all. Parempoolse veresoone diametraalne valendik on peaaegu alati väiksem kui vasaku veresoone oma, kuid pikkus on suurem.
Põhjused parema selgrooarteri hüpoplaasia
Hüpoplaasia on tavaliselt kaasasündinud. Kahjuks on haiguse algust võimatu ette ennustada. Kuigi spetsialistid on avastanud teatud seose hüpoplaasia tekke ja mõnede raseduse ajal esinevate tegurite vahel.
Seega võivad riskitegurid olla järgmised:
- Kiirgusdoos.
- Kokkupuude viiruste ja bakteritega.
- Mürgistus ja joove raseduse ajal.
- Ravimite võtmine.
- Suitsetamine, alkoholi tarvitamine.
Kuid isegi loetletud tegurite absoluutne välistamine ei saa garanteerida hüpoplaasia puudumist, sest teadlased ei tea veel selle arengu täpset põhjust.
Samuti on võimalik pärilikkuse negatiivne roll: on registreeritud juhtumeid, kus haigus esineb lähisugulastel.
Hoolimata asjaolust, et haigus on kaasasündinud, avastatakse selle esimesed tunnused 20 aasta pärast. Nende välimust võivad põhjustada järgmised põhjused:
- selgroo osteokondroos;
- selgroolülide nihke ja spondülolisteesi tõttu selgrookanali deformatsioon;
- selgroolüli-kuklaluu membraani kaltsifikatsioon, mille kaudu selgroogne anum läbib koljuosa;
- aterosklerootilised muutused veresoontes;
- verehüüvete moodustumine selgrooarteri sees.
Pathogenesis
Arteriaalne veri siseneb ajju kahe suure veresoone kaudu - sisemise unearteri ja selgrooarteri kaudu. Need veresooned on omakorda samuti paaris: nad varustavad verd parema ja vasaku ajupoolkera teatud piirkondadesse. Nende arteriaalsete veresoonte harude ühenduslõiku nimetatakse Willise ringiks. See ring on veresoonte võrgustik, mis kompenseerib verevoolu, kui mõni veresoon lakkab toimimast. Seega hoiab selline iseregulatsioon ära hüpoksia ja ajukahjustuse tekke.
Parempoolne selgrooarter on osa Willise ringist. See lähtub rangluualusest arterist, läbib seljaajukanalit ja sealt edasi koljuluu.
Oma kulgemise ajal paindub selgrooarter mitu korda, mis on vajalik luude kitsenenud avade läbimiseks.
Parempoolse selgrooarteri hüpoplaasia korral täheldatakse kaasasündinud tüüpi arengupeetust ja veresoone läbimõõdu vähenemist. Loomulikult on sel juhul aju verevarustus oluliselt häiritud. Kui Willise ringis on ka muid probleeme, on oht tõsise ajukahjustuse tekkeks.
Sümptomid parema selgrooarteri hüpoplaasia
Parema selgrooarteri hüpoplaasia lastel ei avaldu peaaegu kunagi: esimesed märgid avastatakse 20 aasta pärast, mõnikord palju hiljem.
Esimesed nähud võivad avalduda järgmiste sümptomite ja sümptomite kompleksidena:
Üldised aju sümptomid |
Peavalu, peapööritus |
Aju poolkerade arteriaalsete häirete fokaalsed tunnused |
Ühepoolsete jäsemete nõrkuse tunne, paresteesia, kerge parees |
Kuklaluu kahjustuse fokaalsed tunnused |
Nägemise halvenemine, hägune nägemine |
Varre ja vegetatiivsete-vaskulaarsete häirete |
Vererõhu tõus |
Väikeaju häired |
Ebakindel kõnnak, halb koordinatsioon |
Sümptomid arenevad peaaegu alati järk-järgult, olenevalt veresoone kahjustuse raskusest. Mõnikord sümptomid süvenevad, mille järel tekib leevendusetapp. See on peamine oht: patsient tunneb end paremini ja ta lükkab ravi edasi.
Väärib märkimist, et haiguse sümptomeid ei saa nimetada rangelt spetsiifilisteks. Neid võib kergesti segi ajada teiste haigustega, näiteks neurotsirkulatoorse düstoonia või distsirkulatoorse entsefalopaatiaga. Täpne diagnoos pannakse alles pärast diagnostiliste meetmete rakendamist.
Parema selgrooarteri koljusisese segmendi hüpoplaasia
Koljusiseseks segmentiks nimetatakse selgrooarteri osa, mis läbib koljuõõnt, st asub aju struktuuride lähedal. Kui arteri kitsenemine selles piirkonnas muutub kriitiliseks, on tagajärjed eriti ebasoodsad.
Esialgsed sümptomid võivad olla üsna ebamäärased:
- regulaarne pearinglus ilma konkreetse põhjuseta;
- perioodilised peavalud;
- vestibulaarsed häired - tavaliselt äkilised ja mööduvad;
- närvisüsteemi häired;
- kaela või jäsemete tundlikkuse kaotus või moonutused;
- regulaarsed probleemid vererõhuga.
Aja jooksul haigus progresseerub. Pearinglus võib lõppeda teadvusekaotuse, ruumilise orientatsiooni järsu häire ja koordinatsioonihäirega. Patsient kukub sageli ja äkki, tema kõnnak muutub ebakindlaks ja ebakindlaks.
Haiguse tunnused muutuvad vanusega märgatavamaks, kui hemodünaamika halvenemine suureneb, kuna kehas ilmnevad vanusega seotud muutused.
Parema selgrooarteri v4 segmendi hüpoplaasia
Parempoolne selgrooarter pärineb rangluualusest arterist, sisenedes koljuõõnde C1 tasemel läbi foramen magnumi.
Intrakraniaalne ehk intraduraalne v4 segment tõuseb medulla oblongata eesmisest osast, jõudes keskjooneni, kus see ühineb kontralateraalse selgrooarteriga, moodustades basilaarse veresoone.
Enamik spetsialiste ei pea sellist segmenteerimist kliiniliste ilmingute osas spetsiifiliseks. Ilmseid sümptomaatilisi erinevusi võib täheldada ainult aju üksikute funktsioonide ilmsete häirete korral, kuna rangluualuse arteri veri toidab selle erinevaid osi. Seetõttu viivad isheemilised protsessid erinevates piirkondades erinevate tagajärgede ja tüsistusteni. Samal ajal on hüpoplaasia kliiniline pilt peaaegu alati sama.
Parema selgrooarteri mõõdukas hüpoplaasia
Lülisambaarteri kuju mõõdukad muutused hüpoplaasia tõttu võivad jääda varjatuks ega avalduda kogu elu jooksul. See on haiguse kõige soodsam vorm. Sageli avastatakse see juhuslikult, rutiinse diagnostika käigus või arsti külastamisel teiste haiguste tõttu.
Mõõdukas hüpoplaasia tavaliselt ei mõjuta arteriaalse veresoone funktsionaalset ja läbilaskevõimet, seega peetakse negatiivsete tagajärgede tekkimise riski äärmiselt madalaks.
Parema selgrooarteri hüpoplaasia lastel
Haigust peetakse kaasasündinud haiguseks, kuid selle esimesed ilmingud hakkavad häirima juba täiskasvanueas. Seega ei pruugi lapse vanemad patoloogiast pikka aega teada. Esimesed märgid patsiendil võivad ilmneda 17-20 või isegi 40-50 aasta vanuselt.
Lapsepõlves kompenseeritakse kahjustatud arteri väiksemaid verevoolu häireid vasakul pool asuva teise arteriaalse veresoone olemasoluga. Kuna kehal on suured kompenseerivad võimed, on häire märkamatu ega tekita lapsele probleeme.
Vanusega võivad tekkida muud veresoonkonnaga seotud patoloogiad. See avaldab kahjustatud arterile lisakoormust: ja alles siis hakkavad haiguse tunnused ühel või teisel kujul avalduma. Patsient hakkab kurtma pearingluse (mõnikord koos iiveldusega), jäsemete tuimuse, koordinatsiooni muutuste, nägemisprobleemide üle. Kuid kõik need tunnused ilmnevad hilisemas eas.
Tüsistused ja tagajärjed
Hüpoplaasia ei avaldu tavaliselt mingil moel enne teatud hetke ja mõnikord kogu elu jooksul: kõik sõltub patsiendi individuaalsetest omadustest.
Parema selgrooarteri hüpoplaasia korral on võimatu ennustada kõrvaltoimete tõenäosust. Enamikul patsientidest esineb patoloogia paljude erinevate organite ja tervete süsteemide funktsionaalsete häirete taustal. Sageli tekivad diagnoosimisel raskused.
Tähelepanekute kohaselt võivad hüpoplaasia kõige levinumad tagajärjed olla:
- nägemis- ja kuulmispuue;
- migreen, peavalud;
- väsimus, töövõime vähenemine;
- depressioon, ärrituvus, autonoomse närvisüsteemi häired;
- kahjustatud arterite tromboos;
- insultid, tserebrovaskulaarsed õnnetused.
Diagnostika parema selgrooarteri hüpoplaasia
Diagnostilised testid aitavad õiget diagnoosi panna.
Analüüsid hõlmavad standardseid ja spetsiifilisi uuringuid:
- punaste vereliblede, valgete vereliblede, hemoglobiini taseme, ESR-i arvu määramiseks tehakse standardne vereanalüüs, mis annab teavet põletikulise protsessi olemasolu kohta organismis;
- Spetsiifilised testid võimaldavad meil määrata erinevate bioloogiliste ainete – ensüümide, peptiidide, metaboliitide jne – taset.
Hüpoplaasia diagnoosimiseks on testid teisejärgulised: neid tehakse üldise teabe saamiseks keha seisundi kohta.
Instrumentaalne diagnostika hõlmab järgmisi protseduure:
- Pea ja kaela veresoonte võrgustiku ultraheli (arteri dupleksne veresoonte skaneerimine kogu selle pikkuses emakakaela kanalis).
- Angiograafia (graafiline salvestus koos selgrooarteri seisundi hindamisega).
- Kompuutertomograafia ja magnetresonantstomograafia koos kontrastaine võimendamisega.
Igasuguse diagnostika puhul on võrdluspunktiks parema selgrooarteri diameetriline suurus. Tervel inimesel peaks see olema 3 mm. Parema selgrooarteri hüpoplaasia magnetresonantstomograafia tunnusteks on arteri läbimõõt alla 3 mm, st kuni 2 millimeetrit või vähem.
Diferentseeritud diagnoos
Diferentsiaaldiagnostika tuleks läbi viia selgrooarteri refleksspasmi korral, mille puhul valendiku muutused on pöörduvad. Seda saab kontrollida funktsionaalse testi - hüperkapnilise testi - abil, mille tulemused võivad olla:
- selgrooarteri hüperplaasia korral: resistentne madala kiirusega Doppleri verevoolu kõver, keskmine ajast sõltuv maksimaalne verevoolu kiirus ≤14,8 cm/s, selgrooarteri läbimõõt ≤2,3 mm koos kasvuga hüperkapnia testi ajal ≤0,1 mm;
- refleksspasmi korral: tipukujuline lõhenenud tüüpi Doppleri verevoolukõver, mille kuju on täielikult või mittetäielikult stabiliseerunud ja selgrooarteri läbimõõt suureneb ≤0,2 mm hüperkapnia tagajärjel.
Kellega ühendust võtta?
Ravi parema selgrooarteri hüpoplaasia
Parema selgrooarteri hüpoplaasiaga patsiendi seisundi leevendamiseks on mitu võimalust:
- Traditsiooniline medikamentoosne ravi. See hõlmab selliste ravimite kasutamist, millel on positiivne mõju vere koostisele, parandavad vereringet ajuveresoontes ja kiirendavad ainevahetust. Need ravimid ei vii täieliku ravini, kuid aitavad vältida seisundi kriitilist halvenemist. Reeglina määratakse atsetüülsalitsüülhape, tiotsitam, ceraxon, trental, tsinnarisiin, aktovegin, tserebrolüsiin, vinpotsetiin jne.
- Kirurgiline sekkumine. Seda kasutatakse ainult äärmuslikel juhtudel pärast ebaõnnestunud katseid parandada aju vereringet konservatiivse ravi abil. Operatsioon on üsna keeruline - see on endovaskulaarne sekkumine ja seda teostavad neurokirurgid.
Haiguse ravi ei too alati kaasa positiivset dünaamikat. Ravi puudumisel on prognoos aga palju halvem.
Ravimid
Ravimi nimi |
Manustamisviis ja annustamine |
Kõrvaltoimed |
Erijuhised |
Tsinnarisiin |
Välja kirjutatud: 1 tablett kolm korda päevas. |
Võimalike reaktsioonide hulka kuuluvad unisus, düspepsia ja allergiad. |
Seedetrakti ärrituse minimeerimiseks on kõige parem võtta tsinnarisiini pärast sööki. |
Actovegin |
Suukaudselt ette nähtud 1-2 tabletti kolm korda päevas enne sööki. |
Võib esineda higistamist, kehatemperatuuri tõusu ja allergiaid. |
Rasketel juhtudel kasutatakse ravimi parenteraalset manustamist. |
Tserebrolüsiin |
Manustatakse intramuskulaarselt või intravenoosselt pärast lahjendamist naatriumkloriidi lahuses või 5% glükoosi lahuses. Annused on individuaalsed. |
Harva, kiire manustamise korral täheldatakse pearinglust, peavalu ja tahhükardiat. |
Ravimit ei kasutata allergilise diateesi ja neerupuudulikkusega patsientide raviks. |
Trental |
Näidustuste kohaselt on ette nähtud 2-4 tabletti kuni kolm korda päevas või intravenoosselt lahuse kujul. |
Võimalik näo punetus, peavalu, ärrituvus. |
Trentali kasutatakse ettevaatusega maohaavandi, südamepuudulikkuse ja operatsioonijärgse perioodi korral. |
Vinpotsetiin |
Määratud 1-2 tabletti kolm korda päevas pikka aega. |
Võimalike sümptomite hulka kuuluvad pearinglus, iiveldus, ülakeha punetus ja tahhükardia. |
Rasketel juhtudel manustatakse Vinpocetine'i intravenoosselt tilguti. |
Vitamiinid
Tüsistuste vältimiseks tuleks ravi täiendada vitamiinidega, mis on osa toiduainetest või ravimpreparaatide kujul. Hüpoplaasia korral peetakse kõige sobivamaks järgmisi vitamiine:
- Retinool (A) – parandab ainevahetust, ennetab ateroskleroosist tingitud veresoonte kahjustusi. Sisaldub kalaõlis, piimatoodetes, porgandites, kõrvitsas ja paprikas.
- Askorbiinhape (C) – hoiab ära kolesterooli naastude teket, tugevdab südant ja veresoonte seinu. Sisaldub marjades, puuviljades ja tsitrusviljades.
- Rutiin (P) – tugevdab veresoonte seinu. Sisaldub tsitrusviljades, marjades ja kibuvitsamarjades.
- Tokoferool (E) on antioksüdant, mis parandab rasvade ainevahetust ja ennetab joovet. Seda leidub taimeõlides, munades ja pähklites.
- Püridoksiin (B6 ) – eemaldab liigse kolesterooli, stabiliseerib ainevahetusprotsesse. Sisaldub kalas, piimatoodetes, pruunis riisis ja ubades.
Kui arst soovitab multivitamiinipreparaate, peaksite pöörama tähelepanu järgmistele toodetele:
- Vitrum kardio;
- Doppel Hertz kardiosüsteem-3;
- Vitalarix Cardio;
- Kardio forte;
- Keskkardio.
Füsioteraapia
Parema selgrooarteri hüpoplaasia korral ei ole füsioteraapia esmavaliku ravimeetod. Küll aga aitab selle kasutamine leevendada patsiendi seisundit ja kõrvaldada haiguse individuaalsed ebameeldivad sümptomid.
Lubatud on järgmised füsioterapeutilised protseduurid:
- Füsioteraapia – hõlmab harjutuste komplekti vereringe taastamiseks, kõndimist.
- Mudaravi – normaliseerib närvi- ja kardiovaskulaarsüsteemi tööd.
- Hüdroteraapia, mineraalvesi, kontrastdušš.
- Värsked vannid sooja veega lõõgastavad ja rahustavad närvisüsteemi.
- Kuiv süsihappegaasivann – aitab laiendada veresooni ja alandada vererõhku.
Elektrouni, männivannid ja muud protseduurid parandavad heaolu. Füsioteraapia standardkuur kestab 10 päeva.
Rahvapärased abinõud
Rahvameditsiiniliste ravimitega ravimine kahjuks haigust täielikult ravida ei suuda. Kuid selliste retseptide abil saate parandada patsiendi seisundit ja ennetada ägenemiste ja tüsistuste teket. Parem on kasutada rahvapäraseid ravimeid arsti poolt määratud traditsioonilise ravi taustal.
- Vala termosesse kuus supilusikatäit kuivatatud viirpuumarju ja emaürti. Vala peale 1500 ml keeva vett ja lase üleöö tõmmata. Hommikul filtreeri infusioon ja joo 100 ml kuni 4 korda päevas.
- Pigista kümnest sidrunist mahl välja. Koori viis küüslaugupead, aja nelgid läbi pressi. Sega kõik koostisosad liitri meega, pane purki, kata kaanega ja pane üheks nädalaks külmkappi. Seitsme päeva pärast võib ravimit tarbida: 4 teelusikatäit pool tundi enne õhtusööki, lahustades massi järk-järgult suus.
- Kuivatatud aprikoosid on meie toidusedelisse kindlasti lisatud: soovitatav on süüa neid iga päev 100–150 g. See parandab südame ja veresoonte seisundit.
- Valmistame oakaunadest keeduse vahekorras 1:10. Kasutame seda 100 ml kolm korda päevas 30 minutit enne sööki. Keedus parandab südame tööd, kõrvaldab turseid, ennetab ateroskleroosi ja normaliseerib vererõhku.
- Me kasutame naturaalset mett 1 spl kolm korda päevas. Mett võib lahjendada soojas vees või valada puuviljadele.
Taimne ravi
- Selline tuntud taim nagu võilill stabiliseerib suurepäraselt kolesterooli taset veres. Näiteks võilille risoomi pulbrit võetakse üks kolmandik teelusikatäit kolm korda päevas umbes pool tundi enne sööki.
Värskeid lehti lisatakse salatitele ja suppidele: lisaks aterosklerootilisele toimele on lehtedel aneemiavastane ja liigeseid kaitsev toime.
- Hüpoplaasia tüsistuste vältimiseks on soovitatav valmistada teed naistepunast (20 g), tulerohust (50 g), emarohust (15 g) ja kaselehtedest (15 g). Üks supilusikatäis segu infundeeritakse 300 ml keeva veega kakskümmend minutit. Seda tarbitakse tee asemel kogu päeva jooksul.
- Elecampane'i tinktuur aitab: 30 g risoomi valatakse 300 ml viinaga ja hoitakse pimedas 40 päeva. Raviks võetakse 35 tilka tinktuuri 100 ml vees 20 minutit enne sööki.
Rünnakute sageduse vähendamiseks on soovitatav lisada taimsetesse infusioonidesse selliseid taimi nagu sidrunmeliss, piparmünt, immortelle, puuvõõrik, adonis ja madar.
Homöopaatia
Lisaks ravimitele on populaarsed ka vastava eriala arsti poolt välja kirjutatud homöopaatilised ravimid. Homöopaatia mõjutab organismi põhimõttel "sarnast ravitakse sarnasega". On mitmeid ravimeid, millel on positiivne mõju aju selgrooarteritele ja veresoontele.
- Kolesterool – alandab kolesterooli taset, parandab veresoonte seisundit ateroskleroosi korral.
- Kuldne jood on efektiivne aju veresoonte ateroskleroosi ravis.
- Konium – aitab insuldi ja insuldijärgsete seisundite korral.
- Crategus – parandab aju vereringet.
Vereringepuudulikkuse korral võib kasutada keerulisi homöopaatilisi preparaate:
- Traumeel tablettide ja salvi kujul;
- Tsel T - tablettide ja salvi kujul;
- Discus compositum intramuskulaarsete süstide kujul.
Ravimite annus valitakse individuaalselt. Kõrvaltoimed praktiliselt puuduvad: allergiline reaktsioon ühele või teisele ravimile tekib harva - üksikjuhtudel.
Kirurgiline ravi
Parema selgrooarteri hüpoplaasia operatsiooni olemus on normaalse verevoolu taastamine selles, mis samaaegselt ennetab raskeid ja eluohtlikke tagajärgi.
Varem rakendati patsiendi seisundi parandamiseks kirurgiliselt ekstrakraniaalset anastomoosi. Kuid selline operatsioon tunnistati hiljem ebaefektiivseks ja kaotas oma olulisuse.
Verevoolu kvalitatiivseks taastamiseks kasutatakse tänapäeval järgmisi kirurgilisi meetodeid:
- Stentimine on spetsiaalse "sisestuselemendi" sisestamine veresoone kitsenenud sektsiooni, et vältida selle edasist ahenemist. Stent võib olla raami sarnane ministruktuur, mis on sageli lisaks immutatud ravimlahustega, et vältida trombi teket ja armide teket veresoones.
- Angioplastika on arteri algse kuju taastamine. Operatsiooni käigus rakendatakse ahenenud alale mehaanilist toimet (tavaliselt veresoone balloonilaiendust), mis võimaldab taastada valendiku algse läbimõõdu.
- Rekonstruktiivne operatsioon on veresoone kitsenenud osa eemaldamine koos järgneva proteesimisega. Proteesina kasutatakse tavaliselt patsiendi enda veeni osa, mis on võetud teistest piirkondadest. Sellist operatsiooni tehakse ainult kõige raskematel juhtudel.
Sageli tehakse stentimist ja angioplastiat koos.
Pärast operatsiooni määratakse patsientidele verevedeldajaravi ja spetsiaalsed harjutused üldise vereringe normaliseerimiseks. Mõõdukas füüsiline aktiivsus pärast operatsiooni aitab vältida verehüüvete teket. Koormused peaksid aga olema mõõdukad: intensiivne treening ja raskuste tõstmine on sel perioodil vastunäidustatud.
Ärahoidmine
Hüpoplaasia spetsiifilist ennetamist ei ole, sest teadlased pole veel haiguse täpset põhjust välja selgitanud. Ühemõtteliselt võib öelda järgmist: raseduse ajal peaks naine säilitama võimalikult tervisliku eluviisi, vältima ravimite võtmist ja jälgima oma tervist.
Kui inimesel on juba selgrooarteri hüpoplaasia, on oluline teha kõik endast olenev ägeda tserebrovaskulaarse õnnetuse ennetamiseks. Selleks on vaja regulaarselt läbi viia järgmisi tegevusi:
- jälgida vererõhu taset;
- kontrollida vere kolesteroolitaset;
- säilitada normaalne kehakaal, olla füüsiliselt aktiivne, loobuda halbadest harjumustest;
- Kontrollige perioodiliselt oma veresuhkru taset.
Soovitatav on läbi viia monoteraapia trombotsüütidevastaste ainetega kuurides, näiteks atsetüülsalitsüülhape annuses 325 mg päevas või klopidogreel.
Parema selgrooarteri hüpoplaasia ja sport
Peaaegu kõigil parema selgrooarteri hüpoplaasia juhtudel on sport asjakohane ja mõne patsiendi jaoks on see lihtsalt vajalik. Siiski loobuvad mõned inimesed, kes on oma haigusest teada saanud, sageli spordist, kuna kardavad endale kahju teha.
Muidugi, kui sporditegevused on seotud selgroo ja veresoonkonna liigse koormusega, on parem neist loobuda. Siiski ei tohiks füüsilistest harjutustest täielikult loobuda. Alati saab valida harjutuste komplekti või spordiala, mis on kasulik arteriaalsete haiguste korral. Näiteks kui raskuste tõstmine ja kõrgushüpped võivad muutuda ohtlikuks, siis ujumine ja pikad jalutuskäigud annavad vastupidi kehale lisaenergiat ja tugevdavad veresooni.
Füüsiliste harjutuste valimisel tuleks vältida neid, mis põhjustavad valu ja ebamugavust. Valik tuleks teha sujuvate, aeglaste ja mitte järskude liigutuste kasuks. Aja jooksul – näiteks 2–4 kuu pärast – saab harjutuste intensiivsust suurendada.
Parema selgrooarteri hüpoplaasia võimlemine
Spetsiaalse võimlemise regulaarse harjutamisega saate saavutada käegakatsutavaid tulemusi: taastub normaalne vereringe, teie heaolu paraneb märkimisväärselt ja tunnete end energilisemana.
Loomulikult ei tohiks unustada, et võimlemine ei suuda hüpoplaasiat täielikult kõrvaldada. Regulaarse treeninguga saab aga haiguse pikaks ajaks "unustada".
Võimlemiskompleks sisaldab järgmisi harjutusi:
- Istu toolil, hoia selg sirge. Lõdvesta käed, langeta need alla. Pööra pead kümme korda ühele ja seejärel teisele poole, maksimaalse amplituudiga. Valu ilmnemisel tee liigutus sujuvamaks.
- Me jääme samasse asendisse. Langetame pea ja püüame lõuga rinnale puudutada. Peatume kümneks sekundiks. Teeme nii viis kordust.
- Istu toolil, käed lõdvestunud. Tõmba lõug sisse ja proovi pead tahapoole kallutada. Korda kümme korda.
- Istudes toolil, aseta ükskõik millise käe peopesa laubale. Kalluta pea ettepoole, toetades otsaesist peopesale. Hoia asendit kümme sekundit. Tee kümme kordust.
- Seisa sirgelt, lõdvesta käed. Tõsta õlad nii kõrgele kui võimalik, hoia kümme sekundit hinge kinni, seejärel lõdvesta õlad ja hinga sügavalt sisse. Korda kuni kümme korda.
- Heida pikali põrandale, selili, tõsta pea üles, hoia kümme sekundit, naase eelmisesse asendisse. Korda 8-10 korda.
Loetletud harjutused aitavad toime tulla ebameeldivate aistingutega kaela- ja peapiirkonnas ning takistavad hüpoplaasia soovimatute tagajärgede teket.
Prognoos
Parema selgrooarteri hüpoplaasia on oluline tõenäoline tegur ägeda tserebrovaskulaarse õnnetuse tekkes, mis nõuab diagnoosimisel ja ravis erilist lähenemist.
Üldprognoos ei saa olla üheselt mõistetav: see sõltub veresoone ahenemise raskusastmest, kompensatsioonimehhanismide aktiveerimise astmest ja teiste haiguste esinemisest organismis.
Kui patsient ei märka oma seisundi olulist halvenemist ega esita tõsiseid kaebusi, peetakse prognoosi suhteliselt soodsaks.
Kui patsiendil on selgelt väljendunud vertebrobasilaarse puudulikkuse tunnused, siis prognoos sel juhul halveneb.Võib osutuda vajalikuks kirurgiline sekkumine, mis enamasti annab häid tulemusi.
 [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
Puue
Parema selgrooarteri hüpoplaasiaga patsiendile puude määramise otsuse teeb meditsiinilise ja sotsiaalse ekspertiisi komisjoni spetsialiseeritud komisjon. Puue määratakse mitte niivõrd haiguse, kuivõrd normaalset inimese elu tagavate mehhanismide talitlushäirete ja dekompensatsiooni tunnuste arvessevõtmise teel. See tähendab, et kui diagnoosimise ajal avastati hüpoplaasia, kuid patsient tunneb end hästi ja tema tervisekaebused ei ole kriitilised, võidakse talle puue keelata.
Kui parema selgrooarteri hüpoplaasia on põhjustanud raskeid tüsistusi, töövõime kaotust jne, on spetsialistidel õigus kaaluda puude võimalust.

