Artikli meditsiiniline ekspert
Uued väljaanded
Retroperitoneumi fibroos
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
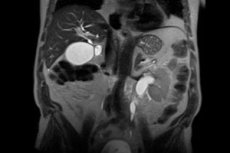
Haruldane haigus, retroperitoneaalne fibroos, on iseloomulik liigsele sidekoe kasvule mao ja soolte tagumise välispinna taga, st retroperitoneaalses ruumis. Sisuline kude on kare, tihe ja kasvab selgroo ja selliste organite nagu kõhunääre, neerud, kusejuhad jne vahelises piirkonnas. Kui kasv on tugev, avaldatakse nendele organitele survet, mis viib sekundaarsete patoloogiate ja sümptomite tekkeni.
Retroperitoneaalsel fibroosil on teine nimetus – Ormondi tõbi. See nimi tuleneb asjaolust, et just uroloog dr Ormond kirjeldas seda haigust esimesena eelmise sajandi keskel ja seostas seda mittespetsiifilise põletikulise protsessiga retroperitoneaalses koes. On ka teisi haruldasemaid termineid: fibroosne peritoniit, retroperitoneaalne fibroos jne.
Epidemioloogia
Retroperitoneaalset fibroosi diagnoositakse kõige sagedamini 40–60-aastastel meestel, kuid see võib esineda ka igas teises vanuses. Haiguse esinemissagedus olenevalt soost on 2:1 (mehed ja naised).
Retroperitoneaalse fibroosi põhjust on võimalik leida vaid 15% juhtudest. Üldiselt peetakse haigust suhteliselt haruldaseks. Ühes Soome uuringus leiti esinemissageduseks 1,4 juhtu 100 000 elaniku kohta ja esinemissageduseks 0,1 juhtu 100 000 inimese-aasta kohta. [ 1 ] Teises uuringus teatati aga suuremast esinemissagedusest, 1,3 juhtu 100 000 kohta. [ 2 ]
Lapsepõlves esineb patoloogia ainult üksikjuhtudel.
Retroperitoneaalne fibroos on valdavalt kahepoolne, kuigi esineb ka ühepoolseid kahjustusi. Haigusprotsessi kõige sagedasem lokaliseerimine on IV-V nimmelülide tsoon, kuid patoloogia võib levida kogu piirkonda selgroo alumisest kõverusest kuni ureteropelvilise piirkonnani.
Kui patoloogiline fookus ulatub suurte suurusteni, võib see mõjutada aorta ja alumist õõnesveeni.
Põhjused retroperitoneaalne fibroos
Eksperdid ei suuda retroperitoneaalse fibroosi täpseid põhjuseid siiani kindlaks teha. Eeldatakse, et haigus tekib põletikuliste või immuunreaktsioonide tõttu. Mõned arstid seostavad patoloogiat süsteemsete sidekoehaigustega. Peamine avastatud patogeneetiline kriteerium on IgG4 kompleksi suurenenud ekspressioon plasmarakkude poolt.
Retroperitoneaalne fibroos muutub sageli sekundaarseks patoloogiaks, mis on põhjustatud mitmetest võimalikest põhjustest:
- Neere, kusejuhasid või muid retroperitoneaalse koe läheduses asuvaid struktuure mõjutavad haigused.
- Pahaloomulised kasvajaprotsessid, sealhulgas pärasoolevähk, eesnäärmevähk, põievähk.
- Nakkusprotsessid (brutselloos, tuberkuloos, toksoplasmoos).
- Neeruvaagna refluks, neerutrauma koos uriini ekstravasatsiooniga.
- Kõhutrauma, sisemine verejooks, lümfoproliferatiivsed häired, lümfadenektoomia, kolektoomia, aordi sekkumised.
- Kiiritusravi, mis on suunatud kõhu- ja vaagnaelunditele.
- Ergotamiinipreparaatide, samuti bromokriptiini, hüdralasiini, metüüldopa, antibiootikumide ja β-blokaatorite suurte annuste pikaajaline kasutamine.
- Ravimite allergiline talumatus, ülitundlikkusreaktsioonid meditsiiniliste ravimite ja kemikaalide suhtes.
Päriliku eelsoodumuse roll ei ole täielikult välistatud: eelkõige seostati mõningaid retroperitoneaalse fibroosi tekke juhtumeid inimese leukotsüütide markeri HLA-B27 kandlusega. Praegu uuritakse ka teisi võimalikke geneetilisi seoseid.
Riskitegurid
Retroperitoneaalse fibroosi teket võivad põhjustada mitmed teadaolevad tegurid. Nende hulka kuuluvad:
- pahaloomulised kasvajaprotsessid;
- pankrease krooniline põletik;
- krooniline hepatiit;
- selgroo tuberkuloos;
- kiirguskahjustus;
- nimme- ja kõhuõõne vigastused, sisemine verejooks;
- joove (keemiline, meditsiiniline).
Paljudel patsientidel ei leita seost ühegi teguriga. Sellistel juhtudel öeldakse, et retroperitoneaalne fibroos on idiopaatilise päritoluga.
Pathogenesis
Valdaval enamusel juhtudest on retroperitoneaalse fibroosi teke seotud lümfotsüütide plasmarakkude esinemisega, mis toodavad IgG4. Haigus on sageli süsteemse iseloomuga, kuna kiulisi muutusi täheldatakse ka lümfisõlmedes, kõhunäärmes ja hüpofüüsi struktuurides. Täheldatakse kahjustatud organite kasvaja turset, kiulist sklerootilist reaktsiooni ja erineva intensiivsusega lümfoplasmaatilist infiltratsiooni. Fibrootiline protsess viib kusejuha ja veresoonte võrgustiku (vere ja lümfisoonte) ning neerude kokkusurumiseni. [ 3 ]
Mõnel juhul on retroperitoneaalse fibroosi teke põhjustatud pahaloomuliste kasvajate ilmnemisest. Kiulise koe kasvu täheldatakse pahaloomuliste rakkude olemasolu taustal retroperitoneaalses ruumis või lümfoomi, sarkoomi esinemise korral teiste organite metastaaside juuresolekul. [ 4 ]
Kiudinfiltraati esindavad mitmed lümfotsüüdid, lümfotsüütide plasmarakud, makrofaagid ja harvemini neutrofiilid. Põletikulised struktuurid paiknevad kollageeniklastrites, mis ühinevad väikeste veresoonte lähedal. Haigus liigitatakse IgG4-ga seotuks, kui esineb muaree-fibroosne muster, eosinofiilne infiltratsioon ja oblitereeriv flebiit. Müeloidkoe rakud on degranuleerunud ja täheldatakse aktiivset põletikulis-fibroosset reaktsiooni. [ 5 ]
Sümptomid retroperitoneaalne fibroos
Retroperitoneaalse fibroosi kliinilist pilti iseloomustavad kõige sagedamini järgmised sümptomid:
- ebamäärane valu kõhus, küljel, alaseljas, kubeme piirkonnas;
- perioodiliselt kõrgenenud temperatuur, mis seejärel normaliseerub ja tõuseb uuesti, sageli kaasnevad külmavärinad;
- alakeha turse;
- venoossed häired, tromboflebiit;
- mõnikord - vererõhu tõus;
- kõhnumine;
- kõhulahtisus, iiveldus, seedehäired, suurenenud gaaside moodustumine ja muud düspeptilised sümptomid;
- neerukoolikute rünnak;
- kuseteede häired (kõige sagedamini - düsuuria, hematuuria);
- raskustunne jalgades, tugev väsimus.
Retroperitoneaalse fibroosi esmased sümptomid on põhjustatud vereringe halvenemisest kõhuõõnes. Esialgne kliiniline pilt võib hõlmata järgmisi märke:
- tuim valu kõhus või seljas, mille puhul on võimatu määrata selget lokaliseerimist;
- valu küljel, alajäsemetes;
- ühe või mõlema alajäseme turse ja kahvatus.
Haiguse progresseerumisel süveneb kõhuvalu ja ilmnevad muud sümptomid:
- isutus;
- kõhnumine;
- temperatuuri tõus;
- iiveldus, düspepsia;
- urineerimise puudumine;
- teadvuse hägustumine.
Neerupuudulikkuse tunnused võivad tekkida hiljem. [ 6 ]
Esimesed märgid
Retroperitoneaalse fibroosiga patsientide kõige sagedasem esimene kaebus on pidev tuim valu kõhus või alaseljas või paremal ja vasakul hüpohondriumis. Valu kiirgub kubemepiirkonda, välistele suguelunditele, jalgadele. Patoloogia varajane staadium võib avalduda mõõduka temperatuuri tõusu ja leukotsütoosi, ESR-i suurenemisena.
Järk-järgult ilmnevad märgid, mis viitavad retroperitoneaalsete tubulaarsete struktuuride kokkusurumisele: tekib arteriaalne hüpertensioon, püelonefriit, hüdronefroos. Krooniline neerupuudulikkus ilmneb mõnevõrra hiljem: 4 nädala kuni kahe aasta jooksul. Osaline või täielik kusejuha obstruktsioon esineb ligikaudu 80%-l patsientidest ja oligo- või anuuria tekib 40%-l juhtudest. [ 7 ]
Etapid
Retroperitoneaalse fibroosi kliinilised sümptomid sõltuvad patoloogilise protsessi staadiumist. Reeglina iseloomustab haigust aeglane areng järkjärgulise progresseerumisega. Haiguse käigus läbib see järgmisi etappe:
- Haiguse arengu esialgne periood.
- Aktiivne periood, mida iseloomustab rakulise ja kiulise protsessi levik retroperitoneaalsetesse struktuuridesse.
- Patoloogilises protsessis osalevate struktuuride kiuliste masside kokkusurumise periood. [ 8 ]
Vormid
Tavaliselt eristatakse primaarset (idiopaatilist) retroperitoneaalset fibroosi ja sekundaarseid kahjustusi. Spetsialistid osutavad idiopaatilise retroperitoneaalse fibroosi autoimmuunsele päritolule. Sekundaarne patoloogia tekib tavaliselt muude mitmesuguste valulike seisundite ja haiguste tagajärjel:
- pahaloomulised kasvajad;
- nakkuslikud kahjustused;
- kroonilised maksapatoloogiad;
- soolte, kõhunäärme haigused;
- urogenitaalsed patoloogiad;
- selgroo tuberkuloossed kahjustused;
- mitmesugused joobeseisundid (sh narkootikumidest põhjustatud). [ 9 ]
Primaarne idiopaatiline retroperitoneaalne fibroos algab kõige sagedamini niudeluu veresooni ümbritsevast retroperitoneaalsest koest, levides edasi sakraalsesse neemesse ja neeruhilumisse. [ 10 ]
Tüsistused ja tagajärjed
Igal teisel retroperitoneaalse fibroosiga patsiendil tekib kõrge vererõhk ja kusejuhade kokkusurumine koos neerupuudulikkuse edasise arenguga. [ 11 ]
Kaugemad tüsistused võivad hõlmata järgmist:
- liigne vedeliku kogunemine kõhuõõnde (astsiit);
- veresoonkonna häired (flebiit, tromboos);
- hüdrokeel meestel;
- sapijuhade obstruktsioon, kollatõbi;
- soolesulgus;
- selgroo kokkusurumine, seljaaju närvide kokkusurumine, seljaaju verevarustuse häire.
Paljud tüsistused võivad lõppeda surmaga. Eelkõige provotseerivad kusejuhade patoloogilised protsessid püelonefriidi, hüdronefroosi ja kroonilise neerupuudulikkuse teket. Ligikaudu 30% patsientidest on neerudes atroofilised muutused, täheldatakse aordi muutusi, mis võivad lõppkokkuvõttes põhjustada aneurüsmi teket.
Diagnostika retroperitoneaalne fibroos
Retroperitoneaalset fibroosi on raske diagnoosida. Esiteks on see haigus suhteliselt haruldane. Teiseks puuduvad sellel spetsiifilised sümptomid ja see varjatakse mitmesuguste muude patoloogiate varju. Laboratoorsete testide tulemustes puudub spetsiifilisus. Väga sageli määratakse patsientidele vale ja ebatäpne ravi: retroperitoneaalse fibroosi asemel ravitakse patsiente uroloogiliste ja gastroenteroloogiliste patoloogiate tõttu, mis ei ole seotud fibrootiliste protsessidega. Samal ajal haigus süveneb ja levib, halvendades prognoosi.
Retroperitoneaalse fibroosi esinemise kahtlustamiseks patsiendil peab arst järgima järgmist diagnostilist algoritmi:
- Laboratoorsed testid näitavad järgmisi patoloogilisi muutusi:
- põletikuliste markerite (ESR, C-reaktiivne valk) taseme tõus;
- IgG4 tõus üle 135 mg/dl histoloogiliste tunnuste taustal.
- Neerufunktsiooni hindamiseks on kohustuslik uurida uurea, kreatiniini ja glomerulaarfiltratsiooni kiiruse taset.
- Uriinianalüüs võib näidata hematuuriat, proteinuuriat, madalat erikaalu.
- Instrumentaalne diagnostika peaks hõlmama visualiseerimistehnikaid, nagu magnetresonantstomograafia ja kompuutertomograafia. Arvutidiagnostika võimaldab meil eristada idiopaatilist ja sekundaarset kiulist patoloogiat. Ultraheliuuring on vajalik haigusprotsessi algstaadiumi kinnitamiseks, hüdronefroosi tunnuste saamiseks ja aordi muutuste tuvastamiseks. Selgemate tulemuste saamiseks kasutatakse kontrastainet. Positronemissioontomograafia on ette nähtud varjatud nakkus- ja põletikuliste ning pahaloomuliste haiguste tuvastamiseks.
- Diagnoosi selgitamiseks on näidustatud biopsia. Fibrootilise protsessi arengu varajast staadiumi iseloomustab hüpervaskulaarse koe tuvastamine perivaskulaarse lümfotsüütide infiltraadiga, samuti makrofaagide tuvastamine lipiidide inklusioonidega. Retroperitoneaalse fibroosi arengu hilises staadiumis tuvastatakse iseloomulik avaskulaarne mass, millel puudub rakuline struktuur.
Diferentseeritud diagnoos
Retroperitoneaalse abstsessi sümptomitel on sageli palju ühist teiste patoloogiliste seisunditega, eriti uroloogiliste patoloogiatega:
- kahepoolne hüdronefroos (neerude tilkumine);
- kusejuha striktuurid (kanali ebanormaalne ahenemine);
- kusejuhade akalaasia (neuromuskulaarne düsplaasia).
Peamine erinevus retroperitoneaalse fibroosi ja ülalmainitud patoloogiate vahel on kusejuhade obstruktsioon nende ristumiskohas niudeluu veresoontega: selle ristumiskoha kohal on märgitud kusejuhade laienemine ja allpool seda muutusi ei tuvastata.
Kellega ühendust võtta?
Ravi retroperitoneaalne fibroos
Retroperitoneaalse fibroosi ravi sõltub patoloogia täpsest asukohast, ulatusest, siseorganite kokkusurumise astmest ja nakkusliku komponendi olemasolust. Kuna haigus on haruldane ja selle etioloogia on halvasti mõistetav, puudub selle raviks praegu ühtne standard. Konservatiivse ravi rolli ja kirurgilise ravi optimaalse meetodi selge määratlus puudub.
Ravimite ulatus sõltub üldiselt retroperitoneaalse fibroosi algpõhjusest. Näiteks mürgistusfibroos kaob pärast mürgise aine toime lakkamist. Kui tegemist on pahaloomulise kasvajaprotsessiga, on ravi asjakohane.
Retroperitoneaalse fibroosi idiopaatilist vormi ravitakse paljudel patsientidel immunosupressantide ja proteolüütiliste ravimite abil. Näidustuste kohaselt kasutatakse põletikuvastast, antibakteriaalset, detoksifitseerivat ja sümptomaatilist ravi. Ägedate seisundite tekkimisel või kui ravimteraapia on ebaefektiivne, võib määrata kirurgilise sekkumise.
Kroonilise püelonefriidi diagnoosimisel on ette nähtud sobiv ravi.
Kirurgiline ravi
Varajases staadiumis retroperitoneaalse fibroosiga patsientidele, kellel puuduvad selged näidustused kirurgiliseks raviks, määratakse ravimteraapia kortikosteroidide ja proteolüütiliste ravimite abil.
Siiski on üsna sageli vaja pöörduda kirurgilise ravi poole: operatsiooni nimetatakse ureterolüüsiks ja see hõlmab kusejuhade vabastamist ümbritsevast kiulisest koest. Mõnele patsiendile on näidatud kusejuha resektsioon ja sellele järgnev anastomoosi paigaldamine, peensoole segmendi siirdamine või proteesi kasutamine. [ 12 ], [ 13 ]
Kaugelearenenud staadiumis, väljendunud hüdronefroosi ja kroonilise püelonefriidi tekke korral tehakse rekonstruktiivne plastiline kirurgia samaaegselt kuseteede eemaldamisega püelo- või nefropüelostoomia abil, punkteerides nefrostoomiat ultraheli jälgimise all. Pärast operatsiooni määratakse patsiendile pikaajaline kortikosteroidide tugi, mis on vajalik kiulise kasvu pärssimiseks. Kõige sagedamini on valitud ravimiks kortisool 25 mg päevas 8-12 nädala jooksul.
Prednisooni algannus on 1 mg/kg päevas (maksimaalne annus 80 mg/päevas) tavaliselt umbes 4-6 nädala jooksul. Seejärel saab annust 1-2 aasta jooksul järk-järgult vähendada, olenevalt haiguse progresseerumisest. Kui haigus ei allu ainult steroidravile piisavalt, võib steroididega samaaegselt kasutada immunosupressante. Juhtumikirjeldustes ja juhtumite seeriates on näiliselt edukalt kasutatud ainete hulka asatiopriin, metotreksaat, mükofenolaatmofetiil, tsüklofosfamiid, tsüklosporiin. [ 14 ] Lisaks kasutatakse resorptsiooni kiirendavaid ravimeid (Lidase, Longidaza). [ 15 ], [ 16 ]
Ärahoidmine
Retroperitoneaalse fibroosi spetsiifilist ennetamist ei ole välja töötatud, mis on tingitud haiguse ebaselgetest põhjustest. See kehtib eriti idiopaatiliste patoloogiliste vormide kohta. Enamikul juhtudel saab sekundaarset retroperitoneaalset fibroosi ära hoida, kui järgite neid soovitusi:
- loobuge halbadest harjumustest, ärge suitsetage, ärge kuritarvitage alkoholi;
- vältige stressirohkeid olukordi, füüsilist ja emotsionaalset ülekoormust;
- ära söö üle, ära nälgi, söö vähehaaval mitu korda päevas;
- eelistage kvaliteetset taimset ja loomset päritolu toitu, keelduge pooltoodetest, kiirtoidust, rasvastest ja soolastest toitudest, suitsutatud toitudest;
- järgige hügieenieeskirju, peske regulaarselt hambaid, peske käsi enne söömist, samuti pärast tänaval ja tualetis käimist;
- veeda rohkem aega õues ja ole füüsiliselt aktiivne;
- vältida kõhu traumat;
- Kui ilmnevad sümptomid, pöörduge arsti poole ja ärge ise ravige;
- pärast kõhuõõneoperatsiooni järgige rangelt kõiki arsti korraldusi ja soovitusi;
- vältida hüpotermiat ja keha ülekuumenemist;
- juua iga päev piisavalt puhast vett;
- Söögikordade ajal pöörake tähelepanu toidu põhjalikule närimisele, ärge laske end vestlustest, arvutist jms häirida.
Meie tervis sõltub suuresti meie elustiilist. Seetõttu aitab nende lihtsate reeglite järgimine seda aastaid toetada ja säilitada.
Prognoos
Retroperitoneaalne fibroos on haruldane ja raskesti diagnoositav haigus, mis sageli põhjustab ravi hilinenud algust ja pikaajalist ebaefektiivset ravi. Sageli ravitakse patsiente ekslikult teiste sarnaste patoloogiate tõttu või suunatakse ravi juba tekkinud tüsistuste, näiteks arteriaalse hüpertensiooni, kasvajaliste protsesside, kroonilise enterokoliit, koletsüstopankreatiit, mao ja kaksteistsõrmiksoole haavandiliste kahjustuste, püelonefriidi, hüdronefroosi, kroonilise neerupuudulikkuse, anuuria jne kõrvaldamiseks.
Ravi varajane alustamine võib patoloogia prognoosi oluliselt parandada. Retroperitoneaalne fibroos reageerib varases arengujärgus hästi kortikosteroididega ravile, kuid ravi tuleks määrata enne pöördumatute fibrootiliste protsesside teket. Kordumise määr pärast ravi lõpetamist jääb vahemikku alla 10–30%, kuigi ühes uuringus teatati kordumise määrast üle 70%. [ 17 ] Kaugelearenenud haigust ravitakse ainult kirurgilise sekkumisega ning suremus sõltub obstruktsiooni astmest ja sellega seotud tüsistustest.
Haruldane haigus, retroperitoneaalne fibroos, on iseloomulik liigsele sidekoe kasvule mao ja soolte tagumise välispinna taga, st retroperitoneaalses ruumis. Sisuline kude on kare, tihe ja kasvab selgroo ja selliste organite nagu kõhunääre, neerud, kusejuhad jne vahelises piirkonnas. Kui kasv on tugev, avaldatakse nendele organitele survet, mis viib sekundaarsete patoloogiate ja sümptomite tekkeni.
Retroperitoneaalsel fibroosil on ka teine nimetus – Ormondi tõbi. See nimetus tuleneb asjaolust, et just uroloog dr Ormond kirjeldas haigust esimesena eelmise sajandi keskel ja seostas seda mittespetsiifilise põletikulise protsessiga retroperitoneaalses koes. On ka teisi vähem levinud termineid: fibroosne peritoniit, retroperitoneaalne fibroos jne. [ 18 ]

