Acantamebic keratiit
Viimati vaadatud: 23.04.2024

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
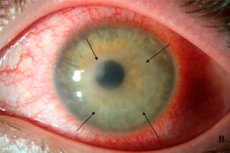
Paljude silmahaiguste hulgas ei ole acanthamoebic keratiit eriti levinud, ehkki sellel puudub eriline seksuaalne või vanuseline selektiivsus. Seda sarvkesta funktsionaalsust mõjutavat tõsist haigust kogevad peamiselt nägemispuudega inimesed, kes kasutavad kontaktläätsi. Seetõttu on väga kasulik teada, mida patsiendid selle nägemise korrigeerimise meetodi valimisel võivad kokku puutuda, ja kuidas vältida ebameeldivaid tagajärgi, viimata olukorrast kirurgilise ravi ja pimedaksjäämise vajaduseni.
Mida diagnoos tähendab?
Meditsiinilises keskkonnas on tavaline kutsuda põletikulisi haigusi identselt, lisades juurele järelliide "-it". Silma sarvkesta põletiku korral kõlab diagnoos nagu “keratiit”. Kuid põletiku põhjused võivad olla erinevad, seetõttu kasutatakse nende täpsustamiseks fraase:
- kui põhjuseks oli silmakahjustus - traumaatiline keratiit,
- haiguse viirusliku olemusega - viiruslik keratiit (herpesviirusega nakatumisega - herpeetiline),
- patoloogia parasiitilise olemusega - parasiitne keratiit (acanthamoebic, onchocercic) jne.
On ka teisi keratiidi tüüpe, mida provotseerivad seened, bakterid, silmade päikesepõletus (üks haiguse traumaatilise vormi liike).
Acanthamoebic keratiit on üks haiguse parasiitilise vormi sortidest. Selle põhjustaja on kõige lihtsam, seda nimetatakse "Akantamebaks". Selle väikese parasiidi sattumine silma ja hilisem paljunemine põhjustab asjaolu, et inimene hakkab tundma silma ebamugavust ja seda on läätsede kandmisel ja eemaldamisel raske näha. Ja paranduse asemel saab ta progresseeruvat nägemiskahjustust. Ja põhjus ei peitu mitte läätsedes endas, vaid nende valesti kasutamises. [1]
Epidemioloogia
Statistika kinnitab, et suplemine avatud vetes, millel on läätsede otsene kokkupuude veega, on acanthamoebic keratiidi tekke põhjuste hulgas esiteks. Sellesse kategooriasse kuulub umbes 90-96% haiguse avastamise juhtudest. Pealegi on sarvkesta põletiku tõenäosus pehmete kontaktläätsede kasutamisel palju suurem.
Varasemate uuringute kohaselt on levimus hinnanguliselt 1,2 täiskasvanu kohta miljonil ja 0,2 (USA) kuni 2 (Suurbritannias) 10 000 pehme kontaktläätse kasutaja kohta aastas. [2] Parmar jt. Pakkus, et esinemissagedus võiks olla kümme korda suurem. [3] 1980. Aastatel täheldati acanthamoebic keratiidi esinemissageduse järsku suurenemist, peamiselt tänu pehmete kontaktläätsede laiemale levikule ja kontaktläätsede mittesteriilsete lahuste kasutamisele. [4]1990. Aastate lõpus ja 2000ndatel registreeriti USA-s ja Euroopas täiendavaid puhanguid, mis olid epidemioloogiliselt seotud paljude võimalike allikatega, sealhulgas olmeveevarude saastamine, [5]piirkondlikud üleujutused [6]ja kontaktläätsede laialdaselt kasutatava mitmeotstarbelise desinfitseerimislahuse kasutamine. [7], [8]
Nagu näitas patsientide küsitlus, suples suurem osa haigetest avatud veekogudes (jõed, järved, tiigid, meri). Ilmselt vähendab vee desinfitseerimine ikkagi bakterite ja algloomade arvu, mõjutamata ainult tsüsti staadiumis olevaid mikroorganisme. See on vaid viimane ja sisenege kehasse kraaniveega. Ja sobivas keskkonnas lähevad tsüstid vegetatiivsesse staadiumisse.
Muud üherakuliste parasiitidega nakatumise viisid pole nii olulised. Näiteks acanthameba nakatumine pärast operatsiooni või vigastus on palju vähem levinud (umbes 4% juhtudest).
Silm on väga tundlik struktuur. Pole üllatav, et isegi väikseim tolmu- või nibukilm silmis tundub meile suureks takistuseks ja põhjustab väga ebameeldivaid aistinguid. Isegi kõige pehmemad läätsed, eriti hooletu või ebaõige kasutamise korral, võivad muutuda sarvkesta traumeerivaks teguriks. Hõõrudes selle pinda ja kriimustades seda kleepuvate mikroosakestega (kui kasutate halvasti puhastavaid läätselahuseid), hõlbustavad need infektsiooni tungimist sügavale silma ja tihedalt silma kinni hoides pakuvad nakkuskeskkonnaga (eriti veega) suheldes objektiivile kogunevate sarvkesta ja patogeenide vahel ideaalset kontakti. Akantameba näib olevat “lukustatud” ideaalse eksisteerimise tingimustes, kus ta seejärel parasiteerib.
Epidemioloogiline olukord on poole sajandi jooksul märkimisväärselt paranenud. Esmakordselt seisid arstid haiguse puhangu ees 1973. Aastal, kui ainult 10 kontaktläätsi kasutanud patsiendist möödus põletik. Tänapäeval diagnoositakse keratiiti harva (4,2% patsientidest, kellel on põletikulised silmahaigused), kuid enamik patsiente pöördub läätsede kandmise tõttu arstide poole.
Tänu põhjalikule haiguse põhjuste uurimisele ja tõhusate meetmete väljatöötamisele keratiidi ennetamiseks õnnestus arstidel esinemissagedust vähendada. Kuid hoolimata keratiidi lohutavast statistikast ei tohiks unustada, et umbes 50% haiglaravi ja 30% nägemiskaotuse juhtudest on seotud põletikuliste silmahaigustega.
Põhjused acantamebic keratiit
Arvestades Akantameba võimet ellu jääda isegi ebasoodsates tingimustes, võime kindlalt öelda, et see mikroorganism on osa meie tavalisest keskkonnast. Pole ime, et puutume temaga kokku igal pool. Kuid miks siis haigus ei arene laialdaselt?
Ja põhjus on selles, et loodus on hoolitsenud silmade loomuliku kaitse eest. Mikroorganismidel pole sarvkesta tungimist lihtne, seetõttu on nad tavaliselt lihtsalt transiitreisijad. Kuid mõned negatiivsed tegurid võivad parasiidil tungida silma struktuuridesse, kus see võib kauem viibida ja järglasi saada, samal ajal sarvkesta kudet hävitades. Nende tegurite hulka kuuluvad:
- kontaktläätsede väärkasutamine,
- silmavigastused
- sarvkesta kriimustused või selle terviklikkuse mis tahes muu rikkumine, sealhulgas kirurgilised meetmed ja operatsioonijärgne hooldus.
Akantameba ei vaja peremehe olemasolu üldse, kuid see ei tähenda, et see ei saaks kahjustada nägemisorganeid, mis on ideaalseks toitainekeskkonnaks ja sisaldavad orgaanilise päritoluga aineid. [9]
Akantamebi keratiit on sarvkesta põletik, mille provotseerib Akantameba ja mis tungib sügavale silma kudedesse või paljuneb ideaalses keskkonnas, mille kontaktläätsed selle jaoks loovad. Pole üllatav, et enamik selle diagnoosiga patsiente kasutab igapäevaelus aktiivselt läätsi. Ja nagu tavaliselt juhtub, ei suuda nad alati kontaktläätsede kasutamise ja hooldamise eeskirjadest kinni pidada. Sel juhul võib haigus mõjutada nii ühte kui ka mõlemat silma.
Oftalmoloogid käsitlevad järgmisi acanthamebaga nakatumise ja sarvkesta põletikulise protsessi arengut põhjustavaid riskifaktoreid:
- suplemine kontaktläätsedes, eriti looduslikes vetes,
- läätsede ebaõige hooldus:
- loputa voolava veega,
- läätsede hoidmiseks kraanivee või mittesteriilsete lahuste kasutamine,
- läätsede ebaõige desinfitseerimine või nende puudumine,
- läätsede säilitusmahuti ebapiisav hooldus (puhastamine ja desinfitseerimine),
- läätsede säilituslahenduste säästmine (korduvkasutamine, kasutatud lahuse lisamine),
- käte ja silmade hügieeni mittejärgimine kontaktläätsede kasutamisel.
Hoolimata asjaolust, et viimane punkt näib olevat nakkuse kõige tõenäolisem tegur, on see bakteriaalse keratiidi ühe põhjusena ohtlikum. Akantamebny keratiit tekib kõige sagedamini kokkupuutel veega, s.o. Suplemise tagajärjel kontaktläätsi eemaldamata või läätsedega märgade kätega manipuleerimisel. Nii et looduslike veehoidlate tingimustes on kontaktläätsede eemaldamisel või paigaldamisel väga keeruline jälgida vajalikku kätehügieeni, lisaks pole alati nende säilitamiseks vajalikke tingimusi, mistõttu suplejad eelistavad neid mitte eemaldada. Kuid see on kahe teraga mõõk: läätsede omaduste säilimise eest hoolitsemine võib olla silmadele kahjulik.
Kirjanduses on kindlaks tehtud, et kontaktläätsede kandmine on acanthamoebic keratiidi tekke kõige tugevam riskifaktor ning selle haiguse ja kontaktläätsede seost on teatatud 75–85% juhtudest. [10]
Varem teatatud korrelatsioon herpes simplex keratiit [11], [12]: umbes 17% AK näidata ajaloo HSV silmahaigus või aktiivse Kaasnakatumine HSV.
Pathogenesis
Acanthamoebic keratiidi patogenees hõlmab sarvkesta epiteeli parasiitide vahendatud tsütolüüsi ja fagotsütoosi, samuti sarvkesta strooma sissetungi ja lahustumist. [13]
Haigus kuulub nakkuslike ja põletikuliste kategooriatesse, kuna patoloogilise protsessi arengut seostatakse parasitaarse infektsiooniga. Haiguse põhjustaja (akantameba) on üherakuline parasiit, mille tavaline elupaik on vesi. Tavaliselt leidub seda looduslikes veehoidlates, kust parasiit siseneb ka kraanivette. Kuid see ei tähenda sugugi, et vett tehisreservuaaris (tiigis või isegi basseinis) võiks pidada absoluutselt ohutuks, siin võib leida ka akantameba, aga ka sama veega niisutatud pinnases.
Acanthamoeba perekonda kuulub mitut tüüpi vabalt elavaid amööbe, neist 6 on inimestele ohtlikud. Need on pinnases ja vees elavad aeroobid, eriti need, mis on reostatud. Neid võib leida ka tolmust, kus nad pärast tiikide või pinnase kuivamist kukuvad. Sel juhul lähevad mikroorganismid lihtsalt vähese aktiivsuse staadiumisse (tsüstid), kui nad ei karda mingeid temperatuurimuutusi ega desinfitseerimisprotseduure.
Akantameba tunneb end hästi kraanivees ja kanalisatsioonis, küttesüsteemis ringlevas vedelikus ja sooja veevarustuses. Kõrge veetemperatuur aitab ainult kaasa mikroorganismide paljunemisele.
Vesi, mis sisaldab mikroorganisme, võib su silma sattuda suplemise, pesemise ja niiskete või määrdunud kätega silma sattumise ajal. Kuid iseenesest ei põhjusta parasiitidega nakatunud vee või pinnase allaneelamine haigusi. Veelgi enam, acanthamoeba võib leida tervetel inimestel (nina-neelu ja roojas).
Meie silm on konstrueeritud nii, et selles olevad piimanäärmed aitavad kaasa sarvkesta füsioloogilisele hüdratsioonile ja puhastamisele. Limaskesta aparaadi äravoolusüsteemide kaudu sellele sattuvad tolm ja mikroorganismid eemaldatakse nina-neeluõõnde, kust need koos limaga eemaldatakse. Parasiidil lihtsalt pole aega silma “settida” ja hakata aktiivselt paljunema.
Drenaažifunktsiooni rikkumise korral asustub acantameba mitte ainult ideaalses keskkonnas (soe ja niiske), vaid hakkab ka aktiivselt paljunema, provotseerides sarvkesta hajusat põletikku.
Sümptomid acantamebic keratiit
Acanthamoebic keratiit on põletikuline silmahaigus, mis ei saa hakkama ilma sellele protsessile omaste sümptomiteta: silmade punetus, võõrkehatunne ja sellega kaasnev ebamugavustunne silmas, valu (sagedane põletiku kaaslane), mis süveneb kontaktläätsede eemaldamisel. Neid võib pidada sarvkesta põletiku esimesteks tunnusteks, ehkki paljudel teistel silmahaigustel, sealhulgas silmas olev silma, on samad ilmingud. Lisaks võivad patsiendid kaevata põhjusteta pisarate üle, mis voolavad üle inimese tahte, silmade valu, nägemise selguse halvenemine (justkui oleks film silmade ees). [14]
Kõik need sümptomid sarnanevad aistingutega, kui silma satub väike täpp, kuid sel juhul ei hakka see vilkuma. Kliiniline pilt on tähelepanuväärne püsivuse osas, kuid põletiku arenedes kipuvad acanthamoebic keratiidi sümptomid intensiivistuma. Alguses on tunda ainult ebamugavustunnet pärast silmalaugu, siis on valulikkus ja lõpuks teravad lõikusvalud nagu avatud haava korral, provotseerides ja süvendades pisaravoolu.
Kuid tuleb märkida, et haiguse järsku algust või põletiku kiiret progresseerumist täheldatakse mitte rohkem kui 10% patsientidest. Teistes iseloomustab haigust aeglane, kuid mitte kerge kulg.
Sõltumata põletiku põhjusest avaldub keratiit spetsiifiliste sümptomite kompleksina, mida arstid nimetavad sarvkesta sündroomiks. Seda iseloomustab:
- terav tugev valu silmas,
- suurenenud pisaravool,
- silma ümmarguse lihase konvulsioonne kokkutõmbumine, mis põhjustab silma tahtmatut sulgemist (blefospasm),
- silmade valulik reaktsioon eredale valgusele (fotofoobia).
See sündroom on spetsiifiline ja aitab enne põletiku patogeeni analüüsimist eristada sarvkesta põletikku konjunktiviidist.
Arenenud staadiumis, kui põletiku ravi ei viidud läbi või oli ebapiisav, võib märgata sarvkesta hägustumist (selle läbipaistvuse rikkumine on üks keratiidi iseloomulikke tunnuseid), sellele ereda koha moodustumine (silmanägemine), märgatav nägemiskahjustus kuni pimedaksjäämiseni. Mõnel juhul moodustub sarvkestale mädane haavand, mis näitab nakkuse viimist silma sügavasse koesse.
Tüsistused ja tagajärjed
Veelkord, nägemisorgani kuded on väga tundlikud, mistõttu reageerivad nad nii teravalt mis tahes negatiivsetele tingimustele. Tegelikult on see keeruline optiline struktuur väga õrn ja selles võivad toimuda degeneratiivsed muutused. Sarvkesta põletikku on raske ravida, samas kui pikaajaline põletikuline protsess on hõlpsasti võimeline elundi omadusi ja funktsionaalsust muutma.
Acanthamoebic keratiit on raskete ebameeldivate sümptomitega haigus, mis põhjustab olulist ebamugavust ja halvendab patsiendi elukvaliteeti. Kas teil on eelmist tööd lihtne teha, kui täpp lendab silma ja ärritab? Kõik mõtted lähevad kohe üle kuidas seda eemaldada. Kuid sarvkesta põletiku korral on sellised amuletid amööbid, mida pole nii kerge silmast eemaldada, seetõttu piinavad valusad sümptomid inimest pidevalt, nõrgenedes, seejärel varisevad uue jõuga.
On selge, et selline olukord mõjutab inimese töövõimet ja vaimset seisundit. Valuga seotud nõrgenenud tähelepanu koos nägemispuudega võib olla takistuseks töökohustuste täitmisel. Silmade spontaanne sulgemine ja halb nägemine suurendavad kodu- ja tööstuslike vigastuste riski.
Need on mis tahes etioloogiaga keratiidi tagajärjed, kui patsient ei otsi professionaalset abi või ravib ise ravimeid, mõistmata haiguse põhjust ja mehhanismi. Kuid on ka komplikatsioone, mis võivad tekkida nii ravi puudumisel kui ka tõhusate terapeutiliste meetodite ebaõige valimise korral, mis sageli muutub vale diagnoosi tulemuseks. Erinevate etioloogiate keratiidid nõuavad siiski oma, ainulaadset lähenemisviisi ravile.
Sarvkesta põletikulise protsessi kõige tavalisem komplikatsioon on selle hägustumine. Pikaajaline põletik põhjustab silma kudedes tsikatriciaalseid muutusi ja täielikku resorptsiooni pole alati võimalik saavutada. Mõnel juhul kulgevad sarvkesta läbipaistvuse muutused kohaliku ereda koha (silmanägemise) moodustumisega või nägemise üldise langusega ühes silmas kuni täieliku pimeduseni tulevikus. [15]
Igasugune põletik on bakteriaalse infektsiooni kasvulava, mis ei takista parasiidiga liitumist. Sellisel juhul võib põletik hõlmata ka silma sügavamaid struktuure, provotseerides silmamuna sisemiste membraanide mädase põletiku (endoftalmiit), aga ka kõigi silma membraanide ja kandjate põletikku (panoftalmiit).
Vähenenud immuunsuse taustal ei ole herpeviirusnakkuse lisamine haruldane.
Mida sügavam on põletik, seda raskemaid tagajärgi võib oodata. Silma nägemist ja esteetilist välimust ei ole alati võimalik säilitada, üsna sageli kordub haigus pärast näiliselt tõhusat teraapiat, seetõttu pöörduvad arstid mõnikord kirurgilise ravi poole, mis seisneb sarvkesta asendamises (siirdamises).
Acanthamoebic keratiidil, nagu kõigil sarvkesta põletikul, on 5 raskusastet (etapid):
- pindmine epiteeli kahjustus,
- pindmine punktuaalne keratiit,
- strooma rõngas
- haavandiline (koos haavade sarvkesta moodustumisega)
- skleriit (põletik ulatub sklerasse)
Esimesi 2 etappi ravitakse ravimitega. Kuid ravi ei anna alati häid tulemusi. Haiguse progresseerumisega on näidustatud kirurgiline ravi kombinatsioonis ravimitega.
Diagnostika acantamebic keratiit
Ebamugavustunne ja silmavalu sunnivad varem või hiljem patsiente abi otsima spetsialistidelt. Ja siis selgub, et valu ja nägemiskahjustuse põhjustajaks polnud kontaktläätsed ja neile kleepuv tolm, vaid algloomad, mis asusid silma kudedesse inimese hooletu tõttu. Kuid patsiendi välimuse osas on arstil keeruline öelda, mis põhjustab silmade punetust, valu ja pisaraid, sest need sümptomid esinevad ka teistes haigustes. Silmade punetust ja valu koos fotofoobiaga täheldatakse isegi gripi korral, rääkimata silmahaigustest. [16]
Ainult ekspert (silmaarst) saab täpset diagnoosi panna, kellele patsient suunatakse. Selle arsti jaoks on põletikulise protsessi indikaatoriks sarvkesta hägustumine, mis on põhjustatud leukotsüütide, lümfotsüütide ja muude väikeste rakuliste elementide kuhjumisest, mille tase põletikuga suureneb.
Kuid selle silmaosa hägusus võib põhjustada ka degeneratiivseid-düstroofseid muutusi, seetõttu on arsti jaoks oluline kindlaks teha, kas põletik on ilmnenud ja millega see on seotud. Patsiendi sümptomite ja anamneesi põhjalik kirjeldus aitab teda selles: kas patsient kannab kontaktläätsi, kuidas ta nende eest hoolitseb, kas ta võtab vannitamise ajal selja, kas on olnud silmavigastusi jne.
Acanthamoebic keratiidi instrumentaalne diagnoosimine taandub tavaliselt ühele põhimeetodile - silma biomikroskoopiale, mis on silma erinevate struktuuride mittekontaktiline uuring spetsiaalsete seadmete abil. Uuringu ajal kasutatakse mikroskoopi ja erinevaid valgustusvõimalusi, mis aitavad visualiseerida isegi neid silma keerulise optilise süsteemi struktuure, mis tavavalgustuse korral pole nähtavad. [17]
Kaasaegsetes kliinikutes kasutatakse üha enam ultraheli biomikroskoopiat (kontakt anesteetikumi ja mittekontakti abil). Igal juhul saab arst usaldusväärset teavet silma erinevate struktuuride, nende seisundi, põletiku olemasolu, selle olemuse ja levimuse kohta. Biomikroskoopia abil saab haiguse tuvastada isegi varases staadiumis, kui sümptomid pole veel avaldunud.
Kuid sarvkesta põletiku tuvastamine on vaid pool võitlust. Oluline on kindlaks teha haiguse põhjus. Kuid see põhjustab sageli probleeme. Bakteriaalse, viirusliku, allergilise, seenhaiguse ja muud tüüpi keratiidi diferentsiaaldiagnostika on üsna keeruline. Ebapiisava diagnoosi oht.
Spetsiifilised testid aitavad kindlaks teha haiguse põhjuse või välistada selle erinevad võimalused . Vereanalüüs aitab tuvastada põletikku, kuid mitte enam. Kuid mikrobioloogilised uuringud võivad anda vastuse haiguse põhjustaja kohta. Selleks viige läbi:
- bakterioloogilist kontrolli võetud materjali sarvkesta scrapings (sageli polümeraasi ahelreaktsiooni (PCR) [18], [19]
- sidekesta ja sarvkesta epiteeli tsütoloogiline uurimine,
- erinevate antigeenidega allergeenid
- antigeenide ja antikehade interaktsioonil põhinevad seroloogilised uuringud.
Kuid probleem on selles, et acanthamoebic keratiidi diagnoosimise aluseks on sageli teiste patogeenide tunnuste puudumine, mitte tsüstide ja acanthameba aktiivsete indiviidide olemasolu. Laboratoorsed uuringud ei anna alati võimalust täpse vastuse saamiseks, kas silma kudedes on algloomi või mitte.
Viimasel ajal on üha populaarsemaks saanud spetsiifiline konfokaalse laserskaneerimise mikroskoopia meetod, millel on suurepärane kontrastsus ja ruumiline eraldusvõime. See võimaldab tuvastada haiguse põhjustaja ja selle tsüstid sarvkesta mis tahes kihis, teha kindlaks silmakahjustuse sügavus ja levimus. See võimaldab teil diagnoosi teha maksimaalse täpsusega, välistades sarnaste sümptomitega haigused.
Ravi acantamebic keratiit
Kuna silma struktuuride põletikulist protsessi võivad põhjustada mitmesugused põhjused, võib arst välja kirjutada tõhusa ravi alles pärast diagnoosi õigsuse veendumist. Kuid sageli avastatakse diagnostilised vead aja möödudes, kui määratud ravikuur (kõige sagedamini antibiootikumravi haiguse kahtlustatava bakteriaalsuse tõttu) ei anna tulemusi. Kasutatavad ravimid peavad olema tõhusad algloomade, mitte ainult bakterite, s.t. Antibiootikumide ja antiseptikumide valik ei tohiks olla juhuslik analoogselt konjunktiviidiga.
Muide, seda probleemi kohtab sageli iseravimisel, kuna inimestel on silmahaiguste kohta piiratud teadmised, mistõttu patsiendid omistavad kõik sümptomid konjunktiviidile, arvestamata patogeeni. Niisiis, nad proovivad ravi läbi viia ka ravimitega, mis olid kunagi ette nähtud konjunktiviidi jaoks. Sageli see ainult halvendab olukorda, sest aeg ei mängi patsiendi kätte. Lisaks jätkavad patsiendid sageli kontaktläätsede kandmist, mida ei saa teha.
Niisiis, acanthamoebic keratiidi ravi algab täpsest diagnoosimisest ja keeldumisest kontaktläätsede kandmisest vähemalt ravi ajaks. Haiguse varases staadiumis tuvastatud kergeid vorme ravitakse ambulatoorselt. Keratiidi raskete ja keeruliste vormide korral on näidustatud statsionaarne ravi. Neil samadel juhtudel kaalutakse kirurgilise ravi võimalust (kihiline pealiskaudne ja sügav keratoplastika, otsast lõpuni keratoplastika, fototerapeutiline keratektoomia).
Kergetel juhtudel maksavad nad ravimeid, mille eesmärk on hävitada haiguse põhjustaja (acanthameba ja selle tsüstid) ning taastada sarvkesta kude. Nendel eesmärkidel kandke silmatilku, salve, ravimite tilgutusi ja ravimkilesid, mis sisaldavad antibakteriaalseid (algloomavastaseid), põletikuvastaseid ja mõnikord ka viirusevastaseid (kui herpesnakkus liitub) komponente.
Haiguse põhjustaja vastu võitlemiseks kasutatakse kompleksravi antibiootikumide ja antiseptikumidega, kuna praegu pole konkreetset ainet acanthameba vastu aktiivset ravimit. Kõige sagedamini kasutatav kombinatsioon on kloorheksidiin (instillatsioonide vormis) ja polüheksametüleen biguaniid (sisalduvad Optifree kontaktläätsede hoolduslahenduses, mida kasutatakse silmade sisendamiseks, ja Comfort Drops niisutavad silmatilgad). See kompleks on efektiivne nii amööbi aktiivsete vormide kui ka selle tsüstide vastu. Biguaniidid on ainus efektiivne ravi in vitro ja in vivo resistentsete krüpteeritud kehavormide korral. Kaasaegsete steroidide kasutamine on vastuoluline, kuid tõenäoliselt efektiivne sarvkesta raskete põletikuliste komplikatsioonide ravis, mis ei olnud efektiivsed biguaniidide ravimisel. Acanthamoeba skleriiti seostatakse sarvkestavälise sissetungiga harva ja seda ravitakse tavaliselt süsteemsete põletikuvastaste ravimitega kombinatsioonis paiksete biguaniididega. Terapeutilist keratoplastikat saab kasutada acanthamoebic keratiidi mõne raske komplikatsiooni ravis. [20]
Raskematel juhtudel, haiguse keeruka kulgemise korral ja spetsiifilise ravi mõju puudumisel, määratakse lisaks järgmised ravimid:
- antiseptilised tilgad “Vitabact”, mis põhinevad pikloksidiinil, või “Okomistin”, mis põhinevad miramistinil,
- diamediinid (propamidiin - väljendunud bakteritsiidse ja algloomavastase toimega aine, mis on osa imporditud silmatilkadest, näiteks ravim "Brolene"),
- antibiootikumid aminoglükosiidide (neomütsiin, gentamütsiin) ja fluorokinoloonide hulgast (Vigamoxi moksifloksatsiinil silmatilkade kujul on teavet fluorokinoloonide rühma tõhususe kohta mikroobivastaste ravimite tõhususe kohta);
- polüpeptiidsed antibiootikumid (polümüksiin),
- mükostaatilised ained (flukonasool, intrakonasool),
- joodipreparaadid (povidoon-jood),
- põletikuvastased ravimid:
- MSPVA-sid (näiteks indometatsiinil põhinevad tilgad “Indocollyr” - anesteseerib ja leevendab põletikku) kirjutatakse välja harva ja lühikese aja jooksul,
- kortikosteroide, näiteks deksametasooni, kasutatakse peamiselt pärast operatsiooni või haiguse mitteägedal perioodil, kuna need võivad provotseerida haiguse aktiveerumist, koos nendega määratakse ka glaukoomivastaseid ravimeid (näiteks silmasisese rõhu normaliseeriv Arutimol),
- müdriaatikumid (neid ravimeid on ette nähtud nii õpilase laiendamiseks kui ka põletikuliste silmahaiguste diagnoosimiseks),
- taastava toimega preparaadid (Korneregel, Lipoflavon, Tauforin),
- kunstpisarate paigaldamine
- vitamiinid, biogeensed stimulandid.
Nägemisteravuse vähenemist ravitakse ka füsioterapeutiliste protseduuride abil: elektroforees, fonoforees ensüümidega, osoonteraapia, VLOK.
Aktamatobiaalse keratiidi raviks on erinevaid lähenemisviise , ravimid ja raviskeem on ette nähtud individuaalselt, lähtudes diagnoosist, haiguse staadiumist ja raskusastmest, komplikatsioonide olemasolust, ravi efektiivsusest jne.
Ravimid
Praktika näitab, et tavalised laia toimespektriga antibiootikumid on efektiivsed acanthamoebic keratiidi keerulisel käigul, kuid neil pole acanthameb'i hävitavat mõju. Antiseptikumid, eriti kloorheksidiin, ja desinfektsioonivahend, mis on osa silmatilkadest ja kontaktläätsede hoolduslahendusest, omavad rohkem bakteritsiidset toimet. Opti-fri lahust kasutades on võimalik vältida silmadele ohtlikku haigust. [21], [22]
Antiseptikumide osas kasutati silmatilkade kujul olevat ravimit Okomistin laialdaselt põletikuliste silmahaiguste ravis. Selle toimeaine - miramistin - on aktiivne paljude bakterite, seente, algloomade vastu, lisaks suurendab see patogeenide tundlikkust võimsamate antimikroobsete ainete suhtes.
Keratiidi raviks kasutatakse Okomistini kombinatsioonis algloomavastaste ainete ja antibiootikumidega. Ravim on ette nähtud täiskasvanutele ja lastele 4-6 korda päevas. Ravimile manustatakse silma sidekestaga 1-2 (lastele) ja 2-3 (täiskasvanutele) tilka, mille kestus ei ületa 14 päeva.
Ravimit kasutatakse ka operatsioonijärgsel perioodil: 1-2 tilka kolm korda päevas kuni 5 päeva ja ka operatsiooniks ettevalmistamiseks (2-3 tilka kolm korda päevas 2-3 päeva).
Antiseptiku kasutamise ainsaks vastunäidustuseks peetakse ülitundlikkust selle koostise suhtes.
Ravimi kasutamisega kaasneb harva ebamugavustunne (kerge põletustunne, mis kaob mõne sekundi jooksul). See kõrvaltoime pole ohtlik ega ole ravi katkestamise põhjus. Kuid ülitundlikkusreaktsioonid nõuavad ravimi ärajätmist ja ravi ülevaatamist.
Okomistini kasutatakse sageli koos kohalike antibiootikumidega.
Mitte vähem populaarne acanthamoebic keratiidi ja pikloksidiinil põhineva antiseptiku Vitabact ravis - biguaniididerivaat, mida peetakse aktiivseks paljude nakkuste, sealhulgas ja algloom.
Ravim on saadaval silmatilkade kujul. Tavaliselt on ette nähtud 1 tilk 3-4 korda päevas (kuni 6 korda) kümnepäevase kuuri jooksul. Enne silmaoperatsiooni soovitatakse ka konjunktiivikotti viia 2 tilka lahust.
Ravimit ei kirjutata välja selle komponentide talumatuse, ülitundlikkuse suhtes biguaniidide suhtes. Ravimi kasutamise ajal imetamise ajal on parem mitte imetada. Ravimi kasutamine on ebasoovitav ka raseduse ajal.
Lahuse silma sisestamisel võib tunda põletustunne, täheldatakse lokaalset hüperemiat, mis ei vaja ravi.
Brolene silmatilgad koos propamidiiniga on hea alternatiiv kombineeritud ravile Comfort Drops ja kloorheksidiini või mõne muu antiseptikuga. Propamidiin vähendab patogeenide aktiivsust, pärsib nende paljunemist, seetõttu on neid instillatsioonide abil lihtsam silmast eemaldada.
Lahust süstitakse silma 1-2 tilka kuni 4 korda päevas.
Tilkasid ei soovitata rasedatele ja imetavatele emadele, samuti patsientidele, kellel on ülitundlikkus ravimi komponentide suhtes.
Ravimi kasutamine on valutu, kuid hägust nägemist võib mõnda aega tunda. Sel perioodil on parem hoiduda potentsiaalselt ohtlike toimingute tegemisest. Kui nägemine halveneb või haiguse sümptomid halvenevad, peate konsulteerima arstiga.
"Indocollyr" on mittehormonaalne ravim, millel on põletikuvastane ja valuvaigistav toime. Ravim on välja kirjutatud peamiselt pärast silmaoperatsiooni, kuid seda saab kasutada ka keerulises uimastiravis ilma operatsioonita.
Kirjutage ravim välja 1 tilk 3-4 korda päevas, sealhulgas päev enne operatsiooni (see vähendab komplikatsioonide riski).
Ravim on asjakohane tugeva valu korral. Kuid sellel on mitmeid tõsiseid vastunäidustusi: ülitundlikkus ravimi suhtes, anamneesis aspiriini astma, mao- ja kaksteistsõrmikuhaavand, rasked maksa- ja neerupatoloogiad, raseduse teine pool ja imetamine. Ravimit ei kasutata pediaatrias.
"Indocollyr" kuulub mittesteroidsete põletikuvastaste ravimite kategooriasse, mis tänu vere mõjule pärsivad sarvkesta regeneratiivseid protsesse, seetõttu ei soovitata seda pikka aega kasutada ega ilma arsti ettekirjutuseta.
Ravimi kasutamine võib põhjustada silmade kõrvaltoimeid: punetus, sügelus, kerge põletustunne, ajutine nägemise halvenemine, suurenenud valgustundlikkus. Tõsi, sellised patsientide kaebused on haruldased.
Korneregel on oftalmoloogiline geelipreparaat, mis põhineb dekspantenoolil. See soodustab silma limaskestade ja neid ümbritseva naha uuenemist, tungides kergesti kudedesse. Kasutatakse aktiivselt mitmesuguste etioloogiate keratiidi ravis.
Geeli manustatakse paikselt, võttes arvesse haiguse tõsidust. Alustage ühe tilgaga 4 korda päevas, millele lisandub 1 tilk enne magamaminekut. Pange geel konjunktiivikotti.
Ravi kestus on puhtalt individuaalne ja selle määrab arst sõltuvalt täheldatud terapeutilisest toimest. Soovitatav on mitte kasutada ravimit sageli ja pikka aega geelis sisalduva säilitusaine tõttu, mis põhjustab limaskesta ärritust ja isegi kahjustusi. Kui ravimit kasutatakse koos teiste silmatilkade, geelide, salvidega, peaks ravimite kasutamise intervall olema vähemalt 15 minutit.
Korneregeli kasutamise vastunäidustuste hulgas on näidustatud ainult ülitundlikkus dekspantenooli või ravimi mis tahes muu komponendi suhtes.
Kõrvaltoimete hulgas on peamiselt näidustatud ülitundlikkusreaktsioonid, millega kaasnevad sügelus, punetus, nahalööbed ja silmsümptomid. Viimaste hulka kuuluvad punetus, põletustunne, võõrkeha tunne, valu, pisarad, tursed.
"Lipoflavon" on haavade parandav ja taastav aine, mis põhineb kvertsetiinil ja letsitiinil. Sellel on antioksüdantsed omadused, see on efektiivne viiruste vastu, pärsib põletikuliste vahendajate tootmist, parandab silma troofilist kudet.
Ravim toodetakse pulbrina viaalis, mille külge on kinnitatud steriilne viaal 0,9% naatriumkloriidi lahusega (soolalahus) ja tilgakorgiga. Seda kasutatakse mitmesuguste etioloogiate keratiidi instillatsiooniks silmatilkade kujul, samuti operatsioonijärgsel perioodil. Ravim vähendab keratiidi riski sarvkesta kahjustuse tõttu operatsiooni ajal.
Oftalmoloogias kasutamisel lisatakse pudelisse pulbrilist soolalahust, loksutatakse korralikult kuni täieliku lahustumiseni ja pannakse tilguti korki. Tilgutage ravim konjunktiivikotti, 1-2 tilka kuni 8 korda päevas. Põletiku taandumisel väheneb instillatsioonide arv poole võrra. Ravikuur kestab tavaliselt 10 kuni 30 päeva.
Ravimil on vastunäidustused: ülitundlikkus kompositsiooni suhtes, allergilised reaktsioonid valgule ja vaktsiinidele anamneesis, alkoholi tarbimine. Raseduse ja imetamise ajal kasutatakse Lipoflavoni ainult arsti loal, kuna puuduvad andmed ravimi toime kohta lootele ja raseduse käigule. Kasutatakse pediaatrias alates 12 aastast.
Paikselt manustatavate kõrvaltoimete hulgas on võimalikud ainult allergilised reaktsioonid (sügelus, nahalööbed, palavik).
Kuna silm on väga tundlik organ, ei ole soovitatav ühtegi ravimit ilma arsti ettekirjutuseta kasutada. Kui arst on määranud mõlema silma sisenemise, isegi kui see on kahjustatud ainult ühele, tuleb see ametisse nimetada, kuna on suur tõenäosus nakkuse ülekandumiseks, kehas elava viiruse aktiveerimiseks jne.
Alküülfosfokoliinide kasutamine võib olla uus ravimeetod. Need on alifaatseteks alkoholideks esterdatud fosfokoliinid. Neil on kasvajavastane toime in vitro ja in vivo ning on näidatud, et need on tsütotoksilised Leishmania, Trypanosoma cruzi ja Entamoeba histolytica liikidele. Värske uuring näitas, et eriti heksadetsüülfosfokoliin (miltefosiin) on väga efektiivne ka erinevate Acanthamoeba tüvede vastu. [23], [24]
Alternatiivne ravi
Arstid peavad acanthamoebic keratiiti tõsiseks silmahaiguseks, sest vale ravikäsitluse korral võib haigus progresseeruda ja viia pimedaks. Sarvkesta põletiku ravimise alternatiivsed meetodid ei asenda traditsioonilist ravimteraapiat, vaid võivad seda ainult täiendada, eemaldades valusad sümptomid. Lisaks, arvestades meie silmade delikaatset struktuuri, ei ole väga soovitatav sinna kahtlasi lahendusi sisendada. Igasuguseid retsepte tuleks kõigepealt arstiga arutada.
Alternatiivses ravis kasutatavad taimed ja tooted ei suuda patogeeni hävitada, kuid võivad vähendada valu ja ebamugavusi, leevendada ülitundlikkust valguse vastu, leevendada silmade punetust ja turset ning aidata kahjustatud kudesid taastada. Kuid peate pakutavaid retsepte teadlikult kasutama, hinnates hoolikalt võimalikke riske.
Mida pakuvad alternatiivsed ravitsejad keratiidiga?
- Astelpajuõli. See on silmadele suurepärane vitamiinide allikas, millel on ka taastav toime. Steriilset pole palju parem võtta, seda müüakse apteekides. Tilgutage 2 tilka valutavasse silma. Protseduuride vaheline intervall on 1 kuni 3 tundi.
Tööriist vähendab valu, leevendab fotofoobiat, aitab sarvkesta kudet taastada. Kuid temalt pole vaja imet oodata. Õli on haiguse põhjustaja suhtes neutraalne, seetõttu tuleb sellega paralleelselt kasutada ka protozoosivastaseid ja antiseptilisi aineid.
- Propoliisi vesiekstrakt (1 osa) ja vereurmarohi mahl (3 osa). Kompositsiooni kasutatakse silmatilkade kujul keratiidi bakteriaalsete tüsistuste korral. Soovitatav annus on 2 tilka öösel silma.
- Savi Kasutatakse kreemide korral, leevendab valu. Märg savi asetatakse salvrätikule, mille kiht on umbes 2-3 cm., Silmadele kantakse poolteist tundi sidemega.
- Vedel mesi. Mai üks osa mett segatakse 3 osa sooja veega ja segatakse, et vedelik oleks selge. Kasutage tööriista, et silmi sisendada või loputada 2 korda päevas.
Mesi on tugev allergeen, seetõttu võib mesindustoodete allergia korral selline ravi ainult põletikku suurendada.
- Aaloe Selle taime mahlal on tähelepanuväärsed taastavad omadused, see on suurepärane antiseptik. Selle kasutamine aitab vältida keratiidi bakteriaalseid ja viiruslikke tüsistusi. Haiguse alguses kasutatakse aaloemahla, lisades paar tilka muumiat ja seejärel puhtal kujul (1 tilk silma kohta).
Seda kasutatakse ka keratiidi ja taimse ravi korral, mis aitab suurendada ravimteraapia efektiivsust ja ennetada tüsistusi.
Silmamunal on silmale kasulik mõju. Sellest valmistatakse vedel ravim, mida kasutatakse sisemiselt ja silmade tilgutamiseks. Infusiooni ettevalmistamiseks sisekasutuseks võtke 1 supilusikatäis liitri keeva veega. Tükeldatud ürdid ja nõudke kuumust vähemalt 6 tundi. Ravi viiakse läbi kolm korda päevas, võttes ½ tassi infusiooni.
Silmatilgad valmistatakse, võttes 1 tl. ürdid klaasi (200 ml) vees. Kompositsiooni keedetakse 3 minutit, pärast mida see eemaldatakse tulelt ja nõutakse veel 3 tundi. Enne magamaminekut tilgutatakse silma puljong (2-3 tilka).
Kompresside ja kreemide jaoks kasutatakse ristikolillede (20 g rohtu 1 spl vee kohta, keetke 15 minutit) ja saialilli (1 tl 1 spl vee kohta, keetke 5 minutit) dekoktide, millel on antimikroobne ja põletikuvastane toime. Ristiku ristmikust saadud kompress pannakse pooleks tunniks ja saialillikreemid - 10-15 minutiks. Protseduur viiakse läbi kaks korda päevas. Ravi viiakse läbi, kuni haiguse sümptomid kaovad.
Silmade pesemiseks on kasulik kasutada kummeli infusiooni. Kuna põletikuvastaste ravimite kasutamine koos acanthamoebic keratiidiga on piiratud, on kummel tõeline leid, sest see ei põhjusta soovimatuid kõrvaltoimeid.
Infusiooni ettevalmistamiseks peate võtma 2 spl. Kuivad lilled ja valage need 2 tassi keeva veega. Ravimit infundeeritakse 15-20 minutit või kuni see on kaane all täielikult jahtunud.
Silmapesu võib läbi viia 3-4 korda päevas. Lisaks saab infusiooni kasutada vedelike jaoks.
Kodus silmade matmise ja pesemise vahendite ettevalmistamisel peate meeles pidama steriilsust. Parem on võtta puhastatud vesi, keeta nõud põhjalikult. Silma tilgutamise seadmed peaksid olema ka steriilsed: tilgutid, pipetid. Vastasel juhul ei ole acanthamoeba infektsiooni bakteriaalse infektsiooni sisestamine keeruline.
Silmadesse kaevates peate proovima nii, et tilguti ei puudutaks silma kudesid. Silmade pesemisel on oluline kasutada iga silma jaoks eraldi sidet või puuvillast patja, vahetades neid protseduuri ajal nii tihti kui võimalik.
Homöopaatia
Sellise haigusega nagu acanthamoebic keratiit võib isegi ravi alternatiivsete ainetega tunduda kahtlane, rääkimata homöopaatiast. Homöopaadid nõuavad siiski teatud sedalaadi ravimite kasulikku mõju. Ja ma pean ütlema, et nende argumendid on väga veenvad.
Acanthamoebic infektsioon on üks nakatumisprotsessi tüüpidest. Haiguse põhjustajaks on algloomad, nimelt acantameb. Kui lähete traditsioonilisele teele, võib haiguse põhjustaja tuvastamist laboratoorsete testide abil pidada pikaks protsessiks. Sarvkesta epiteeli ja piimavedeliku proovide PCR-analüüs võimaldab isoleerida amööbi DNA-d isegi minimaalse sisaldusega, kuid see nõuab palju aega.
Värvimise kraapimine erinevate meetoditega ei anna alati täpseid tulemusi, mis nõuavad professionaalset tõlgendamist. Histokeemiline meetod on asjakohane haiguse raskemates staadiumides, kuid alguses võib see anda negatiivse tulemuse ja tsüste saab tuvastada ainult biopsia abil.
Tegeliku tulemuse saamise maksimaalset kiirust näitab konfokaalse mikroskoopia meetod, kuid seda ei kasutata veel kõigis kliinikutes. Seega kulub diagnoosi täpsustamiseks enamikul juhtudel tõhusa ravi alustamiseks mitu päeva või isegi nädalat.
Kogu selle aja jooksul progresseerub põletik, mis mõjutab negatiivselt sarvkesta funktsionaalsust. Homöopaadid pakuvad head väljapääsu - alustada ravi põletikuvastaste ja taastavate ainetega kohe pärast patsiendi arsti külastamist. Pealegi, vastupidiselt kortikoididele ja MSPVA-dele kasutatavad homöopaatilised ravimid ei võimenda ega süvenda põletikku.
Mis tahes tüüpi keratiidi korral kasutatavate homöopaatiliste preparaatide hulgas on eriline roll Mercurius corrosivus'el, mis on sageli ette nähtud öösel silma teravate pisaravalude, fotofoobia ja sarvkesta sügavate haavandite ilmnemise korral.
Põlevate silmavalude ja rohke väljutamisega näitasid end üsna hästi ka homöopaatilised ravimid nagu Mercurius solubilis (asjakohane haiguse algfaasis), Pulsatilla, Brionia, Belladonna, Aurum, Arsenicumi album, Apis, Aconitum jne.
Haavandusega määravad homöopaadid ka Hepar'i väävli, Kali bichromicum, Kali iodatum, Konium, Rus toxicodendron, Syphilinum, Calcarea. Kroonilise keratiidi ja sarvkesta väävli raske hägustumisega.
Paljud neist ravimitest aitavad leevendada valu ja tulla toime silmade suurenenud valgustundlikkusega. Peaaegu kõik neist on määratud väiketõuaretuses.
Valige ravimid keele all 3–6 graanulit 20–30 minutit enne sööki mitu korda päevas. Ja see ei puuduta monoteraapiat, vaid homöopaatiapreparaatide kasutamist paralleelselt keratiidi jaoks ette nähtud klassikaliste ravimitega, välja arvatud antibiootikumid. Viimast on mõistlik nimetada, kui haiguse põhjustaja on täpsustatud.
Homöopaadid otsivad täna aktiivselt tõhusaid kõikehõlmavaid abinõusid keratiidi raviks (enne antibiootikumide kasutuselevõttu ja koos nendega). Üks uuenduslik areng on ravim, mis põhineb sellistel komponentidel: Mercurius corrosivus, Belladonna, Apis, Silicea (kõigil neil on üks C3 lahjendus). Sellele võib lisada ka koniumi.
Mõlemad ravimi versioonid vähendavad valu esimese 2 tunni jooksul. Vähendab ka silmade tundlikkust valguse, pisaravoolu suhtes. Järgmisel päeval pole sümptomeid peaaegu tunda.
Ravimi arendajad, millel pole veel nime, väidavad, et see keeruline ravim on universaalne, ei põhjusta allergilisi reaktsioone, ei alusta ravimitega ohtlikku koostoimet, tal pole kõrvaltoimeid ja vanusepiiranguid. Seda võivad välja kirjutada nii homöopaadid kui ka arstid, kellel pole eriväljaõpet.
On selge, et selle abil on acanthamoebic keratiiti võimatu ravida, kuid patsiendi seisundit leevendada ja patoloogilist protsessi mõneks ajaks aeglustada, kuni diagnoos suudab haigust ravida ja seda haigust ravida.
Ärahoidmine
Igasugust rasket haigust on lihtsam ennetada kui ravida, eriti kui tegemist on parasiitidega, tõhusate ravimitega, mille vastu praktiliselt puudub. Kuid siin on teatud raskusi. Fakt on see, et Akantamebi tsüstid on desinfitseerimise suhtes vastupidavad. Neid saab vee kloorimisega hävitada, kuid kloori kontsentratsioon ületab sel juhul lubatud norme. Nii nagu öeldakse, on uppujate päästmine uppujate endi töö. ”
Kuid acanthamoeba on ka hirmutav, kuna teadlaste uusimate uuringute kohaselt võivad nad muutuda bakteriaalse infektsiooni kandjateks, mis parasiidi sees on desinfitseerimisvahendite eest kaitstud.
Sellest hoolimata on acanthambic keratiit tänapäeval üsna haruldane haigus, mis tähendab, et silmade kaitsmine amööbi eest ja nägemise kaotuse vältimine pole nii keeruline. Kõige tõhusamate ennetusmeetmete hulgas on:
- Kontaktläätsede õige hooldus, nende hoidmiseks kvaliteetsete steriilsete lahuste kasutamine, ainult litsentsitud läätsede kasutamine.
- Käte hügieeni säilitamine läätsede käsitsemisel silma piirkonnas, silmahügieen.
- Dušši võtmisel, pesemisel, mis tahes vesikeskkonnas suplemisel tuleb kontaktläätsed eemaldada ja asetada spetsiaalsetesse lahustesse. Kui silmi satub vett, on parem loputada neid lahusega, mille tüüp on "Opt-free" või "Comfort Drops". Selline silmahooldus võib vähendada Akantameba nakatumise tõenäosust.
- Kontaktläätsede pakend on soovitatav vahetada iga 3 kuu tagant.
- Peaksite regulaarselt silmaarsti külastama (vähemalt kord kuue kuu jooksul), isegi kui selleks pole põhjust. Kui patsient tunneb ebamugavust, põletustunne, valu silmades, ei ole kindlasti väärt optometristi visiiti edasi lükata.
Acanthamoebic keratiit on ohtlik haigus, mis võib inimeselt ilma jätta nägemise, s.t. See väärtuslik funktsionaalsus, tänu millele tajume kõige suuremat osa teavet ümbritseva maailma kohta. Sellist haigust ei tohiks võtta hooletult, lükates hilisema arsti juurde mineku ära. Õigeaegne diagnoosimine ja ravi, samuti ennetamine võivad säilitada silmade tervise ja õnne, kui näete maailma oma silmaga.
Prognoos
Arstide seas on acanthamoebic keratiidi kui ühe ohtliku ja salakavala silmahaiguse arvamus sama. Seda haigust on raske ravida, traditsioonilised antibiootikumid on sageli ebaefektiivsed. Selle aeglaselt progresseeruva patoloogia uimastiravi ebapiisava mõju korral peetakse fototerapeutilist keratektoomiat kõige optimaalsemaks ravimeetodiks. Kui silma päästmiseks on sarvkesta sügav kahjustus, ei saa keratoplastikast loobuda. [25]
Operatsiooni prognoos sõltub suuresti sarvkesta sügavusest ja patsiendi vanusest.
Acanthamoebic keratiit muutub efektiivse ravi puudumisel krooniliseks remissiooni ja ägenemise perioodidega (sõltuvalt algloomade elutsüklist). Samal ajal muutub sarvkest järk-järgult kahvatuks, sellel ilmuvad haavandid, mis meelitavad bakteriaalset infektsiooni, ja nägemine halveneb. Sarvkesta tugeva perforatsiooniga võivad protsessis osaleda selle aluseks olevad struktuurid, mis on märk silma eemaldamiseks (enukleatsiooniks).
Üldiselt sõltub acanthamoebic keratiidi prognoos mitmest tegurist:
- Õigeaegne diagnoosimine ja õige diagnoosimine,
- Ravi piisavus
- Kirurgiliste protseduuride kuupäevad,
- Järgneva kortikoidide ja immunosupressantidega ravi efektiivsus.
On olemas arvamus, et diagnoosimise staadiumis tuleb kõigil kontaktläätsi kasutavatel patsientidel kahtlustada acanthamoebic keratiiti. See kehtib eriti juhul, kui põletik on spasmiline ja väljendunud ägenemise ja remissiooni perioodidega.

