Fibroelastoos
Viimati vaadatud: 07.06.2024

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Mõiste "fibroelastoos" viitab meditsiinis keha sidekoe muutustele, kattes elastsete kiudude kasvu halvenemise tõttu siseorganite ja veresoonte pinda. Sel juhul on elundite ja nende struktuuride seinte paksenemine, mis mõjutab tingimata keha elutähtsate süsteemide, eriti kardiovaskulaarsete ja hingamisteede süsteemide toimimist. See omakorda viib patsiendi heaolu halvenemiseni, eriti füüsilise pingutuse ajal, mõjutades elu kvaliteeti ja kestust.
Epidemioloogia
Üldiselt võib membraanide paksenemise tagajärjel ja siseorganite septa põhjustamisega seotud haigused ja siseorganite septad jagada kahte rühma: südamefibroelastoos ja kopsufibroelastos. Südamepatoloogia võib olla nii kaasasündinud kui ka omandatud ning haiguse kopsuvormiga räägime omandatud haigusest.
Kopsufibroelastoos hakkab arenema keskeas (lähemal 55–57 aastat), ehkki pooltel juhtudest tuleks haiguse päritolu otsida lapsepõlves. Seda iseloomustab "kerge" intervall, kui haiguse sümptomid puuduvad. Sel juhul pole haigusel seksuaalset eelistust ja see võib mõjutada võrdselt nii naisi kui ka mehi. Seda üsna haruldast patoloogiat iseloomustavad kopsu pleurakoe ja parenhüümi (funktsionaalsed rakud) muutused peamiselt kopsu ülaosas. Kuna haiguse etioloogia ja patogenees on endiselt ebaselged, omistatakse haigus idiopaatilistele patoloogiatele. Meditsiinilise terminoloogia kohaselt nimetatakse seda "pleuroparenhümatoosseks fibroelastosiks". [1]
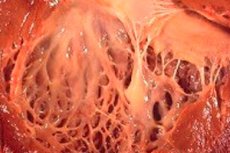
Südame fibroelastoos on südamemembraanide patoloogia üldistatud nimi, mida iseloomustab nende paksenemine ja vähenenud funktsionaalsus. Patoloogia kaasasündinud vorme iseloomustab südame sisemise voodri paksenemine difuusne (laialt levinud). See on õhuke sidekude, mis vooderdab südame õõnsust (selle osakonnad) ja moodustab selle ventiilid.
Täiskasvanud patsientidel diagnoositakse tavaliselt haiguse fookusvorm, kui südame sisepind on justkui kaetud tugevama ja paksema koe plaastritega (see võib hõlmata mitte ainult võsastunud kiud, vaid ka trombootilisi masse).
Pooltel südamefibroelastoosi juhtumitest, mitte ainult südame seinal, vaid ka ventiilid (aatriumi ja vatsakese vaheline bicuspid-mitraal, trikuspid aord vasaku vatsakese ja aordi vahel, parema vatsakese ja pulmonaariarteri vahel pulmooniline) paksemaks. See omakorda võib kahjustada klapi funktsiooni ja põhjustada arteriaalse ava kitsenemist, mis on teiste südameõõnsustega võrreldes juba väike.
Endokardi fibroelastoosi meditsiinilises terminoloogias nimetatakse endokardi fibroelastoosiks (sünnieelne fibroelastoos, endokardi skleroos, loote endokardiit jne). Kuid üsna sageli võib protsessi kaasata ka südamemembraani keskmine lihaseline kiht. [2]
Müokardi anomaaliad (südame lihase kiht, mis koosneb kardiomüotsüütidest), geenimutatsioonid ja rasked nakkuslikud protsessid võivad põhjustada fibroelastoosi laialt levinud vormi, kui sellesse protsessi on seotud mitte ainult endokardi, vaid ka müokardi. Tavaliselt esinevad endokardis düsplastilised protsessid, mis on põhjustatud mitmesugustest põhjustest, kontakti piiril lihaskestaga, rikkudes selle kihi kontraktiilsust. Mõnel juhul on müokardi sisemise kihi sissetung, kardiomüotsüütide asendamine fibroblastide ja kiududega, mis mõjutab närviimpulsside juhtimist ja südame rütmilist toimimist.
Südamemembraani paksuses paksenenud veresoonte paksenenud müokardi abil kahjustab müokardi toitumist (müokardi isheemia), mis omakorda võib põhjustada südamelihaste kudede nekroosi.
Südame müokardi osalusega endokardi fibroelastoosi nimetatakse subendokardi või endomüokardi fibroelastosiks.
Statistika kohaselt diagnoositakse enamikul selle haruldase haiguse juhtudest (ainult 0,007% vastsündinute koguarvust) südame vasaku vatsakese fibroelastoosiga, ehkki mõnel juhul ulatub protsess ka parema vatsakese ja atriaga, sealhulgas neid eraldavad klapid.
Südame fibroelastoosiga kaasnevad sageli suurte koronaarianumate kahjustused, mis on kaetud ka sidekoega. Täiskasvanueas toimub see sageli veresoonte järkjärgulise ateroskleroosi taustal.
Haigusest teatatakse troopilistes Aafrika riikides sagedamini madala elatustasemega elanikkonna seas, keda soodustab halb toitumine, sagedased infektsioonid ning teatud söödud toidud ja taimed.
Endokardi paksenemist on märgitud ka Leffleri fibroplastilise endokardiidi viimases etapis, mõjutades peamiselt keskealisi mehi. Selle haiguse patogenees on seotud ka nakkuslike ainetega, mis põhjustavad raske eosinofiilia tekkimist, mis on sisemistele parasiitide infektsioonidele iseloomulikum. Sel juhul hakkavad keha kuded (peamiselt südameliha ja aju) kogema hapniku puudumist (hüpoksia). Vaatamata südamefibroelastoosi sümptomite ja Leffteri kiulise endokardiidi sarnasusele, peavad arstid neid täiesti erinevateks haigusteks.
Põhjused fibroelastoos
Fibroelastoos viitab muutustele elutähtsates elundites: süda ja kopsud, millega kaasneb elundi talitlushäired ja mõjutab patsiendi välimust ja seisundit. Haigus on arstidele teada aastakümneid. Südame sisemise membraani (endokardi) fibroelastosi kirjeldati 18. sajandi alguses, sarnaste muutuste kohta kopsudes hakkasid rääkima kaks ja pool sajandit hiljem. Sellegipoolest ei ole arstid saavutanud lõpliku kokkuleppe patoloogilise sidekoe ülekasvu põhjuste osas.
Jääb ebaselge, mis täpselt põhjustab ühenduskiudude kasvu ja arengu häiret. Kuid teadlased on selliste muutuste jaoks kindlaks teinud teatavad riskifaktorid, pidades neid haiguse võimalikke (kuid mitte lõplikke) põhjuseid.
Seega, kopsufibroelastoosi patogeneesis, mida peetakse küpsete inimeste haiguseks, omistatakse eriline roll elundi korduvatele nakkuslikele kahjustustele, mida leidub pooltel patsientidel. Infektsioonid kutsuvad esile kopsu- ja pleude kudede põletikku ning pikaajaline põletik soodustab nende fibrootilist transformatsiooni.
Mõnel patsiendil on oma peres fibroelastoosi, mis viitab pärilikule eelsoodumusele. Oma organismis leidub mittespetsiifilisi autoantikehasid, mis kutsuvad esile määratlemata etioloogia pikaajalisi põletikulisi protsesse.
Arvatakse, et kopsukoes fibrootilisi muutusi võib põhjustada gastroösofageaalne reflukshaigus. Kuigi see link on tõenäoliselt kaudne. Samuti arvatakse, et fibroelastoosi oht on suurem ka kardiovaskulaarsete haiguste või kopsu tromboosiga inimestel.
Kopsufibroelastoos noorelt ja noores eas võib raseduse ajal endale meelde tuletada. Tavaliselt varitseb haigus umbes 10 või enam aastat, kuid see võib end varem avalduda, võib-olla tänu tulevase ema keha suurenenud koormuse ja hormonaalsete muutuste tõttu, kuid täpset selgitust pole veel. Sellegipoolest täheldati sellist haiguse arengu mustrit 30% -l reproduktiivse ajastuga patsientidest.
Rasedus ise ei saa haigust põhjustada, kuid see võib kiirendada sündmuste arengut, mis on väga kurb, kuna haiguse letaalsus on väga kõrge ja eeldatav eluiga fibroelastoosis on madal.
Südame fibroelastoosi võib enamikul juhtudel seostada lastehaigustega. Kaasasündinud patoloogiat tuvastatakse juba sünnieelsel perioodil 4-7-kuuse loote ajal, kuid diagnoosi saab kinnitada alles pärast lapse sündi. Haiguse selle vormi patogeneesis kaalutakse mitmeid võimalikke negatiivseid tegureid: ema nakkuspõletikuhaigused, lootele edastatud, anomaaliad südamemembraanide tekkes, halvenenud südamekudede verevarustus, geneetilised mutatsioonid, hapniku defitsiit.
Arvatakse, et nakkuste hulgas on suurim patogeneetiline panus südame fibroelastoosi tekkesse viiruste poolt, kuna need on manustatud keha rakkudesse, hävitavad need, muudavad kudede omadusi. Erinevalt tulevase ema immuunsusest ei saa loote vormistamata immuunsussüsteem talle nende patogeenide eest kaitset pakkuda. Viimane ei pruugi kogeda viirusnakkuse tagajärgi, samas kui lootesiseses nakkus võib esile kutsuda mitmesuguste kõrvalekallete ilmnemist.
Mõne teadlase arvates mängib fibroelastoosi nakkusliku vormi patogeneesis otsustavat rolli nakkus, mis mõjutab lootet kuni 7 kuu vanust. Seejärel võib see põhjustada ainult põletikulisi südamehaigusi (müokardiit, endokardiit).
Südame membraanide ja ventiilide arendamise kõrvalekaldeid saab provotseerida kas põletikulise protsessi või ebapiisavate autoimmuunreaktsioonide abil, kusjuures immuunsussüsteemi rakud hakkavad ründama keha enda rakke.
Geenimutatsioonid põhjustavad sidekoe ebaõiget arengut, kuna geenid sisaldavad teavet valgustruktuuride struktuuri ja käitumise kohta (eriti kollageeni ja elastiini valke).
Südamekudede hüpoksia ja isheemia võivad olla südame ebanormaalse arengu tagajärg. Sel juhul räägime sekundaarsest fibroelastoosist, mille provotseerib kaasasündinud südamehaigus (CHD). Nende hulka kuuluvad sellised anomaaliad, mis põhjustavad obstruktsiooni (südame ja selle veresoonte halvenenud avaldus):
- Aordi stenoos või ahenemine klapi lähedal,
- Aordi koarktatsioon või segmentaalne kitsenemine selle kaare ja laskuva sektsiooni ristmikul,
- Atresia või loodusliku ava puudumine aordis,
- Südamekoe vähearenemine (enamasti vasakpoolsed vatsakesed, harvemini parem vatsake ja atria), mis mõjutab südame pumpamisfunktsiooni.
Arvatakse, et toksikoos raseduse ajal võib olla ka loote fibroelastoosi eelsoodumuslik tegur.
Sünnitusjärgsel perioodil saab südamefibroelastoosi arengut soodustada organi membraanide nakkushaiguste, hemodünaamiliste häirete, trauma, veresoonte trombembolismi, müokardi hemorraagia, metaboolsete häirete (suurenenud fibriinide moodustumise, proteiini ja raudse metabosi) tagajärjel: amüochhissionoosi tagajärjel. Samad põhjused põhjustavad haiguse arengut täiskasvanutel.
Pathogenesis
Side kude on inimkeha spetsiaalne kude, mis on osa peaaegu kõigist elunditest, kuid ei osale aktiivselt nende funktsioonides. Sidekoe omistatakse toetavale ja kaitsefunktsioonile. Koosnedes omamoodi luustiku (luustik, stroom) ja piirates elundi funktsionaalseid rakke, annab see selle lõpliku kuju ja suuruse. Piisava tugevuse omamise korral kaitseb sidekude ka organi rakke hävimise ja vigastuste eest, takistab patogeenide tungimist, makrofaagide spetsiaalsete rakkude abil imab anunud struktuurid: surnud kudede rakud, võõrkehad, kulutatud verekomponendid jne.
Seda kudet võib nimetada abiks, kuna see ei sisalda rakuelemente, mis tagavad konkreetse elundi funktsionaalsuse. Sellegipoolest on selle roll keha olulises aktiivsuses üsna suur. Olles osa veresoonte kestadest, tagab sidekude nende struktuuride ohutuse ja funktsionaalsuse, millele tänu keha sisekeskkonna ümbritsevate kudede toitumine ja hingamine (troofiline).
Sidekoe sorte on mitu. Siseorganeid kattev ümbris nimetatakse lahtiseks sidekoeks. See on poolvedelik, värvitu aine, mis sisaldab lainelisi kollageenikiudu ja sirgeid elastiini kiude, erinevat tüüpi rakud on nende vahel juhuslikult hajutatud. Mõned neist rakkudest (fibroblastid) vastutavad kiuliste struktuuride moodustumise eest, teised (endoteliotsüüdid ja nuumrakud) moodustavad sidekoe poolläbipaistva maatriksi ja toodavad spetsiaalseid aineid (hepariin, histamiin), teised (makrofaagid) pakuvad fagotsütoosi jne.
Teist tüüpi kiuline kude on tihe sidekude, mis ei sisalda suurt hulka üksikuid rakke, mis omakorda jaguneb valgeks ja kollaseks koeks. Valge kude koosneb tihedalt pakitud kollageeni kiududest (sidemed, kõõlused, periosteum) ja kollane koe koosneb kaootiliselt põimunud elastiini kiududest fibroblastidega (ligamendid, veresoonte kestid, kopsud).
Sidekoed hõlmavad ka: veri, rasv, luu ja kõhre kude, kuid meid ei huvita veel neist, sest fibroelastoosist rääkides tähendavad kiuliste struktuuride muutusi. Ning elastsed ja elastsed kiud sisaldavad ainult lahtisi ja tihedaid sidekudesid.
Fibroblastide sünteesi ja nendest sidekoe kiudude moodustumist reguleeritakse aju tasemel. See tagab selle omaduste püsivuse (tugevus, elastsus, paksus). Kui mõnel patoloogilisel põhjusel on häiritud abikoe sünteesi ja areng (fibroblastide arv suureneb, nende "käitumine" muutub), toimub tugevate kollageeni kiudude ülekasv või elastsete kiudude kasvu muutumine (need jäävad lühikeseks, mis viib kokku põdevate kudede ja mõnede korpuste muutustesse. Need muutuvad paksemaks kui vajalik, tihedamad, tugevamad ja elastsemad, meenutavad kiulist kudet sidemetes ja kõõlustes, mille venitamiseks on vaja suuri pingutusi.
Selline kude ei ulatu hästi, piirates organi liikumist (südame- ja veresoonte automaatsed rütmilised liikumised, kopsude suuruse muutused sissehingamise ja väljahingamise ajal), seega verevarustuse ja hingamisteede organite häired, mis hõlmab hapniku defitsiiti.
Fakt on see, et keha verevarustus viiakse läbi tänu südamele, mis toimib pumbana, ja kahe vereringeringi. Väike vereringering vastutab kopsude verevarustuse ja gaasivahetuse eest, kust verevooluga hapnikusse manustatakse südamesse, ning sealt suure vereringeringi ja levib kogu kehas, pakkudes organite ja kudede hingamist.
Elastne kest, mis piirab südamelihase kokkutõmbumist, vähendab südame funktsionaalsust, mis pole nii aktiivne vere pumpamisel, ja koos sellega hapnikuga. Kopsufibroelastoosi korral on nende ventilatsioon (osigenatsioon) häiritud, on selge, et vere sisenema hakkab vähem hapnikku, mis isegi normaalse südamefunktsiooni korral aitab kaasa kudede ja elundite hapniku nälga (hüpoksia). [3]
Sümptomid fibroelastoos
Südame- ja kopsufibroelastoos on kahte tüüpi haigusi, mida iseloomustavad kiudude halvenenud süntees sidekoes. Neil on erinevad lokaliseerimised, kuid mõlemad on potentsiaalselt eluohtlikud, kuna need on seotud progresseeruva või raske südame ja hingamispuudulikkusega.
Kopsufibroelastoos on selle hingamissüsteemi olulise elundi haruldane interstitsiaalsete haiguste tüüp. Nende hulka kuuluvad kopsu parenhüümi kroonilised patoloogiad alveolaarseinte kahjustustega (põletik, nende struktuuri ja struktuuri häired), kopsukapillaaride sisemine vooder jne. Fibroelastosi peetakse sageli progresseeruvate kopsupõletiku eriliseks vormiks, millel on kalduvus fibrootilistes muutusteks kopsude ja pöidlate pöidikates.
Haigust on peaaegu võimatu alguses tuvastada, sest umbes 10 aastat ei pruugi see mingil moel meelde tuletada. Seda perioodi nimetatakse valguse intervalliks. Patoloogiliste muutuste algust, mis ei mõjuta veel kopsude mahtu ja gaasivahetust, saab kogemata tuvastada, viies kopsude üksikasjaliku uurimise seoses teise hingamissüsteemi või trauma haigusega.
Haigust iseloomustab sümptomite aeglane progresseerumine, seega võivad haiguse esimesed ilmingud aja jooksul märkimisväärselt edasi lükata. Sümptomid halvenevad järk-järgult.
Köha ja suurenev õhupuudus on haiguse esimesed tunnused, millele tähelepanu pöörata. Need sümptomid on sageli hingamisteede haiguse tagajärg ja seetõttu võivad neid pikka aega seostada külma ja selle tagajärgedega. Düspneat tajutakse sageli südamehäire või vanusega seotud muutustena. Haigus diagnoositakse aga vanadusse lähenevatel inimestel.
Vead saavad teha nii patsiendid kui ka neid uurivad arstid, mis viib ohtliku haiguse hilise avastamiseni. Väärib pöörata tähelepanu köhale, mis fibroelastoosis on ebaproduktiivne, kuid seda ei stimuleeri mukolüütika ja röga, vaid seda kontrollivad köha supressandid. Seda laadi pikaajaline köha on kopsufibroelastoosi iseloomulik sümptom.
Härlusjärgsed on põhjustatud progresseeruvast hingamispuudulikkusest, mis on tingitud alveolaarseinte ja pleura paksenemisest, alveolaarsete õõnsuste mahu ja arvu vähenemisest kopsus (elundi parenhüüm nähakse röntgenikiirtel kärgstruktuuri kujul). Sümptom intensiivistub füüsilise pingutuse mõjul, esmalt märkimisväärne ja siis isegi väike. Haiguse edenedes halveneb see, mis saab patsiendi puude ja surma põhjustajaks.
Fibroelastoosi progresseerumisega kaasneb üldise seisundi halvenemine: hüpoksia põhjustab nõrkust ja pearinglust, kehakaal väheneb (anoreksia areneb), küünte phalanged muutuvad nagu trummipulgad, nahk muutub kahvatuks, on valulik välimus.
Pullil patsiendil on mittespetsiifilised sümptomid hingamisraskuste ja rindkerevalu kujul, mis on iseloomulik pneumotooraksile (gaaside kogunemine pleuraõõnes). See anomaalia võib ilmneda ka trauma, primaarsete ja sekundaarsete kopsuhaiguste, ebaõige ravi tagajärjel, nii et selle põhjal pole võimalik diagnoosi teha.
Nii südame fibroelastosi kui ka kopsude sidekoe kasvu patoloogia jaoks, mida iseloomustab: kahvatu nahk, kehakaalu langus, nõrkus, millel on sageli rünnakulaadne iseloom, hingeldus. Samuti võib olla püsiv subfebriilne temperatuur ilma külma või nakkuse märkideta.
Paljud patsiendid kogevad maksa suuruse muutust. See laieneb ilma talitlushäirete sümptomiteta. Võimalik on ka jalgade, näo, käte ja sakraalse piirkonna turse.
Haiguse iseloomulik ilming peetakse südamefunktsiooni häiretega seotud vereringepuudulikkuse suurenemiseks. Sel juhul on tahhükardia (südamelöökide arvu suurenemine, mis on sageli kombineeritud rütmihäiretega), hingepuudus (sealhulgas füüsilise pingutuse puudumisel), kudede tsüanoos (sinine värvus, mis on põhjustatud karboksühemoglobiini kogunemisest veres, st hemoglobiini ühendiks süsinikdioksiidiga).
Samal ajal võivad sümptomid ilmneda nii kohe pärast selle patoloogiaga lapse sündi kui ka mõnda aega. Vanematel lastel ja täiskasvanutel ilmnevad tõsise südamepuudulikkuse tunnused tavaliselt hingamisteede infektsiooni taustal, mis toimib päästikuna. [4]
Fibroelastoos lastel
Kui kopsufibroelastoos on täiskasvanute haigus, mis sageli alustab lapsepõlves, kuid pikka aega ei tuleta iseendale meelde, ilmub see südame endokardi patoloogia sageli enne lapse sündi ja mõjutab tema elu esimestest sünnialadest. See haruldane, kuid raske patoloogia põhjustab imikute raskesti korrigeeriva südamepuudulikkuse tekkimist, kellest paljud surevad 2 aasta jooksul. [5]
Enarsündinutel on endokardi fibroelastoos enamasti lapse kehas esinevate patoloogiliste protsesside tagajärg, olles veel emakas. Emast saadud infektsioonid, geneetilised mutatsioonid, kõrvalekalded kardiovaskulaarse süsteemi tekkes, pärilikud metaboolsed haigused - see kõik võib teadlaste sõnul põhjustada muutusi südamemembraanides olevas sidekoes. Eriti kui 4-7-kuune loode puutub kokku kahe või enama teguriga korraga.
Näiteks südame- ja pärgarterite anomaaliate kombinatsioon (stenoos, atresia, aordi koarktatsioon, müokardirakkude ebanormaalne areng, endokardi nõrkus jne), mis aidates kaasa koeisheemiale koos põletikulise protsessiga, mis on tingitud infektsioonist, mis praktiliselt ei võimaldaks saada rohkem või vähem elu. Kui elundi arendamise puudusi saab veel kuidagi kohe parandada, saab progressiivset fibroelastoosi ainult aeglustada, kuid mitte ravida.
Loote südame fibroelastoos tuvastatakse tavaliselt juba raseduse ajal teisel kuni kolmandal trimestri ultraheliuuringul. Ultraheli ja ehhokardiograafia 20–38 nädala möödudes näitasid hüperehogeensust, mis näitab endokardi paksenemist ja paksenemist (sagedamini difuusne, sagedamini fookus), südame suuruse ja kuju muutused (elund on suurenenud ja see võtab kuuli või kuuli kuju, sisemised struktuurid on järk-järgult tasandatud). [6]
30-35% juhtudest tuvastati fibroelastoos enne 26. rasedusnädalat, 65–70%-järgneval perioodil. Enam kui 80% vastsündinutest ühendatakse fibroelastoos obstruktiivsete südamedefektidega, st vaatamata varajasele avastamisele on see sekundaarne. Vasak vatsakese hüperplaasia tuvastati pooltel haigetest lastest, mis selgitab selle südame struktuuri fibroelastoosi suurt levimust. Aordi ja selle klapi patoloogiad, mis tuvastati ühe kolmandiku endokardi ülekasvuga lastest, põhjustavad ka vasaku vatsakese kambri laienemist (laienemist) ja selle funktsionaalsuse kahjustumist.
Kui südame fibroelastoos on instrumentaalselt kinnitatud, soovitavad arstid raseduse lõpetamist. Peaaegu kõik sündinud lapsed, kelle emad keeldusid meditsiinilisest abordist, on kinnitanud haiguse märke. Fibroelastoosile iseloomulikud südamepuudulikkuse sümptomid ilmnevad aasta jooksul (harva 2-3 eluaastal). Haiguse kombineeritud vormiga lastel tuvastatakse esimestest elupäevadest südamepuudulikkuse tunnused.
Primaarse ja kombineeritud fibroelastoosi kaasasündinud vormidel on lastel enamasti kiire kursus raske südamepuudulikkuse tekkega. Halb tervisele tähistab madal aktiivsus, lapse letargia, rinnast keeldumine kiire väsimuse tõttu, kehv söögiisu, suurenenud higistamine. Kõik see viib asjaoluni, et laps ei võta hästi kaalus juurde. Imiku nahk on valusalt kahvatu, mõnel sinise varjundiga, enamasti nasolabiaalse kolmnurga piirkonnas.
Seal on märke kehvast immuunsusest, nii et sellised lapsed püüavad sageli ja kiiresti hingamisteede infektsioone, raskendades olukorda. Mõnikord ei diagnoosita lapsel esimestel päevadel ja elukuudel vereringehäireid, kuid sagedased infektsioonid ja kopsuhaigused muutuvad südame paispuudulikkuse käivitajaks.
Kahtlustatava või varem diagnoositud fibroelastosiga vastsündinute ja imikute täiendavad terviseuuringud näitasid madalat vererõhku (hüpotensiooni), suurenenud südamesuurust (kardiomegaalia), summutatud toone südameuuringul, mõnikord mitraalklapi puudulikkusele iseloomulik süstoolne nurin, tahhükardia ja düspne. Kopsuproov näitab vilistamise olemasolu, mis näitab ummikuid.
Vasaku vatsakese endokardi kahjustused põhjustavad sageli südame lihaskihi (müokardi) nõrgenemist. Tavaline südamerütm koosneb kahest rütmiliselt vahelduvast toonist. Fibroelastoosis võib ilmneda kolmas (ja mõnikord neljas) toon. See patoloogiline rütm on hästi kuuldav ja sarnaneb kolmetaktilise hobuse galopiga, seetõttu nimetatakse seda galopp-rütmiks.
Väikeste laste fibroelastoosi teist sümptomit võib pidada südame künka ilmnemiseks. Fakt on see, et lapse ribid varajasel sünnitusjärgsel perioodil jäävad neoosteaalseks ja neid esindab kõhrekoe. Südame suuruse suurenemine viib asjaoluni, et see hakkab suruma "pehmetele" ribidele, mille tagajärjel nad painutavad ja võtavad pideva painutatud ettekujunduse (südame küngas). Fibroelastoosiga täiskasvanutel ei moodustu südamekõrgus ribi luu tugevuse ja jäikuse tõttu, isegi kui kõik südamestruktuurid on suurenenud.
Südame kühmu moodustumine näitab iseenesest ainult kaasasündinud südamedefekti, täpsustamata selle olemust. Kuid igal juhul seostatakse seda südame ja vatsakeste suuruse suurenemisega.
Laste fibroelastosi turse sündroomi diagnoositakse harva, kuid paljudel imikutel on laienenud maks, mis hakkab ribi kaare servast välja ulatuma keskmiselt 3 cm kaugusel.
Kui omandatakse fibroelastoos (nt südame vooderduse põletikuliste haiguste tagajärjel), on kliiniline pilt enamasti aeglaselt progresseeruv. Mõnda aega ei pruugi sümptomeid üldse olla, siis on heledaid tunnuseid südame düsfunktsioonist treeningu ajal õhupuuduse, suurenenud pulsisageduse, kiire väsimuse ja madala füüsilise vastupidavuse näol. Veidi hiljem hakkab maks laienema, ilmuvad tursed ja uimased loitsud.
Kõik omandatud fibroelastoosi sümptomid on mittespetsiifilised, mis raskendab haiguse diagnoosimist, meenutades kardiomüopaatiaid või maksa- ja neeruhaigusi. Haigust diagnoositakse kõige sagedamini raske südamepuudulikkuse staadiumis, mis mõjutab negatiivselt ravi tulemusi.
Tüsistused ja tagajärjed
Tuleb öelda, et südame ja kopsude fibroelastoos on rasked patoloogiad, mille kulg sõltub erinevatest asjaoludest. Kaasasündinud südamedefektid, mida saab kirurgiliselt parandada juba varases nooruses, raskendavad olukorda märkimisväärselt, kuid surmarisk on endiselt üsna suur (umbes 10%).
Arvatakse, et mida varem haigus areneb, seda raskemad on selle tagajärjed. Seda kinnitab asjaolu, et kaasasündinud fibroelastoosil on enamikul juhtudel välk või äge kursus südamepuudulikkuse kiire progresseerumisega. Alla 6 kuu vanusel lapsel ägeda CH arengut peetakse kehvaks prognostiliseks märgiks.
Sel juhul ei taga ravi südamefunktsiooni täielikku taastumist, vaid pärsib ainult südamepuudulikkuse sümptomite progresseerumist. Teisest küljest põhjustab sellise toetava ravi puudumine surma surma kahel esimesel eluaastal.
Kui lapse elu esimestel päevadel või kuudel tuvastatakse südamepuudulikkus, on tõenäoline, et laps ei ela nädal aega. Vastus ravile varieerub laste seas. Terapeutilise efekti puudumisel pole praktiliselt lootust. Kuid pakutud abiga on haige lapse eluiga lühike (mitmest kuust mitme aastani).
Fibroelastoosi põhjustanud kaasasündinud südamedefektide kirurgiline sekkumine ja korrigeerimine parandab tavaliselt patsiendi seisundit. Südame vasakpoolse vatsakese hüperplaasia eduka kirurgilise ravi ja arsti nõuete täitmisega võib haigus omandada healoomulise kursuse: südamepuudulikkus on krooniline kulg ilma progresseerumise tunnusteta. Kuigi sellisele tulemusele on vähe lootust.
Südame fibroelastoosi omandatud vormi osas omandab see kiiresti kroonilise kursuse ja edeneb järk-järgult. Narkootikumide ravi võib protsessi aeglustada, kuid mitte seda peatada.
Kopsufibroelastoos sõltumata paranhüümi ja elundi membraanide muutuste ilmnemise ajast pärast valguse perioodi hakkamist hakkab kiiresti edasi liikuma ja tapab inimese paari aasta jooksul tegelikult, provotseerides tugevat hingamisrikkumist. Kurb on see, et haiguse tõhusaid ravimeetodeid pole veel välja töötatud. [7]
Diagnostika fibroelastoos
Endomüokardi fibroelastoos, mille sümptomid on enamasti tuvastatud varases nooruses, on kaasasündinud haigus. Kui välistame need haruldased juhtumid, kui haigus hakkas arenema vanemal lapsepõlvel ja täiskasvanueas kui traumade ja somaatiliste haiguste komplikatsioon, saab patoloogia tuvastada sünnieelsel perioodil, s.o enne sündi.
Arstid usuvad, et endokardi kudedes patoloogilisi muutusi, loote südame kuju muutusi ja selle töö mõningaid tunnuseid, mis on iseloomulikud fibroelastoosile, saab tuvastada juba 14 raseduse nädalat. Kuid see on endiselt üsna väike periood ja ei saa välistada, et haigus võib end mõnevõrra hiljem avalduda, lähemal raseduse kolmandale trimestrile ja mõnikord isegi paar kuud enne sünnitust. Sel põhjusel on soovitatav, et rasedate jälgimisel tehakse loote südame kliiniline ultraheliuuring.
Milliseid märke saavad arstid järgmise ultraheli ajal haigust kahtlustada? Palju sõltub haiguse vormist. Enamasti diagnoositakse vasaku vatsakese piirkonnas fibroelastoosi, kuid mitte alati osutub see struktuur laienemiseks. Haiguse laienenud vorm koos südame vasaku vatsakese suurenemisega saab ultraheliuuringu ajal hõlpsalt määrata südame sfäärilise kuju abil, mille tippu tähistab vasak vatsake, elundi suuruse üldine suurenemine, interventrikulaarse vaheseina punnis parema vatsakese poole. Kuid fibroelastoosi peamine märk on endokardi paksenemine, samuti südame SEPTA, millel on nende struktuuride ehhogeensuse iseloomulik suurenemine, mis määratakse konkreetse ultraheliuuringu abil.
Uuring viiakse läbi spetsiaalsete ultraheli seadmete abil koos kardioloogiaprogrammidega. Loote ehhokardiograafia ei ole ema ja sündimata lapsele kahjulik, kuid see võimaldab tuvastada mitte ainult anatoomilisi muutusi südames, vaid ka määrata koronaarsõidukite olek, verehüüvete olemasolu neis, muutused südame membraanide paksuses.
Loote ehhokardiograafiat on ette nähtud mitte ainult ultraheli tulemuste tõlgendamisel kõrvalekalde olemasolul, vaid ka ema nakkuse (eriti viirusliku), tugevate ravimite tarbimise, päriliku eelsoodumuse, metaboolsete häirete, aga ka vanemate lastel põgeneda.
Loote ehhokardiograafiat saab kasutada muude fibroelastoosi kaasasündinud vormide tuvastamiseks. Näiteks parem vatsakeste fibroelastos, laialt levinud protsess koos vasaku vatsakese ja külgnevate struktuuride samaaegse kaasamisega: parempoolne vatsake, südameklapid, atria, fibroelastosi kombineeritud vormid, endomüokardi fibroelastos koos vatsakese sisemise membraani paksenemisega ja tavaliselt ühe kombinatsiooniga.
Prenataalselt tuvastatud endokardi fibroelastoosil on väga halb prognoos, seetõttu soovitavad arstid sel juhul raseduse lõpetamist. Exous diagnoosimise võimalus jäetakse välja loote südame korduva ultraheli kaudu, mis viiakse läbi 4 nädalat pärast esimest uurimist, mis paljastas patoloogia. On selge, et lõplik otsus raseduse lõpetamise või säilitamise kohta jäetakse vanematele, kuid nad peaksid olema teadlikud elust, millele nad lapse hukka mõistavad.
Endokardi fibroelastoosi ei tuvastata alati raseduse ajal, eriti kui võtame arvesse asjaolu, et mitte kõik tulevased emad ei registreeru naiste konsultatsioonil, ja läbivad ennetava ultraheli diagnostika. Lapse haigus tema üsas ei mõjuta raseda naise seisundit, nii et haige lapse sünd muutub sageli ebameeldivaks üllatuseks.
Mõnel juhul õpivad nii vanemad kui ka arstid lapse haiguse kohta mitu kuud pärast lapse sündi. Sel juhul ei pruugi laboratoorsed vereanalüüsid midagi näidata, välja arvatud naatriumi kontsentratsiooni suurenemine (hüpernatreemia). Kuid nende tulemused on kasulikud diferentsiaaldiagnostikas põletikuliste haiguste välistamiseks.
On lootust instrumentaaldiagnostikale. Südame standardne uurimine (EKG) ei paljasta eriti fibroelastoosi korral. See aitab tuvastada südamelihase häireid ja südamelihase elektrilist juhtivust, kuid ei täpsusta selliste funktsioneerimishäirete põhjuseid. Seega näitab EKG pingete muutus (nooremas vanuses on see tavaliselt alahinnatud, vanemad - vastupidi, liiga kõrge) näitab kardiomüopaatiat, mida võib seostada mitte ainult südamepatoloogiatega, vaid ka metaboolsete häiretega. Tahhükardia on kardiooloogiliste haiguste sümptom. Ja kui mõjutavad südame mõlemad vatsakesed, võib kardiogramm üldse normaalne tunduda. [8]
Kompuutertomograafia (CT) on suurepärane mitteinvasiivne vahend südame-veresoonkonna lubjastumise tuvastamiseks ja perikardiidi välistamiseks. [9]
Magnetresonantstomograafia (MRI) võib olla kasulik fibroelastoosi tuvastamisel, kuna biopsia on invasiivne. Hüpointense velg müokardi perfusioonijärjestuses ja hüperintensiivne velg hilinenud täiustamisjärjestuses näitavad fibroelastoosi. [10]
Kuid see ei tähenda, et uuringust tuleks loobuda, sest see aitab kindlaks teha südame töö olemust ja südamepuudulikkuse tekkimise astet.
Kui ilmnevad südamepuudulikkuse sümptomid ja patsient suunatakse arsti juurde, on välja kirjutatud ka patsient: rindkere röntgenikiirgus, arvuti või magnetresonantstomograafia, ehhokardiograafia (ehhokardiograafia). Kahtlatel juhtudel on vaja kasutada järgneva histoloogilise uurimisega südamekoe biopsia. Diagnoosimine on väga tõsine, nii et see nõuab diagnoosimisel sama lähenemisviisi, kuigi ravi erineb vähe CHD ja südamepuudulikkuse sümptomaatilisest ravist.
Kuid isegi selline hoolikas uurimine pole kasulik, kui selle tulemusi diferentsiaaldiagnostikas ei kasutata. EKG tulemusi saab kasutada ägeda fibroelastoosi eristamiseks idiopaatilisest müokardiidist, exudatiivsest perikardiidist, aordi stenoosist. Sel juhul ei näita laboratoorsed uuringud põletiku tunnuseid (leukotsütoos, kõrgendatud COE jne) ja temperatuuri mõõtmised ei näita hüpertermiat.
Endokardi fibroelastoosi eristamiseks isoleeritud mitraalklapi puudusest ja mitraalsest südamehaigusest aitab analüüsida südametoone ja nurisemist, muutusi kodade suuruses ja ajaloos.
Anamnestiliste andmete analüüs on kasulik fibroelastoosi ning südame ja aordi stenoosi eristamisel. Aordi stenoosi korral väärib märkimist ka siinusrütmi säilitamine ja trombemboolia puudumine. Südame rütmi häireid ja trombi ladestumist ei täheldata eksudatiivse perikardiidi korral, kuid haigus ilmneb palaviku ja palaviku tõttu.
Endokardi fibroelastoosi ja paikne kardiomüopaatia diferentseerimine põhjustab suurimaid raskusi. Sel juhul, kuigi fibroelastoosiga enamikul juhtudel ei kaasne südame juhtivuse häired, on sellel vähem soodne ravi prognoos.
Kombineeritud patoloogiate korral on vaja pöörata tähelepanu CT-skaneerimise või südame ultraheli ajal tuvastatud kõrvalekalletele, sest kaasasündinud väärarengud muudavad fibroelastoosi kulgu oluliselt keeruliseks. Kui emakasisese perioodi jooksul tuvastatakse kombineeritud endokardi fibroelastoos, pole raseduse säilitamine sobimatu. Selle lõpetamine on palju inimlikum.
Kopsufibroelastoosi diagnoosimine
Kopsufibroelastoosi diagnoosimine nõuab ka arstilt teatud teadmisi ja oskusi. Fakt on see, et haiguse sümptomid on üsna heterogeensed. Ühest küljest tähistavad need kopsihaigust (ebaproduktiivne köha, õhupuudus) ja teisest küljest võib see olla südame patoloogia ilming. Seetõttu ei saa haiguse diagnoosimist vähendada ainult sümptomite ja auskulteerimise avaldusele.
Patsiendi vereanalüüsid aitavad välistada põletikulisi kopsuhaigusi, kuid ei anna teavet kudede kvantitatiivsete ja kvalitatiivsete muutuste kohta. Eosinofiilia tunnuste esinemine aitab eristada haigust kopsufibroosi sarnastest ilmingutest, kuid ei lükka ega kinnita fibroelastoosi fakti.
Veelgi instrumentaalsuuringuid peetakse instrumentaalseks: kopsude radiograafia ja hingamisteede organite tomograafiline uuring, samuti funktsionaalsed testid, mis koosnevad hingamisteede mahtude määramisest, kopsude elutähtsaks võimeks, rõhk elundis.
Kopsufibroelastoosi korral tasub pöörata tähelepanu spiromeetria ajal mõõdetud välise hingamisfunktsiooni langusele. Aktiivsete alveolaarsete õõnsuste redutseerimisel on märgatav mõju kopsude elutähtsale võimele (VC) ja sisekonstruktsioonide seinte paksenemisele - elundi difusioonivõimele (DCL), mis tagab ventilatsiooni ja gaasivahetusfunktsioonid (lihtsate sõnadega, et neelata süsinikdioksiidi verest ja anda hapnik).
Pleuroparenhümaalse fibroelastosi iseloomulikud tunnused on piiratud õhu sisenemise kombinatsioon kopsudesse (obstruktsioon) ja inspiratsiooni (piirangute) kahjustatud kopsude laienemist, välise hingamisfunktsiooni halvenemine, mõõdukas kopsu hüpertensioon (suurenenud rõhk kopsudes), diagnoositud pooltel patsientidel.
Kopsukoe biopsia näitab iseloomulikke muutusi elundi sisemises struktuuris. Nende hulka kuuluvad: pleura ja parenhüümi fibroos koos alveolaarsete seinte elastoosiga, lümfotsüütide akumuleerumine alveoolide tihendatud vaheseinte piirkonnas, fibroblastide muundamine nende jaoks ebaharilikuks, nende jaoks lihaste kude, ödematoosse vedeliku olemasolu.
Tomogrammil on kopsukahjustus kopsu ülemistes osades pleura paksenemise ja parenhüümi struktuurimuutuste fookuste kujul. Kopsude võsastunud sidekude värvi ja omaduste järgi sarnaneb lihaselisena, kuid kopsude maht väheneb. Parenhüümis leidub üsna suured õhkhaavad õõnsused (tsüstid). Bronchi ja bronhioolide (veojõu bronhiektaas) pöördumatu (või hajutatud) laienemine on iseloomulikud diafragma kupli madal seismine.
Radioloogilised uuringud paljudel patsientidel näitavad "jäätunud klaasi" ja "kärgstruktuuri kopsu" piirkondi, mis näitavad kopude paksenemise fookuste tõttu kopsu ebaühtlast ventilatsiooni. Ligikaudu pooltel patsientidest on suurenenud lümfisõlmed ja maksa.
Kopsu fibroelastoosi tuleks eristada fibroosist, mis on põhjustatud parasiitide infektsioonist ja sellega seotud eosinofiiliast, endokardifibroelastoosist, kopsuhaigustest halvenenud ventilatsiooniga ja "kärgstruktuuri" pilt, autoimmuunhaiguste histiotsütooos X (selle patoloogia üks vorm Lung-Sken'ist, ühes vormis Lung-SCREN-i üks vorm on üks vorm-see on üks vorm-screny kahjur. Sarkoidoos ja kopsutuberkuloos.
Ravi fibroelastoos
Fibroelastoosi, olenemata selle lokaliseerimisest, peetakse ohtlikuks ja praktiliselt ravimatuks haiguseks. Pleura ja kopsu parenhüümi patoloogilisi muutusi ei saa ravimite abil taastada. Ja isegi hormonaalsete põletikuvastaste ravimite (kortikosteroidide) kasutamine koos bronhodilaatoritega ei anna soovitud tulemust. Bronhodilataatorid aitavad patsiendi seisundit pisut leevendada, leevendades obstruktiivset sündroomi, kuid need ei mõjuta kopsudes toimuvaid protsesse, seega saab neid kasutada ainult toetava teraapiana.
Kopsufibroelastoosi kirurgiline ravi on samuti ebaefektiivne. Ainus operatsioon, mis olukorda võib muuta, on doonoriorgani siirdamine. Kuid kopsu siirdamisel on kahjuks endiselt sama ebasoodne prognoos. [11]
Välismaiste teadlaste sõnul võib fibroelastoosi pidada kopsu- või luuüdi tüvirakkude siirdamise sagedasteks tüsistusteks. Mõlemal juhul on kopsude sidekoe kiududes muutused, mis mõjutavad välise hingamise funktsiooni.
Ravita haigus (ja seni pole tõhusat ravi) edeneb ning 1,5–2 aasta jooksul sureb umbes 40% patsientidest hingamispuudulikkusesse. Jäänud inimeste eluiga on samuti tugevalt piiratud (kuni 10-20 aastat), aga ka töövõime. Inimene saab puudega.
Südame fibroelastoosi peetakse ka meditsiiniliselt ravimatuks haiguseks, eriti kui see on kaasasündinud patoloogia. Tavaliselt ei ela lapsed 2-aastaselt. Neid saab päästa ainult südame siirdamise teel, mis on iseenesest keeruline operatsioon, millel on kõrge risk ja ettearvamatu tagajärjed, eriti nii noores eas.
Mõnedel imikutel on kirurgiliselt võimalik parandada kaasasündinud südame anomaaliaid, nii et need ei süvendaks haige lapse seisundit. Arteriaalse stenoosi abil harjutatakse laeva laiendi - šundi (aortokoronaari ümbersõit) paigaldamist. Kui südame vasak vatsake on laienenud, taastatakse selle kuju kohe. Kuid isegi selline operatsioon ei taga, et laps saab ilma siirdamiseta teha. Ligikaudu 20-25% imikutest jääb ellu, kuid nad kannatavad kogu oma elu südamepuudulikkuse käes, s.t neid ei peeta terveks.
Kui haigus on omandanud, tasub ravimite abil lapse elu eest võidelda. Kuid tuleks mõista, et mida varem haigus ilmub, seda keerulisem on selle vastu võidelda.
Ravimiravi on suunatud südamepuudulikkuse ägenemise vastu võitlemisele ja ennetamiseks. Patsientidele on välja kirjutatud sellised südameravimid:
- Angiotensiini konverteeriva ensüümi (ACE) inhibiitorid, mis mõjutavad vererõhku ja hoiavad seda normaalseks (kaptopriil, enalapriil, benazepriil jne),
- Beeta-adrenoblokerid, mida kasutatakse südame rütmihäirete raviks, arteriaalse hüpertensiooni, müokardiinfarkti ennetamiseks (anapriliin, bisoprolool, metoprolool),
- Südame glükosiidid, mis pikaajalise kasutamisega mitte ainult ei toeta südamefunktsiooni (suurendage kaaliumi sisaldust kardiomüotsüütides ja parandavad müokardi juhtivust), vaid võivad pisut vähendada endokardi paksenemise astet (digoksiin, pitoksiin, strophanthiin),
- Kaaliumi säästv diureetikumid (spironolaktoon, veidropiron, dekriz), koeteemi ennetamine,
- Antitrombootiline ravi antikoagulantidega (kardiomagnail, magnekori), vältides verehüüvete moodustumist ja kahjustatud vereringet koronaars veresoontes.
Kaasasündinud endokardi fibroelastoosis ei soodusta jätkuv toetav ravi taastumist, vaid vähendab südamepuudulikkuse või trombemboolia surmariski 70–75%. [12]
Ravimid
Nagu näeme, ei erine endokardi fibroelastoosi ravi südamepuudulikkusest palju. Mõlemal juhul võtavad kardioloogid arvesse kardiopaatia raskust. Ravimite väljakirjutamine on rangelt individuaalne, võttes arvesse patsiendi vanust, kaasuvaid haigusi, vormi ja südamepuudulikkuse astet.
Omandatud endokardi fibroelastoosi ravis kasutatakse 5 ravimite rühma. Vaatleme igast rühmast ühte ravimit.
"Enalapril" - AKE inhibiitorite rühmast pärit ravim, mis on saadaval erineva annuse tablettide kujul. Ravim suurendab koronaarse verevoolu, laiendab artereid, vähendab vererõhku, mõjutamata peaaju vereringet, aeglustab ja vähendab südame vasaku vatsakese laienemist. Ravim parandab müokardi verevarustust, vähendades isheemia mõju, vähendab pisut vere hüübimist, hoides ära verehüüvete moodustumist, on kerge diureetiline toime.
Südamepuudulikkuse korral on ravim ette nähtud enam kui kuue kuu jooksul või alaliselt. Ravimit alustatakse minimaalse annusega (2,5 mg), suurendades seda järk-järgult 2,5–5 mg iga 3-4 päeva tagant. Püsiv annus on see, mida patsient hästi talub ja hoiab vererõhku normaalsetes piirides.
Maksimaalne päevane annus on 40 mg. Seda saab võtta üks kord või jagada kaheks annuseks.
Juhul, kui BP on seatud alla normi, väheneb ravimi annus järk-järgult. Enalapriiliga ei ole ravi järsult katkestatud. Soovitatav on võtta hooldusdoos 5 mg päevas.
Ravim on ette nähtud täiskasvanud patsientide raviks, kuid seda võib lapsele välja kirjutada (ohutus pole ametlikult kindlaks tehtud, kuid fibroelastosi korral on kaalul väikese patsiendi eluiga, seetõttu võetakse arvesse riskisuhte). ACE inhibiitorit ei ole ette nähtud patsientidele, kellel on ravimikomponentide suhtes sallimatus, porfüürias, rasedus ja rinnaga toitmise ajal. Kui patsiendil on varem olnud Quincke turse selle grupi ravimite võtmise taustal, on "Enalapril" keelatud.
Arvestava patoloogiaga patsientidele ravimi väljakirjutamisel tuleks olla ettevaatlik: raske neeru- ja maksahaigus, hüperkaleemia, hüperaldosteronism, aordi või mitraalklapi stenoos, sidekoe süsteemsed patoloogiad, südame isheemia, tserebraalne haigus.
Ravi ajal ravimiga ei võta dehüdratsiooni ja tugeva hüpotensiivse toime vältimiseks tavapäraseid direetikume. Kaaliumi säästva diureetikumiga kaasnev manustamine nõuab annuse kohandamist, kuna on kõrge hüperkaleemia oht, mis omakorda kutsub esile südame rütmihäireid, krambihoogusid, vähenenud lihastoonust, suurenenud nõrkust jne.
Ravimi "enalapriili" talutakse tavaliselt üsna hästi, kuid mõnel patsiendil võivad tekkida kõrvaltoimed. Kõige tavalisemaid peetakse: vererõhu raske langus kuni kokkuvarisemiseni, peavalude ja pearingluse, unehäirete, suurenenud väsimuse, tasakaalukahjustuse, kuulmise ja nägemise, tinnituse, õhupuuduse, köha, röga tootmiseta, vere ja uriini muutusteta, mis näitab tavaliselt valet ja neerufunktsiooni. Võimalik: juuste väljalangemine, vähenenud sugutung, "kuumahoogude" sümptomid (kuumuse ja südamepekslemise tunne, näo naha hüperemia jne).
"Bisoprolool"-selektiivse toimega beeta-adrenoblokeerija, millel on hüpotensiivne ja isheemiline toime, aitab võidelda tahhükardia ja arütmia ilmingutega. Eelarve tähendab tablettide kujul, takistades südamepuudulikkuse progresseerumist endokardi fibroelastoosi korral. [13]
Nagu paljud teised CHD ja CHF-i jaoks ette nähtud ravimid, on "bisoprolooli" ette nähtud pikka aega. Soovitav on võtta seda hommikutundidel või söögikordade ajal.
Mis puutub soovitatud annustesse, siis need valitakse individuaalselt sõltuvalt BP väärtustest ja ravimitest, mis on selle ravimiga paralleelselt ette nähtud. Keskmiselt on üksik (aka päevas) annus 5-10 mg, kuid rõhu kerge suurenemise korral saab vähendada 2,5 mg-ni. Maksimaalne annus, mida saab manustada normaalselt toimivate neerudega patsiendile, on 20 mg, kuid ainult stabiilse kõrge BP korral.
Näidatud annuste suurenemine on võimalik ainult arsti loal. Kuid raskete maksa- ja neeruhaiguste korral peetakse 10 mg maksimaalseks lubatavaks annuseks.
Südamepuudulikkuse keeruka ravis vasaku vatsakese düsfunktsiooni taustal, mis enamasti esineb fibroelastoosis, valitakse efektiivne annus, suurendades annust järk-järgult 1,25 mg. Samal ajal alustage madalaima võimaliku annusega (1,25 mg). Annuse suurenemine viiakse läbi 1 nädala intervallidega.
Kui annus ulatub 5 mg, suurendatakse intervalli 28 päevani. 4 nädala pärast suurendatakse annust 2,5 mg. Sellisest intervallist ja normist järgides on see 10 mg, mille patsient peab võtma pikka aega või püsivalt.
Kui see annus on halvasti talutav, vähendatakse see järk-järgult mugavaks annuseks. Ka beeta-blokaatorravist loobumine ei tohiks olla järsk.
Ravimit ei tohiks manustada ravimi aktiivsete ja abiainete, ägeda ja dekompenseeritud südamepuudulikkuse, kardiogeense šoki, 2-3-astmelise antrioventrikulaarse ploki, bradükardia, stabiilse madal vererõhu ja mõne muu südamepatoloogia, sevol-astma, bronšobstruktsiooni, siirdamise korral.
Keerulise ravi väljakirjutamisel tuleb jälgida. Seega ei ole soovitatav kombineerida "bisoprolooli" mõne antiarütmilise ainega (kinidiin, lidokaiin, fenütoiin jne), kaltsiumi antagonistide ja kesksete hüpotensiivsete ravimitega.
Ebameeldivad sümptomid ja häired, mis on võimalikud "bisoprolooliga" ravi ajal: suurenenud väsimus, peavalud, kuumahäälsed, unehäired, rõhu langus ja pearinglus voodist väljatulemisel, kuulmispuudega, GI sümptomid, maksa- ja neeruhäired, vähenenud potents, lihas nõrkus ja krampid. Mõnikord kurdavad patsiendid perifeersete vereringehäirete üle, mis avaldub jäsemete, eriti sõrmede ja varvaste temperatuuri või tuimus vähenemisena.
Bronhopulmonaarse süsteemi, neerude, maksa, suhkurtõve samaaegsete haiguste korral on kahjulike mõjude oht suurem, mis näitab haiguse süvenemist.
"Digoksiin" on populaarne eelarve südame glükosiid, mis põhineb Foxglove'i tehasel, mis antakse rangelt arsti väljakirjutamisele (tablettides) ja mida tuleks kasutada tema järelevalve all. Süstimisravi viiakse läbi haiglatingimustes CHD ja CHF ägenemise korral, tablette määratakse alaliselt minimaalselt efektiivsetes annustes, kuna ravimil on toksiline ja ravimitaoline toime.
Terapeutiline efekt on müokardi kontraktsioonide tugevuse ja amplituudi muutmine (annab südame energiat, toetab seda isheemia tingimustes). Ravimil on ka vasodilatatiivne (vähendab ummikuid) ja mõningaid diureetilisi toimeid, mis aitab leevendada turset ja vähendada hingamispuudulikkuse tugevust, mis avaldub hingeldusena.
"Digoksiini" ja muude südame glükosiidide oht on see, et üledoosi korral võivad nad põhjustada südame rütmihäireid, mis on põhjustatud müokardi suurenenud erutuvusest.
CHD ägenemisel manustatakse ravimit süstidena, valides individuaalse annuse, võttes arvesse patsiendi seisundi ja vanuse raskust. Kui seisund stabiliseerub, lülitatakse ravim tablettidele.
Tavaliselt on ravimi standardne üksik annus 0,25 mg. Manustamise sagedus võib erineda 1 kuni 5 korda päevas võrdsete intervallidega. CHF ägedas etapis võib päevane annus ulatuda 1,25 mg-ni, kui seisund stabiliseerub püsivalt, on vajalik hooldusdoosi 0,25 (vähem 0,5) mg päevas.
Lastele ravimi väljakirjutamisel võetakse arvesse patsiendi kaalu. Tõhus ja ohutu annus arvutatakse 0,05–0,08 mg kehakaalu kohta. Kuid ravimit ei manustata pidevalt, vaid 1-7 päeva.
Südameglükosiidi annust peaks arst välja kirjutama, võttes arvesse patsiendi seisundit ja vanust. Sel juhul on väga ohtlik kohandada annuseid omal käel või võtta samal ajal 2 ravimit.
"Digoksiini" ei ole ette nähtud ebastabiilse stenokardia-pektoris, südame rütmihäirete, südame AV-plokiga 2-3 kraadi, südame tamponaadi, ADAMS-Stokes-Morgaani sündroomi, isoleeritud bicuspid-klapi stenoos ja aordi stenoos, Wolff-Parkins-White-WHITE, WOLFF-PARKINS, WOLFF-PARKINS, WOLFF-PARKINS, nimega AROTIC STEnoos, WOLFF-PARKINS, WOLFF-PARKINS, WOLFF-PARKINS, nimega Endo, peri- ja müokardiit, rindkere aordi aneurüsm, hüperkaltseemia, hüpokaleemia ja mõned muud patoloogiad. Vastunäidustuste loetelu on üsna suur ja sisaldab mitme ilminguga sündroome, seega saab selle ravimi kasutamise võimaluse teha ainult spetsialist.
Digoksiinil on ka kõrvaltoimed. Nende hulka kuuluvad südame rütmihäired (valesti valitud annuse ja üledoosi tagajärjel), igmendi halvenemine, iiveldus (sageli oksendamisega), väljaheitehäired, tugev nõrkus ja kõrge väsimus, peavalu, silmad "kärbsed", vähenenud trombotsüütide arvu ja verega tekkivate häirete korral. Kõige sagedamini seostatakse nende ja muude sümptomite ilmnemist ravimi suurte annuste võtmisega, harvemini pikaajalise raviga.
"Spironolaktoon" viitab mineraalkortikoidi antagonistidele. Sellel on diureetiline toime, soodustades naatriumi, kloori ja vee eritumist, kuid säilitades kaaliumi, mis on vajalik südame normaalseks toimimiseks, kuna selle juhtiv funktsioon põhineb peamiselt sellel elemendil. Aitab turset leevendada. Kasutatakse aabina südame paispuudulikkuse korral.
Ravimit manustatakse sõltuvalt haiguse faasist. Ägeda ägenemise korral võib ravimi manustada süstidena ja tablettides annuses 50–100 mg päevas. Kui tingimus on stabiliseeritud, on pikka aega ette nähtud hooldusdoos 25-50 mg. Kui kaaliumi ja naatriumi tasakaal on häiritud esimese redutseerimise suunas, saab annust suurendada, kuni tuvastatakse mikroelementide normaalne kontsentratsioon.
Pediaatikas põhineb efektiivse annuse arvutamine patsiendi kehakaalu iga kilogrammi suhtel 1-3 mg spironolaktooni.
Nagu näeme, on ka siin soovitatud annuse valik individualiseeritud, samuti paljude teiste kardioloogias kasutatavate ravimite retseptide osas.
Vastunäidustused diureetikumide kasutamisele võivad olla järgmised: liigne kaalium või madal naatriumi tase kehas, urineerimise puudumisega seotud patoloogia (anuria), raske neerufunktsiooniga raske neeruhaigus. Ravimit ei kirjutata välja nii rasedatele kui ka õendus emadele, samuti neile, kellel on ravimi komponentide suhtes sallimatus.
Ravimi kasutamise ettevaatust tuleks täheldada AV südameplokiga patsientidel (võimalik ägenemine), liigne kaltsium (hüperkaltseemia), metaboolne atsidoos, suhkruhaigused, menstruaalhäired, maksahaigus.
Ravimi võtmine võib põhjustada peavalusid, uimasust, tasakaaluhäireid ja liikumiste koordineerimist (ataksia), meeste piimanäärmete laienemist (günekomastia) ja halvenenud tugevust, menstruatsioonimustrite muutusi, hääl- ja liigset juuste langust, neemede, epigastriliste valu ja gi-didernide. Nahk ja allergilised reaktsioonid on võimalikud.
Tavaliselt täheldatakse kahjulikke sümptomeid, kui vajalik annus ületatakse. Turse võib tekkida ebapiisava annuse korral.
"Magnicor" - ravim, mis hoiab ära verehüüvete moodustumise, mis põhineb atsetüülsalitsüülhappel ja magneesiumhüdroksiidil. Üks südamepuudulikkuse jaoks ette nähtud antitrombootilise ravi tõhusaid vahendeid. Sellel on valuvaigistav, põletikuvastane, antiagregantne toime, mõjutab hingamisfunktsiooni. Magneesiumhüdroksiid vähendab atsetüülsalitsüülhappe negatiivset toimet ka seedetrakti limaskestale.
Endomüokardi fibroelastoosi korral on ravim välja kirjutatud profülaktilistel eesmärkidel, seega on minimaalne efektiivne annus 75 mg, mis vastab 1 tabletile. Südame isheemia korral, mis on tingitud tromboosist ja järgnevast koronaarse valendiku ahenemisest, on algne annus 2 tabletti ja hooldusdoos vastab profülaktilisele annusele.
Soovitatavate annuste ületamine suurendab märkimisväärselt verejooksu riski, mida on keeruline peatada.
Täiskasvanud patsientide annused on näidustatud asjaolust, et ravim sisaldab atsetüülsalitsüülhapet, mille manustamisel alla 15-aastased võivad olla tõsised tagajärjed.
Ravimit ei manustata pediaatrilise ja noore noorukieaga patsientidele, kui atsetüülsalitsüülhappe ja muude ravimi komponentide, "aspiriini" astma (anamneesis), erosiivse gastriidi ägeda, peptilise haavatud südame-, hemorrraagilise diateesi, raskuste languse korral.
Raseduse ajal on "magncor" ette nähtud ainult siis, kui see on hädavajalik ja ainult 1-2 trimestril, võttes arvesse loote ja raseduse võimalikku negatiivset mõju. Raseduse 3. trimestril on selline ravi ebasoovitav, kuna see aitab kaasa emaka kontraktiilsuse (pikaajaline sünnitus) vähenemisele ja võib põhjustada tugevat verejooksu. Loote võib kannatada kopsu hüpertensiooni ja neerufunktsiooni häirete all.
Ravimi kõrvaltoimed hõlmavad sümptomeid seedetrakti küljel (düspepsia, epigastriline ja kõhuvalu, teatav mao verejooksu oht rauavaeguse aneemia tekkega). Ninaverejooks, igemete verejooks ja uriinisüsteemi elundid on võimalikud ravimite manustamise taustal,
Üleannustamise korral on võimalik pearinglus, minestamine, kõrvus helisemine. Allergilised reaktsioonid pole haruldased, eriti salitsülaatide ülitundlikkuse taustal. Kuid anafülaksia ja hingamispuudulikkus on haruldased kõrvaltoimed.
Ravimite valik keerulisest ravist ja soovitatud annustest tuleks rangelt individualiseerida. Rasedate, põetavate emade, laste ja eakate patsientide ravis tuleks kasutada erilist ettevaatust.
Rahvaravi ja homöopaatia
Südame fibroelastoos on tõsine ja raske haigus, millel on iseloomulik progressiivne kulg ning praktiliselt puudub taastumisvõimalus. On selge, et sellise haiguse tõhus ravi rahva abinõudega on võimatu. Rahvameditsiini retsepte, mis vähendatakse peamiselt ravimtaimede ravile, saab kasutada ainult abivahendina ja ainult arsti loal, et mitte raskendada niigi halba prognoosi.
Homöopaatiliste abinõude osas pole nende kasutamine keelatud ja see võib olla osa südamepuudulikkuse keerukast kohtlemisest. Kuid sel juhul ei puuduta see mitte niivõrd ravi, mitte CHF-i progresseerumise ennetamist.
Ravimid peaks välja kirjutama kogenud homöopaat ja küsimused nende keerukasse teraapiasse kaasamise võimaluse kohta on rasestuva arsti pädevus.
Millised homöopaatilised abinõud aitavad edasi lükata südamepuudulikkuse progresseerumist fibroelastoosis? Ägeda südamepuudulikkuse korral pöörduvad homöopaadid järgmiste abinõude poole: Arsenicum album, Antimonium tartaricum, Carbo Vegevebilis, Acidsumum oxalicum. Vaatamata näidustuste sarnasusele tõhusate ravimite arstide valimisel tuginevad tsüanoosi (selle kraad ja levimus) kujul isheemia välistele ilmingutele ning valu sündroomi olemusele.
CCN-is võib säilitusravi hõlmata: lahees ja nayu, lycopus (südame suurendamise algfaasis), Laurocerazus (hingelduse korral puhkeasendis), latrodectus mactanid (klapi patoloogiate jaoks), viirpuu ettevalmistused (eriti kasulikud endomüokardilistel kahjustustel).
PALPITATSIOONIDE korral võib sümptomaatilise ravi korral välja kirjutada: SPIGELIA, GLONOINUM (tahhükardia jaoks), Aurum Metallicum (hüpertensiooni jaoks).
Grindeliat, spongiat ja lahegisid saab kasutada õhupuuduse raskuse vähendamiseks. Südamevalude kontrollimiseks võib ette kirjutada: kaktus, cereus, naja, cuprum, et leevendada sellel taustal ärevust - akonitum. Südame astma arengus on näidatud: Digitalis, Laurocerazus, Lycopus.
Ärahoidmine
Südame ja kopsude omandatud fibroelastoosi ennetamine seisneb nakkuslike ja põletikuliste haiguste ennetamine ja õigeaegne ravi, eriti kui tegemist on elutähtsate elundite mõjutamisega. Selle aluseks oleva haiguse tõhus ravi aitab vältida ohtlikke tagajärgi, mis on täpselt see, mis fibroelastoos on. See on suurepärane põhjus oma tervise ja järgmiste põlvkondade tervise, nn töö tervisliku tuleviku ja pikaealisuse heaks.
Prognoos
Südame- ja kopsufibroelastoosi sidekoe muutusi peetakse pöördumatuteks. Ehkki mõned pikaajalise raviga ravimid võivad endokardi paksust pisut vähendada, ei taga need ravi. Kuigi seisund ei ole alati saatuslik, on prognoos siiski suhteliselt ebasoodne. 4-aastane ellujäämismäär on 77%. [14]
Nagu me juba mainitud, on halvim prognoos kaasasündinud südame fibroelastoosis, kus südamepuudulikkuse ilmingud on lapse elu esimestel nädalatel ja kuudel juba nähtavad. Ainult südame siirdamine võib päästa lapse, mis iseenesest on nii varajasel perioodil riskantne operatsioon ja seda tuleks teha enne 2-aastast vanust. Sellised lapsed tavaliselt enam ei ela.
Muud operatsioonid saavad vältida ainult lapse varajast surma (ja mitte alati), kuid ei saa last südamepuudulikkust täielikult ravida. Surm toimub dekompensatsiooni ja hingamispuudulikkusega.
Kopsufibroelastoosi prognoos sõltub haiguse käigust. Sümptomite välkkiire arengu korral on võimalused äärmiselt madalad. Kui haigus progresseerub järk-järgult, võib patsient elada umbes 10-20 aastat, kuni kopsude alveoolide muutuste tõttu hingamispuudulikkuse ilmnemine.
Ennetavate meetmete järgimisega saab vältida palju keerukaid patoloogiaid. Südame fibroelastoosi korral võivad peamiselt mõjutada need tegurid, mis mõjutavad loote südame ja vereringesüsteemi arengut (välja arvatud pärilik eelsoodumus ja mutatsioonid, mille enne arstid on jõutud). Kui neid ei suudetud vältida, aitab varane diagnoosimine tuvastada patoloogia etapis, kui raseduse lõpetamine on võimalik, mida sellises olukorras peetakse inimlikuks.

