Põlve hemartroos.
Viimati vaadatud: 07.06.2024

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Lihas-skeleti süsteemi liigeseosadel on hästi arenenud veresoonte võrk ja need on hästi veres. Seetõttu võivad teatud vigastused, näiteks trauma, põhjustada verejooksu ja veri võib liigeseõõnsusesse koguneda. Selline asi juhtub siis, kui areneb põlveliigese hemartroos. Põhimõtteliselt võib hemarthroos toimuda mis tahes liigeseõõnsuses, kuid traumapraktikas on kõige sagedamini mõjutatud põlveliigend. [1]
Epidemioloogia
Nimi hemartroos on tuletatud kreeka sõnade haima - veri + arthron - liigese kombinatsioonist. Seda terminit kasutatakse hemorraagia kirjeldamiseks liigeseõõnsusesse. Statistika kohaselt kannatab enamikus nendes olukordades põlveliigend, kuna sellel on keerulisem struktuur, läbib tugevaid koormusi ja seda tarnitakse hargnenud veresoonte võrguga.
Sportlaste seas on hemarthroosi arengu sagedus umbes 90%. Üldise statistika kohaselt kannatab täiskasvanud elanikkond patoloogias 10% -l kõigist lihaskonna süsteemi haigustest.
Selle häire kõige levinumad põhjused - hemartroos - on mis tahes raskusastme vigastused (nihestused, püsimine, luumurrud, kapselaarsed ja ligamentsed vigastused).
Hemofiilia või hemorraagilise sündroomiga patsientidel võib isegi kerge väike trauma põhjustada hemorraagia ilmnemist.
Põlveliigese traumaatilist hemarthroosi diagnoositakse sagedamini 20–49-aastastel meestel ja naistel - 30–59 aastat. Samal ajal on meeste elanikkonna esindajate puhul see määr oluliselt kõrgem.
16-aastaselt ja noorematel oli külgmine patellaarne nihe kõige sagedamini põlve hemarthroosiga seotud struktuurikahjustus nii poistel (39%) kui ka tüdrukutel (43%); Selles vanuserühmas oli külgmise patellari nihestamise aastane esinemissagedus 88 100 000 kohta ja poistel kõrgem (113 100 000 kohta) kui tüdrukutel (62 100 000 kohta). [2]
Põhjused põlveliigese hemartroos.
Kõik kehas olevad vuugid on hästi veres, nii et kui veresooned ja kuded on kahjustatud, tekivad sageli verejooks, põhjustades veri liigeseõõnsuse hemarthroosi.
Kõige etioloogiliselt levinum tegur on trauma või patoloogilised mittetraumaatilised protsessid, näiteks kasvajad, düstroofiline ja degeneratiivsed patoloogiad, infektsioonid jne.
Hemartroosi arengu konkreetseid põhjuseid saab tuvastada järgmiselt:
- Liigeste luupindade luumurd, mis viib vereliigese voolamiseni kahjustatud luu veresooni või kahjustatud kudedest (liigesekapsel, kõhre ja sidemed, menisci);
- Eraldatud pehmete kudede pisar (menisk, kapsl, ligament);
- Meniski resektsiooni kirurgiline sekkumine, artroskoopiline sekkumine ligamentoossele aparaadile (varases operatsioonijärgsel perioodil võib töötavatest kudedest vabaneda verd koos selle kogunemisega liigeseõõnes);
- Degeneratiivse või kasvaja protsessi põhjustatud veresoonte kahjustused;
- Neoplasmid: healoomulised sünoviaalsed hemangioomid, pigmenteerunud villonodulaarne sünoviit või mis tahes pahaloomuline kasvaja, mis tekivad liigeseõõne lähedal või metastaatiliselt. [3], [4]
Põlveliigese posttraumaatiline hemartroos võib tekkida peaaegu iga trauma tagajärjel. Kõige sagedamini on see põlve verevalum, kui sellele langeb harvemini - otsene löök või spordivigastused, millega kaasnevad sidemete pisarad või menisci, artikulaarsed luumurrud.
Mõningast vere akumuleerumist hemartroeas on täheldatud pärast kirurgilist sekkumist - eriti pärast meniski resektsiooni, ristligamendi sulandumist, reieluu kondüülide või sääreluude osteosünteesi.
Hüpovitaminoosiga patsiendid, hemofiilia ja hemorraagiline diatees võivad kannatada hemtrosroosi isegi minimaalse traumaatilise stressi korral.
Põlveliigese hemartroos pärast põlveliigese artroplastikat on suhteliselt haruldane. Trombemboolsed või nakkuslikud tüsistused kirurgilise sekkumise valdkonnas on tavalisemad. [5]
Riskitegurid
Põlveliigesed on sporditegevuse ajal kõige sagedamini kahjustatud: see võib olla hok, jalgpall, korvpall, uisutamine, suusatamine, maadlus. Riskirühma kuuluvad professionaalsed sportlased, kes veedavad palju aega treenides ega ole alati ettevaatlikud.
Talvel muutuvad ebasoodsatest ilmastikuoludest tingitud vigastused ja suusatamine või lumelauaga sõitmine sagedamini. Need spordialad hõlmavad põlveliigestele suurenenud koormust, kuna inimene laskub mäe poole painutatud jalgadele, mis ei ole lihas-skeleti süsteemi loomulik positsioon. Sellistel spordialadel on oluline meeles pidada spetsiaalsete kaitseseadmete kasutamist ja põlveliigeste koormust juhtida.
Muud hemarthroosi riskifaktorid hõlmavad järgmist:
- Liiklusõnnetused;
- Hüpovitaminoos C;
- Hemofiilia;
- Hemorraagiline diatees;
- Lapsepõlv ja vanadus;
- Kirurgilised sekkumised liigese piirkonnale.
Pathogenesis
Põlv on üks inimese lihas-skeleti süsteemi suurimaid ja keerukamaid liigeseid. See tagab alajäseme paindumise ja laiendamise, samuti selle liikuvuse eri suundades, toetab motoorset koordinatsiooni ja korrektset kehaasendit.
Põlve rikkalik vereringesüsteem toidab põlveliigese kõrval külgnevaid lihaseid ja kudesid ning osaleb liigese enda moodustumises, nimelt menisci, kõhre ja sidemetega. Siiski selgub, et suure veresoonte võrgu olemasolu muutub peamiseks teguriks Peri ja intra-artikulaarsete traumaatiliste vigastuste tõttu hemartroosi moodustumisel.
Põlvepiirkonnas lokaliseeritud põhilised veresooned asuvad mööda tagumist pinda - põlve all. Sel juhul nimetavad anatoomid nii venoosseid kui ka arteriaalseid anumaid kui "hamstringi anumaid". Arter viib südamest veri alla alajäseme perifeersesse osa ja seejärel veen selle südamesse tagasi. Lisaks põhianumatele on põlvepiirkonnas palju väiksema kaliibriga harusid, mille vahel on arvukalt anastomoose. Võimas vere võrk pakub toitu põlveliigese kõrval olevate lihaste ja muude koestruktuuride jaoks. Vere tarnitakse menisci, kõhre, ligamentoosse aparaati. Samal ajal suurendavad lähedased ja artikulaarsed vigastused hemartroosi riski märkimisväärselt. [6]
Sümptomid põlveliigese hemartroos.
Sümptomatoloogia põlveliigese hemartroosiga on erinev, sõltuvalt patoloogia astmest.
- 1. klassi iseloomustab liigeseõõnsusesse kogunenud väike maht (mitte rohkem kui 15 ml). Ohver näitab valu esinemist põlves, aksiaalse koormuse suurenemisega. Väliselt on põlveliigese piirkond muutumatu, kui vedeliku olemasolu ei tuvastata. Pärast sümptomite võrdlemist traumade esinemise korral diagnoositakse ultraheliuuringu käigus otseselt hemarthroos.
- 2. astme iseloomustab õõnsuses 15–100 ml vere kogunemine. Väliselt suureneb põlveliigese maht. "Patella" sümptom määratakse kindlaks, kui surudes patella piirkonda viib selle "uppumise" lähedalasuvate kudede seas, mis on vedeliku kogunemise tõttu lahti. Patsient näitab laskevalude esinemist põlves koos koormuse ja motoorse aktiivsuse intensiivistumisega. Liikumine on enamikul juhtudel piiratud.
- 3. astet iseloomustab enam kui 100 ml vere kogunemine. Põlvepiirkonna maht suureneb silmnähtavalt, muutub värviliste veresoonte kokkusurumise tõttu. Patsient räägib tugevast krampimisest, suutmatusest liikuda. Laadimisel täheldatakse teravat valulikkust.
Väikese hemorraagia korral hemartroosi kujul, sümptomatoloogia ei väljendata, patoloogia tunnused tasandatakse.
Meniski pisara või oluliste pehmete kudede kahjustuste korral tuvastatakse väliselt sellised sümptomid nagu liigese visuaalne laienemine. Patsient märgib valusa sensatsiooni ilmnemist liigesekotis.
Tõsise hemartroosi peamine märk muutub kõikumiseks: põlvepiirkonnale vajutamise protsessis märgitakse reageerimise vedru. Muud iseloomulikud sümptomid hõlmavad:
- Articular valu pildistamine;
- Põlve suuruse ja konfiguratsiooni muutus (ümarus, valitseb sfäärilisus);
- Suutmatus jalga põlve juures täielikult sirutada;
- Raske hemorraagia (hemarthroos) korral - "ujuva" patella tunne (põlvekapi pigistamisel tundub, et see "hõljub" kõrgemale ja põlve koputamisel on omapärased šokid).
Kohalik staatus põlveliigese hemarthroosis
Parempoolse, vasaku põlveliigese hemartroos avaldub järgmiste omaduste abil:
- Põlve on suurenenud maht;
- Kontuurid on silutud;
- Seal on mõõdukas valulikkus;
- Kahe käega pöidlad patella piirkonnale surumine viib kipituseni (patella hääletamine);
- Liigese paindumine on piiratud;
- Seal on kleepuv kannasümptom.
Esimese astme hemartroosi korral täheldatakse kerget turset, kipitumist, kohalikku temperatuuri tõusu.
2. astme hemarthroos näitab turset, valu ja lokaliseeritud palavikku.
Põlveliigese ligamendi rebenemine koos 3. astme hemartroesiga avaldub turse, raske valu, liikumise piiramisega.
Põlveliigese hemartroos lapsel
Põlveliigese hemorraagiaga patoloogilist protsessi - hemartroosi - lapseeas võib provotseerida nii trauma kui ka hemorraagiliste hemostasiopaatiate (hemorraagiline diatees, hemorraagiline sündroom). Spontaanseid liigese hemorraagiat täheldatakse raske hemofiiliaga lastel. Sageli on motoorse tegevuse või sporditegevuse käigus saadud patella, meniski pisarate, sidemete või luumurru nihestused. Harvem on Hemartroos C-vitamiini avitaminoosi tagajärg.
Lapsepõlves patoroosi patoloogia peamised sümptomid on muutumatud: põlves on valu, turse, tursetunne ja liikumise piiramine. Ainult arst saab luua täpse diagnoosi. Seetõttu ei ole vaja ajaliselt edasi lükata, vaid on oluline minna traumakeskusesse õigel ajal ja teostada radiograafiat.
Kui lapsel on geneetilise, kaasasündinud või omandatud kahjustuste tõttu trombotsüütide, veresoonte seinte või hüübimismehhanismi tõttu hemostaasisüsteemi haigusi, tuleks laps registreerida spetsialisti juures. Oluline on arsti võimalikult kiiresti teavitada tuvastatud patoloogilistest sümptomitest. HEMartroosi ravi selles olukorras on individualiseeritud, verepildi pidev jälgimine.
Tüsistused ja tagajärjed
Kui töötlemata, läbib akumuleerunud veri õõnsuses lüüsi, valgu hüübimise protsessi, mis viib verevedeliku muutmiseni plasmast eralduvate elastsete trombideks. Seejärel võib tekkida trombide lupjumine (kõvenemine), muutes põlveliigeses liikumise palju keerukamaks.
Lüüs võib põhjustada intraartikulaarsete degeneratiivsete häirete tekkimist: kõhre, liigesekapsel, sidemetes esinevad patoloogilised muutused. Selle tulemusel kuluvad liigesestruktuurid kiiresti, motoorse aktiivsuse on tugevalt piiratud ning tekkida võib artriit ja osteoartriit.
Lisaks hemartroosi komplikatsioonidele ortopeedilisel küljel tekib sageli põlveliigese aseptiline põletikuline reaktsioon. Avatud traumaatilise vigastuse, nakkuse hematogeense tungimise liigeseõõnsusesse, ignoreerides ASEPSI ja antisepsise reegleid kirurgilise sekkumise ajal, võib tekkida mädane põletik. Veritud veri muutub paljude patogeensete organismide jaoks ideaalseks keskkonnaks: ravi edasi lükatakse ja muutub keerukamaks.
Tüsistuste vältimiseks on oluline konsulteerida arstiga - traumatoloog, kirurg, ortopeedi. Ärge proovige ravida põlveliigese hemarthroosi ise: patoloogiat ei saa ravida rahvameetoditega, mis enamikul juhtudel saab olukorda ainult süvendada.
Diagnostika põlveliigese hemartroos.
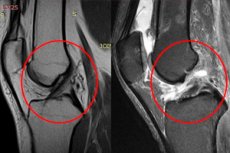
Põlveliigese hemartroosi diagnoosimine põhineb tüüpilistel kliinilistel sümptomitel, välistel ilmingutel, samuti funktsionaalsete testide tulemuste (sümptom "" Patella "sümptom). Kogunenud vere mahu hindamiseks viiakse läbi ultraheliuuring. Patsientidel, kellel on luumurrud, meniski pisarad, ligamentoosse aparaadi vigastused, on näidatud põlveliigese röntgenikiirgus, magnetresonantstomograafia, kompuutertomograafia.
Füüsilisel läbivaatusel võib märgata alajäseme sundpositsiooni, periosteaalse ödeemi, ümbritsevate kudede hematoomi põlvepiirkonnas.
Põlvevalu võib olla tujukalt tuvastatud. Valu kipub aksiaalse koormuse ja motoorse aktiivsuse ajal suurenema.
Vere ja uriini laboratoorsed testid näitavad patoloogiliste muutuste puudumist. Kõige sagedamini välja kirjutatud:
- Üldine vereanalüüs. Kui leukotsütoos on märgitud, näitab see nakkuse kiindumuse tõttu põletikulise reaktsiooni tekkimist. Kõrge COE näitab väljendunud põletiku esinemist. Hemoglobiini ja erütrotsüütide indeksite vähenenud tase trombotsüütide taseme tõusu taustal - märk rauavaeguse aneemia arengust.
- Homöostaasi hindamine, koagulogramm (vere hüübimisvõime määramiseks).
Instrumentaaldiagnostikat tähistavad sellised uuringud:
- .
- Ultraheliuuring (näitab vedeliku olemasolu märke, kapsli ja sidemete kahjustusi, kõõlus).
- Magnetresonantstomograafia (paljastab ligament-kapselaarse aparaadi ja kõõluste kahjustuste mustri). [7]
Põlveliigese punktsioon hemarthroosi korral kannab nii diagnostilist kui ka terapeutilist koormust: protseduuri ajal eemaldatakse akumuleerunud veri, mis saadetakse uurimiseks. Samal ajal süstitakse narkolahendused liigeseõõnsusesse või viiakse läbi antiseptiline õõnsus. Punktsioon võimaldab teil selgitada mõnda diagnostilist punkti, kõrvaldada valu sündroomi, peatada põletikulise reaktsiooni tekk. Protseduur viiakse läbi polükliinilistes tingimustes, kasutades kohalikku anesteesiat. Pärast valmimist rakendab kirurg survesideme. Teatud aja möödudes tehakse punktsioon uuesti. Ravi võib kesta mitu nädalat, sõltuvalt patoloogia astmest ja raskusastmest. [8], [9]
Diferentseeritud diagnoos
Diferentsiaaldiagnoos tehakse vastavalt kliinilisele ja radioloogilisele pildile:
Patoloogia |
Diferentseerumise alus |
Diagnoosimine |
Suletud põlvevigastus |
Anamnestiline teave, mis täpsustab vigastust. |
Röntgenikiirgus, MRI näitab sekundaarset pehmete kudede vigastust. Laiendatud liigesevahe, kapsli ja sidemete nähtav kahjustus, kõõlus. |
Reaktiivse artriidi äge faas |
Jäikuse kaebused, jäikus raske turse ja vedeliku kogunemise tõttu. Aktiivne ja passiivne liikuvus on tugevalt piiratud. |
Röntgenikiirgus, MRI näitab sünoviaalkudede ja ristide ligamentide, kõhre hävitamise jämedat degeneratsiooni. Võib esineda osteiiti, osteomüeliit. |
Põlve tuberkuloosi äge faas |
Primaarse tuberkuloosi fookus, positiivne mantouxi reaktsioon, motoorse piirang. |
Radiograafil, MRI - liigesepindade hävitavad polümorfsed muutused. |
Kellega ühendust võtta?
Ravi põlveliigese hemartroos.
Põlveliigese hemartroosi ravi omadused sõltuvad patoloogilise protsessi astmest ja selle rikkumise algpõhjusest.
1. aste ei vaja spetsiifilist ravi ja akumuleerunud vere eemaldamist pole vaja. Kogunemine taandub mitme päeva jooksul. Terapeutilisi meetmeid saab suunata ainult patoloogia põhjuse kõrvaldamisele ja korrigeerimisele.
2 ja 3 hemartroroosi aste vajavad liigese punktsiooni - vere eemaldamist õõnsusest punktsiooni abil (nõel). Pärast punktsiooni rakendab arst aseptilise rõhukastme ja põlv ise on fikseeritud ortopeedilise ortoosi või krohvi sidumisega. Külm kantakse kahjustatud piirkonnale ja mõne päeva pärast uuritakse põlve uuesti ja vajadusel korratakse punktsiooni.
Täiendavad terapeutilised manipulatsioonid on ette nähtud sõltuvalt patoloogilisest protsessist, mis tekitas hemartroosi.
Valu leevendamiseks kasutatakse analgeetikume, kuid nende kasutamise peab kiitma rasett arst. Mis tahes atsetüülsalitsüülhapet sisaldavad ravimid on vastunäidustatud, kuna verejooksu süvenemise oht on tingitud muutunud trombotsüütide funktsioonist.
Tugevalt tugevat valuvaigistit (eriti narkootilisi analgeetikume) kasutatakse ainult raske valu ja raske taluvuse korral. Suukaudsed hormonaalsed ained on ette nähtud hemorraagiaga seotud põletikulise protsessi pärssimiseks (kõige tavalisem ravim on prednisoloon, mida kasutatakse massiga 1-2 mg/kg 3-4 päeva jooksul).
Mittesteroidsed põletikuvastased ravimid ei ole eriti efektiivsed ägeda põletikulise protsessi kõrvaldamisel hemarthroosi korral. Nende negatiivne omadus on trombotsüütide funktsiooni pärssimine ja suurenenud verejooksu tõenäosus. Sellegipoolest aitab nende mõistlik kasutamine artriitilist valu leevendada.
Keerulistes olukordades on vajalik kirurgiline sekkumine. [10]
Immobiliseerumine põlveliigese hemartroosis
Põlvevigastuste ja hemartroosi jaoks kasutatakse sügavaid, pikki või lühikese kipsiga valameid. Sagedamini kasutatakse lühikest versiooni, mis sobib meniski vigastusteks ja risti- ja tagatise sidemete osalisteks vigastusteks. Valamist kantakse reie ülemisest kolmandikust sääreluu alumise kolmandikuni - see tähendab pahkluu alumiste servadeni. Rakendus algab tagumise krohvi valamise moodustumisega. Pärast pehmete kudede turse vaibumist muundatakse side ümmarguseks krohvi valamiseks.
Siduri kasutamise sobivus on sageli vaidlustatud. Näiteks väldivad mõned traumakirurgid lühikese krohvide kasutamist, kuna see ei suuda tagada põlveliigese täielikku liikumatust ning pahkluu piirkonnas tekivad sageli ummikud ja pealiskaudsed nahavigastused.
Kogu vigastatud jalga katteks on pikk krohvivalamine, välja arvatud vaagnavöö.
Immobiliseerimine viiakse läbi 10 päeva kuni 10 nädalat, sõltuvalt näidustusest.
Kirurgiline ravi
Põlveliigese vigastuste ja haiguste diagnoosimiseks ja raviks on üks levinumaid ja kaasaegseid kirurgilisi meetodeid artroskoopia. See on minimaalselt invasiivne operatsioon, mis toimub mõne naha torke kaudu: patsient saab järgmisel päeval kõndida.
Operatsioon on asjakohane meniski pisarate ja muude meniski vigastuste, põlveliigese rebenemise, sünoviaalmembraani põletiku, kõhre patoloogia korral. Sageli kasutatakse artroskoopiat ka mõne diagnostilise punkti selgitamiseks - häguste sümptomite või konservatiivse ravi ebaefektiivsuse korral.
Artroskoopia teostatakse spetsiaalse seadme, mida nimetatakse artroskoobiks. See on õõnes toru, mille läbimõõt on 4 mm: selle lõppsegmendil on spetsiaalne optika ja valgustus. Seade on ühendatud videokaameraga, mis võimaldab teil kuvada pildi monitori ekraanil.
Artroskoobi liigesesse sisestamiseks tehakse väike sisselõige umbes 6 mm. Kirurgiliste instrumentide sisestamiseks võib olla vajalik täiendavad sisselõiked (1, harva 2).
Enamikul artroskoopia juhtudel kasutatakse seljaaju anesteesiat. Operatsioon ise kestab umbes pool tundi, mõnikord kauem (näiteks kui on vaja meniski õmblemist). Sageli lastakse patsiendil jalale toetuda juba 12 tundi pärast sekkumist. Mõnikord võib olla vajalik ortoosi. Üldiselt suureneb koormus järk-järgult kuu jooksul. Taastusravi skeem määratakse individuaalselt.
Raviaja raam
Enamikul traumaatilise põlve hemartroroosiga patsientidel taastatakse liigese funktsioon piisava raviga 3-4 nädala jooksul. Sel juhul ei pruugi väike hemartroos nõuda pikemat immobiliseerimist: soovitatav on kasutada elastseid sidemeid, kilde või toetavaid kasteid. Samuti on näidatud külma (jää) kasutamine.
Pikaajaline puhkus, voodipuhkusele vastavus on vajalik tingimus häire ägedate märkide kõrvaldamiseks. Kuid puhkeperioodi ei tohiks pikka aega pikendada, kuna motoorsete piirangute ja lihaste atroofia moodustumise oht suureneb. Selle vältimiseks tuleks põlve taastamisprotseduure alustada nii kiiresti kui võimalik: esimeses etapis on eelistatav isomeetrilisi harjutusi harjutada. Pärast ägedate sümptomite kõrvaldamist lubatakse sellel alustada harjutusi, mille motoorse amplituudi järk-järgult suureneb. Konkreetse rehabilitatsioonifaasi alguse ajastus on kokku leppinud osaleva arstiga.
Taastumine ja rehabilitatsioon
Pärast sideme või krohvivalu eemaldamist on rehabilitatsiooniravi kohustuslik. Patsientidele näidatakse füsioteraapia kulgu: šok-laineravi peetakse eriti kasulikuks - kaasaegne meetod, mis põhineb šoki (akustiliste) võnkumiste mõjul. Kudede ees on laineenergia vabanemine, millele tänu vajalikule bioloogilisele toimele: valu väheneb, põletik väheneb, taastab põlveliigese liikuvuse, kiirendab regeneratiivseid reaktsioone, parandab mikrotsirkulatsiooni. Iga teine patsient märgib paranemist pärast esimest ravi seanssi. Arvesse võetakse lööklaineteravi vastunäidustusi:
- Kasvajad protseduuri piirkonnas;
- Vaskulaarne tromboos, sõltumata selle lokaliseerimisest;
- Ägedad infektsioonid;
- Haigused, millega kaasnevad verehüübimise häired;
- Raseduse ajal;
- Arütmiad;
- Dermatoloogilised patoloogiad protseduuri piirkonnas.
Lisaks määrake terapeutilise treeningu kursus - et taastada liigese bursas piisav liikuvus.
Rehabilitatsiooniperioodi kestus on individuaalne ja sõltub hemorraagia astmest, selle põhjustest, samuti meditsiinilise abi otsimise ajakohasest.
Ärahoidmine
Aktiivne sport, vigastused ja muud pinged mõjutavad kahjulikult kõigi liigeste ja eriti põlvede seisundit. Traumaatiliste vigastuste vältimiseks koos hemarthroosi edasise arenguga on oluline järgida lihtsaid reegleid, mis tähistavad selliste probleemide ennetamist.
Muidugi, enamikul juhtudel juhtuvad vigastused äkki ja keegi pole nende suhtes immuunne. Sportlaste jaoks on aga oluline reegel see, et peaksite alati konsulteerima spordiarstiga, kes tuvastab erinevates lihasrühmades "nõrkused", hindama keha üldist seisundit ja nõustama, kuidas võimalikke probleeme vältida.
Mida saab teha tõenäoliste riskide leevendamiseks?
- Te ei tohiks treeningut alustada, kui esmalt soojeneks ja lihaseid soojeneks.
- Kui tunnete end väga väsinuna, on oluline teha paus või lõpetada treening, kuna pingelised lihased ja liigesed on vastuvõtlikumad igasugustele vigastustele.
- Intensiivsed sporditegevused nõuavad piisavat toitainete ja vitamiinide tarbimist kehasse. Seetõttu peaks dieet olema võimalikult täielik ja tasakaalus ning vajadusel tuleks võtta täiendavaid vitamiini- ja mineraalide preparaate.
- Ja spordi ajal ja muudes olukordades peaksite kandma kõige mugavamaid kingi, mis sobiksid kvaliteetsetest materjalidest.
Kui vigastus toimub, peaksite kohe spetsialisti külastama. Visiidiga ei tasu edasi lükata, kuna häire võib keeruliseks muuta ja põlveliigese väike hemartroos kujuneb tõsisemaks probleemiks.
Prognoos
Kui veresisene vere kogunemine on liigne, suureneb vereringehäirete oht. See võib põhjustada valulike düstroofiliste häirete moodustumist, nagu ka tõelise degeneratiivse artroosi korral. Sellise komplikatsiooni tekkimise riskid suurenevad, kui põlveliigese hemartroos ilmneb korduvalt. Seetõttu tasub olla tähelepanelik oma tervise suhtes ja vältida hematroosi patoloogia ilmumist.
Lisaks on veresisese vere akumuleerumise tõttu hemoglobiini ja plasmaelementide loomulik lagunemine: need elavad kapsli ja hüaliini kõhre külge, mis mõjutab põlveliigese struktuuri kahjulikult, halvendab elastsust.
Ravimata kudede korral akumuleerivad kuded hemosideriini, pigmenteerunud ainet, mis moodustub vererakkude lagunemisel. See põhjustab fookushävitamist järkjärgulise kõhrekahjustusega. Samal ajal areneb hävitav artroos: patsient kaotab põlveliikumise võime, seal on jäikus ja pidev valu sündroom. Hemartroos võib veelgi muutuda koksartroosiks.
Prognoos halveneb ka siis, kui sünoviit areneb - sünoviaalmembraani mõjutav põletikuline reaktsioon. Kui probleemi õigel ajal ei ravita, areneb mädane artriit, mis nõuab intensiivset antibiootikumiravi.
Enamikul juhtudel, kui arstiabi otsitakse õigeaegselt, võib prognoosi pidada soodsaks. Täielikku taastumist märgitakse mitme nädala või kuu jooksul.
Armee
Pole ühtegi vastust küsimusele, kas põlve hemarthroosiga patsiendid saavad sõjaväeteenistust teha. Võimalik on edasilükkamine või erand sõjaväeteenistusest:
- Tõsise põlvefunktsiooni korral;
- Püsivas kontraktis, millel on raske motoorne piirang;
- Kui jäseme telg on tugevalt deformeerunud;
- Kunstliku põlveliigese juuresolekul;
- Patellaarse ebastabiilsuse korral sagedase nihestusega, teise või kolmanda astme põlveliigese ebastabiilsus.
Sõjateenistuse vastuvõtmist takistava patoloogia olemasolu tuleb kinnitada sagedaste arsti külastuste ja statsionaarse ravi episoodidega, mida sertifitseerivad radiograafid (ultraheli, MRI).
Pärast edukat kirurgilist sekkumist peaks olema aruanne edasilükkamise kohta, mis võimaliku vabastusega moodustumisest, füüsilisest väljaõppest.
Pärast ajateenistuse meditsiinilise ja sõjalise teadmise spetsialist määrab teenistus-, abikõlblikkuse täpsed võimalused pärast ajakirja haigusloo ja üldise olukorra hoolikat uurimist. Põlveliigese enda hemarthroosil ei ole teatud abikõlblikkuse kategooriat: küsimus otsustatakse individuaalselt.

