Krooniline odontogeenne osteomüeliit
Viimati vaadatud: 07.06.2024

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Keerulise ägeda osteomüeliidi tagajärg võib muutuda krooniliseks odontogeenseks osteomüeliitiks - raskeks hambapatoloogiaks, mis kulgeb mädase põletikulise reaktsiooni ja mädaste masside akumuleerumisega luukoe õõnsustes. Mõjutab luu, luuüdi ja ümbritsevaid pehmeid kudesid keha varasema sensibiliseerimise taustal. Haigusel on muidugi erinevad variandid, selle diagnostilised ja terapeutilised tunnused. [1]
Epidemioloogia
Lapsepõlves põhjustavad kroonilise odontogeense osteomüeliidi peamiselt kohustuslikud-anaeroobsed ja fakultatiivsed-anaeroobsed mikroorganismid. Purlentse mikrofloora koostis sõltub patsiendi vanusest. Seega, mida vanem patsient, seda suuremat on assotsiatsioonide arvu ja rangeid anaeroope.
On teada, et odontogeense osteomüeliidi korral esindab mikrofloora sageli keskmiselt viis või kuus aeroobseid ja anaeroobseid mikroorganisme või rohkem.
Krooniline odontogeenne osteomüeliit ei ole hambakirurgide praktikas haruldane seisund. See esineb sama sageli kui lõualuu periostiit või krooniline periodontiit. Kõigi osteomüeliidi juhtumite hulgas on umbes 30%odontogeense patoloogilise protsessi osakaalu. Haigus leidub sagedamini noortel ja keskealistel inimestel (haigete keskmine vanus on 25–35 aastat). Mehed on mõnevõrra sagedamini haiged kui naised. Enamikul juhtudel mõjutab alumine lõualuu.
Põhjused krooniline odontogeenne osteomüeliit.
Kroonilise odontogeense osteomüeliidi peamine põhjus on tegelikult äge osteomüeliit, mida pole ravitud, või raviti seda valesti või mittetäielikult. Äge patoloogia võib omakorda areneda mitme põhjuse tagajärjel, mis on tihedalt seotud patogeenide sisenemisega luukoesse vereringesüsteemi kaudu. "Süüdlastest" muutuvad sagedamini bakterid, harvemini viirused ja seeninfektsioon.
Luu nakatumine toimub järgmiste tegurite tõttu:
- Hambaravi trauma, karikased hambad, muud hambapatoloogiad, sealhulgas periodontiit, periostiit, granuloom jne;
- Sepsis, baktereemia;
- Kõik ägedad ja kroonilised nakkushaigused kehas;
- Suuhügieeni puudumine või hügieenireeglite ebapiisavalt hoolikas järgimine;
- Näo keemise;
- Mädane keskkõrvapõletik, tonsilliit;
- Scarlet palavik;
- Nabapõletikulised reaktsioonid (mädased-septilised komplikatsioonid);
- Difteeria.
Lapsepõlves on põhjused sageli spetsiifilised, kuna need on seotud lapse keha anatoomiliste ja funktsionaalsete omadustega. Seega on kõige levinumate "pediaatriliste" põhjuste hulgas järgmised:
- Luu aktiivne kasv;
- Beebihammaste muutus ja püsivate molaaride moodustumine;
- Maxillofacial struktuuri muutmine;
- Hambaplaatide ja laiade torukujuliste ruumide hõrenemine;
- Ulatuslik kapillaaride võrk;
- Ebatäiuslik immuunsussüsteem, liigne vastuvõtlikkus patoloogilistele patogeenidele.
Odontogeenne osteomüeliit ilmneb siis, kui patogeenid sisenevad haigetest hammastest või muudest hammaste nakkushaigustest. [2]
Riskitegurid
- Lõualuu struktuuri füsioloogilised ja anatoomilised tunnused:
- Luusüsteemi aktiivne kasv;
- Muutused heitlehiste hammaste asendamisel;
- Laienenud haversiga kanalid;
- Luu vastuvõtlikud trabeculaed;
- Nakkuse vastuvõetav müeloid luuüdi;
- Ulatuslik veri ja lümfivõrk.
- Nõrgad mittespetsiifilised kaitsemehhanismid, nõrgestatud väsimus, stress, hüpotermia, nakkushaigused (ArvI, adenoviirus jne), vigastused, muud patoloogilised tingimused.
- Nii kaasasündinud kui ka omandatud immunopatoloogiad, mis on seotud suhkruhaiguse, hemopatoloogiate jne.
- Üldised immunoloogilised häired, pikendasid olemasolevat odontogeenset patoloogiat, luuüdi kudede ja veresoonte ebasoodsaid muutusi.
Pathogenesis
Praeguseks on teada järgmised kroonilise odontogeense osteomüeliidi arengu patogeneetilised versioonid:
- BOBROV-LEXERi nakkus-emboolne versioon: põletikuline luureaktsioon tekib nakkusliku aine emboolse transpordi tõttu koos selle ummistumisega kapillaaride veresoonte lõppedes või trombitud. Verevoolu ja ebaõige luu trofismi häire põhjustab luu nekroosi ja sellele järgnev nakkus hõlmab mädase põletiku tekkimist.
- Dr S. Derijanovi versioon allergilisest konditsioneerimisest: luude surumine toimub uuesti moodustatud autoimmuunsete kehade toksiliste mõjude tõttu vastusena "võõra" valgu korduvale tungimisele.
- Põletikuline reaktsioon ulatub periodontaalsetest piiridest kaugemale ning nakkuslike ainete esmane allika ja piirkond muutub pehmete kudede või kõvade kudede hammaste struktuuride varasemaks patoloogiaks, samuti periodontiumiks.
- Periosteumi ja luu regenereerimise protsessid ägeda osteomüeliidi korral puuduvad või ilmnevad ebapiisavalt, mis põhjustab luude hävitamise ülekaalu ja järgmiste hävitavate fookuste moodustumist.
Sümptomid krooniline odontogeenne osteomüeliit.
Alates hetkest, kui nakkus siseneb luukoesse esimese patoloogiliste ilmingute ilmnemiseni, võib võtta kaua aega. Alguses hakkab patsient toidu närimisel, siis ja rahulikus olekus ebamugavusi kogema. Periostiit hakkab arenema. Põletikuliste nähtuste suurenemisega laieneb kliiniline pilt:
- Valusündroom suureneb, kõrva, tempel on kiiritus;
- Suulised kuded paisuvad, kummid muutuvad valusaks;
- Põletiku poolel olevad hambad muutuvad patoloogiliselt liikuvaks;
- Toidu närimis- ja neelamisraskused;
- Mandibulaarse odontogeense osteomüeliidi korral on lõua piirkond mõnikord tuim;
- Seal on halb hingeõhk;
- Kõne takistused;
- Piirkondlikud lümfisõlmed on laiendatud;
- Muudab näo ümarust.
Kärulise abstsessi arenemisega moodustub temperatuur, moodustub rusikas kanal, mille kaudu mädased massid väljapoole voolavad.
Pärast ägedat perioodi (umbes 2 nädalat) ulatub patoloogia alaägedasse astmesse: mädane mass tuleb läbi fistuli, paistetus vaibub, valu vaibub, kuid närimisprobleemid jäävad, hambad on endiselt lahti (võivad ka välja kukkuda). Seejärel moodustati otseselt krooniline odontogeense osteomüeliidi kulg. Kliiniline pilt muutub aeglasemaks, mitu nädalat on kudede tagasilükkamine. Mõne aja pärast tulevad nekrotiseeritud kuded koos mädaga läbi rusikalise kanali või märgitakse ulatusliku abstsessi arengut. [3]
Esiteks on kroonilise odontogeense osteomüeliidi ägenemisel üldise joobeseisundi tunnuseid:
- Kõrgendatud temperatuur;
- Üldine nõrkus, halba enesetunne, külmavärinad;
- Düspepsia;
- Patsient on passiivne, nahk on kahvatu, üldine seisund on mõõdukas kuni raske.
Välise uurimise korral on tähelepanuväärne näo asümmeetria, mis on tingitud pehmete kudede tursest. Seal on MUFT-sarnane infiltraat, mõjutatud küljel olevad hambad on liikuvad, seal on igeme tursed ja limaskesta üleminekuvoldid. Kuded on hüperimilised, igemega on palpatsioon valulik.
Piirkondlikud lümfisõlmed on laienenud ja valusad. Patsient ei saa suu avada ega avada selle raskuste ja mittetäielikult. Suuõõnest on olemas putka lõhn. [4]
Krooniline odontogeenne osteomüeliit lastel
Odontogeense osteomüeliidi omadused lapsepõlves:
- Laste protsessi kroonilisus on palju harvem kui täiskasvanud patsientidel;
- Sagedamini tekivad sellised tüsistused nagu lümfadeniit, flegmonid, abstsessid;
- Kui patoloogiline protsess levib hammaste algetesse, võib tekkida osaline adentia;
- Esikülje hammaste patoloogia ei ole nii raske kui molaarides;
- Laste odontogeenset osteomüeliiti iseloomustab eriti intensiivne algus, põletikulise reageerimise kiire areng ja kiirem taastumine (kui see on pädev radikaalne ravi);
- Sequestrum kapslite moodustumist praktiliselt puudub.
Etapid
Kroonilise odontogeense osteomüeliidi kulg läbib kolme etappi:
- Esimeses etapis vaibub äge sümptomatoloogia, temperatuuri näitajad stabiliseeruvad normaalseks, ka joobeseisundid tasandatakse. Mõni aeg pärast põletikulise reaktsiooni algust täheldatakse mõningast leevendust: valu sündroom lakkab vaeva nägemast, patsiendid naasevad praktiliselt oma eelmise eluviisi juurde. Selline "tuulevaik" võib kesta mitu nädalat. Samal ajal moodustuvad luusse õõnsusruumid, fistuli aukudest pärit mädane mass peaaegu ei tule. Välisel uurimisel on turse ainult vähesel määral.
- Teises etapis areneb korduv põletik nagu odontogeense osteomüeliidi äge vorm, kuid temperatuur ei ületa +38 ° C, valu ei ole raske ja joobeseisundi tunnused ei pruugi üldse esineda. Fistuli auk blokeeritakse. Mädane mass levib luu- ja pehmete kudede struktuuridele. Flegmoni või abstsessi kujul on võimalik tekkida komplikatsioone. Nende moodustumine põhjustab raske valu sündroomi ja palaviku ilmnemist: seisund normaliseerub alles pärast mäda korduvat läbimurret väljas.
- Kolmandat etappi iseloomustab mõjutatud luustruktuuride deformatsioon kroonilise odontogeense osteomüeliidi kordumise taustal. Väliselt on märgatavad kumerus ja luu suuruse ja näo kui terviku muutused.
Vormid
Sõltuvalt kliinilisest ja radioloogilisest pildist eristatakse järgmisi kroonilise odontogeense osteomüeliidi vorme:
- Hävitav;
- Produktiivne;
- Hävitav toode.
Kõigi kroonilise osteomüeliidi vormidele on ühine pikka aega ja perioodiline retsidiiv, seega nõuab haigus pikaajalist ravi ja meditsiinilist järelevalvet.
Mõnda haiguse vorme võib pidada ebastabiilseks olekuks, mis provotseeriva teguri mõjul (viirusnakkuse tagajärjel tugev immuunsuse langus, stress, hüpotermia jne) avaldub taas retsidiivina.
- Kroonilise odontogeense osteomüeliidi hävitav variant hõlmab suurt osa luukoest. Limaskoosa või naha piirkonnas ilmuvad väljaulatuva granuleerimisega rusikalised kanalid. Röntgenikiirgus näitavad luu lüüsi koos Sequestra moodustumisega.
- Destructive-Productive variandile eelneb tavaliselt äge osteomüeliit ja seal on sekundaarne immuunpuudulikkuse seisund. Luukoe hävitamine ja taastamine toimub tasakaalus. Luu aine sulatatakse difuusselt (väikesed hõredad fookused ja väike sekvestreerimine). Sekvestreerimiskapsel pole määratletud.
- Produktiivset varianti tuntakse muidu hüperplastiliselt: see areneb lastel ja noortel täiskasvanutel näo luu aktiivsel perioodil (umbes 12–18-aastane). Sellist osteomüeliiti iseloomustab eriti pikk kursus ja sagedased ägenemised (umbes 7 korda aastas). Selle odontogeensete kahjustuste patogeneetilised näitajad: virulentsed mikroorganismid ja keha nõrk immuunvastus. Nakkuse sekundaarseid fookuseid esindavad tavaliselt nakatunud hambad ja surnud hammaste embrüod. Radiograafia näitab periosteaalse luukoe väljendunud kihistamist kerge trabekulaarse mustri ja väikese fookusskleroosiga.
Sõltuvalt patoloogilise protsessi lokaliseerimisest eristatakse odontogeenset mandibulaarset või ülemise osteomüeliiti.
- Mandli krooniline odontogeenne osteomüeliit levib peamiselt alveolaarse luu lobe, mõnikord mandibulaarse keha ja haru juurde. Anatoomiliste ja struktuuriliste tunnuste tõttu on patoloogia tõsine kulg, moodustub mitu väikest ja suurt järjestust (6-8 nädala jooksul). Paljudel patsientidel tekivad hävitavate muutuste tagajärjel patoloogilised luumurrud isegi lõualuu väikese löömise tõttu.
- Kroonilist odontogeenset osteomüeliiti iseloomustab kiirem areng ja suhteliselt lihtne kulg, erinevalt mandibulaarsetest kahjustustest. Sequestrations moodustumine toimub 3-4 nädala jooksul. Hajuvat patoloogiat iseloomustavad hävitavad muutused ülemise siinuse eesmises seinas ja mõnikord levib protsess silmaõõnde alumisse ossa.
Tüsistused ja tagajärjed
Paljudel juhtudel suunatakse patsient õigeaegselt maxillofaciaalse kirurgia spetsialistidele ja asjatundlikult kavandatud terapeutilised mõõtmed patsiendid täielikult taastuvad.
Kui patsient otsib arstiabi või saab ebapiisavat või ebaõiget ravi, on suurenenud kahjulike mõjude ja tüsistuste tõenäosus, näiteks:
- Kroonilise odontogeense osteomüeliidi kordumine (ümberehitus));
- Lõualuu ja näo deformatsioonid;
- Patoloogilised luumurrud (tekivad siis, kui ilmneb väike mehaaniline mõju, mis ei rikuks terve luu);
- Näokudede flegmonid ja abstsessid;
- Vaskulaarne tromboos, õõnsa siinuse oklusioon;
- Mediastinumi põletik.
Mõned levinumad tüsistused hõlmavad järgmist:
- Sepsis - aktiivse mädase põletikulise protsessi tulemus - eriti keeruline ja ohtlik patoloogia;
- Mädase nakkuse levik maxillofacial ruumis, abstsesside ja flegmonite moodustumine;
- Põletikuliste protsesside areng siinustes;
- Näo venoossete veresoonte flebiit;
- Lümfadeniit;
- Temporomandibulaarse liigese põletikud, lihaste kontraktuurid;
- Traumaatilised luumurrud.
Suurim tüsistuste arv esineb laste- ja eakatel patsientidel. [5]
Diagnostika krooniline odontogeenne osteomüeliit.
Diagnostilised meetmed kroonilise odontogeense osteomüeliidi kahtlustamisel algavad anamneesi kogumisega ja patsiendi uurimisega ning jätkavad radiograafiat.
Anamnessise kogumine võimaldab teil välja selgitada, kas inimesel on olnud äge osteomüeliit (võib-olla ilma arstiabi otsimata või mittepõhiste terapeutiliste soovitusteta). Mõlemal juhul viiakse läbi patsiendi täielik järelkontroll. [6]
Kroonilise odontogeense osteomüeliidi sümptomatoloogia on tavaliselt lai, seetõttu on peaaegu võimatu diagnoosi teha ainult kliinilise pildi põhjal. Patsient suudab paljudel juhtudel suu normaalselt avada, kuid mõnikord on avane avane, mis on tingitud mastikori lihaste põletikulistest muutustest.
Lümfisõlmed on normaalsed või kergelt suurenenud ja palpariliselt valusad.
Suuõõne uurimine näitab põletikulist turset, limaskesta kudede punetust, haige hamba või varem ekstraheeritud hamba patoloogiliselt muudetud õõnsust. Limaskesta või naha poolel on rusikalised kanalid, mille kaudu uuritakse moodustatud sedemeid.
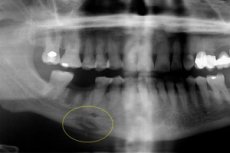
Instrumentaaldiagnostikat esindab peamiselt radiograafia, magnetresonants või kompuutertomograafia. Radiograafil on sekrestsioone: haiguse tuvastamiseks on optimaalne teha ortopantomogrammi või röntgenikiirguse ettekujutus ja külgsuunas. Haiguse produktiivse käigus ei määrata sekvestreerimist, kuid kudede mineraliseerumise maht suureneb, mis on tingitud periostealsest reaktsioonist. Väliselt tuvastatakse näo asümmeetria ja luu suurenenud maht.
Laboratoorsed testid on ette nähtud üldiste diagnostiliste meetmete osana. Vere analüüs näitab põletikulisi tunnuseid, uriinianalüüsi - muutusi pole. [7]
Diferentseeritud diagnoos
Diferentsiaaldiagnostikat vajavad haigused |
Diferentsiaaldiagnostika alus |
Diagnostikameetmed ja hindamiskriteeriumid |
Nahaalune granuloom (odontogeenne) |
Aeglane odontogeenne põletikuline protsess näo subkutaanses koes. Esmane nakkuslik fookus on haige hammas, mille alusel moodustub ümardatud valutu infiltraat läbimõõduga. Selle kohal olev nahk omandab sinise musta värvi, suuõõne küljel on tõukejõud, seda saab tunda submukoosse kihis, alustades vastavast hambaõõnest ja kuni infiltraadist. Perioodiliselt on infiltraat ja selle sõltumatu avamine fistuli moodustumisega: mädase eritis on väike. Granuloomi ruum on täidetud loid graanulatsioonidega. |
Tehitakse röntgenikiirguse uurimine - panoraam, hambaravi, mandibulaarse külgmise projektsiooni korral. Mikroskoopia näitab küpsuse erinevate etappide granulatsioone. |
Lõualuu aktinomükoos |
Sekundaarne patoloogia on seotud spetsiifilise nakkuse levikuga pehmete kudede infiltraadist lõualuu lähedal. Infiltraadi struktuur on tihe, mitu rusikalist kanalit on võimalik, millest vabaneb purulaadne mädane mass. Aktinomükoosi peamine vorm on palju sarnasusi hüperplastilise osteomüeliidiga. |
Viidi läbi eritunud massi mikroskoopiline uurimine nahatestidega aktiinolüüsAadiga, immunokompetentsete rakkude reaktsiooni määramine aktinolüsaadile. |
Lõualuude tuberkuloos |
Tüüpilised on aeglane rada, terav valu, märkimisväärne laienemine ja valulikud lümfisõlmed. Põletikulise reaktsiooni piirkonnas võivad olla ka muud näo luud ja iseloomulikud "sissetõmmatud" armid. |
Fluorograafia (röntgenikiirguse või CT-skaneerimine), Mantouxi test (lastel), eksudaatkultuur, konkreetsed nahatestid. |
Lõualuu süüfilis |
Patoloogia areneb luustruktuuride kummoosi sulamise tõttu süüfilise tertsiaarses staadiumis. Kõige sagedamini mõjutavad nina luud, ülemise palatiiniprotsesside keskvööndid ja kõige sagedamini. Tüüpiline on pehmenevate piirkondade moodustumine ja õmbleva periostiidi moodustumine (sõltuvalt haiguse vormist). |
Kasutatakse seroloogilisi diagnostilisi meetodeid. |
Healoomulised tuumoriprotsessid (odontogeense tsüsti, osteoklastomi, eosinofiilse granuloomi, osteoidosteoomi suhtumine). |
Healoomulised kasvajad kasvavad sageli valutult, ägedaid põletikulisi märke pole. Neoplasmi mahu perioodiline langus ja suurenemine ei ole sellistele patoloogiatele iseloomulik. |
Tehakse röntgenikiirgus (panoraam, hambaravi, külgmine mandibulaarne projektsioon), arvutatud tomograafia. Histoloogilise analüüsi tulemus on otsustav. |
Ewingi sarkoom |
Patoloogial on palju sümptomeid, mis sarnanevad kroonilise osteomüeliidiga. Ewingi sarkoomiga kaasnevad palavik, leukotsütoos, kohalik luuvalu, turse. Kasvaja progresseerumine on alguses aeglane, seejärel kiirenes järsult. Sedastuste moodustumine pole tüüpiline. |
Kasutatakse röntgenikiirte, arvutipõhist või magnetresonantstomograafiat, biopsiat. Diagnoos luuakse histoloogilise analüüsi tulemuste põhjal. |
Ravi krooniline odontogeenne osteomüeliit.
Terapeutilised protseduurid sisaldavad järgmisi samme:
- Kirurgiline ravi:
- Fookushamba ekstraheerimine;
- Periostoomia;
- Osteoperfolatsioon;
- Perimandibulaarse mädase põletikulise fookuse avamine.
- Konservatiivne teraapia:
- Antibiootikumiravi makroliididega, mis inhibeerivad 100% bakteroidide ja fusobacteriumitüvede, III genereerimise tsefalosporiinide, inhibiitori kaitstud penitsilliinide kasvu;
- Vancomütsiin ja karbapeneemid saavad rasketes olukordades reservid;
- Desensibiliseerivate ravimite ja immunokorrektorite võtmine;
- Vaskulaarne ja põletikuvastane ravi;
- Infusioon ja vitamiinravi.
Tõhusa ravi kriteeriumid on valu puudumine kahjustatud piirkonnas, põletikuliste tunnuste ja fistuli puudumine.
Võimalikud ravimite retseptid:
- Tsefasoliin 500-1000 mg, tsefuroksiim 750-1500 mg metronidasooliga 0,5% 100 ml;
- Ketoprofeen 100 mg 2 ml või suukaudselt 150 mg (pikaajaline versioon on 100 mg), ibuprofeen 100 mg 5 ml kohta või suuliselt 600 mg;
- Hemostaatiline etamsilat 12,5% 2 ml intravenoosselt või intramuskulaarselt.
Pärast ravi lõpuleviimist registreerib patsient ja jälgib maxillofacial-kirurgia spetsialist (visiidid - kaks korda aastas). Järelkontrolli radiograafia või panoraamtomograafia on kohustuslik ja kui seda on näidatud, viiakse läbi hambaproteesimine. [8]
Ärahoidmine
Kroonilise odontogeense osteomüeliidi arengu vältimiseks on täiesti võimalik - näiteks kui kuulate arstide nõuandeid ja järgige järgmisi soovitusi:
- Jälgige põhjalikku suuhügieeni, õigeaegselt desinfitseerige hamba nakkuslikke fookusi - eriti kaaries, pulpitis ja periodontiit;
- Õigeaegne külastage hambaarsti, ärge ignoreerige haiguse esimesi ilminguid;
- Jälgida kogu keha tervist;
- Järgige rangelt kõiki arsti korraldusi, ärge ravige ise.
Üldiselt koosneb ennetamine tegurite elimineerimisest, mis võib põhjustada odontogeense osteomüeliidi tekkimist, samuti selle haiguse ravi ratsionaalsust selle ägedast staadiumist. Oluline on lokaliseerida mädane põletikuline protsess nii kiiresti kui võimalik, vältida luukoe nekroosi ja edasist sekvestreerimist: patsient esimeste patoloogia tunnuste juures tuleks haiglasse viia kirurgilises statsionaarses osakonnas.
Prognoos
Kahjuks muudavad haigus sageli keeruliseks patoloogilised luumurrud, maxilla anküloos, valeühenduste moodustumine ja mastiline lihaste armi kontraktuurid. Produktiivse patoloogia tüüpi korral võib tekkida neeru- ja südame amüloidoos.
Prognoosi parandamiseks on oluline otsida meditsiinilist abi õigeaegselt, desinfitseerida kehas nakkuslikke fooseid, tugevdada immuunsust, täita hoolikalt kõiki arsti ettekirjutusi.
Toodetakse patsiendi kroonilise odontogeense osteomüeliidi õige ravi õigeaegseks diagnoosimiseks enamikul juhtudel taastumisega. Ebasoovitav kursus mädane-nakkusliku reaktsiooni tõusva leviku korral võib põhjustada meningiidi, entsefaliidi, aju abstsessi tekkimist. Laskuva leviku korral on oht tekkida kopsu abstsess, mediastiniit, sepsis. Sellised tüsistused suurendavad märkimisväärselt surmariski.
Kirjandus
Dmitrieva, L. A. Terapeutiline stomatoloogia: Riiklik giid / toimetanud L. A. Dmitrieva, Y. M. Maksimovskiy. - 2. toim. Moskva: geotar-meedia, 2021.

