Põlveliigese osteofüüdid
Viimati vaadatud: 07.06.2024

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Luu ülekasvu liigese pinna piirkonnas, sageli naelu ja teravate eendite kujul, nimetatakse osteofüütideks. Põlveliigese osteofüüdid tekitavad põlve tugevat valu, mis ei reageeri valuvaigistite kasutamisele peaaegu. Osteofüütide moodustumine on seotud luukoe patoloogiliste muutustega. Marginaalsed osteofüüdid on põlve osteoartriidi ja muude diartrodiaalsete liigeste sagedane märk. Need kondised väljakasvud moodustuvad periosteumis kõhre ja luu ristumiskohas, mis on kaetud sünoviumiga diartrodiaalsetes liigestes. [1], [2] Ravi on pikk ja mõnikord üsna keeruline, kombineeritud.
Epidemioloogia
Maailma Terviseorganisatsiooni statistika kohaselt kannatavad põlveliigese osteofüüdid sagedamini 35-aastased ja vanemad patsiendid. Spetsialistid selgitavad seda suundumust põlveliigese liigse koormuse järgi, suurenenud füüsiline aktiivsus.
Selle patoloogia levimus tööstusriikides on umbes 30–60%.
Haiguse kõige silmatorkavam ja sagedasem sümptom, millega patsiendid pöörduvad arstide poole - põlveliikumisel äge valu.
Umbes 20–30% -l inimestest võivad osteofüüdid esineda ilma sümptomiteta. Mõne teate kohaselt esineb osteofüüte enam kui 80% -l üle 79-aastastest inimestest, diagnoositakse ainult 13% neist.
Mehed on põlve osteofüütidega seotud sümptomite ilmnemisele varasemas eas. Kuid kliiniline pilt on naispatsientidel rohkem väljendunud.
Osteofüütide esinemine on üks diagnostilisi kriteeriume sellise haigusseisundi jaoks nagu gonartroos (põlve osteoartriit). Ligikaudu 13% -l naistest ja 10% -l 60-aastastest meestest on põlve sümptomaatiline osteoartriit. Sümptomaatilise põlve osteoartriidiga inimeste osakaal suureneb tõenäoliselt elanikkonna vananemise ja rasvumise või ülekaalulise taseme tõttu elanikkonnas. [3]
Põhjused põlveliigese osteofüüdid
Põlveliigese osteofüüdid esinevad luude ümberehituse tagajärjel mõne patoloogilise protsessi ajal. Osteoartriit ja sellega seotud muutused põhjustavad kõhre kahjustusi, mille all luu asub. See mõjutab kahjulikult luukoe kaitset. Selle tulemusel suureneb koormusrõhk luule, patoloogilised muutused mõjutavad seda. Kompenseerivad mehhanismid käivitatakse, luukoe pakseneb ja koormuse all tekivad osteofüüdid.
Kiirendada patoloogia kulgu:
- Arenenud gonartroos;
- Vanem vanus ja sellega seotud muutused;
- Luu hüpermineralisatsioon.
Põlveliigese osteofüüdid ei ole aga alati tingitud patoloogilistest protsessidest ja võivad olla ühe vanusega seotud muutuste ja ühiseadme muutuste üheks tunnuseks.
Haiguse moodustumisel ja progresseerumisel on kaasatud tegurid, nii üldine kui ka konkreetne mõju. Seega mõjutab põlveliigeseid kõige sagedamini sääreluu liigse kehakaalu, sünoviidi ja subkondraalsete kahjustuste mõjul.
Riskitegurid
Põlveliigese regulaarsed koormused viivad järk-järgult liigese kõhrekoe degeneratiivsete protsesside, kulumiseni. Kui samal ajal on sellised tegurid nagu 30-aastane vanus, liigesevigastused, jalgade patoloogiad (deformatsioonid jne), ebamugavate kingade kandmine, suureneb negatiivne mõju põlve luukonstruktsioonidele mitu korda.
Liigeste kudede kulumise protsessis suureneb otse põlveliigese koormus ja ligamentoosne aparaat, mis eeldab sidemete paksenemist, suurenenud hõõrdumist ja selle tulemusel osteofüütide kasvu.
Degeneratiivsed muutused algavad suhteliselt noores eas. Enamikul juhtudel on see aeglaselt arenev patoloogia, mis vaevalt end teatavaks teeb, kuni kasvud hakkavad mõjutama närvistruktuure.
Tegurid, mis võivad degeneratiivseid protsesse kiirendada, võivad olla järgmised:
- Lihas-skeleti süsteemi kaasasündinud tunnused;
- Toitumisomadused;
- Elustiil, halvad harjumused;
- Traumaatilised vigastused, sealhulgas spordi ülekoormus, liiklusõnnetused jne.
Põlveliigese osteofüütide ilmnemise kõige sagedasemate tegurite hulgas on osteoartriit, mis aitab sageli üle 55-aastaste patsientide patoloogia.
Pathogenesis
Marginaalsete osteofüütide moodustumine algab kondrogeneesi düsregulatsiooniga, mis hõlmab periosteumis paiknevate kondrogeensete rakkude diferentseerumist, mille tulemuseks on kõhretaolise struktuuri moodustumine, mida nimetatakse kondrofüütiks. Seejärel läbib kondrofüüt kondroosteofüüdi moodustamiseks ja kogu struktuur muutub osteofüüdi moodustamiseks luuks. [4], ( Skeleti süsteemi normaalses olekus ei kasva osteofüüdid.
Probleem mõjutab peamiselt suuri liigeseid, nagu küünarnukid, õlad, pahkluusid, põlved ja puusad. Samuti võivad mõjutada selgroolülid, ribiühendused ja küünised.
Patogeneetiliste suundade kohaselt liigitatakse osteofüüdid järgmistesse tüüpidesse:
- Posttraumaatiline - moodustatud pärast traumaatilist vigastust periosteumi irdumise või luumurdudega. Protsess on eriti aktiveeritud siis, kui nakkushaigused sisenevad kudedesse - eriti see toimub avatud luumurdudes.
- Degeneratiivne-düstroofiline - areneb liigesekõhre intensiivse hävitamise taustal, kahjustades subcartilaginous luu. Näitena on piiratud liikumisulatusega põlve artroos.
- Põletikujärgne - tekib põletikuliste reaktsioonide tõttu, sealhulgas tuberkuloosi, osteomüeliidi, reumatoidartriiti, brutselloosi jms taustal.
- Süsteemne, endokriinne - seotud teatud skeletimuutustega, endokriinsed häired. Näitena võib tuua osteofüütide moodustumine akromegaaliaga patsientidel.
- Kesknärvisüsteemi kahjustustest tingitud osteofüüdid - tekivad siis, kui liigesekudede närvi innervatsioon on häiritud.
- Postload - moodustatud füüsilise ülekoormuse tõttu periosteumi kokkupuute piirkonnas kinnitatud lihaste kokkutõmbetega.
- Osteofüüdid, mis moodustavad liigesekapsli mikrokapsi või selle mõju liigesepindade vahel järsku liikumise perioodidel.
Ehkki marginaalsed osteofüüdid on tuvastatud tundliku ja varase märgina kõhrekahjustuste esinemisest osteoartriidiga patsientidel, hakatakse osteofüütide täpset patogeneesi alles mõistma. Tsütomorfoloogilised leiud ja geeniekspressioonimustrid osteofüütide moodustumise ajal sarnanevad luuüdi paranemise ja endokondraalse kasvuplaadi luustumise omadega. [6] Hiljuti on näidatud, et osteofüütide moodustumine ja kõhre kahjustuste olemasolu on füüsiliselt sõltumatud nähtused.. [8], [9], [10]
Kaks tsütokiini, mis mängivad keskset rolli kondrogeneesi algatamisel, mis on osteofüütide moodustumisel esimene samm, on kasvufaktori beeta (TGF-β) ja luu morfogeneetilise valgu-2 (BMP-2) muundamine. TGF-β ja BMP-2 esinevad kõrgetes kontsentratsioonides osteofüütides, mis on saadud põlve- ja puusa osteoartriidiga patsientidest, [11], [12], samuti loomade sünoviaalvedelikus pärast ägedat kõhre vigastust. [13] TGF-β ja BMP-2 indutseerivad samuti kondrogeneesi in vivo, otseselt süstimisega loomade põlveliigesesse ja in vitro eksogeensete süstimise teel mesenhüümirakkudesse kultuuris, nende tsütokiinide inhibiitorid on leitud Chondrogesesi takistamiseks. [14], [15]
Sümptomid põlveliigese osteofüüdid
Osteofüütide esimesed märgid on regulaarne valu ja liigese krõbistamine. On tähelepanuväärne, et haiguse raskusaste radiograafil ei vasta alati sümptomatoloogia intensiivsusele. On juhtumeid, kui põlveliiges oli märkimisväärne hävitamine, sellegipoolest puudusid kliinilised ilmingud praktiliselt. Samuti on vastupidiseid olukordi, kui patoloogilised muutused radiograafil on väikesed ning sümptomatoloogia on ergas ja mitmetahuline.
Osteofüütide endi suurus on olulisem kui liigesevahe suurus.
Põlveliigese osteoartriidi all kannatavatel patsientidel:
- Luude kasv suurendab märkimisväärselt kroonilise valu sündroomi riski;
- Nii osteofüütide suurus kui ka arv mõjutavad valu ilmingute tugevust;
- Osteofüütide esinemine suurendab ligamentose kahjustuste riski.
Muud võimalikud sümptomid:
- Tuhm valu, mis kiirgab kannale, reiele;
- Tuimus või kipitamine mõjutatud jalades;
- Järkjärguline nõrkus jäsemes;
- Kõnnak muutub, lonkamine.
Sümptomatoloogia suureneb koos kehalise aktiivsusega ja väheneb pärast rahulikku perioodi.
Kuna põlveliigese osteofüütide kliiniline pilt on sarnane mõne muu liigesehaigusega, on diagnoosi selgitamiseks vaja patsiente täielikult uurida.
Põlveliigese patoloogiliste kasvu tingimuslikult spetsiifilisi märke võib kaaluda:
- Nn "käivitus" valu, mis ilmub treppide kõndimise või laskumise hetkel, lokaliseerimisega põlve anterointernaalsel pinnal (mõnikord läheb "lähedale jalale või reiele);
- Suurenenud valu liigese paindumise hetkel;
- Mõnikord - neljapealihase lihase nõrgenemine ja atroofilised muutused, valulikud aistingud sondeerimisel liigesevahe või periarticulaarsete tsoonide projektsiooni piirkonnas.
Paljudel patsientidel on nii põlve väljapoole kumerus kui ka liigese ebastabiilsus.
Etapid
Põlveliigese osteofüütide neli peamist etappi eristatakse:
- Esimest etappi iseloomustab ebamugavustunne ja väike valu põlves, mis on seotud vähese füüsilise aktiivsusega.
- Teist etappi iseloomustab pikem ja intensiivsem valu, mis kaob alles pärast pikka puhkeaega. Mõned aktiivsed liigutused võivad olla piiranud ja valu põlve uurimisel on peaaegu konstantne.
- Kolmandat etappi iseloomustab valu intensiivsuse oluline suurenemine. Ilmub hommikul liikumiste jäikus.
- Neljanda etapiga kaasneb pidev valu põlves, mille koormus on väljendunud. Periarikulaarsed lihased atroofia, motoorne aktiivsus on piiratud.
Vormid
Osteofüüdid suurendavad märkimisväärselt põlveliigese kroonilise valu sündroomi riski. Kui kasvud on suured või teravad, võivad need kahjustada sidemeid, menisci. Kuid kliiniliste ilmingute prognoos ja intensiivsus sõltuvad suuresti luu moodustumise tüübist.
Põlveliigese servade osteofüüdid esinevad luusegmentide servades. Selliseid kasvu põhjustab kõige sagedamini vanusega seotud degeneratiivsed muutused, intensiivsed ja sagedased koormused põlvepiirkonnas, liigse kehakaalu ja istuva eluviisiga.
Suured kasvud kujutavad endast otsest ohtu mõjutatud jäseme liikuvusele. Samal ajal võivad põlveliigese väikesed osteofüüdid muutuda radioloogilise või tomograafilise uurimise ajal juhuslikuks leidmiseks ega võivad ilmneda sümptomeid.
Tüsistused ja tagajärjed
Põlveliigese osteofüüdid võivad põhjustada komplikatsioone, mis sõltuvad peamiselt kasvu suurusest, nende arvust, asukohast ja arenguetapist. Tüsistused võivad olla mõõdukad ja rasked, mõjutades patsiendi üldist tervist.
Kõige tavalisemate kahjulike mõjude hulgas on järgmine:
- Närvilõppude kokkusurumine, mille tulemuseks on raske valu, nõrkus, sunnitud asend ja kahjustatud jäseme piiratud liikuvus;
- Põlve täielik immobiliseerimine;
- Degeneratiivsed protsessid, lihaste atroofia;
- Jäsemete deformatsioon.
Aja jooksul kaotab põlveliigese osteofüütidega inimene võimaluse säilitada kehalist aktiivsust pikka aega. Alguses on pikkade vahemaade kõndimisel raskusi - lühikesed vahemaad. Siis on vaja kasutada erinevaid tugiseadmeid (pulgad, karkud jne).
Patoloogia kulg muutub eriti raskeks arenemisstaadiumis, kui on olemas liigese kumerus, selle funktsiooni rikkumine. Jäseme pikkus muutub, kõndimisega on probleeme. Liigese lõhe järkjärguline kitsendamine viib põlveploki. Samal ajal areneb artriit, reaktiivne sünoviit jne. Sündmuste kõige ebasoodsamas arengus moodustub anküloos - liikuvuse täielik kaotus liigesepindade sulandumisest koos elastse kiulise koe kasvuga. Vere vereringe on häiritud, kannatab toitumise ja hapniku pakkumine, mis ainult halvendab olukorda.
Kui liigesefunktsioon halveneb, on kogu lihas-skeleti süsteemi koormus ebaühtlaselt jaotunud. Ülekoormatud segmendid läbivad ka patoloogilised muutused, süvendades veelgi patsiendi seisundit. Arenevad jalgade deformatsioonid ja selgroo, vaagna vääralt jne.
Lisaks ilmnevad ravi puudumisel bursiit, müosiit, osteonekroos jne. Peaaegu kõik lihas-skeleti süsteemi struktuurid kannatavad ja inimene saab puudega.
Diagnostika põlveliigese osteofüüdid
Puuduvad laboratoorsed väärtused, mis oleksid ainulaadsed põlve osteofüütide jaoks. Kuid testid on endiselt ette nähtud, eriti:
- Diferentsiaaldiagnostikas (põletikuliste muutuste puudumine üldises vereanalüüsis, tuleks märkida tsükliliste tsitrullitud peptiidide antikehade puudumine, normaalne kusihapete sisaldus veres);
- Kindla ravimeetodi tõenäoliste vastunäidustuste määramiseks (kliinilised vere ja uriini testid, verekeemia);
- Põletikulise reaktsiooni välistamiseks (erütrotsüütide settekiiruse ja C-reaktiivse valgu hindamine).
Sünoviaalse vedeliku analüüs toimub sünoviidi, kahtlustatava artriidi korral. Üldiselt on mittepõletikuliste osteofüütide korral sünoviaalne vedelik selge, steriilne, mõõdukalt viskoosne.
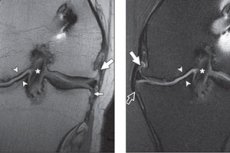
Instrumentaaldiagnostika selles olukorras on rohkem soovituslik. Sel juhul peetakse kõige kättesaadavamaks ja informatiivsemaks meetodiks röntgenikiirguseks, mis võimaldab tuvastada liigese lõhe kitsenemist, osteofüütide otsest esinemist ja subkondraalset skleroosi.
Liigese lõhe laiust mõõdetakse kõige kitsamas piirkonnas. Põlveliigese norm on 6–8 mm. Sõltuvalt ahenemise astmest ja osteofüütide ulatusest määrab arst patoloogilise protsessi radioloogilise staadiumi:
- Küsitavad radioloogilised ilmingud (puudub või vähe ahenemist, osteofüüdid näivad väikeste pinnapesadena).
- Manifestatsioonid on minimaalsed (ahenemine on väike, osteofüüdid on liigese äärealade piirkonnas üksikud).
- Manifestatsioonid on mõõdukad (mõõdukas ahenemine, väljakasv ei ole väikesed, on olemas suböndraalse osteoskleroosi märke ja liigesepindade kerget kumerust).
- Manifestatsioonid on intensiivsed (ahenemine on hääldatud, väljakasv on mitu ja suured, seal on märke subkondraalsest osteoskleroosist ja luude epifüüside moonutamisest).
Põlveliigeste radiograafia viiakse läbi standardtehnika järgi, kasutades sirget/tagumist projektsiooni ja passiivset paindumist (mõlemad põlved peavad olema kontaktis kassetiga ja samas tasapinnaga puusaliigestega, patella ja suurte varvaste otsad). Tavaliselt piisab ühest radioloogilisest uuringust. Korduvad röntgenikiirgused on vajalikud, kui arst kahtlustab teise haiguse kiindumist, kui on kavandatud kirurgiline operatsioon.
Muud võimalikud instrumentaaluuringud hõlmavad järgmist:
- MRI;
- CT-skannimine;
- Ultraheli;
- Radioloogiline densitomeetria.
Kui tuvastatakse põlveliigese sünoviit, tehakse sünoviaalse likööri väljajätmisega liigese punktsioon täiendava analüüsiga, et teha kindlaks põletikuliste kristalsete protsesside olemasolu.
Artroskoopia on pindmiste kõhre kahjustuste tuvastamisel tundlikum kui MRI. [16],. [18]
Radiograafidel tuvastatud marginaalsete osteofüütide valepositiivne määr ulatub 53% -ni patellofemoraalsete jaoks, mediaalse 44% ja 33% külgsuunas, artroskoopiana kasutati võrdlusstandardina ( [20], [21]
Diferentseeritud diagnoos
Tavaliselt diagnoositakse põlveliigese osteofüütidel radioloogilise uurimise ajal ilma palju raskusi.
Diferentsiaaldiagnostika osana kasutatakse selliseid kriteeriume nagu piiratud motoorsete võimaluste tuvastamine, valu põlve passiivse pikendamise ja paindumise ajal, samuti radioloogiliste muutuste olemust:
- Liigese lõhe kitsendamine;
- Osteofüütide kuju ja asukoha iseärasused;
- Subkondraalse skleroosi olemasolu, tsüstid jne.
Põlveliigeses ei pruugi esineda mitte ainult osteofüütilisi kasvu, vaid ka ensofütilisi eendeid, mis on üksteisega väga sarnased. Enthesofüüdid on isoleeritud luustumistsoonid, mis asuvad ligamentoosse aparaadi, kõõluste ja liigesekapsel kinnitumise piirkonnas luukoesse. Põlveliigendis leidub enthsofüüte sagedamini patella piirkonnas - patellar-ligamendi kinnituse piirkonnas ja 4-koronaarse reielihase kõõlus. Nii osteofüüdid kui ka entofüüdid võivad põhjustada üsna intensiivset valu sündroomi.
Üldiselt tehakse diferentsiaaldiagnostika teiste teadaolevate liigesehaigustega.
Kellega ühendust võtta?
Ravi põlveliigese osteofüüdid
Kuidas vabaneda põlveliigese osteofüütidest? Ravimeetmed on alati ühendatud, kasutades farmakoloogilisi ja mittefarmakoloogilisi meetodeid. Täielikult kõrvaldage kasvud sel viisil, kuid ravi aitab edukalt kaasa valu sündroomi kaotamisele, liigese funktsiooni paranemisele, haiguse edasise progresseerumise ennetamisele.
Patsientidele on välja kirjutatud terapeutiline füsioteraapia: eriti soovitatavad on veeharjutused, aeroobsed treeningud, mis vähendavad edukalt põlveliigese valu intensiivsust.
Põlveliigese leevendamiseks patoloogilise protsessi väljendunud etappides on vaja kasutada mõjutatud põlve vastas asuvat toetavat suhkruroo. Advanced juhtudel on soovitatav kõndida karkude või jalutajatega.
Häiritud liigese biomehaanika korral määrab supinaatorite, sisetallade, põlve trakside ja ortose kandmine, mis laadivad maha liigenduse.
Olulist rolli mängib füsioteraapia, mida kasutatakse aktiivselt, eriti patoloogia varajases etapis. Lisaks kasutatakse ravimeid ka. Esiteks räägime pikaajalistest põhiteraapia vahenditest, mis hõlmavad kondroitiinsulfaat, glükoosamiin G / H või sulfaat, nende kombinatsioonid, samuti diatsereiin, Rumalon, avokaado või sojapreparaadid, alflutop, kondrogard. Nendel ravimitel on akumuleeruv toime, tuimastamine, põletiku tekke peatamine ja üldiselt - aeglustage osteofüütide ja osteoartriidi progresseerumist. Võtke neid ravimeid pikka aega, igal aastal vähemalt kuueks kuuks. Efekt ilmneb umbes 1,5-3 kuu pärast ja pärast vastuvõtu kulgu katkestamist säilitatakse 1-2 kuud. Selliste ravimite teine eelis on mittesteroidsete põletikuvastaste ravimite kasutamise vähenemine, mis vähendab märkimisväärselt kahjulike kõrvaltoimete tõenäosust.
Ravimi biosaadavuse suurendamiseks võib selliseid pikaajalisi preparaate manustada süstimise teel (intramuskulaarselt). Näitena võib tuua Hondrogard, ravim intramuskulaarseks või arstikulaarseks manustamiseks. Aktiivne komponent on kondroitiin S/N koguses 100 mg/ml. Hondrogard on tõhus ja ohutu ning vaheldumisi võib vahetada, mis aitab kaasa püsivale valu leevendamisele.
Kerge valu ja vastunäidustuste olemasoluga mittesteroidsete põletikuvastaste ravimite kasutamisel kasutati edukalt paratsetamooli koguses, mis ei ületa 3 g päevas. Kui keha negatiivseid reaktsioone ei ole, on ravim ette nähtud pikaks ajaks. Kui selline ravi on ebaefektiivne, ilmnevad kõrvaltoimed, valu suureneb, tekivad põletikulised protsessid, välja kirjutatud mittesteroidsed põletikuvastased ravimid.
Oluline on arvestada sellega, et need ravimid võivad pikka aega põhjustada mitmeid ebasoovitavaid kõrvaltoimeid - eriti seedesüsteemist, südame-veresoonkonna süsteemist, maksast, neerudest. Seetõttu viiakse ravimite valimine ja annuste kohandamine individuaalselt läbi.
Põlveliigeste osteofüütide puhul on kõige olulisem järgmine tüüpi kohalik ravi:
- Esimene etapp - diklofenaki salvi (geel) rakendamine kuni 1-1,5 kuud;
- Teine etapp - ketoprofeeni salv 1,5-3 kuud;
- Kolmas etapp - jällegi 1,5-3 kuud.
Mittesteroidsete põletikuvastaste ravimite paikne vorm põhjustab harva seedesüsteemi, neerude ja kardiovaskulaarsüsteemi kõrvaltoimeid, seega on see ohutum kui suuõõne vorm, ehkki see võib põhjustada dermatoloogilisi kõrvaltoimeid. Põlveliigese piirkonnas korraga on soovitatav kasutada kuni 10 cm paikset ainet. [22]
Kui probleem püsib, ei parane tunne, seda kasutatakse intraartikulaarset ravi - põlveliigese osteofüütide ravi ilma operatsioonita. Kortikosteroide süstitakse mõjutatud põletikulisse liigesesse, mis on ühes liigeses mitte rohkem kui 1-2 korda aastas. Kasutatakse triamtsinolooni (20 kuni 40 mg), metüülprednisoloon (20 kuni 40 mg), beetantasoon (2 kuni 4 mg). Kui liigese põletikuline protsess puudub, manustatakse hüaluroonhappepreparaate. Nende mõju on ka kumulatiivne, kuid see püsib kuus kuud kuni aasta.
Kui see ravi on ebaefektiivne, asendatakse ravi opioidide valuvaigistite või antidepressantide kasutamisega. Tramadooli kasutatakse raske valu jaoks lühikese aja jooksul. Algselt on ette nähtud 50 mg päevas, vajadusel suurendatakse annust (kuni 200–300 mg päevas).
Antidepressantide hulgast on kõige sobivam duloksetiin, kuna see leevendab valu edukalt, kõrvaldab jäikuse ja parandab mõnevõrra põlve osteofüütidega patsientide elukvaliteeti.
Kui ülaltoodud teraapia osutub ka ebaefektiivseks, võetakse arvesse operatsiooni.
Füsioteraapia ravi
Kõigil põlveliigese osteofüütidega patsientidel (kui puuduvad vastunäidustused) on näidatud füsioteraapia:
- Krüoteraapia (eriti kui on märke põletikulisest reaktsioonist);
- Kuumravi;
- Perkutaanne elektroneurostimulatsioon;
- Ultraheliravi;
- Laserteraapia;
- Nõelravi, massaaž, terapeutilised vannid (muda töötlemine, radoon, sulfiidi vannid).
Ravimtaime
Fütoteraapiat kasutatakse aktiivselt osteofüütides üldise konservatiivse ravi taustal. Tuleks meeles pidada, et farmakoteraapia taimse raviga on võimatu täielikult asendada. Lisaks on isegi ravimtaimedel oma vastunäidustusi, nii et teatud ettevalmistuste kasutamist tuleks koordineerida arstiga.
Soovitame pöörata tähelepanu järgmistele rahvameditsiini retseptidele:
- Kasepungade põhjal keetmine. Üks supilusikatäis kuivatatud kasepungasid valavad 1 liitri keeva veega ja panevad 30 minutiks madala kuumusega. Seejärel eemaldage tulekahjust keetmine, katke kaanega ja hoidke, kuni see jahtub. Abinõu on võetud 200 ml kolm korda päevas.
- Okasvannid. Noorte männipuude rohelised männipungad keedetakse keeva veega, keedetakse pool tundi madalal kuumusel, nõuavad jahedaks, filtreerige ja lisage vanni (umbes 2-3 liitrit vanni kohta).
- Kummeli vannid. 100 g kuivatatud kummelililli ja lehed nõuavad 60 minutit 2 liitris keeva veega. Infusioon lisatakse vanni.
- Kastani tinktuur. Kuivatatud puuviljad hobusekastani purustatud, 20 g purustatud tooraineid valasid 0,4 liitrit alkoholi. Nädal aega infundeeritud, filtreeritud. Kasutage kahjustatud põlveliigese hõõrumiseks ja surumiseks.
- Musta redise kompress. Juurköögivilja kooritakse, hõõrutakse jämedale ridale, asetatakse marli ja kantakse mõjutatud põlvele kompressi kujul. Mähitud. Talub mitu tundi (mida kasutatakse tõhusalt öösel).
- Elderberry keetmine. Valage 30 g elanikkonna 200 ml vett, keetke ja eemaldage tulelt. Hoitakse kaane all kuni jahtumiseni, filtritud. Jagage saadud abinõu kolmeks osaks, jooge kolm korda päevas.
Nagu eespool mainitud, kasutatakse edukaks raviks ravimtaimesid koos ravimite ja füsioteraapiaga, mille on välja kirjutanud raviarst. Ainult sel juhul on võimalik saavutada tervise pidev paranemine. Samuti tuleb märkida, et sellise efekti saavutamine võtab natuke aega. Seetõttu peate olema kannatlik ja järgima selgelt arstide soovitusi.
Kirurgiline ravi
Põlveliigese osteofüütide tehniline eemaldamine on võimalik nn artroskoopilise debridendi abil. Kirurg teeb mõjutatud liigenduse piirkonnas paar torket, tutvustab õhukesi kateetreid, mis on varustatud kaamera, valgustuse, mõõteriistadega. Kasutades vajalikku tööriista, "lihvib spetsialist vuugi pinda.
Tuleks aru saada, et sellist operatsiooni ei ole alati näidatud ja selle tulemused on sageli lühiajalised. Harjutatakse debrideerimist:
- 1. või 2. etapis osteoartriit (mitte enam);
- Säilinud põlvefunktsiooniga;
- Kui alajäseme telg on normaalne või kaldub alla 5´;
- Endoproteesi või korrigeeriva osteotoomia näidustuste puudumisel.
Kaugelearenenud juhtudel, kui puude oht on, viiakse läbi artroplastika ja endoprotees.
Endoproteetika käigus taasloob kirurg kunstlike elementide - implantaatide abil. Selle tulemusel taastatakse jäseme telg ja liikumisulatus on paranenud.
Ärahoidmine
Põlve osteofüütide moodustumise oht vähendavad oluliselt sellised tegurid:
- Füüsilise aktiivsuse modereerimine, liigese liigse koormuse vältimine;
- Piisav töökohtade korraldamine, regulaarne treenimine, kõndimine, ujumine;
- Õigeaegne suunamine arstide juurde nakkus- ja muude haiguste jaoks;
- Kaalukontroll;
- Alajäsemete trauma vältimine.
Kui tuvastatakse osteofüütide kahtlased märgid, peaks ravi hakama seda varem, seda parem. Oluline on pöörduda viivitamatult arstiabi, läbida eksam ja kõik vajalikud raviprogrammid.
Ei tohiks unustada, et liigese tervise kõige kasulikum toitumine on tasakaalustatud dieet. Lihas-skeleti aparaat peab saama piisavalt kõiki vajalikke aineid. Lisaks tuleks roogad korralikult küpsetada, ilma pikaajalise kuumtöötluse ja praadimiseta. Soovitatav on kasutada värskeid köögiviljatooteid, aurutatud või küpsetatud roogasid, mis on hautatud väikese koguse vedeliku lisamisega.
Veel üks peamised osteofüütide moodustumise põhimõtted on joogirežiimi järgimine. Täiskasvanu peaks iga päev jooma umbes poolteist liitrit puhast joogivett, välja arvatud tee, kohv ja muud joogid. Jooge hommikul pärast ärkamist vett, pool tundi enne sööki ja enne füüsilist aktiivsust.
Liigeste "vaenlased": kohv ja tugev tee, hapu- ja spinat, loomsed rasvad ja rumalad, maiustused ja alkohol, kunstlikud lisaained (stabilisaatorid, maitse tugevdajad jne), transrasvad ja rafineeritud toidud.
Prognoos
Arvukad kliinilised uuringud on näidanud, et radiograafial tuvastatud marginaalsed osteofüüdid on kõige tundlikumad, kuid kõige vähem spetsiifilised märk kõhre kahjustuste olemasolu ennustamiseks põlveliigese samas piirkonnas. [23]
Põlveliigese väljakasvid ravi puudumisel võivad põhjustada mitmeid tüsistusi, mis sõltuvad patoloogiliste muutuste kiirusest ja moodustumisastmest, osteofüütide asukoha omadustest. Sellised komplikatsioonid võivad olla nii mõõdukad kui ka väljendunud, mõjutades erinevaid funktsioone ja tingimusi.
Kõige sagedamini viib ravi puudumine liigese funktsiooni järkjärgulise piiramiseni põlve immobiliseerimiseni, tõsise valu ilmnemiseni närvilõppude kokkusurumise tagajärjel, liikumise piiramiseni (liikuvus).
Üldiselt ei ole patsientide prognoos alati ühemõtteline ja sama. See sõltub suuresti ravimeetmete ajakohasusest ja kompetentsist, keha individuaalsetest omadustest. Prognoosi suhtelise soosimise kohta võib öelda, kui inimene otsib meditsiinilist abi patoloogia varases etapis, järgib kõiki arstide soovitusi, sealhulgas elustiili ja toitumise kohandamist. Vastasel juhul, põlveliigese osteofüüdid progresseeruvad, halveneb patsiendi seisund järk-järgult kuni puudeni. Lihas-skeleti süsteemi tervise säilitamise peamine samm on regulaarsed meditsiinilised uuringud, mis võimaldavad tuvastada tõenäolisi häireid arengu varajases etapis.
Põlve osteofüüdid ja armee
Osteofüüdid on tavaliselt sekundaarsed ja on mõne muu patoloogilise protsessi tagajärg kehas - eriti osteoartriit. Kui diagnoosimine näitab liigeste struktuuride degeneratiivseid muutusi, kirjutavad arstid välja sobivad terapeutilised meetmed. Sõltuvalt hävitamise astmest ja kudede muutustest, kliinilise pildi intensiivsusest ja patoloogia mõjust konkreetse patsiendi üldisele seisundile, otsustab meditsiinikomisjon armees oma teenimise võimalust või võimatust.
Inimese tunnistamine teenuse jaoks kõlbmatuks on võimalik:
- Kui põlveliigese osteofüüdid on mitu, kaasneb raske valu sündroom ilma ravile reageerimata;
- Kui liikumine on tõsine piirang, liigese turse, liigese kõverus, mis nõuab spetsiaalsete seadmete ja kingade kandmist.
Kui patoloogilised muutused püsivad pikka aega ja ravi ei anna positiivset tulemust, saab ajateenistus tervislikel põhjustel vabastust saada.
Selleks, et sõjaväekomisjoni esindajad saaksid vastava otsuse teha, peab ajateenistus esitama kõik vajalikud meditsiinilised dokumentatsioonid, sealhulgas diagnostilised tulemused (röntgenikiirte, MRI), ärakirjad, vaatluslehed, avaldused jne, samuti dokumendid, mis kinnitavad ajateenistuse regulaarset ravi haiglates.
Kõige sagedamini muutub põlveliigese osteofüütidega teenistus armees võimatuks:
- Kõhre märkimisväärse hävitamise korral, liigese lõhe maksimaalne kitsendamine koos liigese funktsionaalsuse piiramisega;
- Kui tuvastatakse teiste liigeste progresseeruv deformeeriv osteoartriit.
Sümptomite puudumisel ja kahjustatud põlve normaalse funktsiooni korral omistatakse ajalehele staatus "sobiv ajateenistusele".
Kui meditsiinilise komisjoni möödumise perioodil leitakse, et ajateenistusel on põletikuline haiguse äge staadium, määratakse talle sobiv ravi ja talle antakse ajutine edasilükkamine, sealhulgas järgnev rehabilitatsiooni etapp.

