Artikli meditsiiniline ekspert
Uued väljaanded
Perikardipunktsioon, perikardiotsentees: tehnikad, tüsistused
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Südamekirurgia on meditsiinivaldkond, mis võimaldab kirurgilise sekkumise abil südame tööd reguleerida. Selle arsenalis on palju erinevaid südameoperatsioone. Mõnda neist peetakse üsna traumaatiliseks ja tehakse terapeutilistel eesmärkidel ägedate näidustuste korral. Kuid on ka selliseid südameoperatsioone nagu perikardi punktsioon, mis ei nõua rinnaku avamist ja südameõõnde tungimist. Seda üsna informatiivset minioperatsiooni saab teha nii terapeutilistel kui ka diagnostilistel eesmärkidel. Ja hoolimata teostuse näilisest lihtsusest võib see isegi inimese elu päästa.
Menetluse tähised
Perikardiotsentees on operatsioon, mille käigus eemaldatakse perikardi kotist eksudaat. Oluline on mõista, et perikardiõõnes on pidevalt teatud kogus vedelikku, kuid see on füsioloogiliselt määratud nähtus, millel ei ole südamele negatiivset mõju. Probleemid tekivad siis, kui koguneb tavapärasest rohkem vedelikku.
Perikardikotist vedeliku väljapumpamise operatsioon viiakse läbi ainult siis, kui esialgsed diagnostilised uuringud kinnitavad efusiooni olemasolu selles. Suure koguse eksudaadi olemasolu võib täheldada perikardi põletikulise protsessi (perikardiit) ajal, mis omakorda võib olla eksudatiivne või mädane, kui liitub bakteriaalne infektsioon. Sellise patoloogia nagu hemoperikard korral on eksudaadis märkimisväärne arv vereliblesid ja väljapumbatud vedelik on punane.
Kuid perikardiit ei teki ka iseenesest. Efusiooni perikardiõõnde võivad esile kutsuda nii südamepatoloogiad, näiteks müokardiinfarkt, kui ka haigused, mis ei ole seotud südame-veresoonkonnaga. Selliste haiguste hulka kuuluvad: neerupuudulikkus, reumatoidartriit, tuberkuloos, kollagenoos, ureemia. Arstid täheldavad sarnast olukorda mõnikord ka autoimmuunsete ja onkoloogiliste patoloogiate korral. Lisaks võib mädase eritise esinemine perikardis olla seotud bakteriaalse infektsiooni esinemisega patsiendi kehas.
Mõnel lugejal võib tekkida õiglane küsimus: miks pumbata perikardist vedelikku välja, kui selle olemasolu seal peetakse füsioloogiliselt tingitud nähtuseks? Väike kogus vedelikku ei saa südame tööd häirida, kuid kui selle maht kiiresti suureneb, tekitades survet elutähtsale organile, muutub see oma funktsioonidega toimetuleku raskemaks ja tekib südametamponaad.
Südametamponaad on kardiogeenne šokk, mis tekib siis, kui rõhk perikardiõõnes tõuseb kõrgemale vererõhust paremas kojas ja diastooli ajal vatsakeses. Süda on kokku surutud ega suuda tagada piisavat verevoolu. See põhjustab märgatavat vereringehäiret.
Kui perikardi efusioon areneb aeglaselt, koguneb perikardikotti järk-järgult suur hulk eritist, mis võib taas esile kutsuda südametamponaadi. Sellisel juhul võib südame liigne kokkusurumine suure vedelikumahuga viia verevoolu kriitilise vähenemiseni, mis nõuab patsiendi elu päästmiseks kohest sekkumist.
Kõigil ülaltoodud juhtudel tehakse perikardi punktsioon südametamponaadi ennetamiseks (plaaniliselt) või raviks (erakorralises olukorras). Kuid sellel protseduuril on ka kõrge diagnostiline väärtus, seega saab seda määrata eritise olemuse kindlakstegemiseks, kui kahtlustatakse perikardiiti, mis, nagu me juba teame, võib esineda mitmesugusel kujul.
Ettevalmistus
Ükskõik kui lihtne võib tunduda vedeliku perikardiõõnest väljapumpamise protseduur, saab seda teha alles pärast südame tõsist diagnostilist uuringut, sealhulgas:
- Kardioloogi teostatav füüsiline läbivaatus (patsiendi haigusloo ja kaebuste uurimine, südamehelide ja -kahinate kuulamine, südamepiiride koputamine, vererõhu ja pulsi mõõtmine).
- Vereanalüüsi võtmine, mis võimaldab teil tuvastada põletikulist protsessi kehas ja määrata vere hüübimise määra.
- Elektrokardiogrammi tegemine. Häiritud perikardi efusiooni korral on elektrokardiogrammil nähtavad teatud muutused: siinustahhükardia tunnused, R-laine kõrguse muutus, mis näitab südame nihkumist perikardi kotis, madal pinge elektrivoolu vähenemise tõttu pärast perikardi või pleura kogunenud vedeliku läbimist.
- Lisaks saab mõõta tsentraalset venoosset rõhku, mis on perikardiidi korral koos suure efusiooniga kõrgenenud.
- Tehti rindkere röntgenülesvõte. Röntgenipildil on selgelt näha suurenenud, ümar südame siluett ja laienenud sabaveen.
- Ehhokardiograafia. See tehakse päev enne operatsiooni ja aitab selgitada häiritud efusiooni põhjust, näiteks pahaloomulise kasvaja olemasolu või vasaku koja seina rebend.
Alles pärast perikardiidi diagnoosi kinnitamist või eritise kogunemise avastamist perikardiõõnes määratakse erakorraline või plaaniline operatsioon vedeliku kogumiseks perikardikotist selle uurimiseks või südame töö leevendamiseks. Instrumentaalsete uuringute tulemused võimaldavad arstil välja tuua perikardi punktsiooni eeldatavad punktid ja määrata operatsiooni teostamise tegelikud meetodid.
Füüsilise läbivaatuse ja raviarstiga suhtlemise käigus on vaja talle rääkida kõikidest ravimitest, mida te võtate, eriti nendest, mis võivad vähendada vere hüübimist( atsetüülsalitsüülhape ja teised antikoagulandid, mõned põletikuvastased ravimid).Tavaliselt keelavad arstid selliste ravimite võtmise nädal enne operatsiooni.
Diabeedi korral on enne perikardi punktsiooni tegemist vaja konsulteerida hüpoglükeemiliste ravimite võtmise osas.
See puudutab ravimeid, nüüd räägime toitumisest. Operatsioon tuleks teha tühja kõhuga, seega tuleb toidu ja isegi vee tarbimist eelnevalt piirata, millest arst teid kirurgilise sekkumise ettevalmistamise etapis hoiatab.
Isegi enne operatsiooni peab meditsiinipersonal ette valmistama kõik vajalikud ravimid, mida selle protseduuri ajal kasutatakse:
- antiseptikumid naha raviks punktsioonipiirkonnas (jood, kloorheksidiin, alkohol),
- antibiootikumid perikardiõõnde manustamiseks pärast mädase eritise eemaldamist (mädase perikardiidi korral),
- anesteetikumid lokaalseks süstimiseks mõeldud anesteetikumiks (tavaliselt lidokaiin 1-2% või novokaiin 0,5%),
- intravenoosseks manustamiseks mõeldud rahustid (fentanüül, midasolaam jne).
Perikardi punktsioon tehakse spetsiaalselt varustatud ruumis (operatsioonisaal, manipulatsiooniruum), mis peab olema varustatud kõigi vajalike instrumentide ja materjalidega:
- Spetsiaalselt ettevalmistatud laud, millelt leiate kõik vajalikud ravimid, skalpelli, kirurgilise niidi, nõeltega süstlad anesteesia ja perikardiotsenteesi manustamiseks (20-cm3 süstal nõelaga 10-15 cm pikkuse ja umbes 1,5 mm läbimõõduga).
- Steriilsed puhtad tarbeesemed: rätikud, salvrätikud, marlitampoonid, kindad, hommikumantlid.
- Dilataator, steriilsed klambrid, eritise äravoolutoru (kui vedelikku on palju ja see väljub loomulikul teel), adapteritega drenaažikott, suur kateeter, J-tähe kujuline juhtetraat.
- Spetsiaalne varustus patsiendi seisundi jälgimiseks (elektrokardimonitor).
Kabinet peab olema valmis erakorraliseks elustamisabinõuks, lõppude lõpuks tehakse operatsioon südamel ja tüsistused on alati võimalikud.
Tehnika perikardiaalpunktsioon
Pärast protseduuri ettevalmistava osa lõppu algab operatsioon ise. Patsient asetatakse operatsioonilauale poolselili, st tema ülakeha tõstetakse tasapinna suhtes 30-35 kraadi võrra. See on vajalik selleks, et manipulatsioonide ajal kogunenud vedelik oleks perikardiõõne alumises osas. Perikardi punktsiooni saab teha ka istuvas asendis, kuid see on vähem mugav.
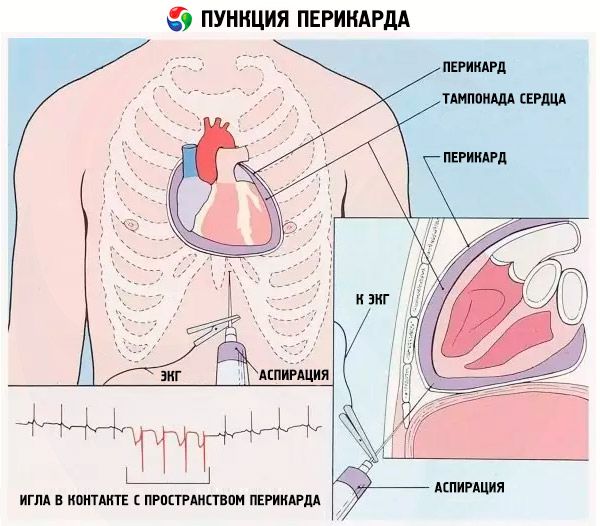
Kui patsient on märgatavalt närviline, antakse talle rahusteid, enamasti veenikateetri kaudu. Fakt on see, et operatsioon tehakse kohaliku tuimestuse all ja inimene on kogu aeg teadvusel, mis tähendab, et ta näeb, mis temaga toimub, ja reageerib ebapiisavalt.
Seejärel desinfitseeritakse punktsioonikoha nahk (rinnakorv ja vasakul küljel olevad ribid) antiseptikuga. Ülejäänud keha kaetakse puhta linasega. Nõela torkekohta (nahk ja nahaalune kiht) süstitakse anesteetikumi.
Operatsiooni saab läbi viia mitmel viisil. Need erinevad nõela sisestamise koha ja liikumise poolest kuni perikardi seinani. Näiteks Pirogovi-Karavajevi meetodi kohaselt sisestatakse nõel vasakul pool asuvasse 4. roietevahelisse ruumi. Perikardi punktsioonipunktid asuvad rinnakuluust 2 cm kaugusel.
Delorme-Mignoni meetodi kohaselt peaks punktsioon asuma rinnaku vasakus servas 5. ja 6. ribi vahel ning Shaposhnikovi meetodi kohaselt peaksid perikardi punktsioonipunktid asuma rinnaku parema serva lähedal 3. ja 4. ribi vahel.
Kõige levinumad meetodid on oma madala traumaastme tõttu Larrey ja Marfani meetodid. Nende kasutamisel on pleura, südame, kopsude või mao kahjustamise oht minimaalne.
Larrey perikardi punktsioon hõlmab naha läbistamist vasakul küljel asuva x-foidse protsessi lähedal, kus sellega külgnevad 7. roide (x-foidse protsessi alumine osa) kõhred. Esmalt sisestatakse punktsiooninõel kehapinnaga risti 1,5–2 cm võrra, seejärel muudab see järsult suunda ja liigub paralleelselt patsiendi lamamistasandiga. 2–4 cm pärast toetub see perikardi seinale, mille punktsioon tehakse märgatava pingutusega.
Järgmisena on tunne, nagu nõel liiguks tühimikus (takistus praktiliselt puudub). See tähendab, et see on tunginud perikardiõõnde. Süstla kolbi enda poole tõmmates näete sinna sisenevat vedelikku. Eksudaadi diagnostiliseks kogumiseks või väikese koguse vedeliku väljapumpamiseks piisab 10-20 cm³ süstlast.
Punktsioon tuleb teha väga aeglaselt. Nõela liikumisega kehas kaasneb anesteetikumi sisseviimine iga 1-2 mm järel. Kui süstlanõel on jõudnud perikardiõõnde, süstitakse täiendavalt väike annus anesteetikumi, mille järel algab aspiratsioon (eksudaadi väljapumpamine).
Nõela liikumist jälgitakse selle külge kinnitatud spetsiaalse elektroodi abil. Arstid eelistavad siiski tugineda omaenda tunnetele ja kogemustele, sest nõela läbiminek läbi perikardi seina ei jää märkamata.
Kui on tunda süstla rütmilist tõmblemist, võib nõel olla vastu südant. Sellisel juhul tõmmatakse see veidi tagasi ja surutakse süstalt rinnakule lähemale. Pärast seda võite rahulikult hakata efusiooni perikardist eemaldama.
Kui kahtlustatakse mädast perikardiiti ja tehakse terapeutilistel eesmärkidel perikardi punktsioon, siis pärast efusiooni väljapumpamist töödeldakse perikardiõõnt antiseptikuga mahus, mis ei ületa väljapumbatud eritise kogust, ning seejärel süstitakse sinna hapnikku ja efektiivset antibiootikumi.
Perikardi punktsioon erakorralises staadiumis saab teha tingimustes, kus on palju eritist, mis kujutab endast ohtu patsiendi elule. Ühest süstlast siin ei piisa. Pärast nõela eemaldamist kehast jäetakse sinna juhik, süsteavasse sisestatakse dilataator ja juhiku külge sisestatakse klambritega kateeter, mille külge kinnitatakse drenaažisüsteem. Selle konstruktsiooni abil juhitakse vedelik seejärel perikardiõõnest välja.
Operatsiooni lõpus kinnitatakse kateeter kindlalt patsiendi keha külge ja jäetakse teatud ajaks sinna, mille jooksul patsient viibib meditsiiniasutuses arsti järelevalve all. Kui vedelik pumbatakse välja süstlaga, siis protseduuri lõpus, pärast nõela kehast eemaldamist, surutakse punktsioonikohta lühidalt ja suletakse meditsiinilise liimiga.
Marfani perikardi punktsioon tehakse sarnasel viisil. Ainult et perikardiotsenteesi nõel sisestatakse kaldus xiphoidse protsessi tipu alla ja liigub tagumise rinnakuluu suunas. Kui nõel toetub perikardi voldikule, tõmmatakse süstal nahast veidi eemale ja elundiseina torgatakse.

Perikardi kotist vedeliku väljapumpamise protseduuri kestus võib varieeruda 20 minutist kuni 1 tunnini. Eksudaat pumbatakse välja vähehaaval, andes südamele võimaluse harjuda väljastpoolt ja seestpoolt tuleva rõhu muutustega. Sügavussügavus sõltub suuresti patsiendi konstitutsioonist. Kõhnadel inimestel jääb see vahemikku 5–7 cm, ülekaalulistel inimestel võib see olenevalt nahaaluse rasvakihi paksusest ulatuda 9–12 cm-ni.
Protseduuri vastunäidustused
Hoolimata asjaolust, et perikardi punktsioon on tõsine ja mõnevõrra ohtlik operatsioon, tehakse seda igas vanuses. Vastsündinute periood pole erand, kui puuduvad muud viisid koronaarverevoolu taastamiseks lapsel, kelle perikardis koguneb vedelikku.
Operatsioonil vanusepiiranguid ei ole. Mis puutub tervisepiirangutesse, siis ka siin pole absoluutseid vastunäidustusi. Võimalusel peaksite püüdma sellist operatsiooni vältida halva verehüübimise (koagulopaatia), tsentraalse aordi dissektsiooni või madala trombotsüütide arvu korral. Kui aga on oht tõsisteks vereringehäireteks, pöörduvad arstid ikkagi punktsioonravi poole.
Perikardi punktsiooni ei tehta, välja arvatud juhul, kui haigusega kaasneb suur efusioon või perikardi kiire täitumine sekreteeritud eksudaadiga. Samuti ei tohiks punktsiooni teha, kui pärast protseduuri on suur südametamponaadi oht.
Teatud olukorrad nõuavad punktsiooni tegemisel erilist ettevaatust. Väga ettevaatlikult tuleb bakteriaalne eritis perikardiõõnest eemaldada mädase perikardiidi korral, onkoloogiliste patoloogiatega seotud efusiooni korral, rindkere ja südame vigastuse või trauma tagajärjel tekkinud hemoperikardi ravis. Tüsistused on võimalikud operatsiooni ajal ja trombotsütopeeniaga patsientidel (trombotsüütide madala kontsentratsiooni tõttu hüübib veri halvasti, mis võib kirurgiliste manipulatsioonide ajal põhjustada verejooksu), samuti neil, kes vastavalt näidustustele võtsid antikoagulante (verd vedeldavad ja hüübimist aeglustavad ravimid) vahetult enne operatsiooni.
Tagajärjed pärast menetlust
Perikardi punktsioon on südamekirurgiline protseduur, millel, nagu igal teisel südameoperatsioonil, on teatud riskid. Kirurgi ebaprofessionaalsus, kirurgilise sekkumise tehnika mittetundmine ja kasutatavate instrumentide steriilsuse rikkumine võivad põhjustada häireid mitte ainult südame, vaid ka kopsude, pleura, maksa ja mao töös.
Kuna kõik manipulatsioonid tehakse terava nõela abil, mis liikumisel võib kahjustada lähedalasuvaid organeid, on oluline mitte ainult, et kirurg oleks ettevaatlik, vaid ka teada teid, mida mööda nõel saab kergesti perikardiõõnde siseneda. Lõppude lõpuks tehakse operatsioon peaaegu pimesi. Ainus viis olukorra kontrollimiseks on jälgida seda EKG ja ultraheli abil.
Arst peab püüdma mitte ainult rangelt tehnikat järgida, vaid olema ka äärmiselt ettevaatlik. Perikardi seina jõuga läbi surudes võite liialdada ja nõela südamemembraani suruda, seda kahjustades. Seda ei tohiks lubada. Kui olete süstla tõmblemise ajal südame pulsatsiooni tundnud, peate nõela kohe tagasi tõmbama, lastes sellel veidi kaldus eritisega õõnsusse minna.
Enne operatsiooni on kohustuslik südame piiride ja selle töö põhjalik uurimine. Punktsioon tuleks teha kohta, kus on suur eritise kogunemine; aspiratsiooni ajal tõmmatakse sinna ülejäänud õõnesisene vedelik.
Perikardi punktsioonimeetodi valikul on oluline vastutustundlik lähenemine. Kuigi Larrey meetod on enamikul juhtudel eelistatav, tasub mõnede rindkere deformatsioonide, oluliselt suurenenud maksa ja kapseldatud perikardiidi korral kaaluda ka teisi perikardi punktsioonimeetodeid, millel ei ole ebameeldivaid tagajärgi nõelakahjustuste või eritise mittetäieliku eemaldamise näol.
Kui operatsiooni teostab kogenud kirurg vastavalt kõigile nõuetele, on sellise protseduuri ainus tagajärg südame normaliseerumine perikardi vedeliku rõhu vähenemise tõttu ja olemasoleva patoloogia edasise efektiivse ravi võimalus.
Tüsistused pärast protseduuri
Põhimõtteliselt on kõik võimalikud tüsistused, mis tekivad operatsioonijärgsetel päevadel, protseduuri ajal tekkinud. Näiteks südamelihase või suurte koronaararterite kahjustus võib põhjustada südameseiskuse, mis nõuab elustamisspetsialistide kiiret sekkumist ja tulevikus asjakohast ravi.
Kõige sagedamini kahjustab nõel paremat vatsakese kambrit, mis võib esile kutsuda kui mitte südameseiskuse, siis vatsakeste arütmia. Südame rütmihäired võivad tekkida ka juhi liikumise ajal, mis kajastub südamemonitoril. Sellisel juhul tegelevad arstid kodade arütmiaga, mis nõuab seisundi kohest stabiliseerimist (näiteks antiarütmikumide manustamist).
Hooletute kätega terav nõel võib kahjustada pleurat või kopse, põhjustades pneumotooraksi. Nüüd võib pleuraõõnde täheldada vedeliku kogunemist, mis nõuab selles piirkonnas identseid drenaažimeetmeid (vedeliku väljapumpamist).
Mõnikord leitakse vedeliku väljapumpamisel, et see on värvunud punaseks. See võib olla kas hemoperikardis olev eritis või veri, mis on tekkinud epikardiaalsete veresoonte kahjustuse tagajärjel nõela poolt. On väga oluline võimalikult kiiresti kindlaks teha väljapumbatud vedeliku olemus. Veresoonte kahjustuse korral hüübib eksudaadis olev veri puhtasse anumasse asetatuna ikkagi kiiresti, samas kui hemorraagiline eritis kaotab selle võime juba perikardiõõnes.
Nõel võib läbistada ka teisi elutähtsaid organeid: maksa, magu ja mõningaid teisi kõhuõõne organeid, mis on väga ohtlik tüsistus, mis võib põhjustada sisemist verejooksu või peritoniiti, nõudes patsiendi elu päästmiseks kiireloomulisi meetmeid.
Võib-olla mitte nii ohtlik, kuid siiski ebameeldiv tagajärg pärast perikardi punktsiooniprotseduuri on haava nakatumine või perikardikotti sisenev infektsioon, mis viib organismis põletikuliste protsesside tekkeni ja mõnikord võib põhjustada isegi veremürgitust.
Võimalikke tüsistusi saab vältida, kui järgite rangelt punktsiooniravi (või diagnostilist) meetodit, teete kõik vajalikud diagnostilised testid, tegutsete enesekindlalt, kuid ettevaatlikult, ilma kiirustamise, kära ja järskude liigutusteta ning järgite operatsiooni ajal absoluutse steriilsuse nõudeid.
 [ 22 ]
[ 22 ]
Hoolitsege pärast protseduuri
Isegi kui esmapilgul tundub operatsioon edukas, ei saa välistada varjatud kahjustuste võimalust, mis hiljem tuletavad end suurte probleemidega meelde nii patsiendile kui ka kirurgilise sekkumise teinud arstile. Selliste olukordade välistamiseks ja vajadusel ka patsiendile õigeaegselt erakorralise abi osutamiseks on pärast protseduuri kohustuslik röntgenuuring.
Patsient võib pärast protseduuri jääda meditsiiniasutusse mitmeks päevaks või isegi nädalaks. Kui tegemist oli diagnostilise protseduuriga, mis kulges tüsistusteta, võib patsient järgmisel päeval haiglast lahkuda.
Tüsistuste korral, samuti kateetri paigaldamisel, mis juhib vedelikku välja ka pärast operatsiooni, lastakse patsient koju alles pärast seisundi stabiliseerumist ja drenaaživajaduse kadumist. Ja isegi sel juhul eelistavad kogenud arstid ohutult mängida, tehes lisaks EKG, kompuutertomograafia või magnetresonantstomograafia. Tomograafia läbiviimine on samuti näidustatud perikardi seintel olevate kasvajate tuvastamiseks ja selle seinte paksuse hindamiseks.
Perikardi punktsioonist taastumise ajal on patsient raviarsti ja noorema meditsiinipersonali järelevalve all, kes mõõdavad regulaarselt pulssi, vererõhku ja jälgivad patsiendi hingamisomadusi, et kiiresti avastada võimalikke kõrvalekaldeid, mida röntgenpildi abil ei tuvastatud.
Ja isegi pärast seda, kui patsient kliinikust lahkub, peab ta raviarsti nõudmisel järgima teatud ennetavaid meetmeid tüsistuste vältimiseks. See hõlmab toitumise ja toitumisrežiimi muutmist, halbadest harjumustest loobumist ning stressirohketele olukordadele ratsionaalse reageerimise võime arendamist.
Kui perikardi punktsioon tehakse terapeutilistel eesmärkidel, võib patsient jääda kliinikusse kuni kõigi raviprotseduuride lõpuleviimiseni, mida saab teha ainult haiglas. Minioperatsiooni tegemine diagnostilistel eesmärkidel annab arstile suuna patsiendi edasiseks raviks, mida saab teha nii haiglas kui ka kodus, olenevalt diagnoosist ja patsiendi seisundist.

