Artikli meditsiiniline ekspert
Uued väljaanded
Perikardiavasse sattunud vedelik: mida see tähendab, vastuvõetavad normid
Viimati vaadatud: 12.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
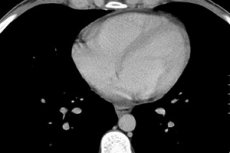
Süda on meie elu mootor, mille töö sõltub paljudest teguritest, sealhulgas bioloogilistest sisemistest protsessidest. Mõnikord on südame piirkonnas valu ja ebamugavustunde põhjuseks vedelik perikardis, mis ümbritseb südant igast küljest. Ja halva enesetunde põhjuseks on südame kokkusurumine vedeliku poolt või põletikuline protsess, mis lokaliseerub müokardi või perikardi kudedes.
Epidemioloogia
Statistika kohaselt on umbes 45% kõigist perikardiitidest viirusliku iseloomuga, mille ravis on prioriteediks immuunsuse suurendamine (vitamiinid, immunostimulandid), samas kui bakterid, mille vastu võitlemiseks kasutatakse antibiootikume, põhjustavad perikardis põletikulisi protsesse vaid 15% haigusjuhtudest. Kõige haruldasemad patoloogia tüübid on seen- ja parasiitperikardiit.
Põhjused perikardiavesi
Proovime täpselt mõista, millised seisundid ja patoloogiad võivad provotseerida perikardi vedeliku mahu suurenemist, mida nüüd ei peeta südame hõõrdumise ajal määrdeaineks, vaid eluohtlikuks teguriks.
Kõige sagedasem mittepõletikulise vedeliku kogunemise põhjus perikardis on ödematoosne sündroom. See ei ole haigus, vaid sümptom, mis võib kaasneda järgmiste patoloogiliste ja mittepatoloogiliste protsessidega:
- südame vasaku vatsakese kaasasündinud divertikuliit,
- südamepuudulikkus,
- eritussüsteemi, eriti neerude patoloogiad,
- häire, mille korral on perikardi kahe kihi vahel otsene side,
- puudulikkusega seisundid, näiteks aneemia,
- keha ammendumise seisund,
- mediastiinumi kasvajad, müksedeem,
- ainevahetushäired keha kudedes,
- mitmesugused põletikulised patoloogiad,
- vigastused, millega kaasneb kudede turse,
- allergilised reaktsioonid.
Mõnikord võib hüdroperikardi teket täheldada vasodilataatorite võtmise tagajärjel või kiiritusravi tüsistusena.
Riskitegurid
Rasedust ja vanadust võib pidada patoloogia arengu riskiteguriteks.
Perikardi põletikulise protsessi ( perikardiidi ) kõige levinumateks põhjusteks peetakse tuberkuloosi ja elundi reumaatilisi kahjustusi. Me räägime nakkus-allergilisest reaktsioonist, mille tagajärjel tekib suur hulk eritist.
Sellisel juhul võib riskitegureid arvestada:
- bakteriaalsed, viiruslikud ja seenhaigused: sarlakid, ägedad hingamisteede viirusnakkused, HIV, kopsupõletik, pleuriit, endokardiit, kandidoos jne;
- parasiitide olemasolu organismis ( ehhinokokkinfektsioon, toksoplasmoos jne),
- allergilised patoloogiad, sealhulgas toidu- ja ravimiallergiad;
- autoimmuunhaigused ( reumatoidartriit, erütematoosluupus, süsteemne sklerodermia, dermatomüosiit jne),
- autoimmuunprotsessid ( reumaatiline palavik jne),
- krooniline südamepuudulikkus,
- südame membraanide põletikulised haigused ( müokardiit, endokardiit),
- kõik südamevigastused (nii läbistavad kui ka mitte läbistavad),
- vähk ja kiiritusravi,
- perikardi arengu kaasasündinud ja omandatud patoloogiad ( tsüstide ja divertikulaaride olemasolu selles),
- hemodünaamilised häired, ödeemi sündroom
- endokriinsüsteemi haigused ja ainevahetushäired ( südame rasvumine, glükoosi ainevahetushäired ja suhkurtõbi, hüpotüreoidism ).
Nagu me juba ütlesime, võib perikardi vedelik koguneda südamesse tehtud torkehaavade tagajärjel, kuid sama olukorda võib täheldada ka pärast elundi operatsiooni postoperatiivse tüsistuse (põletiku) tagajärjel.
Omapärane südametrauma on müokardiinfarkt, mis võib esineda ka põletikuliste tüsistustega ja provotseerida vedeliku taseme tõusu perikardikotis. Sama võib öelda ka südame müokardi isheemiliste (nekrootiliste) muutuste kohta.
Lähemal vaatlusel võib perikardiidi ja hüdroperikardi põhjustes näha palju kokkusattumusi. Teoreetiliselt on teine patoloogia mittenakkusliku perikardiidi tüüp, kuna perikardi ummistus põhjustab selles igal juhul põletikulist tüüpi patoloogilisi protsesse.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Pathogenesis
Koolibioloogiast on teada, et meie süda sünnib "särgis". Selle "särgi" nimi on perikard, see koosneb tihedatest füsioloogilistest kudedest ja täidab kaitsefunktsiooni.
Perikardi nimetatakse ka perikardikotiks, mille sees süda tunneb end mugavalt ja saab katkematult töötada. Perikardikott koosneb kahest kihist (lehtedest): vistseraalsest ehk välisest ja parietaalsest (sisemisest), mis võivad üksteise suhtes nihkuda.
Süda kui liikuv lihaseline organ on pidevas liikumises (selle seinad tõmbuvad kokku ja pumpavad verd nagu pump). Sellistes tingimustes, kui selle ümber poleks perikardi, võiks see nihkuda, mis tooks kaasa veresoonte painutamise ja vereringe häired.
Lisaks kaitseb perikard südant laienemise eest organile langeva suure koormuse korral. Arvatakse, et see toimib ka kaitsebarjäärina, mis takistab nakkuse tungimist südamekoesse siseorganite põletiku ajal.
Kuid perikardi sama oluline funktsioon on vältida väga liikuva südame hõõrdumist lähedalasuvate rindkere liikumatute struktuuride vastu. Ja nii, et süda ei kogeks hõõrdumist perikardi enda ja lähedalasuvate organite vastu, on selle kihtide vahel väike kogus vedelikku.
Seega on perikardis alati vedelikku, kuid tavaliselt ei tohiks selle kogus erinevate allikate kohaselt ületada 20–80 ml. Tavaliselt piirdub see näitaja 30–50 ml-ga ja perikardi efusiooni mahu suurenemist 60–80 ml-ni peetakse patoloogiaks. Aga kui sellise koguse kergelt kollaka värvusega vaba vedeliku korral tunneb inimene end tervena ja tal pole kahtlaseid sümptomeid, pole muretsemiseks põhjust.
Hoopis teine asi on, kui perikardi vedelikku koguneb mõõdukalt või suures koguses. See võib olla 100–300 ml või 800–900 ml. Kui näitaja on väga kõrge ja ulatub 1 liitrini, räägime väga eluohtlikust seisundist, mida nimetatakse südametamponaadiks (südame kokkusurumine perikardikotti koguneva vedeliku tõttu).
Aga kust pärineb perikardis olev liigne vedelik? On selge, et absoluutse tervise tingimustes on see võimatu. Perikardi vedelik uueneb pidevalt, imendudes perikardi lehtedesse ja selle kogus jääb ligikaudu konstantseks. Selle mahu suurenemine on võimalik ainult kahel juhul:
- perikardi kudede ainevahetushäirete korral, mille tagajärjel transudaadi imendumine väheneb,
- Põletikulise eritise lisamine olemasolevale mittepõletikulisele vedelikule.
Esimesel juhul räägime hemodünaamiliste häiretega seotud haigustest, ödeemilise või hemorraagilise sündroomi tekkest, kasvajaprotsessidest, mille tagajärjel koguneb perikardiõõnde läbipaistev vedelik, mis sisaldab epiteelirakkude, valgu ja vereosakeste jälgi. Seda patoloogilist seisundit nimetatakse tavaliselt hüdroperikardiks.
Põletikulise eritise ilmnemine on kõige sagedamini seotud infektsiooni tungimisega perikardi läbi vere ja lümfi, kui kehas oli juba mädase põletiku fookus. Sel juhul räägime nakkus- ja põletikulisest patoloogiast, mida nimetatakse "perikardiidiks", millel on mitu erinevat vormi.
Kuid perikardi põletik võib olla ka mittenakkuslik. Seda täheldatakse kasvajaliste protsesside korral, mille metastaasid esinevad südame piirkonnas, kui protsess levib lähedalasuvatest kudedest (näiteks müokardiidi korral), perikardi kudede ainevahetushäirete ja perikardi trauma (löök südamepiirkonda, haav, noavigastus) korral.
Sümptomid perikardiavesi
Perikardiidi kliiniline pilt, mille korral perikardi koguneb liigne vedelik, võib varieeruda sõltuvalt põhjusest ja transudaadi/eksudaadi hulgast. Perikardiiti ennast ei esine. See toimib juba kehas esinevate patoloogiate või vigastuste tüsistusena, seega pole vaja rääkida konkreetsetest sümptomitest.
Väga sageli ei kahtlusta patsient isegi, et tema perikardis koguneb vedelikku, st ei mõtle sellisele tervise halvenemise põhjusele, kahtlustades südame-veresoonkonna patoloogiaid, külmetushaigusi ja hingamissüsteemi haigusi, neeruhaigusi. Just nende probleemidega pöördutakse terapeudi poole, kuid diagnostilised uuringud näitavad, et ilmnenud sümptomid on juba haiguste hilinenud ilmingud, st nende tüsistus.
Milliseid kaebusi võib suurenenud perikardi vedeliku mahuga patsient arsti poole pöörduda?
- õhupuudus nii puhkusel kui ka pingutuse ajal,
- ebamugavustunne rinnaku taga, mis on eriti selgelt tunda, kui inimene ettepoole kallutab,
- erineva intensiivsusega valu südame piirkonnas, mis on seotud survega elundile; valu võib kiirguda selga, õlga, kaela, vasakusse kätte;
- pigistustunne rinnus, pigistustunne,
- hingamisraskused, lämbumishood, õhupuuduse tunne,
- ödeemi sündroom, mis on eriti märgatav näol, üla- ja alajäsemetel,
- süstoolse rõhu langus ja venoosse rõhu tõus, kaela veenide turse,
- tahhükardia, arütmia sümptomid,
- ebaproduktiivne haukuv köha, mis ei too leevendust,
- kähe hääl,
- suurenenud higistamine, eriti tuberkuloosi taustal,
- suurenenud maks ja valu paremas hüpohondriumis,
- probleemid toidu läbimisega söögitoru kaudu suurenenud perikardi kokkusurumise tõttu,
- sagedased luksumised diafragma närvi kokkusurumise tagajärjel,
- kahvatu sinine nahk vereringehäirete tõttu (südame kokkusurumine perikardi efusiooni ja eritise tõttu põhjustab selle kontraktiilse funktsiooni häireid),
- isutus ja sellega kaasnev kaalulangus.
On selge, et patsiendid võivad kurta üldise seisundi halvenemise, nõrkuse, peavalude ja lihasvalu üle, kuid selliseid sümptomeid kogevad vaid mõned patsiendid. Kuid palavik, mis on põhjustatud põletikust tingitud kehatemperatuuri tõusust, esineb enamikul juhtudel, kui pöördutakse arsti poole koos ebamugavustundega, mis on seotud vedeliku kogunemisega perikardi, eriti nakkushaiguste korral. Neid kaebusi võib pidada mittespetsiifilisteks esimesteks põletiku tunnusteks, mis omakorda põhjustavad perikardi vedeliku ülevoolu.
Kuid õhupuudus, südamevalu, pulsi ja vererõhu kõikumine võivad otseselt viidata sellele, et perikardi vedelik häirib südame tööd.
Oluline on mõista, et perikardiit võib olla mitte ainult nakkav või mittenakkuslik, äge või krooniline, sellel on mitu sorti, mis erinevad oma kulgu ja perikardi vedeliku hulka.
Ägeda vormi korral võib esineda kuiv (tuntud ka kui fibriinne) ja eksudatiivne perikardiit. Esimesel juhul eritub südame seroosmembraanist fibriin perikardiõõnde, mis on põhjustatud selle ülevoolust verega. Sellisel juhul leidub perikardis ainult vedeliku jälgi. Eksudatiivse perikardiidi korral leidub perikardis suures koguses vaba vedelikku.
Perikardi efusioon võib koosneda poolvedelatest eritistest põletikuliste protsesside ja hemodünaamiliste häirete korral, verisest vedelikust (hemorraagiline perikard) haavade, tuberkuloosi või rebenenud aneurüsmi korral ning mädaga segatud vedelikust nakkuslike kahjustuste korral.
Eksudatiivne perikardiit võib olla pikaajaline, muutudes krooniliseks 6 kuu pärast. Väike kogus vedelikku perikardis (80–150 ml) ei pruugi põhjustada haiguse väljendunud sümptomeid ja patsient võib arvata, et on juba paranenud. Kuid mõne aja pärast võib põletikuline protsess erinevate tegurite mõjul intensiivistuda ja suurenenud vedeliku tase perikardis põhjustab ebameeldivaid sümptomeid, mis on ka täiesti ohtlikud.
Kui perikardi on kogunenud palju vedelikku, mis hakkab südant tugevalt kokku suruma, mille tagajärjel selle töö on häiritud, räägime südametamponaadist. Sellisel juhul ei ole südamekambrid piisavalt lõdvestunud ja nad ei suuda vajaliku veremahu pumpamisega toime tulla. Kõik see viib ägeda südamepuudulikkuse sümptomite ilmnemiseni:
- tugev nõrkus, vererõhu langus (kollaps, teadvusekaotus ),
- hüperhidroos (külma higi intensiivne eritumine),
- tugev rõhk ja raskustunne rinnus,
- kiire pulss,
- tugev õhupuudus,
- kõrge venoosne rõhk, mis avaldub kägiveeni laienemises,
- liigne vaimne ja füüsiline erutus,
- hingamine on kiire, kuid pealiskaudne, võimetus sügavalt sisse hingata,
- ärevuse teke, surmahirm.
Pärast patsiendi stetoskoobiga kuulamist märgib arst nõrku ja summutatud südametoone, südames esinevat krigisemist ja nurinat (täheldatud patsiendi keha teatud asendis), mis on tüüpiline perikardiidile, esinedes südametamponaadiga või ilma.
Perikardi vedelik lastel
Kuigi see võib tunduda kummaline, võib liigne vedelik perikardis ilmneda isegi sündimata lapsel. Väike perikardi efusiooni kogunemine, mis on kardiovaskulaarsüsteemi hüperkineetilise reaktsiooni ilming, võib viidata kerge kuni mõõduka aneemia tekkele. Raske aneemia korral võib transudaadi hulk oluliselt ületada normaalseid väärtusi, mis on sümptom, mis ohustab lapse elu.
Kuid loote perikardi vedelik võib tekkida ka südame vasaku vatsakese kudede arenguhäirete tagajärjel. Sellisel juhul on südame ülemises osas vasaku vatsakese poolel seinte eend - divertikulum, mis häirib perikardi efusiooni (hüdroperikard) väljavoolu. Transudaat koguneb perikardi kihtide vahele ja mõne aja pärast võib see viia südametamponaadi tekkeni.
Raseda naise ultraheliuuringu käigus saab tuvastada loote südame arengu patoloogiaid ja suure koguse vedeliku ilmnemist selle ümber.
Lapse perikardiiti saab diagnoosida varases lapsepõlves. Kõige sagedamini esineb haigus varasemate viirusnakkuste, reuma ja difuussete (tavaliste) sidekoehaiguste taustal. Kuid täiesti võimalikud on ka mittespetsiifilised perikardiidi vormid, mis on põhjustatud seeninfektsioonist, neeruhaigusest tingitud mürgistusest, vitamiinipuudusest, hormoonravist jne. Imikutel areneb patoloogia sageli bakteriaalse infektsiooni (stafülokokid, streptokokid, meningokokid, pneumokokid ja muud tüüpi patogeenid) taustal.
Imikutel on haigust väga raske ära tunda, eriti kui tegemist on perikardiidi kuiva vormiga. Äge perikardiit algab alati kehatemperatuuri tõusuga, mis ei ole spetsiifiline sümptom, südame löögisageduse tõusu ja valuga, mida saab ära tunda beebi sagedaste ärevus- ja nutmisepisoodide järgi.
Vanemad lapsed, kellel on perikardis väike kogus vedelikku, kurdavad valu rinnus vasakul, mis süveneb, kui laps üritab sügavalt sisse hingata. Valu võib suureneda kehaasendi muutmisel, näiteks kummardamisel. Sageli kiirgub valu vasakusse õlga, seega võivad kaebused kõlada täpselt nii.
Eriti ohtlikuks peetakse eksudatiivset (effusiivset) perikardiiti, mille puhul perikardi vedeliku hulk suureneb kiiresti ja võib südametamponaadi tekkega ulatuda kriitilisele tasemele. Imiku puhul võib patoloogia sümptomeid pidada:
- suurenenud koljusisene rõhk,
- käe, küünarnuki ja kaela veenide märkimisväärne täitumine, mis muutub selgelt nähtavaks ja palpeeritavaks, mis on varases eas välistatud,
- oksendamise ilmnemine,
- pea tagaosa lihaste nõrkus,
- punnis fontanell.
Neid sümptomeid ei saa nimetada spetsiifilisteks, kuid need on olulised terviseprobleemi äratundmiseks lapsel, kes ei oska veel haiguse muudest sümptomitest rääkida.
Ägeda perikardiidi eksudatiivse staadiumiga vanemal lapsel kaasneb õhupuudus, tuim valu südame piirkonnas ja üldise seisundi halvenemine. Valuhoogude ajal püüab laps istuda ja kummarduda, kallutades pead rinnale.
Võivad esineda järgmised sümptomid: haukuv köha, kähedus, vererõhu langus, iiveldus koos oksendamisega, luksumine, kõhuvalu. Iseloomulik on paradoksaalse pulsi ilmnemine koos veenide vähenenud täitumisega sissepääsu juures.
Kui me räägime südametamponaadist, siis suureneb õhupuudus, tekib õhupuuduse ja hirmu tunne, lapse nahk muutub väga kahvatuks, sellele ilmub külm higi. Samal ajal on täheldatud suurenenud psühhomotoorset erutuvust. Kui kiireloomulisi meetmeid ei võeta, võib laps surra ägeda südamepuudulikkuse tõttu.
Lapse kroonilist eksudatiivset perikardiiti mis tahes etioloogiaga iseloomustab üldise seisundi halvenemine ja pidev nõrkus. Laps väsib kiiresti, tal on õhupuudus ja ebamugavustunne rinnus, eriti liikumise, treeningu ja spordi mängimise ajal.
Tüsistused ja tagajärjed
Perikardikoti ummistus ja selles esinevad põletikulised protsessid, millega kaasneb perikardi vedeliku mahu suurenemine, ei saa mööduda jäljetult, ilmnedes ainult patsiendi üldise seisundi halvenemises, õhupuuduse ja valu ilmnemises rinnaku taga.
Esiteks, mahu suurenedes avaldab vedelik üha suuremat survet südamele, raskendades selle tööd. Ja kuna süda on organ, mis vastutab kogu keha verevarustuse eest, on selle töö häired täis vereringehäireid. Verd peetakse omakorda rakkude peamiseks toitumisallikaks, see varustab neid ka hapnikuga. Vereringe on häiritud ja mitmed inimorganid hakkavad nälga kannatama, nende funktsionaalsus on häiritud, mis toob kaasa ka muude sümptomite ilmnemise, näiteks joobeseisundi ilmingud, mis vähendavad oluliselt inimese elukvaliteeti.
Teiseks, põletikulise eritise kogunemine on seotud armkoe-adhesiooni tekkega. Sellisel juhul ei kannata mitte niivõrd perikard ise kiudude koe vohamise ja selle lehtede tihenemise tõttu kaltsiumi kogunemise tõttu, kuivõrd süda, mis ei suuda diastooli ajal tagada kambrite piisavat täitmist verega. Selle tagajärjel tekib venoosne ummistus, mis suurendab trombi tekke riski.
Põletikuline protsess võib levida ka müokardi, põhjustades selles degeneratiivseid muutusi. Seda patoloogiat nimetatakse müoperikardiidiks. Liimprotsessi levik on täis südame sulandumist lähedalasuvate organitega, sealhulgas söögitoru, kopsude, rindkere ja selgroo kudedega.
Vedeliku stagnatsioon perikardis, eriti suure verehulga korral, võib põhjustada keha joobeseisundit selle lagunemisproduktidega, mille tagajärjel kannatavad taas mitmesugused organid ja ennekõike erituselundid (neerud).
Kuid eksudatiivse ja hüdroperikardiidi kõige ohtlikum seisund, mille puhul perikardi vedeliku maht kiiresti suureneb, on südametamponaadi seisund, mis kiireloomulise efektiivse ravi puudumisel viib patsiendi surmani.
Diagnostika perikardiavesi
Perikardi vedelikku ei peeta patoloogiliseks seisundiks, kui selle kogus ei ületa üldtunnustatud norme. Aga niipea, kui efusiooni maht muutub nii suureks, et see hakkab põhjustama südamepuudulikkuse ja teiste lähedalasuvate organite sümptomeid, ei saa te viivitada.
Kuna perikardiidi sümptomid võivad sarnaneda mitmesuguste haigustega, pöörduvad patsiendid üldarsti poole, kes pärast füüsilist läbivaatust, anamneesi kogumist ja patsiendi ärakuulamist saadab ta kardioloogi juurde. Patsientide nimetatud sümptomid ei ütle vaevuse tegeliku põhjuse kohta kuigi palju, kuid need võivad arsti õiges suunas suunata, kuna enamik neist viitab siiski südameprobleemidele.
Südame koputamine ja kuulamine aitavad oletust kinnitada. Koputamine näitab südame piiride suurenemist ning kuulamine nõrka ja summutatud südamelööki, mis viitab südame struktuuride piiratud liikumisele selle kokkusurumise tõttu.
Vere ja uriini laboratoorsete testide läbiviimine aitab hinnata olemasolevate terviseprobleemide olemust, määrata perikardiidi põhjust ja tüüpi ning hinnata põletiku intensiivsust. Sel eesmärgil on ette nähtud järgmised uuringud: kliinilised ja immunoloogilised vereanalüüsid, vere biokeemia, üldine uriinianalüüs.
Kuid ei füüsiline läbivaatus kuulamisega ega laborikatsed ei võimalda täpset diagnoosi panna, sest need ei võimalda hinnata vedeliku olemasolu perikardis ja selle mahtu, samuti kindlaks teha, mis täpselt on seotud südame häirega. Selle probleemi lahendab instrumentaalne diagnostika, mille paljud meetodid võimaldavad olukorda hinnata kõige väiksemates detailides.
Peamine meetod, mis võimaldab määrata mitte ainult vedeliku olemasolu perikardis, vaid ka selle taset, on ehhokardiogramm (EchoCG). Selline uuring võimaldab tuvastada isegi minimaalse koguse transudaati (alates 15 ml-st), selgitada südame struktuuride motoorse aktiivsuse muutusi, perikardi kihtide paksenemist, südamepiirkonna adhesioone ja selle sulandumist teiste organitega.
Perikardi vedeliku hulga määramine ehhokardiograafia abil
Tavaliselt perikardi lehed ei puutu üksteisega kokku. Nende erinevus ei tohiks olla suurem kui 5 mm. Kui ehhokardiograafia näitab kuni 10 mm erinevust, siis räägime perikardiidi algstaadiumist, 10–20 mm on mõõdukas staadium, üle 20 mm on raske.
Perikardi vedeliku kvantitatiivsete omaduste määramisel peetakse ebaoluliseks mahuks alla 100 ml, kuni pool liitrit peetakse mõõdukaks ja üle 0,5 liitri peetakse suureks. Suure eksudaadi kogunemise korral on kohustuslik perikardi punktsioon, mis viiakse läbi ehhokardiograafia kontrolli all. Osa väljapumbatud vedelikust suunatakse mikrobioloogilisele ja tsütoloogilisele uuringule, mis aitab määrata selle olemust (transudaadil on madalam tihedus ja ebaoluline valgusisaldus), nakkustekitaja, mäda, vere ja pahaloomuliste rakkude olemasolu.
Kui lootel avastatakse perikardis vedelikku, tehakse punktsioon ilma lapse sündi ootamata. See keeruline protseduur tuleb läbi viia rangelt ultraheli kontrolli all, kuna on suur oht ema või tema sündimata lapse vigastamiseks. Siiski on juhtumeid, kus perikardiõõnes olev vedelik kaob iseenesest ja punktsioon pole vajalik.
Elektrokardiogramm (EKG) võib anda ka patoloogia kohta teavet, kuna eksudatiivne ja krooniline perikardiit vähendab müokardi elektrilist aktiivsust. Fonokardiograafia annab teavet südame müra kohta, mis ei ole seotud selle tööga, ja kõrgsageduslike võnkumiste kohta, mis näitavad vedeliku kogunemist perikardi.
Eksudatiivne perikardiit ja hüdroperikard vedelikumahuga üle 250 ml määratakse röntgenülesvõttel südame suuruse suurenemise ja silueti muutuse, varju ebaselge määratluse järgi. Perikardi muutusi võib näha rindkere ultraheli, kompuutertomograafia või magnetresonantstomograafia ajal.
Diferentseeritud diagnoos
Kuna perikardi vedelik ei teki juhuslikult ja selle ilmumine on seotud teatud patoloogiatega, antakse suur roll diferentsiaaldiagnostikale, mis võimaldab tuvastada intensiivse perikardi efusiooni põhjuse. Äge perikardiit võib oma sümptomite poolest sarnaneda ägeda müokardiinfarkti või ägeda müokardiidiga. On väga oluline eristada neid patoloogiaid üksteisest, et diagnoosi kohaselt määratud ravi oleks efektiivne.
 [ 39 ]
[ 39 ]
Ravi perikardiavesi
Nagu me juba teame, on perikardis alati vedelikku ja selle taseme väike tõus tõenäoliselt patsiendi tervist ei mõjuta. Arst võib selliseid muutusi avastada juhuslikult, misjärel soovib ta patsienti mõnda aega jälgida. Kui vedeliku hulk suureneb, kuid jääb ebaoluliseks, on vaja välja selgitada efusiooni kogunemise põhjus. Ravi on suunatud eelkõige patoloogilise hüdratsiooni põhjustanud teguri inaktiveerimisele.
Patsiendi ravikoht sõltub patoloogia raskusastmest. Ägedat perikardiiti on soovitatav ravida haiglas. See peaks aitama vältida südametamponaadi. Kergeid patoloogia vorme, millega kaasneb mõõdukas transudaadi või eksudaadi kogus, ravitakse ambulatoorselt.
Kuna perikardiit on põletikuline protsess, on eksudaadi sekretsiooni vähendamiseks vaja kõigepealt põletik peatada. Enamasti saab seda teha mittehormonaalsete põletikuvastaste ravimite (MSPVA) abil. Nende hulgas on populaarseim ravim ibuprofeen, mis aitab leevendada palavikku ja põletikku, avaldab positiivset mõju verevoolule ja on enamiku patsientide poolt hästi talutav.
Kui perikardi vedeliku kogunemise põhjuseks on südame isheemiatõbi, on ravi diklofenaki, aspiriini ja teiste atsetüülsalitsüülhappel põhinevate ravimitega, mis vähendavad vere viskoossust, efektiivsem. Indometatsiini kasutamine on samuti vastuvõetav, kuid see ravim võib põhjustada mitmesuguseid kõrvaltoimeid ja tüsistusi, seega saab seda kasutada ainult äärmuslikel juhtudel.
Kui MSPVA-de võtmine ei anna soovitud tulemust või on mingil põhjusel võimatu, viiakse läbi põletikuvastane ravi steroidravimite (kõige sagedamini prednisolooni) abil.
Perikardiidiga kaasneb vedelikuhulga suurenemisega valu, mida leevendatakse tavapäraste valuvaigistite (Analgin, Tempalgin, Ketanov jne) abil. Turse sündroomi vastu võitlemiseks kasutatakse diureetikume (kõige sagedamini furosemiidi). Kuid vitamiini-mineraalide tasakaalu säilitamiseks lisatakse diureetikumidele kaaliumipreparaate (näiteks Asparkam) ja vitamiine.
Lisaks põletiku ja vedelikuprobleemi lahendamisele perikardis ravitakse ka algpõhjust. Kui tegemist on infektsiooniga, on süsteemne antibiootikumravi kohustuslik. Välja kirjutatakse penitsilliini ja tsefalosporiini antibiootikumid; raskete mädaste infektsioonide korral eelistatakse fluorokinoloone. Kuna paljud patogeenide tüved on tavapäraste antibiootikumide toime suhtes resistentsusega, kasutatakse ravis üha enam uut tüüpi antimikroobseid ravimeid, mille suhtes enamik baktereid on tundlikud (üks neist ravimitest on vankomütsiin).
Ideaalis tuleks pärast perikardi punktsiooni teha vedelikuanalüüs, et määrata patogeeni tüüp ja selle resistentsus ettenähtud antibiootikumide suhtes.
Kui tuberkuloosi taustal tekib eksudatiivne perikardiit, määratakse spetsiaalsed tuberkuloosivastased ravimid. Kasvajaprotsesside korral on tsütostaatikumid tõhusad. Igal juhul aitavad antihistamiinikumid vähendada turset ja põletikku, kuna isegi organismi reaktsioon nakkusfaktorile peetakse allergiliseks.
Ägeda perikardiidi korral on näidustatud range voodirežiim ja kerge toit. Kui haigusel on krooniline kulg, on ägenemise ajal ette nähtud füüsilise aktiivsuse piiramine ja dieet.
Põletikulise protsessi üldistamise korral on näidustatud hemodialüüs. Suure vedelikumahu korral perikardis tehakse selle punktsioon (paratsentees), mis on ainus viis liigse vedeliku ohutuks mittekirurgiliseks eemaldamiseks. Punktsiooni võib määrata südametamponaadi, mädase perikardiidi vormi ja ka juhul, kui 2-3 nädalat kestnud konservatiivne ravi ei ole viinud vedeliku vähenemiseni perikardi kihtide vahel. Kui eritises tuvastatakse mäda, tehakse perikardiõõne drenaaž antibiootikumide manustamisega.
Mõnel juhul tuleb punktsiooni teha mitu korda. Kui põletikku ei õnnestu peatada ja vedelik perikardis koguneb jätkuvalt vaatamata mitmele punktsioonile, on ette nähtud kirurgiline ravi - perikardiektoomia.
Perikardiidi füsioterapeutilist ravi efusiooniga ei teostata, kuna see võib olukorda ainult halvendada. Taastusravi perioodil on võimalik teostada treeningravi ja terapeutilist massaaži.
Patoloogia ägeda vormi kogu ravikuuri vältel peab patsient olema meditsiinipersonali järelevalve all. Regulaarselt mõõdetakse tema arteriaalset ja venoosset rõhku ning jälgitakse pulsisagedust. Haiguse kroonilise kulgemise korral on patsiendil soovitatav omada oma seadet vererõhu ja pulsi mõõtmiseks, mis võimaldab tal iseseisvalt oma seisundit jälgida.
Perikardiidi ravimid
Hüdroperikardi ravi, kui perikardi koguneb mittepõletikulist vedelikku, ei vaja sageli erikohtlemist. Piisab provotseerivate tegurite eemaldamisest ja vedeliku hulk normaliseerub. Mõnikord kaob haigus iseenesest ilma ravita. Muudel juhtudel aitavad dekongestandid (spironolaktoon, furosemiid jne).
Furosemiid
Kiiretoimeline diureetikum, mida sageli määratakse südame-veresoonkonna patoloogiatega seotud tursesündroomi korral. Ei koorma neere, mis võimaldab seda kasutada isegi neerupuudulikkuse korral. Lisaks diureetilisele toimele soodustab see perifeersete veresoonte laienemist, mis võimaldab mitte ainult turseid leevendada, vaid ka alandada kõrget vererõhku.
Ravimit võib välja kirjutada nii tablettide kujul (40 mg hommikul iga päev või ülepäeviti) kui ka süstide kujul. Ravimi maksimaalne lubatud ööpäevane annus tablettidena on 320 mg. Sellisel juhul on parem võtta ravimit kaks korda päevas. Tablettide võtmise vaheline intervall peaks olema 6 tundi.
Furosemiidi lahust võib süstida intramuskulaarselt või intravenoosselt (aeglaste infusioonidena). Seda praktikat kasutatakse raske turse ja südametamponaadi ohu korral. Niipea kui turse väheneb, võetakse ravimit suu kaudu. Nüüd manustatakse ravimit üks kord iga 2-3 päeva tagant. Süstimiseks mõeldud ravimi päevane annus võib olla vahemikus 20 kuni 120 mg. Manustamise sagedus on 1-2 korda päevas.
Ravimi süstimine toimub mitte rohkem kui 10 päeva, mille järel patsiendile manustatakse tablette, kuni seisund stabiliseerub.
Hoolimata asjaolust, et rasedust peetakse hüdroperikardiidi tekke üheks riskiteguriks, ei soovita arstid ravimit raseduse esimesel poolel kasutada. Fakt on see, et diureetikumid aitavad organismist eemaldada kaaliumi, naatriumi, kloori ja teisi keha jaoks vajalikke elektrolüüte, mis võib negatiivselt mõjutada loote arengut, mille peamiste süsteemide moodustumine toimub just sel perioodil.
Samuti on keelatud ravimit kasutada kaaliumipuuduse korral organismis (hüpokaleemia), maksakooma, neerupuudulikkuse kriitilise staadiumi, kuseteede obstruktsiooni (stenoos, urolitiaas jne) korral.
Ravimi võtmine võib põhjustada järgmisi ebameeldivaid sümptomeid: iiveldus, kõhulahtisus, vererõhu langus, ajutine kuulmislangus, neerude sidekoe põletik. Vedelikukaotus põhjustab janu, pearinglust, lihasnõrkust ja depressiooni.
Diureetilise toimega võivad kaasneda järgmised muutused organismis: kaaliumi taseme langus, uurea sisalduse suurenemine veres (hüperurikeemia), veresuhkru taseme tõus (hüperglükeemia) jne.
Kui me räägime perikardi põletikulisest protsessist, mille tagajärjel koguneb lootekoti kihtide vahele suur hulk eritist, täiendatakse dekongestanti ja antihistamiinikumide ravi põletikuvastase raviga (MSPVA-de või kortikosteroidide võtmine).
Ibuprofeen
Mittesteroidne põletikuvastane ja reumavastane ravim, mis aitab alandada palavikku ja palavikku (madaldada temperatuuri), vähendab turset ja põletikku ning leevendab kerget kuni mõõdukat valu. Mõnikord on need toimed piisavad mittenakkusliku perikardiidi raviks.
Ravim on saadaval õhukese polümeerikattega tablettide ja kapslite kujul, mis on ette nähtud suukaudseks manustamiseks. Ravimit tuleb võtta pärast sööki, et vähendada MSPVA-de ärritavat toimet mao limaskestale.
Ravim Ibuprofeen on välja kirjutatud 1-3 tabletti annuse kohta. Ravimi võtmise sageduse määrab arst ja see on tavaliselt 3-5 korda päevas. Alla 12-aastastele lastele arvutatakse annus 20 mg iga lapse kehakaalu kilogrammi kohta. Annus jagatakse 3-4 võrdseks osaks ja võetakse päeva jooksul.
Täiskasvanutele on ravimi maksimaalne ööpäevane annus 8 tabletti 300 mg, üle 12-aastastele lastele - 3 tabletti.
Ravimi kasutamise vastunäidustused on: individuaalne tundlikkus ravimi või selle komponentide suhtes, seedetrakti haavandilise kahjustuse äge staadium, nägemisnärvi haigused ja mõned nägemishäired, aspiriinist tingitud astma, maksatsirroos. Ravimit ei ole ette nähtud raske südamepuudulikkuse, püsiva kõrge vererõhu, hemofiilia, halva vere hüübimise, leukopeenia, hemorraagilise diateesi, kuulmislanguse, vestibulaarsete häirete jne korral.
Lapsed võivad tablette võtta alates 6. eluaastast, rasedad naised - kuni raseduse kolmanda trimestri lõpuni. Ravimi kasutamise võimalust rinnaga toitmise ajal arutatakse arstiga.
Ettevaatlik tuleb olla kõrgenenud bilirubiini taseme, maksa- ja neerupuudulikkuse, teadmata päritoluga verehaiguste ja seedesüsteemi põletikuliste patoloogiate korral.
Enamik patsiente talub ravimit hästi. Kõrvaltoimed on haruldased. Need avalduvad tavaliselt iivelduse, oksendamise, kõrvetiste, ebamugavustunde epigastimaalses piirkonnas, düspeptiliste sümptomite, peavalu ja pearinglusena. Samuti on teatatud harvaesinevatest allergilistest reaktsioonidest, eriti MSPVA-de ja atsetüülsalitsüülhappe talumatuse taustal.
Palju harvemini (üksikjuhtudel) esineb kuulmislangus, tinnituse ilmnemine, turse, vererõhu tõus (tavaliselt arteriaalse hüpertensiooniga patsientidel), unehäired, hüperhidroos, turse jne.
Kortikosteroidide hulgas kasutatakse perikardiidi ravis kõige sagedamini prednisolooni.
Prednisoloon
Põletikuvastane hormonaalne ravim, millel on samaaegselt antihistamiinne, antitoksiline ja immunosupressiivne toime, mis aitavad kaasa põletikusümptomite ja valu intensiivsuse kiirele vähenemisele. Soodustab veresuhkru taseme ja insuliini tootmise suurenemist, stimuleerib glükoosi muundumist energiaks.
Ravimit mitmesuguste haiguste korral, mis põhjustavad perikardis suure koguse vedeliku teket, võib määrata nii suukaudseks manustamiseks kui ka süstimiseks (intramuskulaarsed, intravenoossed, intraartikulaarsed süstid).
Ravimi efektiivse annuse määrab arst sõltuvalt patoloogia raskusastmest. Täiskasvanute päevane annus ei ületa tavaliselt 60 mg, üle 12-aastaste laste puhul 50 mg ja imikute puhul 25 mg. Raskete hädaolukordade korral võivad need annused olla veidi suuremad, ravimit manustatakse aeglaselt intravenoosselt või infusiooni teel (harvemini intramuskulaarselt).
Tavaliselt manustatakse korraga 30–60 mg prednisolooni. Vajadusel korratakse protseduuri poole tunni pärast. Liigesesisese manustamise annus sõltub liigese suurusest.
Ravim on ette nähtud üle 6-aastaste patsientide raviks. Ravimit ei ole ette nähtud ülitundlikkuse korral selle suhtes, nakkus- ja parasiithaiguste, sealhulgas tuberkuloosi ja HIV-nakkuse aktiivse staadiumi, mõnede seedetrakti haiguste, arteriaalse hüpertensiooni, dekompenseeritud südame paispuudulikkuse või suhkurtõve, kilpnäärmehormoonide tootmise häirete, Itsenko-Cushingi tõve korral. Ravimi manustamine on ohtlik raskete maksa- ja neerupatoloogiate, osteoporoosi, lihaskonna haiguste, millega kaasneb lihastoonuse langus, aktiivsete vaimuhaiguste, rasvumise, poliomüeliidi, epilepsia, degeneratiivsete nägemispatoloogiate (katarakt, glaukoom) korral.
Ravimit ei kasutata vaktsineerimisjärgsel perioodil. Ravi prednisolooniga on lubatud 2 nädalat pärast vaktsineerimist. Kui vaktsiin on hiljem vajalik, saab seda teha alles 8 nädalat pärast kortikosteroidravi lõppu.
Hiljutine müokardiinfarkt on samuti ravimi vastunäidustus.
Mis puutub kõrvaltoimetesse, siis need esinevad peamiselt pikaajalise ravi korral. Kuid arstid püüavad tavaliselt ravikuuri võimalikult palju lühendada, kuni tekivad mitmesugused tüsistused.
Fakt on see, et prednisoloon on võimeline kaltsiumi luudest välja uhtuma ja takistama selle imendumist ning selle tagajärjel osteoporoosi teket. Lapsepõlves võib see avalduda kasvupeetuse ja luunõrkusena. Samuti võib pikaajalisel kasutamisel täheldada lihasnõrkust, mitmesuguseid südame-veresoonkonna häireid, silmasisese rõhu tõusu, nägemisnärvi kahjustust, neerupealise koore puudulikkust ja põhjustada krampe. Steroid stimuleerib vesinikkloriidhappe tootmist, mille tagajärjel võib mao happesus suureneda koos põletiku ja haavandite ilmnemisega limaskestal.
Parenteraalsel manustamisel ei tohi prednisolooni lahust kunagi segada samas süstlas teiste ravimitega.
Kui perikardiit on nakkav või täpsemalt, kui selle põhjustab bakteriaalne infektsioon, on ette nähtud tõhusad antibiootikumid.
Vankomütsiin
Üks uuenduslikest ravimitest uuest antibiootikumide rühmast on glükopeptiidid. Selle eripäraks on ravimiresistentsuse puudumine valdaval enamikul grampositiivsetest bakteritest, mis võimaldab seda kasutada patogeeni resistentsuse korral penitsilliinide ja tsefalosporiinide suhtes, mida tavaliselt määratakse bakteriaalse perikardiidi korral.
Lüofilisaadi vormis olevat vankomütsiini, mis seejärel lahjendatakse vajaliku kontsentratsioonini soolalahuse või viieprotsendilise glükoosilahusega, manustatakse peamiselt tilguti. Soovitatav on aeglane manustamine tunni aja jooksul . Lahuse kontsentratsioon arvutatakse tavaliselt 5 mg milliliitri kohta, kuid kuna tursesündroomi ja suure koguse eritise korral perikardis on soovitatav piirata vedeliku sissetoomist organismi, võib lahuse kontsentratsiooni kahekordistada. Sellisel juhul jääb ravimi manustamise kiirus konstantseks (10 mg minutis).
Ravimit manustatakse olenevalt annusest (0,5 või 1 g) iga 6 või 12 tunni järel. Päevane annus ei tohi ületada 2 g.
Alla 1 nädala vanustele lastele võib ravimit manustada algannuses 15 mg kehakaalu kilogrammi kohta, seejärel vähendatakse annust 10 mg-ni kehakaalu kilogrammi kohta ja manustatakse iga 12 tunni järel. Alla ühe kuu vanustele lastele annust ei muudeta, kuid manustamisintervalli vähendatakse 8 tunnini.
Vanematele lastele manustatakse ravimit iga 6 tunni järel annuses 10 mg/kg. Lahuse maksimaalne kontsentratsioon on 5 mg/ml.
"Vankomütsiin" ei ole ette nähtud suukaudseks manustamiseks. See ei vabane sellises vormis seedetraktis halva imendumise tõttu. Vajadusel manustatakse ravimit suu kaudu, lahjendades pudeli lüofilisaati 30 grammi veega.
Selles vormis võetakse ravimit 3-4 korda päevas. Päevane annus ei tohiks ületada 2 grammi. Laste ühekordne annus arvutatakse 40 mg-na lapse kehakaalu kilogrammi kohta. Laste ja täiskasvanute ravikuur ei ületa 10 päeva, kuid mitte vähem kui nädal.
Ravimil on väga vähe vastunäidustusi. Seda ei määrata individuaalse tundlikkuse korral antibiootikumi suhtes ja raseduse esimesel trimestril. Alates 4. raseduskuust määratakse ravim rangete näidustuste kohaselt. Vankomütsiinravi ajal tuleb rinnaga toitmine lõpetada.
Kui ravimit manustatakse aeglaselt tunni aja jooksul, siis tavaliselt kõrvaltoimeid ei teki. Ravimi kiire manustamine on täis ohtlike seisundite tekkeriski: südamepuudulikkus, anafülaktilised reaktsioonid, kollaps. Mõnikord esinevad seedetrakti reaktsioonid, tinnitus, ajutine või pöördumatu kuulmislangus, minestamine, paresteesia, muutused vere koostises, lihasspasmid, külmavärinad jne. Soovimatute sümptomite ilmnemine on seotud pikaajalise ravi või ravimi suurte annuste manustamisega.
Perikardi vedeliku kogunemise ravimite valik on täielikult arsti pädevuses ja sõltub sellise häire põhjustanud patoloogia põhjusest ja olemusest, haiguse raskusastmest ja kaasnevatest patoloogiatest.
Rahvapärased abinõud
Tuleb öelda, et perikardiidi korral tõhusate rahvapäraste retseptide valik pole nii suur. On juba ammu tõestatud, et südamepatoloogiaid on võimatu ravida ainult ravimtaimede ja loitsudega, eriti kui tegemist on haiguse nakkava olemusega. Kuid rahvapärased abinõud aitavad tursete ja põletikuga toime tulla.
Perikardiidi populaarseimaks retseptiks peetakse noorte männiokkade infusiooni, millel on rahustav ja antimikroobne toime. See retsept leevendab tõhusalt perikardi põletikku ja vähendab seeläbi selles oleva vedeliku hulka. See on suurepärane vahend viirusliku etioloogiaga põletiku raviks. Selle kasutamine on lubatud ka bakteriaalse eksudatiivse perikardiidi korral, kuid ainult antibiootikumravi lisandina.
Infusiooni jaoks võtke 5 supilusikatäit purustatud okaspuude okkaid, valage peale ½ liitrit keeva vett ja hoidke madalal kuumusel 10 minutit. Eemaldage segu tulelt ja asetage 8 tunniks sooja kohta. Pärast „ravimi” kurnamist võtke seda pärast sööki, 100 g 4 korda päevas. See annab kehale jõudu haigusega iseseisvalt võidelda.
Võite proovida pähklitinktuuri valmistamist. 15 purustatud kreeka pähklit valatakse pudeli (0,5 l) viinaga ja lastakse 2 nädalat tõmmata. Valmis tinktuuri võetakse 1 magustoidulusikatäis (1,5 teelusikatäit) pärast hommiku- ja õhtusööki. Enne kasutamist tuleb tinktuuri lahjendada 1 klaasi veega.
Haiguse sümptomite leevendamiseks sobivad hästi taimeteed, mis sisaldavad diureetikumi, rahustava, põletikuvastase ja tugevdava toimega ürte. Näiteks pärnaõite, viirpuu ja saialille, tilliseemnete, kaeraõlgede kogu. Valage teelusikatäis tõmmist klaasi keeva veega ja laske 3 tundi soojas kohas tõmmata. Jooge valmis ravimit päeva jooksul, jagades selle 4 annuseks. Võtke tõmmis pool tundi enne sööki.
Või mõni muu kollektsioon, mis sisaldab viirpuu- ja kummeliõisi, aga ka emaürti ja immortelle'i. Võtke 1,5 spl kollektsiooni, valage peale 1,5 tassi keeva vett ja laske 7-8 tundi soojas kohas tõmmata. Kurnatud tõmmist võtke pool klaasi kolm korda päevas tund pärast sööki.
Selliste ohtlike ja raskete patoloogiate nagu perikardi või südamemembraanide põletik taimne ravi ei saa pidada peamiseks ravimeetodiks, eriti haiguse ägedas staadiumis. Traditsioonilise meditsiini retsepte soovitatakse kasutada siis, kui haiguse peamised sümptomid on mõnevõrra taandunud. Samuti aitavad need ennetada südamehaigusi ja tugevdada immuunsüsteemi.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ]
Homöopaatia
Näib, et kui perikardiidi rahvapärane ravi, mille iseloomulikuks sümptomiks on vedeliku kogus perikardis 100 ml ja rohkem, ei ole nii efektiivne, kas homöopaatia suudab olukorda muuta, sest ka selle preparaadid sisaldavad ainult looduslikke komponente, mida ei peeta tugevatoimelisteks ravimiteks? Kuid mõned homöopaatilised arstid väidavad, et perikardiiti saab ravida homöopaatiliste ravimitega. Tõsi, selline ravi on pikaajaline ja rahaliselt kulukas, sest retsept sisaldab korraga mitut kaugeltki mitte odavat homöopaatilist ravimit.
Haiguse alguses, kehatemperatuuri ja palaviku tõusuga, määratakse ravim Aconite. See on näidustatud valu korral, mis intensiivistub sissehingamisel ja liikumisel, takistades patsiendil öösel puhata. Võib esineda ka kuiv köha. Sageli eemaldab Aconite'i kasutamine üksi perikardiidi sümptomid, kuid mõnikord tuleb ravi jätkata.
Bryoniat määratakse siis, kui kuiv perikardiit muutub eksudatiivseks. See on näidustatud tugeva janu, tugeva valu südames, haukuva paroksüsmaalse köha ja sügava hingamise võimetuse korral.
Kali carbonicum on ette nähtud, kui akoniit ja bryonia on ebaefektiivsed või kui arsti poole pöördumine viibib, kui patsienti valdab südamevalu, ilmneb surmahirm, pulss muutub nõrgaks ja ebaregulaarseks ning täheldatakse kõhupuhitust.
Kui perikardi vedelik koguneb aeglaselt, eelistatakse ravimit Apis, mis on efektiivne ägeda südamevalu korral, mis tugevneb soojuse, vähese urineerimise ja janu puudumise korral.
Kui perikardiõõnde koguneb teatud kogus eritist, mille maht ei ole mitu päeva vähenenud, kuid valu ega palavikku praktiliselt ei esine, on näidustatud ravim Cantharis. Nagu ka eelmisele ravile, on sellele iseloomulik vähene urineerimine.
Cantharist ei tohiks võtta tugeva südamevalu või tahhükardia korral.
Kui ravi ei ole soovitud tulemust andnud ja haigus jätkab progresseerumist, määratakse tugevamad ravimid: Colchicum, Arsenicum album, Sulphur, Natrium myriaticum, Lycopodium, Tuberculinum. Need ravimid aitavad puhastada keha toksiinidest, mobiliseerida selle sisemisi jõude, võimaldavad vähendada päriliku eelsoodumuse mõju ja ennetada haiguse taastekkeid.
Kroonilise perikardiidi raviks võib homöopaatiline arst soovitada selliseid ravimeid nagu Rhus toxicodendron, Ranucula bulbosa, Asterias tuberose, Calcium fluoricum, Silicea, Aurum.
Raviplaani, mis näitab efektiivseid ravimeid ja nende annuseid, töötab homöopaatiline arst välja individuaalselt, lähtudes haiguse sümptomitest ja patsiendi põhiseaduslikest omadustest.
Ärahoidmine
Perikardiidi ennetamine seisneb selliste patoloogiate ennetamises, mida võib komplitseerida eritise või mittepõletikulise vedeliku kogunemine perikardi. See hõlmab eelkõige immuunsüsteemi tugevdamist, viiruslike, bakteriaalsete, seen- ja parasiitpatoloogiate õigeaegset ja täielikku ravi, aktiivset ja tervislikku eluviisi, mis soodustab ainevahetuse normaliseerumist organismi kudedes, ning õiget tasakaalustatud toitumist.
Vedeliku kogunemine perikardi võib tekkida mitmel põhjusel. Mõnda neist saab ära hoida, teised on meie kontrolli alt väljas. Kuid igal juhul aitavad eespool kirjeldatud ennetusmeetmed säilitada tervist pikka aega ja kui perikardiidi teket ei olnud võimalik vältida (näiteks traumaatilise patoloogia või operatsioonijärgsete tüsistuste korral), kulgeb haiguse ravi tugeva immuunsusega kiiremini ja lihtsamalt ning retsidiivi tõenäosus on ebamõistlikult madal.
Prognoos
Kui me räägime hüdroperikardist, siis selle haiguse prognoos on üldiselt soodne. See viib väga harva südametamponaadini, välja arvatud kaugelearenenud juhtudel, kui perikardi vedelik on kogunenud kriitilises koguses.
Nagu ka teist tüüpi perikardiidi puhul, sõltub kõik patoloogia põhjusest ja ravi õigeaegsusest. Surmaga lõppeva tulemuse tõenäosus on suur ainult südametamponaadi korral. Kuid nõuetekohase ravi puudumisel ähvardab äge eksudatiivne perikardiit muutuda krooniliseks või konstriktiivseks vormiks, mille puhul südame struktuuride liikuvus on häiritud.
Kui põletik levib perikardist müokardi, on suur kodade virvenduse ja tahhükardia tekke oht.

