Artikli meditsiiniline ekspert
Uued väljaanded
Pragunenud luu
Viimati vaadatud: 18.05.2024

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Alati ei juhtu luumurd trauma tõttu täielikult: võimalik, et see on ka osaliselt kahjustatud, milleks diagnoositakse luu pragu. Sellist rikkumist on peaaegu võimatu iseseisvalt kindlaks teha, kuna isegi instrumentaaluuringud ei saa seda alati teha. Selle probleemi lahendamisega tegeleb traumaarst. [1]
Epidemioloogia
Igal aastal suureneb nende patsientide arv, kes pöörduvad arsti poole luuvigastuste tõttu. Sellised vigastused on levinud patoloogiate hulgas kolmandal kohal.
Mehed saavad vigastada umbes kaks korda sagedamini kui naised: luumurrud on eriti sagedased tööeas, vanematel inimestel diagnoositakse luumurde sagedamini.
Isegi osalise luumurru korral vajab haiglaravi ligikaudu 5% ohvritest. [2], [3], [4]
Põhjused luumurrud
Mõranenud luu ilmnemisele eelnevad tavaliselt järgmised põhjused:
- kõva löök millegagi või millegi vastu;
- kukkumine, hüppamine kõrguselt (mõnikord - isegi väikeselt kõrguselt, kuid ebamugaval pinnal);
- Luuelemendi kokkusurumine (pressimine erinevate struktuuride, prahi, ehitusmaterjalide jne poolt);
- jäseme liigne sunnitud liikumine (nt käe või jala sunnitud pöörlemine, liigne motoorne amplituud jne).
Üldiselt võib luulõhed jagada kahte kategooriasse:
- mehaaniliste mõjude põhjustatud kahjustused (pärast kukkumist, lööki jne);
- kahjustused, mis on tekkinud luukoe enda nõrkuse ja hapruse tõttu (see on iseloomulik mõnele patoloogiale – näiteks osteoporoosile). [5]
Riskitegurid
Kõige sagedamini leitakse luulõhesid tööealistel meestel. Samas on naistel östrogeense aktiivsuse languse perioodil kalduvus ka mitmesugustele luuaparaadi probleemidele – eelkõige osteoporoosi arengu ja kudede pehmenemisprotsesside tõttu.
Riskirühma kuuluvad ka kõik eakad ja vanad inimesed. On tõestatud, et pärast viiekümnendat eluaastat hakkab keha järk-järgult kaotama luumassi - umbes 1% iga kahe aasta tagant. Selle tulemusena suureneb luumurdude ja -lõhede oht vanusega.
Kellel veel on suurem risk?
- Ülekaalulised inimesed, kelle luuaparaadi koormus on oluliselt suurenenud.
- Need, kes peavad kinni rangetest dieetidest, tasakaalustamata ja kehvast toitumisest (toitainete ja kaltsiumi puudus põhjustab luude hõrenemist ja pehmenemist).
- Isikud, kellel on pärilik eelsoodumus luumurdude tekkeks.
- Halbade harjumustega patsiendid - eriti need, kes kuritarvitavad alkoholi ja suitsetavad. Need tegurid põhjustavad luutiheduse järkjärgulist vähenemist, mis suurendab kahjustuste ohtu.
- Patsiendid, kellel on metaboolsed häired, endokriinsüsteemi patoloogiad (sel juhul võivad luustruktuuri häired olla põhjustatud hormonaalsetest riketest, kõrgest veresuhkru tasemest, kaltsiumi ja D-vitamiini imendumise häiretest).
- Inimesed, kes võtavad pikka aega teatud ravimeid, sealhulgas antiöstrogeene, diureetikume, hepariini ja alumiiniumi preparaate.
Lisaks diagnoositakse probleeme sageli patsientidel, kes pöörasid vähe tähelepanu füüsilisele tegevusele, kuritarvitasid kangeid kohvijooke. [6]
Pathogenesis
Liigse koormuse tagajärjel tekib luu pragu. Luukoe koostis on alati erinev, mis sõltub vanusest, inimese individuaalsetest omadustest, muudest teguritest.
Luu anorgaanilised koostisosad on enamasti kaltsiumisoolad – hüdroksüapatiidi submikroskoopilised kristallid.
Orgaanilist luukomponenti nimetatakse osseiiniks. See on valguline aine, mis on struktuurilt sarnane kollageeniga ja moodustab luuelemendi aluse. Oseiin esineb osteotsüütides, luukoe rakkudes.
Orgaaniliste ja anorgaaniliste kiudude kombinatsioon tagab tugevuse ja elastsuse põhiomadused. Kui mõni komponent on kahjustatud – näiteks orgaaniliste komponentide defitsiit – muutub struktuur liigselt rabedaks ja kahjustuste tekkeks.
Mehaanilised kahjustused, trauma muutuvad luu pragude tekkimise peamisteks teguriteks. [7]
Sümptomid luumurrud
Luumurru kliiniline pilt võib patsienditi erineda ja oluliselt. See sõltub nii kahjustuse astmest kui ka kannatanu individuaalsetest iseärasustest – näiteks valuläve suurusest. Mõned inimesed tunnevad kohe kõiki sümptomeid ja pöörduvad viivitamatult arsti poole. Ja mõnikord juhtub, et inimene talub valu, võttes seda tavalise osteoartriidi korral, ja jõuab arsti juurde alles pärast mitmenädalast tulutut eneseravi.
Üldiselt võib esimesed märgid, et luus on probleem, jagada järgmisesse loendisse:
- Valu - alguses on see tugev, terav ja hiljem muutub tuimaks valuks, mis suureneb koos füüsilise aktiivsusega.
- Turse, turse - tavaliselt tuvastatakse ja suureneb kohe pärast vigastust.
- Hematoom - ilmneb siis, kui luu pragu tekkis tugeva muljumise tõttu, mille käigus oli kapillaaride võrk kahjustatud.
- Vigastatud jäseme funktsiooni halvenemine.
Kõigil patsientidel ei esine kõiki neid sümptomeid korraga: võib esineda ainult üks või kaks sümptomit. Seetõttu on luumurru diagnoosimiseks vajalik täiendav diagnostika, näiteks röntgenikiirgus. [8]
- Kas lõhenenud luu teeb haiget?
Muidugi, nagu iga luumurru ja koe terviklikkuse häire korral, põhjustab lõhenenud luu valu. Vigastuse ajal ja mõnda aega pärast seda on valu tugevalt väljendunud. Järk-järgult muutub selle intensiivsus, valulikkus muutub igavaks, valutavaks. Ägeda valu sündroomi taastamine on võimalik kahjustatud luu koormuse suurenemise taustal.
- Kas luu krõmpsub, kui praguneb?
Krõmpsumise tunne luukahjustuse hetkel ei ole kõige iseloomulikum sümptom. See tähendab, et sellise tunde puudumine ei välista ega kinnita luumurru olemasolu. Kui kahjustus on tugev, sügav, ehkki mitte täielik, on krigistamine võimalik. Kuid paljud diagnoositud luude pragudega patsiendid ei viita sellise märgi olemasolule.
- Temperatuur luumurru korral
Kohalik palavik vigastuse piirkonnas on normaalne pärast vigastust, näiteks luumurdu. Üldine palavik võib aga mõnikord viidata tüsistuste tekkele.
Mõnel juhul võib paari päeva jooksul pärast vigastust registreerida temperatuuri, mis ei ületa 38 °C. Arvatakse, et see on keha reaktsioon vigastusele. Kui näitajad tõusevad kõrgemale või püsivad kauem kui kolm päeva järjest, on põhjust kahtlustada põletikulise protsessi arengut. Sellises olukorras on vaja täiendavate diagnostiliste meetmete saamiseks konsulteerida arstiga.
Etapid
Meditsiinitöötajad eristavad mitut lõhenenud luu regeneratiivset etappi:
- Kataboolne staadium: kahjustatud luukoe sureb, vallanduvad raku lagunemise protsessid, moodustuvad hematoomid.
- Rakkude diferentseerumise staadium: algab esmane luufusioon, mis piisava verevarustuse korral toimub primaarse osteogeneesi kaudu. Selle etapi kestus on kuni kaks nädalat.
- Esmane osteoni moodustumise staadium: kahjustatud kohale tekib luukallus.
- Aju spongiolisatsiooni staadium: ilmub luuline plastkate, moodustub kortikaalne komponent ja kahjustatud struktuur taastub. See etapp võib kesta paarist kuust kuni 2-3 aastani.
Luumurru normaalne paranemine sõltub ülaltoodud etappide õigest ja järjekindlast progresseerumisest. [9]
Vormid
Luu praod on traumaatilised (jõu tõttu) ja patoloogilised (luukoe patoloogiliste destruktiivsete protsesside tagajärjel).
Lisaks eristatakse luumurde luu tüübi järgi.
- Käevarreluu lõhenemine on mõiste, mis võib hõlmata õlaelemendi, küünarvarre, küünarliigese vigastusi, aga ka ülajäseme käe ja sõrmede vigastusi. Traumatoloogilt abi otsimise kõige levinum põhjus on kämbla- või raadiuse luude vigastus. Käe luumurdude kõige levinum põhjus on väljasirutatud käele kukkumine.
- Jalaluu lõhenemine võib hõlmata reieluu, sääreluu, labajala kahjustusi (tarsaal-, pöialuud, varba falangid). Vigastus võib tekkida halvast maandumisest, kukkumisest, jala pigistamisest vms.
- Vaagnaluumurd on häbeme-, niude- või istmikunärvi elementide vigastus. Patsiendid saavad viga peamiselt kukkumisel, autoõnnetuse ajal terava kokkusurumise korral jne. Jõu mõju, mille järel rikkumine ilmneb, võib olla külgne, anteroposterior. Sageli kaasneb vigastusega nimmepõimiku närvijuurte ja tüvede kahjustus, mis väljendub mitmesugustes neuroloogilistes häiretes.
- Istmikuluu murd on tavaline vigastus, kui inimene kukub tuharapiirkonnale (see võib juhtuda libedal teel või aktiivse spordiga, näiteks jalgpalliga tegeledes). Sellise vigastuse paranemine võtab kaua aega - vähemalt kuu, eeldusel, et järgitakse voodirežiimi.
- Mõranenud niudeluu on üks "ebamugavamaid" vigastusi, mida on raske avastada. Seetõttu kuulub see vigastus sageli nn "peidetud" variantide hulka: see võib tekkida vaagnarõnga otsese löögi või kokkusurumise tõttu. Rikkumise parandamiseks on vaja järgida ranget voodirežiimi 4 nädala jooksul.
- Rinnaluu luumurd võib tekkida vaagna elementide kokkusurumise taustal või pärast tugevat lööki sellesse piirkonda. Vaagnarõnga kahjustus nõuab hoolikat diagnoosimist, et välistada kuseteede ja reproduktiivsüsteemi kombineeritud häired.
- Sääreluu murd võib hõlmata pindluu kaela ja pea osalisi vigastusi, sääreluu mugula ja kondüüle, pahkluude jne. Sellised vigastused tekivad enamasti pärast kukkumist kõrgelt, otsest või kaudset lööki.
- Sääreluu murd on kõige levinum alajäsemete vigastus. Sääreluu väike ja suur elemendid on kahjustatud ligikaudu võrdselt sageli. Sellise vigastuse põhjuseks võib olla tugev löök või kukkumine.
- Reieluu murd võib hõlmata diafüüsi vigastust, mis mõjutab reieluu ülemist või alumist otsa. Vigastuse võib põhjustada otsene suunatud löök, kukkumine. Sellised häired on eriti levinud eakatel.
- Sääreluu murd on pika torukujulise elemendi vigastus, mis paikneb põlve ja jalalaba vahelises piirkonnas. Sellised vigastused on äärmiselt tavalised ja tekivad kukkumisel ja luupiirkonna korduval koormamisel. Sääreluu mängib liikumise biomehaanikas põhirolli, mistõttu taastumine võtab kaua aega – vähemalt kuu.
- Sageli tuvastatakse pindluu murd samaaegselt sääreluu elemendi kahjustusega: need asuvad üksteise vahetus läheduses. Sellise vigastuse kõige levinumad põhjused on kukkumised, liiklusõnnetused ja otsesed löögid jalgadele.
- Pragunenud kolju luud on reeglina pähe löökide, kukkumiste tagajärg. Sageli kaasneb sellise vigastusega aju ja ajumembraanide kahjustus. Seetõttu omistatakse kahju seisunditele, mis on patsiendi elule ohtlikud. Mõjutada võivad kolju erinevad luuelemendid. Näiteks otsmikuluu pragu on sageli surutud ja kombineeritud ninakõrvalkoobaste ja ka silmakoopade kahjustustega. Ajutise luu pragunemisega võib kaasneda näonärvi rikkumine, kuulmisluude hävitamine. Harvem vigastus on oimuluu püramiidi kahjustus, mis võib olla kombineeritud sisekõrva ja labürindi rikkumisega. Parietaalluu lõhenemist esineb sagedamini lapsepõlves: kolju medulla paarisluu on vigastatud. Parietaalluu on ühendatud kuklaluu-, otsmiku-, oimu- ja kiilkujulise luuga, mistõttu ei saa välistada kombineeritud vigastuse võimalust.
- Näo luu lõhe võib hõlmata nina luude struktuuride, silmakoopade, põskkoopa luude, ülemise lõualuu ja alumise lõualuu vigastusi. Sügomaatilise luu pragunemine viitab näo luustruktuuride vigastustele. Kahju tekitavad tugevad löögid, spordi- või transpordivigastused pähe. Probleem nõuab pikaajalist ravi, mille puhul on kahe nädala jooksul keelatud suu täielikult avada. Ninaluu lõhenemine on näostruktuuride vigastuste hulgas esikohal: selline vigastus tekib sageli kaklustes, poksis, maadluses, võitluskunstides. Üsna sageli, kui nina luu praguneb, ei pöördu patsiendid arsti poole, võttes seda tugeva verevalumi korral.
Tüsistused ja tagajärjed
Tavaline luumurd paraneb kergesti, kui patsient diagnoosib probleemi õigeaegselt ja järgib kõiki arsti soovitusi. Reeglina paraneb vigastus enamikul juhtudel hästi ja tüsistused praktiliselt puuduvad.
Kui inimene eirab arsti nõuandeid – näiteks jätkab vigastatud jäseme koormamist või ei vii läbi ettenähtud ravi –, võib luu lõhe suureneda ja luumurd osalisest murruni.
Kui rikkumine moodustub koos pehmete kudede hematoomiga, võib tekkida selle nakatumine ja mädanemine: tekib flegmon, mis vajaliku ravi puudumisel võib areneda gangrenoosseks protsessiks.
Üldiselt arvatakse, et luumurdude järgsed tüsistused on haruldased. Ainult mõnel juhul arenevad need eakatel patsientidel teiste krooniliste haiguste taustal - näiteks suhkurtõbi, rasvumine ja nii edasi. [10]
Kuidas lõhenenud luud paranevad?
Luumurdude paranemine võib toimuda erineval viisil. Selle protsessi kestus sõltub ka vigastuse keerukusest, samuti patsiendi vanusest ja üldisest tervislikust seisundist. On äärmiselt oluline, et vigastatu järgiks kõiki arsti poolt antud soovitusi.
Kohustuslik on pöörata tähelepanu füüsilistele protseduuridele: sellist ravi on lubatud alustada 2-3 päeva pärast vigastuse hetkest.
Laadige kahjustatud luuelement võimalikult järk-järgult. Mitte mingil juhul ei tohi te ise kipsi eemaldada ega varakult kehalise tegevusega tegeleda.
Paranemise stimuleerimiseks on vaja järgida õige toitumise põhimõtteid. Soovitatav on lisada dieeti kõrge looduslike kondroprotektorite sisaldusega tooteid: nende hulka kuuluvad želatiin, külm koor, rasvased kalad. Lisaks ei tohiks me unustada kaltsiumi täielikku omastamist kehasse, sealhulgas koos piimatoodete ja pähklitega. [11]
Kui kaua kulub lõhenenud luu paranemiseks?
Osalise luumurru täielikuks paranemiseks kulub tavaliselt vähemalt kuu (keskmiselt 2-3 kuud). See periood võib varieeruda sõltuvalt vigastuse suurusest, vigastatu immuunsüsteemist ja üldisest tervislikust seisundist ning ravi kvaliteedist. Paranemise kiirendamiseks on soovitatav võtta kaltsiumipreparaate, samuti mitte juua alkoholi ega suitsetada kogu paranemisperioodi jooksul. [12]
Diagnostika luumurrud
Kuidas tuvastada luu pragu? Seda on võimatu iseseisvalt teha: peate tingimata pöörduma arsti poole. Arst annab esmase visuaalse hinnangu, palpeerib kahjustatud piirkonda.
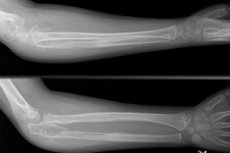
Prao ja murru eristamiseks tellitakse röntgen - see meetod on kohustuslik. Röntgenpildil on näha pragu luus endas. Lisaks on võimalik hinnata selle suurust, aga ka näha muid selle vigastusega kaasnevaid kahjustusi.
Kui röntgenülesvõte ei andnud kogu vajalikku teavet lõhenenud luu kohta, võib patsiendi suunata MRT-protseduurile.
Üldiselt on diagnostiliste protseduuride kogu valik tavaliselt järgmine:
- Vere- ja uriinianalüüsid (organismi üldise seisundi, funktsionaalse võimekuse hindamiseks ja põletikuliste protsesside välistamiseks). Mädaste tüsistuste tekkimisel võib analüüsida punktsiooni käigus võetud vedelikku (abstsess, luu, infiltraat), samuti uurida biopsiaga võetud kudesid.
- Instrumentaalne diagnoos (peamine meetod on radiograafia, abi - magnetresonantstomograafia).
Radiograafiat kasutatakse diagnoosimiseks, samuti ravi ajal luumurru paranemise dünaamika hindamiseks. Röntgenikiirgus tehakse vähemalt kahes projektsioonis. Üksikutel patsientidel võib soovitada teha täiendavaid pilte kaldus või muudes projektsioonides ja virnastatud kujul. [13]
Diferentsiaaldiagnoos tehakse kõige sagedamini osalise ja täieliku luumurru vahel. Samuti tuleks välistada luupõletiku, närvikiudude ja lähedalasuvate pehmete kudede võimalus.
Erinevus murru ja luumurru vahel on enamasti röntgenpildil suurepäraselt visualiseeritud: võimalik on isegi määrata vigastuse suurust ja lähedalasuvate koestruktuuride kahjustuse määra. Kui murrujoon ei jaga luu kaheks või enamaks eraldiseisvaks fragmendiks, diagnoositakse patsiendil luumurd. Kui luu on täielikult jagatud või pealegi selle killud nihkunud, diagnoositakse täielik luumurd.
Kellega ühendust võtta?
Ravi luumurrud
Pärast luu pragude diagnoosimist määrab arst ravi. Teraapia põhipunkt on lähedalasuvate liigeste ja luude immobiliseerimine, jäseme immobiliseerimine. Seda saab teha kipsi (sidemega) või muude seadmetega, mis võivad kahjustatud alale liikumatuse tagada.
Mõnel juhul on võimalik ka ilma kipsita: patsiendile pakutakse kandma ortoosi – spetsiaalset meditsiiniseadet, mis korrigeerib, leevendab ja fikseerib kahjustatud liigest ja jäset.
Trauma saanud inimesel on tingimata soovitatav järgida spetsiaalset dieeti - suure mineraalide ja vitamiinide sisaldusega. Valu korral määratakse valuvaigistid, alajäsemetele on ette nähtud voodirežiim.
Mõnel juhul võib osutuda vajalikuks põletikuvastaste ja immunostimuleerivate ravimite võtmine. [14]
Mida tehakse lõhenenud luu jaoks?
Kohe pärast vigastust tuleb pöörduda lähimasse meditsiiniasutusse, eelistatavalt traumapunkti. Arsti juurde minnes on oluline kahjustatud kehapiirkond eelnevalt immobiliseerida: näiteks võib panna improviseeritud materjalidest lahase või vähemalt pearäti (kui käsi on vigastatud). Võimalusel tuleks vigastatud kohale asetada jääkott.
Kui alajäse on vigastatud, ei tohiks te ise kõndida: kahjustatud luule toetumine võib põhjustada probleemi süvenemist ja osaline luumurd võib muutuda täielikuks või isegi nihkeks. Kui jalg on vigastatud, fikseeritakse ja immobiliseeritakse.
Kõigile kannatanutele määratakse vigastuse olemuse selgitamiseks radioloogiline diagnostika. [15]
Kui kaua tuleb lõhenenud luu korral kipsis kõndida?
Luumurru kipsis viibimise aeg ei ole kõigil patsientidel ühesugune. See sõltub paljudest teguritest: vigastuse suurusest, lokaliseerimisest, üldisest tervislikust seisundist ja kannatanu vanusest.
Keskmiselt tuleb kipsi kanda 20–35 päeva. Jalavigastuse korral võib seda perioodi pikendada 5-7 nädalani.
Kui patsient põeb suhkurtõbe, pikeneb ka luumurdude kipsis viibimise kestus – paarilt kuult kuue kuuni.
Kipsist varakult lahti saada ei tasu: ka lõhenenud luu on luumurd, ehkki osaline. Selle paranemiseks on hädavajalik tagada katkise piirkonna liikumatus. Ainult sellistel tingimustel toimub normaalne kudede sulandumine. [16]
Ravimid, mida arst võib välja kirjutada
Kipsist üksi ei piisa, et lõhenenud luu kiiremini paraneks: valu leevendamiseks ja luu paranemise kiirendamiseks on vaja teatud ravimeid.
Millistest ravimitest me räägime?
- Valuvaigistid – neid kasutatakse valu leevendamiseks.
- Vitamiinide ja mineraalide kompleksid - aitavad täiendada kehas kasulike ainete varu.
- Kondroprotektorid - need on ette nähtud, kui on vaja kõhrekoe taastada.
- Immunostimulaatorid - tugevdavad immuunsüsteemi, soodustavad kiiret paranemist.
- Diureetikumid - vajalik, kui kahjustatud luuelemendi piirkonnas esineb vedeliku kogunemine (turse).
- Valuvaigistid, valuvaigistid:
- Ketanov on ketorolaki ravim, mis on ette nähtud ägeda valu leevendamiseks lühikese aja jooksul. Ketanovit võetakse üks tablett iga viie tunni järel. Ravimit ei tohiks juua kauem kui viis kuni seitse päeva järjest, kuna see mõjutab seedetrakti limaskesta.
- Ibuprofeen on tuntud mittesteroidne põletikuvastane ravim, mida võetakse 400-600 mg 2-3 korda päevas. Pikaajaline ravi ravimiga võib põhjustada kõrvetisi, kõhulahtisust, unehäireid; sageli täheldatakse seedetrakti erosioon- ja haavandilisi kahjustusi.
- Pentalgin - kombineeritud ravim, mis põhineb metamisooli, paratsetamooli, kofeiini ja muude koostisosade toimel. Tablette võetakse üks tükk kuni kolm korda päevas (vastuvõttude vahelised intervallid - vähemalt neli tundi). Pentalgin-raviga kaasnevad mõnikord sellised kõrvaltoimed nagu seedehäired, väsimustunne, ärrituvus. Ravimit ei määrata, kui patsiendil on koos luumurruga kraniotserebraalne trauma või suurenenud koljusisene rõhk.
- Solpadein - kombineeritud ravim, mis on valmistatud mugavates kihisevates tablettides, mis lahustatakse klaasis vees. Standardne vastuvõtt hõlmab 2 tableti kasutamist iga nelja tunni järel (kuid mitte rohkem kui kaheksa tabletti päevas). Kõrvaltoimed ravi taustal on piiratud võimaliku allergiaga ravimi suhtes.
- Diureetikumid ödeemi eemaldamiseks:
- Verospiron on spironolaktoonil põhinev diureetikum, mis määratakse suu kaudu 0,05-0,3 g päevas (sagedamini - 0,1-0,2 g kolmes annuses). Tühistamine toimub järk-järgult. Raviga võib kaasneda pearinglus, unisus, hüponatreemia ja hüperkaleemia nähtused.
- Diakarb on atsetasoolamiidi preparaat. Turse kõrvaldamiseks luumurdude korral määratakse 0,125-0,25 g 1-2 korda päevas 1-2 päeva jooksul. Pikaajalisel kasutamisel võib tekkida peavalu, millega kaasneb pearinglus, paresteesiad, allergiad.
- Kaltsiumi sisaldavad ained, vitamiinipreparaadid:
- Kaltsiumglükonaat – on glükoonhappe kaltsiumisool. Võtke tablette enne sööki 1-3 g kuni kolm korda päevas. Tromboosi kalduvuse korral on ravimi kasutamine vastunäidustatud.
- Calcemin Advance – sisaldab tõhusat kaltsiumi ja D-vitamiini kombinatsiooni, aga ka teisi mikroelemente. Luumurdude korral võetakse ravimit kaks tabletti päevas koos veega (hommikul ja õhtul). Ärge võtke rohkem kui 3 tabletti päevas, kuna see võib põhjustada seedehäireid ja allergiaid.
- Kaltsium D3 Nicomed on mugav närimistablett kaltsiumi ja kolekaltsiferooliga. Luu pragude korral on otstarbekas kasutada ravimit 2-3 korda päevas üks tablett. Ravi on tavaliselt hästi talutav, ainult harvadel juhtudel täheldatakse iiveldust, söögiisu vähenemist.
- Preparaadid immuunkaitse tugevdamiseks:
- Immuno-Ton on siirup eleuterokoki, ehhiaatsia ja naistepuna ekstraktidega. Seda võetakse koos toiduga või vahetult pärast seda: hommikul 1 supilusikatäis nädala jooksul. Immuunsuse vähenemise ohu tõttu ei ole ravimit pikemat aega võtta.
- Echinacea tabletid – taimne preparaat, mida iseloomustavad hemostaatilised, põletikuvastased, taastavad ja immunostimuleerivad omadused. Tablette võetakse hommikul ja õhtul, üks tükk korraga, ühe või kahe nädala jooksul. Ravimi kasutamise vastunäidustused on ülitundlikkus komplekslillede perekonna taimede suhtes (näiteks kummel, võilill, saialill).
- Immunoflazid on magus ja vedel taimeekstrakt, millel on väljendunud immunostimuleeriv omadus. Täiskasvanud võtavad seda ravimit 9 ml kaks korda päevas 1-4 nädala jooksul. Allergia ravimi suhtes on haruldane.
- Ettevalmistused kõhrekoe taastamiseks:
- Kondroitiini kompleks glükoosamiiniga - ette nähtud taastusravi perioodil luulõhe korral, üks kapsel kaks korda päevas kolme nädala jooksul. Seejärel minge üle säilitusannusele üks kapsel üks kord päevas. Ravi kogukestus on 2 kuud. Ravimit ei soovitata kasutada verejooksu kalduvusega.
- Teraflex - kasutatakse täielike ja osaliste luumurdude korral regenereerimisprotsessi ja luu kalluse moodustumise kiirendamiseks. 21 päeva jooksul võetakse ravimit 1 kapsel kolm korda päevas ja seejärel - 1 kapsel kaks korda päevas. Ravi kestus - 2-3 kuud.
Salvid luumurdude korral
Valu leevendamiseks ja lõhenenud luu paranemise kiirendamiseks on lubatud kasutada ka väliseid vahendeid salvide või geelide kujul.
Salvid, mis leevendavad valulikku ebamugavustunnet:
- Diklofenaki geel, mis esindab mittesteroidsete põletikuvastaste ravimite kategooriat. Sobib liigese- ja lihasvalu, valutava ja valuliku ebamugavustunde korral luulõhedes.
- Ketoprofeenil põhinev Ketonal kreem on valuvaigistava ja põletikuvastase toimega, leevendab traumajärgset valu.
- Lidokaiini salv 5% viitab amiidi tüüpi lokaalanesteetikumidele. Seda saab kasutada lühiajaliseks lokaalanesteesiaks.
- Turse ja hematoomi korral kasutatavad salvid:
- Hepariini salv viitab antikoagulantidele, seda kasutatakse turse jaoks, mis tekib pärast vigastusi naha terviklikkust rikkumata.
- Indovazin on kombineeritud ravim, millel on samaaegne tursevastane, valuvaigistav ja põletikuvastane toime.
- Troxevasini geel on ette nähtud turse ja valu kõrvaldamiseks posttraumaatilise sündroomi korral.
- Taastumisperioodil ette nähtud soojendavad salvid:
- Nikoflex on valuvaigistava, soojendava ja veresooni laiendava toimega lokaalne preparaat. Seda ei kasutata ägeda põletikulise reaktsiooni ajal.
- Capsicam on kombineeritud aine, millel on ärritav ja vasodilataator, parandab kudede lokaalset vereringet. Capsicam'i ei tohi kasutada kahjustatud nahale. Ettevaatust: ravim võib põhjustada allergiat.
Vitamiinid ja mikroelemendid luumurdude korral
Keha vajab luukoe tugevdamiseks kaltsiumi ja tsinki, magneesiumi ja fosforit. Need ained ei saa aga imenduda ilma teatud vitamiinideta. Näiteks on oluline B-rühma vitamiinide, askorbiinhappe ja D-vitamiini piisav tarbimine. Täielik vitamiinide ja mineraalainete komplekt kiirendab oluliselt luulõhe paranemist.
Mis on siis kõlavate kasulike komponentide roll?
- Lihas-skeleti süsteemi peamine ehitusmaterjal on kaltsium: see tagab luude tugevuse.
- Kaltsiumi täielikuks imendumiseks peab olema D-vitamiin: kui selle tarbimine on ebapiisav, ei ole luukude tugev.
- B-rühma vitamiinid osalevad luude kasvuprotsesside normaliseerimisel, säilitavad elastsuse ja aitavad moodustada kollageenkiude.
- Askorbiinhape kiirendab kõiki organismi regeneratiivseid protsesse, takistab demineraliseerumist.
- Vitamiin K2 on loodud selleks, et vältida kaltsiumi kudedest "väljaleostumist".
Kõiki ülalnimetatud komponente saab nii toidust kui ka komplekssete vitamiinide ja mineraalainete preparaatide võtmisega. Laialt tuntud on sellised komplekssed ravimid nagu "Vitrum Osteomag", "Osteo Santum", "Vitrum kaltsium". D3Kõiki neid preparaate võib võtta luumurdude ja isegi luumurdude korral.
Mis puutub toiduainetesse, siis neid vitamiine ja mineraalaineid leidub piisavas koguses juurviljades, maitsetaimedes, puuviljades, kodujuustus, seesamiseemnetes, tatras ja kaunviljades. D-vitamiini tarbimise saab tagada piisava päikesevalguse käes viibimisega.
Füsioteraapia luumurdude ravi
Füsioteraapiat on lubatud rakendada juba teisel või kolmandal päeval vigastuse hetkest. Kõige sagedamini on luumurdude korral ette nähtud UHF, elektroforees, UVB. Elektroforeesiks kasutatakse peamiselt suunavaid ravimeid: kaltsiumi, kloori, kortikosteroide, novokaiini, joodi preparaate.
Soojenemine toimub parafiini, osokeriidi, ravimudadega. Soojusprotseduuride olemus on verevoolu kiirendamine kahjustatud piirkonnas, mis toob kaasa ainevahetuse ja taastumisprotsesside paranemise ning kudede lagunemisproduktide kiire eemaldamise.
Mudaravi avaldab positiivset mõju üldiselt inimese närvisüsteemile. Vastunäidustused võivad olla dekompenseeritud südamehäired, tuberkuloos, onkoloogilised patoloogiad.
Teised abiteraapiad on sageli kliimateraapia, massaaž, galvaniseerimine (elektroteraapia), balneoteraapia ja LFK.
Luumurdude rahvapärane ravi
Õige immobiliseerimise korral paraneb luumurd mõne aja pärast iseenesest. Kuid selle protsessi kiirendamiseks võite kasutada abiravi - näiteks rahvapäraseid abinõusid. Pakume teile mitmeid retsepte, mille mõju on testinud rohkem kui üks põlvkond.
- Võtke ühe kanamuna koor, kuivatage see hästi ja jahvatage see pulbriliseks. Saadud pulber segatakse sidrunimahlaga ja kõik süüakse. Sellist vahendit valmistatakse iga päev, võetakse paar nädalat.
- Söö kaks või kolm kreeka pähklit päevas.
- Võtke toores munakollane, segage see 1 tl. kuivast želatiinist. Söö kohe pärast segamist ja pärast seda ära söö pool tundi. Protseduuri korratakse iga päev kuni seisundi püsiva paranemiseni.
- Koguge kanamunadest munakoored, kuivatage need hästi ja jahvatage pulbriks. Söö ½ tl. pulbrist hommiku- ja õhtusöögi ajal.
- Töödelge kahjustatud piirkonda kuuseõliga - iga päev, kuni kolm korda päevas.
Taimne ravi
- Kuslapuu.
Vala 1 spl. vivacosta 500 ml keeva veega, hoitakse 1 tund kaane all, filtreeritakse. Joo 1 spl. l. kuni 4 korda päevas ja määrige ka kahjustatud piirkonda.
- Comfrey.
Vala 200 ml keeva veega 1 spl. comfrey, nõuda kuni jahtumiseni, filtreerida. Võtke 1 magustoidulusikas kolm korda päevas nelja nädala jooksul. Lisaks saab infusiooni kasutada kahjustatud kehapiirkonna ravimiseks. Ravimit hõõrutakse nahka kaks korda päevas - hommikul ja õhtul.
- Saialill.
Võtta poolteist supilusikatäit kuivatatud saialille, valada 500 ml keeva veega, hoida tund aega kaane all. Filtreerige ja võtke 100 ml 4 korda päevas.
- Kibuvitsa viljad.
Puuviljad koguses 25 tükki valatakse 500 ml keeva veega, hoitakse termoses 15-20 minutit. Filtreerige ja võtke 150-200 ml kuni 4 korda päevas, söögikordade vahel.
Need taimed stimuleerivad regeneratiivseid protsesse luukoes, kiirendavad haavade paranemist, tugevdavad organismi vastupanuvõimet.
Homöopaatia luumurdude korral
Homöopaatilisi ravimeid võib kasutada kohe pärast vigastust ja ka hiljem, et kiirendada luulõhe paranemist.
Õige ravimi valimiseks on vaja konsulteerida homöopaatilise arstiga, kes oskab soovitada järgmisi abinõusid:
- Arnika – sobib nii osaliste kui ka täielike luumurdude raviks mis tahes lokaliseerimise ja keerukusega.
- Akoniit - võitleb edukalt šoki, valu, normaliseerib närvisüsteemi.
- Symphytum – sobib kergemate vigastuste paranemise kiirendamiseks; ravi alustatakse pärast kahjustatud luu fikseerimist.
- Saialill - ette nähtud paranemisprotsesside optimeerimiseks vigastuste korral, millega kaasnevad sisemised hemorraagid, hematoomid.
- Hypericum – aitab, kui vigastusega kaasneb sensoorne häire kahjustatud piirkonnas.
- Ruta - sobib luulõhede, sidemete venituste ja pehmete kudede nikastuste raviks.
- Calcarea phosphorica - ette nähtud juhul, kui lõhe ei parane pikka aega (1-1,5 kuu jooksul).
Soovitatav on võtta 3 tera valitud vahendit 30c potentsusega iga 4 tunni järel või sagedamini (tugeva valu korral, kuni seisundi püsiva paranemiseni).
Kõrvaltoimed ravi taustal tavaliselt puuduvad. Homöopaatilised ravimid on ohutud ja neil ei ole vastunäidustusi.
Luumurdude kirurgiline ravi
Kirurgilist ravimeetodit kasutatakse eranditult igasuguste jäsemete, selgroo ja vaagna vigastuste ja deformatsioonide korral. See kehtib peamiselt luumurdude puhul. Luumurdude korral pole sellist ravi enamasti vaja.
Ärahoidmine
Luuvigastuste, sh luumurdude ja pragude ennetamine on lastele ja täiskasvanutele väga vajalik meede. Millest see koosneb? Esiteks on vaja mitte ainult vältida kõikvõimalikke kukkumisi ja vigastusi, vaid ka vältida osteoporoosi – patoloogilise seisundi, mille puhul toimub luumassi kadu – teket. Osteoporoos suurendab luulõhede esinemissagedust mitu korda.
Milliseid soovitusi arstid selle kohta annavad?
- Suitsetamisest tuleks loobuda: suitsetajad kaotavad luumassi palju kiiremini kui teised inimesed. Luuvigastused paranevad aeglasemalt ning on oht, et luumurd paraneb halvasti ja valesti.
- Alkoholi tarbimise mõõdukus on vajalik: alkohoolsed joogid mõjutavad negatiivselt ainevahetusprotsesside kulgu, kaltsiumi imendumise kvaliteeti organismis, luukoe moodustumist.
- Oluline on jälgida oma kaalu: on teada, et lisakilod suurendavad oluliselt luuvigastuste riski. Kuid selline äärmus nagu liigne kõhnus on ka negatiivne punkt: alatoitumus, rangete dieetide sagedane järgimine põhjustavad ainevahetushäireid ja luukoe hõrenemist. Eriti ebasoovitav on piirata ennast toitumisega noorukieas - sel perioodil kujuneb luuaparaadi kvaliteet. Seetõttu on optimaalne kinni pidada "kuldsest keskmisest", et vältida nii täidlust kui ka liigset kõhnust.
- Unustada ei tasu ka päikesevalguse kasulikkust: isegi 15-30 minutist päevas piisab, et anda kehale vajalik annus päikeseenergiat – ennekõike piisavaks D-vitamiini tootmiseks. Kuid ka päikest ei tasu kuritarvitada : see võib viia naha seisundi halvenemiseni, melanoomi tekkeni.
- Oluline on süüa toitev ja õige toitumine: liigne valgutoodete, kohvi kuritarvitamine võib põhjustada kaltsiumi puudust organismis. Toidud nagu pähklid, ürdid, marjad ja tofujuust võivad parandada luude kvaliteeti.
- Aktiivne elustiil on hädavajalik: hüpodünaamia põhjustab kogu luu- ja lihaskonna nõrgenemist. Sporditegevus ei pea tingimata olema
Prognoos
Prognoos sõltub patsiendi vanusest, elustiilist, luumurru lokaliseerimisest ja raskusastmest, osutatava arstiabi iseloomust ja taastusravi kvaliteedist. Noortel paranevad luuvigastused kiiremini kui vanadel. Suur tähtsus on ka inimese üldisel tervislikul seisundil: krooniliste haiguste esinemine, häiritud ainevahetusprotsessid, hormonaalsed patoloogiad aeglustavad luulõhe paranemist. [17]Üldiselt võib vigastuse paranemise prognoosi pidada soodsaks eeldusel, et kasutatakse soovitatud immobiliseerimisvahendeid ja ravimeid.

