Artikli meditsiiniline ekspert
Uued väljaanded
T-rakuline lümfoom: perifeerne, angioimmunoblastiline, mitte-Hodgkini lümfoom, anaplastiline lümfoom.
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
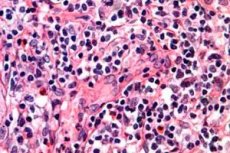
Vähki peetakse üheks ohtlikumaks inimhaiguseks. Ja kui arvestada ka seda, et kohutava diagnoosi taga peituvad mitmed surmaga lõppevad haigused, mis on paljude inimeste elud katkestanud, siis tekib paratamatult huvi selle teema vastu, et sarnast saatust vältida. Võtame näiteks ühe ohtlikuma verevähi tüübi, mis mõjutab lümfisüsteemi ja nahka, mida nimetatakse T-rakuliseks lümfoomiks. Just selle patoloogia tõttu ei ela paljud eakad inimesed oma kauaoodatud pensionini või saavad seda nautida väga lühikest aega. Kuigi ausalt öeldes ei tohiks selle patoloogia tekke riskirühma kuuluda ainult eakad inimesed.
Epidemioloogia
Lümfoomide statistika osas on T-rakulisel lümfoomil vanemas eas täheldatavate vähkkasvajate hulgas silmapaistev koht. Seda ei saa aga vaevalt nimetada eakate inimeste haiguseks, kuna haiguse juhtumeid on korduvalt registreeritud isegi lastel ja noorukitel. Samal ajal on mehed haiguse suhtes eelsoodumusem kui naised.
Patoloogia epidermotroopne olemus viitab sellele, et haigus lokaliseerub peamiselt nahas, elundimembraanides ja nende lähedal asuvates lümfisõlmedes. Haiguse kõige levinumaks vormiks peetakse naha T-rakulist lümfoomi ja eriti fungoidset mükoosi.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Põhjused T-rakuline lümfoom
Lümfoom on kasvaja moodustis, mis koosneb lümfisüsteemi modifitseeritud rakkudest. T-rakulise lümfoomi korral on patoloogilises protsessis osalejateks T-rakud (T-lümfotsüüdid), mis arenevad harknäärmes punases luuüdis asuvatest pretümotsüütidest, kust nad migreeruvad harknäärmesse.
T-lümfotsüüdid on faktor, mis tagab organismi immuunvastuse erinevatele välismõjudele ja reguleerib organismis toimuvaid protsesse. Seega põhjustab igasugune põletikuline protsess organismis T-lümfotsüütide ümberjaotumist, mis koguneb kahjustuse lähedale mööda lümfivoolu. Pärast põletiku peatumist taastavad lümfisõlmed oma esialgse suuruse ja elastsuse. Kahjuks ei juhtu see alati.
Teadlased ei ole veel valmis andma täielikku vastust küsimusele, mis põhjustab lümfotsüütide kontrollimatut kogunemist ühes punktis ilma nähtava põhjuseta ja mis põhjustab lümfisüsteemi rakkude mutatsiooni, mis hakkab intensiivselt jagunema (prolifereeruma), mis viib soovimatu kudede kasvuni kehas. Kontrollimatu rakkude proliferatsioon viib lümfisõlmede ja organite suurenemiseni, kuhu muteerunud T-lümfotsüüdid tarnitakse. Kõik see põhjustab ohtlikke häireid organite ja näärmete töös, mis viib patsiendi surmani.
Enamik teadlasi kaldub uskuma, et T-rakuline lümfoom on täpsustamata leukeemia tagajärg. Leukeemiat iseloomustab modifitseeritud rakkude ilmumine, mis moodustuvad luuüdi ebaküpsetest hemotsütoblastidest, mis on vererakkude eelkäijad. T-rakulise leukeemia korral täheldatakse mutatsioone lümfoblastides ja protümotsüütides, mis on T-lümfotsüütide eelkäijad.
Sellised pahaloomulised kloonid punasest luuüdist võivad siseneda ka tüümusesse ja sealt edasi muteerunud T-lümfotsüütidena, mis on altid kontrollimatule vohamisele, lümfisüsteemi. Seega saab retroviiruste perekonda kuuluv 1. tüüpi T-rakuline leukeemia (tuntud ka kui HTLV 1 – inimese T-lümfotroopne viirus 1) T-rakulise lümfoomi tekke kõige tõenäolisemaks põhjustajaks.
See teooria ei seleta aga küpsete T-lümfotsüütide pahaloomulisust, kuna need ei olnud algselt patogeensed. Selgub, et neile avaldasid negatiivset mõju ka mõned muud tegurid peale HTLV 1 viiruse, mis viis mutatsioonideni.
Üks T-rakulise lümfoomi tekke teooriatest on hüpotees teatud viiruste (näiteks herpesviirused tüüp 6 ja tüüp 4, hepatiitviirus, HIV) negatiivsest mõjust lümfotsüütide kvaliteedile. Neid viiruseid leidub sageli verevähiga patsientidel, mis tähendab, et nende mõju ei saa välistada.
Kuna T-lümfotsüütide tootmist kontrollib immuunsüsteem, võib igasugune kõrvalekalle selle töös viia T-lümfotsüütide suurenenud tootmiseni luuüdi rakkudest, mis ei küpse, ja suurema tõenäosuseni kromosomaalsete mutatsioonide tekkeks neis. Immuunsüsteemi ebapiisav reageerimine ärritajatele võib avalduda ka kiiresti jagunevate lümfotsüütide kloonide kogunemisena naha epiteelikihtidesse, mis viib mikroabstsesside moodustumiseni, mida täheldatakse naha T-rakulise lümfoomi korral.
Samaaegselt lümfotsüütide proliferatsiooniga väheneb ka kasvajavastast kaitset pakkuvate rakkude aktiivsus.
Lümfotsüüdid ja mõned teised keharakud on võimelised tootma spetsiaalseid infomolekule, mida nimetatakse tsütokiinideks. Need molekulid, olenevalt oma tüübist, tagavad rakkudevahelise interaktsiooni, määravad nende eluea, stimuleerivad või pärsivad rakkude kasvu, jagunemist, aktiivsust ja surma (apoptoosi). Samuti tagavad nad immuun-, närvi- ja endokriinsete näärmete koordineeritud töö. Tsütokiinide hulgas on molekule, mis pärsivad põletikulisi ja kasvajalisi protsesse, ning neid, mis reguleerivad immuunvastust. Nende molekulide aktiivsuse vähenemine võib avada tee kasvajate tekkeks.
Riskitegurid
T-rakulise lümfoomi tekke riskifaktorite hulka kuuluvad:
- Põletikulised protsessid organismis, mis põhjustavad immuunsüsteemi vastava reaktsiooni ja viivad lümfotsüütide kogunemiseni kahjustatud piirkonda.
- Viirusinfektsiooni esinemine organismis (herpesviirused tüübid 1, 4 ja 8, B- ja C-hepatiidi viirused, lümfotsüütiline viirus, HIV-nakkus ja isegi Halicobacter pylori).
- Immuunsüsteemi ebapiisav toimimine varasemate mutatsioonide ja struktuurimuutuste tõttu. Me räägime autoimmuunpatoloogiatest, immunosupressantide sissetoomisest organismi, mis pärsivad immuunsüsteemi toimimist.
- Pikaajaline kokkupuude kantserogeensete ainetega.
- Pärilik eelsoodumus ja kaasasündinud immuunpuudulikkuse seisundid.
- Pikaajaline kokkupuude ioniseeriva ja ultraviolettkiirgusega ning teatud kemikaalidega, mis põhjustavad lümfotsüütide mutatsioone.
- Erinevat tüüpi dermatooside (psoriaas, atoopiline dermatiit jne) krooniline kulg, mis viib lümfotsüütide pikaajalise esinemiseni kahjustatud piirkonnas, provotseerides immuunsuse langust ja pahaloomuliste kloonide vohamist lokaalses piirkonnas. See võib viia pahaloomulise protsessi tekkeni nahal.
- Edasijõudnud vanus.
Enamasti ei ole haiguse areng tingitud ühest põhjusest, vaid mitme teguri koosmõjust. See võib olla põhjus, miks haiguse spetsiifilisi ilminguid täheldatakse peamiselt täiskasvanueas, pärast seda, kui keha on pikka aega paljude tegurite negatiivselt mõjutanud.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Sümptomid T-rakuline lümfoom
Haiguse sümptomitest rääkides on oluline mõista, et T-rakulise lümfoomi tüüpide mitmekesisus jätab igal konkreetsel juhul oma jälje haiguse kliinilisele pildile. Siiski on mõned ühised tunnused, mis on iseloomulikud paljudele onkoloogilistele patoloogiatele.
Haiguse arengu esimesi, ehkki mittespetsiifilisi märke peetakse järgmiseks:
- põhjuseta isutus, seedimisprotsessi häired,
- kaalulangus, hoolimata asjaolust, et toidu kogus ja kalorisisaldus ei muutunud oluliselt,
- krooniline nõrkus, vähenenud sooritusvõime,
- apaatia ümbritseva suhtes,
- suurenenud reaktsioon stressiteguritele,
- suurenenud higistamine (hüperhidroos), eriti öösel,
- püsiv kergelt kõrgenenud temperatuur (subfebriili temperatuurinäidud jäävad vahemikku 37–37,5 kraadi),
- krooniline kõhukinnisus, kui kasvaja paikneb vaagnapiirkonnas,
T-rakulise lümfoomi spetsiifiliste sümptomite hulka kuuluvad:
- lümfisõlmede püsiv suurenemine ja kõvenemine,
- siseorganite (kõige sagedamini maksa ja põrna) suuruse suurenemine,
- naha punetus ja põletustunne, kiiresti kasvavate kahjustuste ilmnemine haavandite, naastude, papulide kujul,
- luukoe struktuuri häire (hävitamine).
Vormid
Haigusel võib olla erinev kulg, mistõttu eristatakse järgmisi patoloogia vorme:
- Äge vorm.
Seda iseloomustab haiguse kiire areng. Esimeste nähtude ilmnemisest kuni kõigi sümptomite täieliku avaldumiseni ei möödu rohkem kui 2 nädalat. Sellist haiguse kulgu täheldatakse enam kui pooltel kõigist T-rakulise lümfoomi diagnoosiga patsientidest.
Selle patoloogia vormi korral lümfisõlmede suurenemine tavaliselt puudub. Surm saabub kuue kuu jooksul alates haiguse algusest selliste tüsistuste tõttu nagu kopsupõletik, infektsioon kahjustatud nahapiirkondades, luude hävimine organismi mürgistusega lagunemisproduktidega, immuunsuse langus, leptomeningiit vaimsete häiretega jne.
- Lümfomatoosne vorm.
Kliinilises pildis sarnaneb see ülaltooduga. Kuid üheks patoloogia sümptomiks on suurenenud lümfisõlmed. Seda haiguse kulgu täheldatakse viiendikul patsientidest.
- Krooniline vorm.
Kliinilise pildi täielik väljakujunemine võtab kauem aega ja see on vähem väljendunud. Närvi-, seede- ja skeletisüsteem ei ole mõjutatud, välja arvatud juhul, kui haigus muutub ägedaks. Patsiendid elavad patoloogiaga umbes 2 aastat.
- Hõõguv vorm.
Haiguse haruldasem vorm, mis esineb 5 patsiendil 100-st. Märgitakse väikest arvu muteerunud T-lümfotsüüte, proliferatsioon toimub aeglasemalt kui teiste lümfoomi vormide korral. Sellegipoolest on märgatavad naha ja kopsude kahjustuse sümptomid. Patsientide eluiga on umbes 5 aastat.
Räägime üksikasjalikumalt T-rakulise lümfoomi ilmingutest, uurides erinevat tüüpi patoloogiat ja nende kulgu.
Kuna T-rakulised lümfoomid võivad erineda mitte ainult patoloogilise protsessi asukoha, vaid ka väliste ilmingute ja moodustumise mehhanismi poolest, on tavaks liigitada need järgmistesse tüüpidesse:
Selliste kasvajate tekke põhjuseks peetakse küpsete T-lümfotsüütide mutatsioone ebasoodsate tegurite (viirused, kiirgus, põletused) mõjul, mille tulemusena nad omandavad võime aktiivselt paljuneda ja moodustada muteerunud kloonide klastreid epidermise kihis.
Kliiniline pilt: mitmesuguste löövete ilmumine nahale (naastud, villid, laigud, papulid jne).
Patoloogia esineb tavaliselt kolmes etapis. Haiguse alguses märgivad patsiendid ekseemilaadsete laikude ilmumist, mis hakkavad sügelema ja kooruma, seejärel ilmuvad nende asemele naastude sarnased moodustised, mis järk-järgult kasvavad ja tõusevad kehapinnast kõrgemale. Seejärel liituvad lümfisüsteemi kaudu ringlevad mutantsed kloonid naha "valedega" lümfotsüütidega, vähk metastaseerub, mis viib patsiendi surmani 2-5 aasta jooksul.
- Perifeerne T-rakuline lümfoom.
See kontseptsioon hõlmab kõiki T- või NK-lümfotsüütide (põletikuvastased elemendid ja looduslikud tapjad, mis pakuvad kasvajavastast toimet) poolt moodustunud kasvajaelemente. Protsessis osalevad ainult küpsed rakud, mis on altid liigsele vohamisele. Sellised lümfoomid võivad moodustuda lümfisõlmedes ja siseorganitel kahjustatud lümfisõlmede lähedal. Need mõjutavad vere kvaliteeti, naha ja luuüdi seisundit ning viivad luukoe hävimiseni.
Kliiniline pilt: suurenenud lümfisõlmed kaelal, kubemes ja kaenlaalustes. Seda tüüpi patoloogiat iseloomustavad eespool kirjeldatud haiguse mittespetsiifilised sümptomid, millele lisanduvad mõned ebameeldivad ilmingud, mis on seotud suurenenud organitega (tavaliselt maks ja põrn). Patsiendid märgivad hingamisraskuste ilmnemist, korduvat põhjuseta köha, raskustunnet maos.
Arstid diagnoosivad harva "perifeerset lümfoomi", kui nad ei suuda patoloogiat liigitada spetsiifiliseks tüübiks. Perifeerset lümfoomi iseloomustab äge (agressiivne) kulg koos metastaaside tekkega teistesse organitesse.
- Angioimmunoblastiline T-rakuline lümfoom.
Selle iseloomulikuks tunnuseks on tihendite moodustumine lümfisõlmedes koos infiltraadiga immunoblastide ja plasmarakkude kujul. Sel juhul kustutatakse lümfisõlme struktuur, kuid selle ümber moodustub suur hulk patoloogilisi veresooni, mis provotseerib uute patoloogiate teket.
Haigusel on äge kulg. Koheselt suureneb erinevate lümfisõlmede, maksa ja põrna rühmade arv, ilmnevad kehal lööve ja muud vähi sümptomid. Veres võib leida plasmarakke.
- T-rakuline lümfoblastne lümfoom, mis oma kulult sarnaneb ägeda T-lümfoblastse leukeemiaga.
Kasvajaprotsessi arengus osalevad ebakorrapärase struktuuriga T-lümfotsüüdid. Neil pole aega küpseda, seetõttu on neil ebatäiuslik tuum ja seetõttu hakkavad nad kiiresti jagunema, moodustades samu ebakorrapäraseid struktuure.
See on üsna haruldane patoloogia, millel on üsna hea prognoos, kui haigus avastatakse enne, kui see mõjutab luuüdi süsteemi.
Erinevat tüüpi T-rakulised lümfoomid läbivad oma arengus tavaliselt neli etappi:
- Patoloogia esimeses etapis täheldatakse ainult ühe lümfisõlme või ühe rühma lümfisõlmede suurenemist.
- Teist etappi iseloomustab diafragma ühel küljel paiknevate erinevate rühmade lümfisõlmede suurenemine.
- Haiguse kolmas etapp on näidustatud, kui lümfisõlmed on diafragma mõlemal küljel suurenenud, mis näitab pahaloomulise protsessi levikut.
- Neljas etapp on metastaaside levik. Vähk ei mõjuta mitte ainult lümfisüsteemi ja nahka, vaid levib ka siseorganitesse (neerud, kopsud, maks, seedetrakt, luuüdi jne).
Seega, mida varem lümfoom avastatakse, seda suurem on inimese võimalus haigusega toime tulla. 4. staadiumis on need võimalused praktiliselt nullini vähenenud.
Mediastinaalne T-rakuline lümfoom
Kahjuks kipub vähijuhtude arv kasvama. Igal aastal täituvad onkoloogiakliinikud üha uute patsientidega, kelle hulgas on lõviosa mediastiinumi T-rakulise lümfoomi diagnoosiga patsientidest.
Neile, kes pole päris kursis meditsiiniterminoloogia ja inimese anatoomiaga, selgitame, et mediastiinum ei ole üks organitest, see on rinnaku ja selgroo vaheline piirkond, kus asuvad kõik rindkere organid (söögitoru, bronhid, kopsud, süda, harknääre, pleura, paljud närvid ja veresooned).
Kui T-lümfotsüütide kontrollimatu jagunemine viib kasvaja tekkeni ühes rindkere organis, nimetatakse seda mediastiinumi lümfoomiks. Selle oht seisneb selles, et protsess võib kiiresti levida teistesse organitesse. Lõppude lõpuks liiguvad vähirakud kergesti mööda lümfisüsteemi, loputades erinevaid organeid (sealhulgas haigusest mõjutatud) vähemalt ühe lümfisõlmede rühma piires ja kaugemalegi.
Mediastinaalse lümfoomi sümptomid on üldiselt tüüpilised kõikidele onkoloogilistele patoloogiatele (nõrkus, iiveldus, kaalulangus, õhupuudus jne). Spetsiifiline sümptom, mis viitab patoloogilise protsessi lokaliseerimisele, on lümfisõlmede suurenemine rinnus ja selle ümbruses (kael, kaenlaalused, kubemepiirkond, kõht). Oluline on see, et paistes lümfisõlmedele vajutades ei tunne patsient valu, mis viitab mitte põletikulisele protsessile, vaid pahaloomulisele protsessile neis.
Mediastinaalne T-lümfoom läbib oma käigus mitte ainult 4, vaid 5 etappi:
- Mitme kahtlase laigu ilmumine nahale
- Nahakahjustuste arv suureneb, kuid lümfisõlmed jäävad muutumatuks
- Laigude piirkonnas ilmub turse,
- Laigud hakkavad põletikuliseks ja punaseks muutuma,
- Protsess levib sissepoole mediastiinumi piirkonna organitesse.
Mediastinaalset T-rakulist lümfoomi diagnoositakse kõige sagedamini keskealistel ja eakatel inimestel ning viimastel on see raskem, levides kiiresti metastaasidena kogu kehas.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Naha T-rakuliste lümfoomide mitmekesisus
Selle lümfoomi tüübi eripäraks on see, et kontrollimatu rakkude vohamine ei saa alguse mitte lümfisõlmedest ja organitest, vaid nahast, kust protsess levib organismi. Naha T-rakuliste lümfoomide seas võivad esineda nii kiiresti kasvavad (agressiivsed) alatüübid kui ka aeglase kuluga variandid.
Arstid liigitavad järgmised agressiivsed lümfoomid, mis metastaseeruvad kiiresti teistesse organitesse ja näärmetesse:
- Sezary sündroom, mis on patoloogia, mille puhul veres suureneb eosinofiilide tase. Sellisel juhul esineb tingimata 3 sümptomit: erütrodermia (naha punetus koos lamellaarse koorumisega, ulatuslikud punased lööbed), lümfadenopaatia (suurenenud lümfisõlmed) ja spetsiifiliste volditud tuumadega rakkude esinemine veres, mis avastatakse laborikatsete ja biopsia käigus.
- Täiskasvanute T-rakuline leukeemia-lümfoom on nahakasvaja, mille põhjustab retroviirus HTLV-1. Sümptomid: naha ja lümfisõlmede kahjustused, maksa ja põrna suurenemine (hepatosplenomegaalia), luukoe täielik, kompenseerimata resorptsioon metastaaside (osteolüüs) tõttu.
- Ekstranodaalse T-rakulise lümfoomi ninaotsatüüp (polümorfne retikuloos). Areneb ebakorrapärase kujuga NK-sarnastest T. leukotsüütidest. Mõjutab nahka, ülemisi hingamisteid (bronhe, hingetoru, kopse) ja seedetrakti, näopiirkonna kolju keskosa struktuure (suulae, nina, mõned kesknärvisüsteemi osad). Juba haiguse 3. staadiumis täheldatakse nahakahjustusi pruunikas-siniste tihendite (naastude) kujul.
- Naha perifeerne täpsustamata T-rakuline lümfoom. Iseloomulikuks on kahjustuste ilmnemine epidermise kihtides ja lümfisõlmede suurenemine, seejärel võib protsess levida sügavale kehasse.
- Primaarne naha agressiivne epidermotroopne CD8+ T-rakuline lümfoom. Nahal tekivad polümorfsed elemendid (sõlmed, naastud, laigud), sageli haavanditega keskel. Infiltraati võib leida ka kopsudes, meestel munandites, limaskestadel ja kesknärvisüsteemis.
- Naha γ/δ T-rakuline lümfoom, mille korral nekrootilised sõlmed ja kasvajad esinevad peamiselt jäsemetel, mõnikord ka limaskestadel. Luuüdi, lümfisõlmed ja põrn on harva mõjutatud.
See on mittetäielik loetelu kiiresti kasvavatest lümfoomidest, mille patsientide eluiga ei ole pikem kui 2 aastat. Kiire areng on tüüpilisem perifeersetele lümfoomidele. Tõenäoliselt on see tingitud asjaolust, et lümfi liikumine on suunatud perifeeriast keskmesse, mis tähendab, et "haiged" leukotsüüdid toimetatakse kiiresti erinevatesse siseorganitesse, kus nad saavad settida ja kiiresti paljuneda.
Protsessi aeglast progresseerumist täheldatakse selliste patoloogiate korral nagu:
- Seenjas mükoos, mida paljud patsiendid ei seosta isegi vähkkasvajaga, kuna see sarnaneb mõnede dermatoloogiliste patoloogiatega. Sümptomid: nahale ilmuvad erineva kuju ja suurusega naastud (mõnikord kaetud ketendustega ja sügelevad, mis meenutavad psoriaasi), mis järk-järgult suurenevad ja muutuvad kasvajaks. Lisaks esineb naha turset, lümfisõlmede suurenemist (lümfadenopaatia), peopesade ja jalataldade naha paksenemist (hüperkeratoos), juuste väljalangemist, küünte halvenemist, silmalaugude turset ja eversiooni, maksa ja põrna suurenemist.
- Primaarne anaplastiline T-rakuline lümfoom, mis on üks patoloogia alatüüpidest üldnimetusega "suurerakuline lümfoom". Seda iseloomustab erineva suurusega (1-10 cm) lillakaspunaste sõlmede ilmumine nahale. Need võivad olla üksikud lööbed, kuid üsna tavaline on ka suure hulga sõlmede ilmumine.
- Pannikuliidilaadne T-rakuline lümfoom nahaalune. Kasvajaprotsess algab nahaalusest koest. Sümptomid: suurenenud eosinofiilide arv veres, sügelus ja lööbed nahal, pidev palavik, suurenenud maks ja põrn, suurenenud lümfisõlmed, kollatõbi, tursesündroom, kaalulangus.
- Primaarne naha CD4+ pleomorfne T-rakuline lümfoom. Infiltraat koosneb väikestest ja suurtest rakkudest. Naastu ja sõlmelisi kahjustusi võib näha näol, kaelal ja ülakehal.
Need ja mõned teised naha T-rakulise lümfoomi alatüübid võimaldavad teil haigusega elada 5 aastat või kauem.
Tüsistused ja tagajärjed
Mis puutub T-rakuliste kasvajate patoloogiatesse, mida liigitatakse pahaloomulisteks mitte-Hodgkini lümfoomideks, siis pole hirmutav mitte niivõrd patoloogia ise, kuivõrd selle tüsistused. Varajases staadiumis mõjutab T-rakuline lümfoom ainult nahka ja lümfisüsteemi, mis avaldub kerge ebamugavustundena. Kuid kasvaja suuruse suurenemine ja metastaasid teistesse organitesse häirivad järk-järgult kogu keha toimimist, mis viib patsientide surmani.
Tugevalt suurenenud lümfisõlm võib kokku suruda ülemise õõnesveeni, mis varustab verd südamega, söögitoru ja seedetraktiga, hingamisteede, kuseteede ja sapiteedega, piirates vedelike, õhu ja toidu liikumist nende kaudu. Seljaaju kokkusurumine põhjustab valu ja jäsemete tundlikkuse halvenemist, mis mõjutab nende aktiivsust.
Vähirakud võivad lümfisüsteemi kaudu levida luudesse, ajju, seljaaju, luudesse, maksa ja teistesse organitesse, mida lümf läbib ühe lümfisõlmede rühma. Kasvaja suurendab elundi suurust, vähendades selle sisemist mahtu või hävitades selle struktuuri, mis mõjutab tingimata selle funktsionaalsust.
Suure hulga kasvajarakkude lagunemine viib keha joobeseisundini koos temperatuuri tõusu, nõrkuse ja liigeste funktsiooni häiretega, mis on tingitud kusihappe kogunemisest neis (moodustunud rakutuuma lagunemise tagajärjel).
Iga onkoloogiline haigus tekib immuunsuse üldise vähenemise taustal, mis võimaldab erinevat tüüpi infektsioonidel (bakterid, viirused, seened) vabalt kehasse tungida. Seega võib lümfoomi komplitseerida nakkushaigused.
T-rakuliste lümfoomide tagajärjed sõltuvad protsessi pahaloomulisuse astmest, selle leviku kiirusest, diagnoosi täpsusest ja ravi õigeaegsusest.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
Diagnostika T-rakuline lümfoom
Vaatamata paljude T-rakulise lümfoomi tüüpide sarnasusele võivad nende progresseerumise tunnused ja ravimeetodid olla erinevad. See tähendab, et arst peab haiguse diagnoosimisele lähenema eriti hoolikalt, et täpselt kindlaks teha selle tüüp, arengustaadium ja töötada välja strateegia kohutava haiguse vastu võitlemiseks.
T-rakulise lümfoomi diagnoosimine algab nagu tavaliselt onkoloogi läbivaatusega. On väga oluline rääkida arstile kõigist sümptomitest ja nende ilmnemise ajast. See on vajalik haiguse staadiumi ja prognoosi täpseks kindlaksmääramiseks. Samuti tasub mainida perekonnas esinenud onkoloogia juhtumeid.
Vastuvõtu ajal palpeerib arst suurenenud lümfisõlmi ja määrab nende valulikkuse astme. Vähipatoloogiate korral on lümfisõlmed valutud.
Seejärel suunatakse patsient uuringutele. Esialgu antakse saatekiri vereanalüüsile (üldine ja biokeemiline) ja uriinianalüüsile, mis võimaldavad tuvastada organismis põletikulisi protsesse, muutusi erinevate verekomponentide kontsentratsioonis (näiteks eosinofiilide suurenemine), võõraste või modifitseeritud komponentide olemasolu ning mürgiseid aineid.
Lisaks tehakse immunoloogiline vereanalüüs. Kui selline analüüs näitab liiga vähe IgG-d, on lümfisüsteemis pahaloomulise kasvajaprotsessi tõenäosus suur. Antikehade vereanalüüs võib näidata viiruste olemasolu organismis, mis võivad provotseerida lümfoomi teket.
Valikuvõimalusena saate erakliinikutes läbida põhjaliku molekulaargeneetilise uuringu, mis hõlmab vere- ja uriinianalüüse, PCR-analüüsi, hormoonide, infektsioonide, viiruste jms testimist või veelgi parem, kehavähi sõeluuringut.
Seejärel võetakse nahapatoloogiate korral kahjustatud piirkonnast kraapimisproov ning suurenenud lümfisõlmede või siseorganite kahjustuse kahtluse korral tehakse punktsioonbiopsia. Saadud materjal saadetakse tsütoloogiliseks analüüsiks.
T-rakulise lümfoomi instrumentaalne diagnostika hõlmab järgmist:
- Röntgen
- Arvuti- ja magnetresonantstomograafia, mis võimaldab teil näha keha seisundit seestpoolt erinevate nurkade alt.
- Kõhuõõne ultraheli mediastiinumi lümfoomi kahtluse korral.
- Stsintigraafia metastaaside ja luukoe kahjustuste avastamiseks.
- Arvuti aksiaalne tomograafia.
Sõltuvalt T-rakulise lümfoomi tüübist ja staadiumist valib onkoloog haiguse jaoks kõige sobivamad diagnostilised meetodid.
Diferentseeritud diagnoos
Diferentsiaaldiagnostika on oluline punkt täpse diagnoosi seadmisel, eriti naha lümfoomide puhul, mis paljuski meenutavad dermatoloogilisi patoloogiaid (näiteks ekseem, psoriaas, dermatiit) ja patoloogiaid, millega kaasneb lümfadenopaatia. Viimane punkt on väga oluline, kuna lümfisõlmede suurenemine võib olla nii pahaloomuline (lümfoomide korral) kui ka healoomuline (kehas esinevate põletikuliste protsesside korral).
Kellega ühendust võtta?
Ravi T-rakuline lümfoom
Onkoloogilisi patoloogiaid pole kunagi peetud kergesti ravitavaks, kuid T-rakuline lümfoom, hoolimata olukorra ohtlikkusest, ei ole põhjus allaandmiseks. Ravi skeem ja suuremal määral ka tulemus sõltub alati kasvajavastaste meetmete õigeaegsusest ja T-rakulise patoloogia tüübist.
Pahaloomuliste lümfisõlmede vastu võitlemise peamised meetodid on:
- Süsteemne ravi keemiliste ravimitega, mis peatavad kasvaja kasvu (keemiaravi).
- Kasvaja kokkupuude ioniseeriva kiirgusega (elektronkiireteraapia, mis on pahaloomuliste lümfoomide ainus füsioterapeutiline ravimeetod).
- Kortikosteroidide (põletikuvastaste ravimite) võtmine,
- Ravimite võtmine, mis aktiveerivad organismis kasvajavastaseid protsesse( bioteraapia).Ravimid valmistatakse otse patsiendi rakustruktuuridest.
- Luuüdi siirdamine. Sellisel juhul manustatakse esmalt intensiivset keemiaravi (müeloablatiivset ravi), mille eesmärk on vähirakkude täielik hävitamine ja immuunsüsteemi pärssimine siiriku äratõukereaktsiooni vältimiseks, ning seejärel antakse patsiendile doonorilt või tema enda terved tüvirakud, mis on võetud enne keemiaravi algust.
- Immuunsüsteemi tugevdavate ravimite ja vitamiinide võtmine immuunsuse suurendamiseks.
- Kirurgiline ravi. Kasvaja eemaldamine toimub kirurgiliselt ainult isoleeritud kahjustuste korral, peamiselt siis, kui kasvajaprotsess diagnoositakse seedetraktis. Kasvaja kordumise vältimiseks pärast selle eemaldamist on näidustatud keemiaravi mitme kasvajavastase ravimiga samaaegselt (polükemoteraapia).
T-rakulise lümfoomi kirurgiline ravi ei ole alati õigustatud. Esiteks, enamasti leitakse mitu kahjustust ja patoloogiliste rakkude migratsioon läbi lümfisüsteemi aitab kaasa haiguse üsna kiirele levikule teistesse organitesse (metastaasid), mis mõnikord nõuab mitte ühte, vaid mitut operatsiooni. Ja kui arvestada, et vähk nõrgestab organismi oluliselt, siis ei suuda iga patsient taluda isegi ühte, rääkimata mitmest kirurgilisest sekkumisest.
Ravi lähenemisviis võib muidugi varieeruda sõltuvalt protsessi lokaliseerimisest ja levimusest. Seega on kerge mükoosi fungoides'i (erütematoosse) vormi raviks näidustatud kortikosteroidid ja interferoonipreparaadid. Keemiaravi ei ole ette nähtud, kiiritusravi ei tehta.
Teiste T-rakuliste nahalümfoomide vormide korral võib määrata nii süsteemset kui ka lokaalset ravi. Nahavähi T-patoloogiate lokaalset ravi saab läbi viia USA-s toodetud ravimiga "Valchlor" geeli kujul. Kahjuks pole see ravim meie riigis veel saadaval.
Ravimi toimeaine on mekloretamiin. Selle toimeainega ravimeid (näiteks "Embihhin") kasutatakse nahavähi T-rakuliste vormide süsteemseks raviks. Samuti saab polükemoteraapia osana kasutada selliseid kasvajavastaseid aineid nagu "Vinblastiin", "Fludarabiin", "Dakarbasiin", "Klorbutiin", "Adriamütsiin", "Vinkristiin", "Tsüklofosfamiid" ja teisi.
Naha patoloogiate korral kasutatakse ka kasvajavastaseid antibiootikume (näiteks rubomütsiini), kortikosteroide (näiteks prednisolooni, triamtsinolooni) ja fototeraapiat (tavaliselt PUVA-ravi).
T-rakuliste lümfoomide bioteraapias saab kasutada nii patsiendirakkude preparaate kui ka monoklonaalseid antikehi Rituxani, MabThera, Campathi, Campathi, Avastini ja Bexari kujul.
Suure annusega müeloablatiivse ravi tagajärgede ravi viiakse läbi ravimite "Filtim", "Zarcio", "Neupomax" jne abil.
Ravimeid võib manustada suu kaudu või intravenoosselt. Enamik ravimeid on ette nähtud tilgutamiseks. Ravi tuleb läbi viia onkoloogi range järelevalve all.
T-rakulise lümfoomi kiiritusravi kestab tavaliselt 21–40 päeva. Kiiritus on lokaalne, kahjustamata teisi kehaosi. Kiirguse aja ja annuse määrab radioloog sõltuvalt kasvajaprotsessi lokaliseerimisest ja staadiumist.
Patoloogia algstaadiumis võib kiiritusravi määrata iseseisva ravimeetodina, seejärel kasutatakse seda koos keemiaraviga.
T-lümfoomi ägenemise korral ei kiirusta arstid konservatiivse ravi määramisega, vaid on ooteseisundis. Onkoloog jälgib patsienti regulaarselt ja ägenemise korral määratakse talle efektiivne ravi vastavalt patoloogia tüübile.
T-rakulise lümfoomi ravimid
Kohe tasub mainida, et mis tahes etioloogiaga vähi ravi on tõsine küsimus, millega peaksid tegelema spetsialistid. Millised ravimid on konkreetse patoloogia korral tõhusad ja millist raviskeemi kasutada, otsustab eriarst. Arstid ei soovita kategooriliselt ise ravi välja kirjutada.
Tänapäeval on kasvajaliste haiguste raviks üsna palju ravimeid. Kui rääkida nende efektiivsusest, siis väärib märkimist: ravi õigeaegne alustamine annab enamikul juhtudel positiivseid tulemusi. On selge, et vähi kaugelearenenud staadiumid on isegi keemiaravile jõuetud. Lisaks on iga organism individuaalne ja see, mis toob ühele soovitud leevenduse, ei aita alati päästa teise patsiendi elu.
Vaatame vaid mõnda ravimit, mida arstid kasutavad erineva päritoluga T-rakuliste lümfoomide raviks.
"Embikhin" on alküüliv tsütostaatiline ravim, mille toime on suunatud geenimutatsioonidega T-lümfotsüütide kloonide rakulise struktuuri hävitamisele.
Ravimit manustatakse intravenoosselt vastavalt ühele kahest skeemist:
- Šokimeetod on mõeldud 4-päevaseks keemiaravi kuuriks. Patsiendile manustatakse ravimit iga päev üks kord päevas annuses, mis on määratud 0,1 mg kehakaalu kilogrammi kohta. Mõnikord määratakse ravim täisannuses üks kord.
- Murdosa meetod. Ravimit manustatakse 3 korda nädalas. Tavaline annus on 5-6 mg. Ravikuur on 8 kuni 20 annust.
Seda saab manustada pleura- ja kõhuõõnde.
Ravimit ei ole ette nähtud haiguse keeruliste juhtude, raske aneemia ja mõnede verehaiguste( leukopeenia ja trombotsütopeenia) korral.Küsimus ravimi kasutamise võimalikkusest tekib ka raske neeru- ja maksakahjustuse, samuti kardiovaskulaarsete patoloogiate korral.
Sagedaste kõrvaltoimete hulka kuuluvad muutused vere omadustes, aneemia sümptomid, seedetrakti häired ning mõnikord nõrkus ja peavalud. Kui ravim satub süstimise ajal naha alla, võib see põhjustada infiltraadi teket ja koenekroosi süstekohas. Peamiste kõrvaltoimete raskusaste intensiivravi ajal on palju tugevam kui ravimi fraktsionaalse manustamise korral.
"Vinblastiin" on kasvajavastane ravim, mis põhineb alkaloidil periwinkle. Sellel on kasvajavastane toime, kuna see blokeerib rakkude jagunemist.
Ravimit võib manustada ainult intravenoosselt, püüdes vältida naha alla sattumist. Annus valitakse vastavalt valitud keemiaravi režiimile. Standardannus on 5,5–7,4 mg 1 ruutmeetri kehapinna kohta (laste annus 3,75–5 mg 1 ruutmeetri kohta). Ravimit määratakse üks kord nädalas, mõnikord üks kord iga 2 nädala tagant.
On ka teine manustamisskeem, mille puhul ravi alustatakse minimaalse laste annusega, suurendades seda järk-järgult 18,5 mg-ni 1 m² kehapinna kohta. Laste puhul on algannus 2,5 ja maksimaalne 12,5 mg 1 m² kohta.
Ravimiga ravikuur sõltub vere valgeliblede arvust.
Ravimit ei kasutata luuüdi funktsiooni raske supressiooni, nakkushaiguste, raseduse ja rinnaga toitmise ajal. Ravimit ei saa kasutada ülitundlikkuse korral selle komponentide suhtes.
Sagedad kõrvaltoimed: leukopeenia ja granulotsütopeenia. Teiste organite ja süsteemide häireid täheldatakse palju harvemini.
"Rubomütsiin" on ravim, mis kuulub kasvajavastaste antibakteriaalsete ainete kategooriasse, st see võitleb samaaegselt nii vähi kui ka bakterirakkudega.
Ravimit manustatakse ka intravenoosselt, et vältida nahakoe infiltraadi ja nekroosi teket. Ravim on välja kirjutatud 5-päevaseks kuuriks, mille jooksul patsient saab ravimit annuses 0,8 mg 1 kg kehakaalu kohta. Kuuri korratakse 7-10 päeva pärast. Nüüd on ravim välja kirjutatud 3-5 päevaks annuses 0,5-1 mg 1 kg kehakaalu kohta päevas. Laste annus on 1 kuni 1,5 mg 1 kg kehakaalu kohta päevas.
Ravimit kasutatakse koos teiste kasvajavastaste ainetega paljudes vähiravi režiimides, mille puhul annus ja manustamise sagedus võivad erineda.
Ravimi kasutamise vastunäidustused on südame, veresoonte, maksa ja neerude rasked patoloogiad, luuüdi funktsiooni pärssimine, raseduse ja imetamise perioodid. Ägedate nakkushaiguste korral on oht erinevate tüsistuste tekkeks. Alkoholi joomine on keelatud.
Kõige sagedasemad kõrvaltoimed on granulotsütopeenia ja trombotsütopeenia (granulotsüütide ja trombotsüütide kontsentratsiooni vähenemine veres).
"Campas" on ravim, mis põhineb monoklonaalsetel antikehadel, mis seonduvad lümfotsüütidega ja lahustavad neid, samal ajal kui luuüdi tüvirakud jäävad mõjutamata, mis tähendab, et T-lümfotsüütide tootmine ei kannata. Küpsed ja pahaloomulised lümfotsüüdid surevad.
Ravim manustatakse organismi infusiooni teel ja intravenoosne infusiooniprotsess on pikk ja võtab aega vähemalt 2 tundi. Allergiliste reaktsioonide ja valu vältimiseks võetakse enne intravenoosset süstimist valuvaigisteid ja antihistamiine.
Ravimit manustatakse 3 päeva jooksul vastavalt skeemile, kus annust suurendatakse: 3, 10 ja 30 mg, jälgides pidevalt organismi reaktsiooni ravimile. Seejärel manustatakse ravimit ülepäeviti 1-3 kuu jooksul. Annus jääb maksimaalseks - 30 mg päevas.
Kui ravim on halvasti talutav ja tekivad kõrvaltoimed, suurendatakse annust järk-järgult alles pärast seda, kui reaktsioon ravimile normaliseerub.
Ravimi kasutamine on keelatud patsientidel, kellel on süsteemse nakkushaiguse äge staadium, sealhulgas HIV-nakkuse, mitte-lümfotsütaarse kasvaja, raseduse ja imetamise ajal, kui esineb ülitundlikkust komponentide suhtes. Ravim lõpetatakse, kui täheldatakse toksilisi reaktsioone või haiguse edasist progresseerumist.
Teave ravimi mõju kohta lapse kehale on ebapiisav.
Ravimi kõige sagedamad kõrvaltoimed on külmavärinad, palavik, väsimus, vererõhu langus, peavalud. Paljudel inimestel tekivad seedetrakti reaktsioonid iivelduse, mõnikord oksendamise ja kõhulahtisuse, vere koostise muutuste (granulotsüütide ja trombotsüütide taseme langus, aneemia), hüperhidroosi ja allergiliste reaktsioonide kujul. Võivad tekkida ka sepsis, herpes simplex ja kopsupõletik. Üsna sageli kurdavad patsiendid õhupuuduse (düspnoe) tundega.
"Neupomax" on ravim, mis stimuleerib leukotsüütide tootmist, toimeaine on filgrastiim.
Suurte keemiaravimite annuste manustamine enne luuüdi siirdamist viib sageli valgete vereliblede tootmise vähenemiseni, mis tuleb enne protseduuri korrigeerida. Sama nähtust võib täheldada ka pärast tavapärast keemiaravi. Seetõttu määratakse neutropeeniaga (neutrofiilsete valgete vereliblede ebapiisav tootmine) patsientidele filgrastiimipõhiseid ravimeid.
Ravimit manustatakse üks päev pärast keemiaravi annuses 5 mikrogrammi päevas. Ravimit manustatakse subkutaanselt. Ravikuur ei ole pikem kui 14 päeva. Ravi jätkatakse seni, kuni veres on saavutatud optimaalne neutrofiilide arv.
Müeloablatiivses ravis määratakse ravimit annuses 10 mikrogrammi 4 nädala jooksul. Seda manustatakse intravenoosselt tilguti.
Ravimit ei kasutata raske kaasasündinud neutropeenia (Kastmanni sündroom) ja ravimi komponentide suhtes ülitundlikkuse korral. Sirprakulise aneemia korral tuleb olla ettevaatlik.
Ravimi kõrvaltoimete hulka kuuluvad: düspeptilised sümptomid, lihas- ja liigesvalu, maksa ja põrna suurenemine, kopsude infiltraat, bronhide spasmid ja õhupuudus. Mõnikord täheldatakse ka luutiheduse vähenemist, vererõhu tõusu, südame löögisageduse tõusu, näo turset, ninaverejooksu, nõrkust. Mõnel juhul täheldatakse muutusi vere koostises: trombotsüütide arvu langust ja leukotsüütide arvu suurenemist (trombotsütopeenia ja leukotsütoos). Uriinis võib leida valku ja verd (proteino- ja hematuuria).
 [ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ]
[ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ]
Alternatiivsed vähiravimeetodid
Näib, et vähi vastu võitlemiseks on olemas tõhusad meetodid (sama kiiritus ja keemiaravi) ja pahaloomulisi rakke hävitavaid ravimeid on piisavalt, kuid mitte kõik ei saa sellist ravi endale lubada. Lisaks jätavad traditsioonilise meditsiini meetodid endast maha palju uusi probleeme, mida tuleb taas ravida.
Näiteks võivad keemiaravi tagajärjed ilmneda alopeetsia (aktiivne juuste väljalangemine), isu suurenemisest tingitud kaalutõusu, südame rütmihäirete ja südamepuudulikkuse tekke näol. Mõnel juhul lisandub olemasolevale diagnoosile uus (tavaliselt teist tüüpi verevähk). Meeste puhul võib keemiaravi ohustada laste saamise võimetust (viljatust).
Kiiritusravi järgsed tüsistused pole samuti haruldased. Nende hulka võivad kuuluda kilpnäärme talitluse langus (tavaliselt tekib hüpotüreoos), kiirituspneumoniidi teke, mida iseloomustavad armide moodustised kopsukoes, soolte või põie põletik (koliit ja tsüstiit), ebapiisav süljeeritus ja kiirituspõletused.
Selgub, et ühte asja ravime – teist halvame. See hetk ja T-rakulise lümfoomi ning teiste onkoloogiliste patoloogiate ravi kõrge hind sunnivad inimesi otsima üha uusi meetodeid selle kohutava haiguse raviks.
Internetis on palju postitusi vähiravi kohta alternatiivsete meetodite abil. Mõned inimesed lükkavad rahvapärase ravi tagasi, viidates asjaolule, et see ei päästnud nende sõprade elu, samas kui teised kasutavad seda aktiivselt, saavutades häid tulemusi. Me ei asu kummagi poole poolele, vaid anname vaid teavet ravimite kohta, mida kasutatakse väljaspool onkoloogiahaiglat.
Paljud alternatiivse vähiravi pooldajad (sealhulgas paljud arstid!) on ühel meelel, et pahaloomuliste kasvajate põhjuseks on keha happeline keskkond, milles puudub hapnik rakkude normaalseks toimimiseks. Kui tõsta sisekeskkonna pH taset, paraneb rakkude hingamine ja peatub rakkude vohamine. Selgub, et tooted, mis vähendavad keha happesust ja parandavad rakkude hapnikuvarustust, võivad peatada pahaloomuliste protsesside arengu.
Eriline roll on selles osas tootel, mida leidub peaaegu igas köögis – söögisoodal. Leelisena on see võimeline vähendama mis tahes keskkonna, sealhulgas keha sisekeskkonna happesust. Soodat soovitatakse tarvitada nii suukaudselt (leelistab seedetrakti, sattudes teatud koguses verre) kui ka süstide kujul, mis võimaldab leelisel vere kaudu keha kõikidesse nurkadesse jõuda. Siiski on soovitatav sooda eelnevalt keeva veega kustutada.
Itaalia arsti (!) Tulio Simoncini meetodi kohaselt tuleks soodat võtta kaks korda päevas pool tundi enne sööki (suurendades annust järk-järgult 1/5 teelusikatäielt 2 teelusikatäiele), lahjendades seda kuuma veega ja juues alla klaasi vedelikuga (vesi, piim). On vajalik, et soodalahus puutuks otse kokku vähirakkudega, seetõttu kasutatakse mitmesuguste vähivormide raviks ka losjoneid, inhalatsioone, süste ja douch'e.
Üks selle vähiravi meetodi pooldajaid on meie kaasmaalane professor Ivan Pavlovitš Neumyvakin, kes töötas välja süsteemi erinevat tüüpi vähi raviks sooda ja vesinikperoksiidi abil. Sel juhul ei kasutata puhast peroksiidi, vaid selle lahust (50 ml vee kohta võetakse 1–10 tilka 3% vesinikperoksiidi). Ravimit võetakse kolm korda päevas tund enne sööki, suurendades peroksiidi tilkade arvu iga päev 1 tilga võrra (esimesel päeval - 1 tilk, teisel - kaks jne). Pärast 10-päevast ravi tehakse 5-päevane paus.
Muide, sisekeskkonna happesuse vähendamiseks ja vähi tee blokeerimiseks soovitavad organismi leelistamist pooldavad teadlased pöörata erilist tähelepanu oma toitumisele, kuna meie toidusedel sisaldab tooteid, mis võivad pH-d nii tõsta kui ka langetada. Leelistavate toodete hulka kuuluvad rohelised, puuviljad (välja arvatud väga magusad), kuivatatud aprikoosid, mandlid, piim ja piimatooted, marjad, köögiviljad. Kuid liha, vorstid ja suitsutatud liha, kala ja mereannid, munad, kondiitritooted, viinamarjamahl, moos, moosid, konservid suurendavad vastupidiselt organismi happesust. Muide, suhkruta sidrunit peetakse leelistavaks tooteks, hoolimata selle happesusest, kuid kui süüa seda suhkruga, on selle mõju vastupidine.
Huvipakkuv on selline vähivastase võitluse meetod nagu peedimahla joomine, mis parandab ka rakkude hingamist ning suudab peatada vähirakkude kasvu ja arengut. Ja kui arvestada ka erkpunase juurvilja rikkalikku vitamiini- ja mineraalkoostist, siis võime kindlalt öelda, et selle abiga ravimine aitab tugevdada immuun-, närvi- ja teisi keha süsteeme. Ja see annab kehale võimaluse iseseisvalt võidelda erinevate haiguste, sealhulgas vähiga.
Peedimahla joomine sobib hästi traditsiooniliste ravimeetoditega ja vähendab isegi nende negatiivseid mõjusid. Kuid on ka teavet vähi ravimise kohta ainult peedimahlaga, mis on palju odavam kui ravikuur onkoloogiahaiglas.
Raviks kasutage värskelt pressitud mahla, mida on külmkapis hoitud vähemalt 2 tundi ja mis on valmistatud erksavärvilistest lauasortidest. Piisava kasvajavastase efekti saavutamiseks peate päeva jooksul jooma 600 ml mahla. Jooge mahla pool tundi enne sööki kergelt soojendatult. Võite seda segada porgandimahlaga.
Peedimahla juua väikeste lonksudena, 100 ml annuse kohta, iga päev. Ravikuur on pikk (1 aasta või rohkem). Seisundi stabiliseerimiseks juua 1 klaas mahla päevas.
Samuti on kasulik süüa keedetud peete, kuna lühiajalise kuumtöötluse korral ei kaota nad praktiliselt oma kasulikke omadusi.
Muide, rahvameditsiin ei valinud peedi asjata. Selle kasvajavastased omadused on tunnustatud ametlikus meditsiinis. Üks kasvajavastastest ravimitest on isegi peedi põhjal välja töötatud.
Paljudel taimedel on ka kasvajavastased omadused ja kuigi T-rakulise lümfoomi ja teiste vähivormide taimne ravi pole laialt levinud, on selle ravi kohta positiivseid arvustusi.
Isegi ametlikus meditsiinis tunnustatakse karüoklastilisi mürke sisaldavaid taimi, mis on võimelised patogeenseid rakke hävitama, kasvajavastaste ainetena. Selliste mürkide hulka kuuluvad alkaloidid, laktoonid ja südameglükosiidid, mida leidub paljudes taimedes:
- alkaloidide sisaldavad: Colchicum lucidum ja Colchicum magnificum (mugulad), vereurmarohi, kukerpuu, rue, koirohi, kollane niidunugget ja mõned teised,
- laktooni sisaldavad: Podophila peltata ja Himaalaja podophila, eukommia, heleenium, Vernonia almond, gaillardia.
- Südameglükosiide sisaldavad: valge bryony, kahekojaline ja must aroonia, hull kurk, kolotsünt, ravimvürts jne.
Oluline on mõista, et ülalmainitud taimed sisaldavad mürgiseid aineid, mis tähendab, et nende annus on rangelt piiratud.
Jaapani pagoodipuu viljad, rediseseemned, ristik, leedrimarjad ja niidukärsakas on samuti tuntud oma põletikuvastase ja kasvajavastase toime poolest. Ja T-rakulise lümfoomi immunomodulaatoritena võite kasutada ženšenni, ehhiaatsia ja eleutherokoki ekstrakte. Kaugel maha ei jää ka sellised populaarsed taimed nagu nõges, saialill, teeleht, võilill ja suktsessioon.
Mis puutub homöopaatiasse, siis see ei võta endale kohustust agressiivseid pahaloomulisi kasvajaid täielikult ravida, kuid mõned selle ravimid sobivad üsna hästi täiendavate ja ennetavate vahenditena. Seega, kui pärast pahaloomulise lümfoomi traditsioonilist ravi täheldatakse ägenemisi, võib homöopaatiline arst välja kirjutada homöopaatiliste preparaatide Barium carbonicum (5 graanulit keele alla 2 korda päevas) ja Conium (7 graanulit enne magamaminekut) pikaajalise kasutamise.
Kartsinosiin ja fütolaagid on osutunud tõhusateks kasvajavastasteks ravimiteks ning immunostimulantidena kasutatakse ehhinatsiat (Echinacea compositum), mukosat (Micosa compositum), Edas-308, Galium-Heli ja teisi homöopaatilisi ravimeid.
Ärahoidmine
Kõrge suremusega onkoloogiliste patoloogiate, sealhulgas T-rakulise lümfoomi, tekke ennetamise küsimus on üsna keeruline. Ausalt öeldes ei tea teadlased siiani selget vastust küsimusele: kuidas ennetada vähi teket.
Kui arvestada tegureid, mis suurendavad onkoloogiliste patoloogiate tekkimise tõenäosust, saame aru, et kõiki neid ei saa meie elust välja jätta. Päriliku eelsoodumuse ja immuunpuudulikkusega inimesed peavad tegema palju pingutusi, et vältida onkoloogiliste haigustega sugulaste saatust.
Oluline on mõista, et vähirisk on väiksem neil inimestel, kes ravivad põletikulisi patoloogiaid (sh dermatoloogilisi) õigeaegselt, ennetades nende kroonilist vormi, ei tööta kantserogeenidega, elavad ökoloogiliselt puhtas piirkonnas ega puutu kokku kiirgusega. See tähendab, et on midagi, mille üle mõelda, sest teie elu on kaalul.
Vähi ennetamisel mängib suurt rolli ka vähiks areneda võivate seisundite (vähieelsete seisundite) ravi. Fütoterapeudid on isegi välja töötanud ravimtaimede segu, mis hoiab ära kontrollimatu rakkude jagunemise. See sisaldab: kõrvenõgese ja teelehe lehti 5 g, nurmenuku õisi ja kaseurge 10 g, lagritsat (juuri) 3 g.
Sega hoolikalt purustatud toorained, võta 10 g koostist ja vala peale 1 tass keeva vett, seejärel hoia umbes 20 minutit veevannis. Pärast kurnamist selgub, et klaas pole täis. Peate selle keeva veega täitma.
Saadud infusiooni tuleks juua iga päev 3 korda päevas. 1 klaas ravimit on piisav 1 päevaks. Seda tuleks juua pool tundi enne sööki 1 või 2 kuu jooksul.
Olgu kuidas on, parem on võtta kõik meetmed vähi ennetamiseks, kui seejärel pärast kohutava diagnoosi kuulmist raevukalt oma elu eest võidelda.
Prognoos
T-rakulise lümfoomi prognoos ei ole kuigi helge, eriti selle agressiivsete tüüpide puhul, mille vastu võitlemiseks pole mõnikord lihtsalt aega. Mida varem haigus avastatakse, seda suurem on võimalus see võita. Kui haigus avastatakse selle arengu esimeses staadiumis, on veel 5 või enam aastat elamise võimalus 85–90%, olenevalt patoloogia tüübist ja patsiendi vanusest.
Angioimmunoblastiliste ja T-lümfoblastiliste lümfoomide prognoos on halvim, kui protsess on levinud luuüdisse ja teistesse organitesse. Angioimmunoblastilise T-rakulise lümfoomi korral surevad patsiendid tavaliselt 2-3 aasta pärast ja vaid veidi üle 30% elab kauem. Komplitseeritud lümfoblastilise lümfoomi paranemist võib täheldada vaid viiendikul patsientidest. Kuigi haiguse ravi alustamisel varases staadiumis on prognoos enamikul juhtudel üsna soodne.
Mis puutub seenseene seenhaigusesse, siis kõik sõltub patoloogia vormist ja staadiumist. Klassikalist vormi iseloomustab parim prognoos. Õigeaegne ravi tüsistuste puudumisel võib patsientidele anda veel 10 või enam eluaastat. Komplitseeritud patoloogiate korral lüheneb eluiga 2-5 aastani. Kuid Vidal-Brocki vormi korral sureb enamik patsiente ühe aasta jooksul.
Nagu ka teised vähipatoloogiad, toitub T-rakuline lümfoom meie hirmust. Seetõttu sõltub elu prognoos suuresti patsiendi suhtumisest. Meditsiinipraktikas on olnud "imelise" tervenemise juhtumeid, kus haua äärel olnud inimesed, keda arstid enam aidata ei saanud, paranesid ainult seetõttu, et nad uskusid surmava haiguse alistamise võimalikkusse. Ükskõik, kuidas asjaolud arenevad, ei tohiks kunagi alla anda, sest elu on inimese jaoks suurim väärtus ja selle eest tasub võidelda.
 [ 65 ]
[ 65 ]

