Erüteem migrans
Viimati vaadatud: 07.06.2024

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
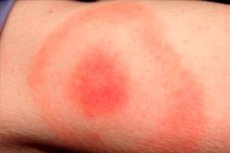
Kevad, suvine ja soe langus on viimased kuud paljude putukate, sealhulgas ixodide puukide aktiivsuse hooaeg. Seetõttu on see ka selliste puukide kantavate nakkuste esinemissageduse aeg. Kõige tavalisemat sellist nakkust peetakse puukborrelioosi või puukide kaudu levivaks borelioosiks või puukborrelioosi. Selle patoloogia tüüpiline märk on erüteemi migrans, haiguse naha ilming, mis ilmneb nakatunud puugi hammustuse piirkonnas. Patogeen tungib putuka süljevedelikuga inimese nahka. Nakkus diagnoositakse ja ravitakse nakkushaiguste osakonnas antibiootikumide ja sümptomaatilise ravi abil. [1]
Epidemioloogia
Erüteemi migrans on nakkuslik nahakahjustus, mis toimub peamiselt pärast borrelioosi kandva putuka hammustust. Nakkus levib väga kiiresti, nii et erüteem kipub kiiresti suurenema.
Haigus areneb sõltumata inimese vanusest, rassist või soost. Enamik juhtumeid esineb inimestel vanuses 21–60.
Erüteemi migransi kõige levinum areng on üla- ja alumine torso, pea ja ülajäsemed.
Rändiv erüteem on borrelioosi algne etapp, mis on endeemiline Ameerika Ühendriikides, Austraalias, Euroopa riikides ja Siberis. Enamikul juhtudel on haigus registreeritud soojal aastaajal.
Esimese erüteemi migransi kirjelduse tegi rohkem kui sajand tagasi arst Afzelius ja mõnevõrra hiljem dr Lipschutz. Kuid haiguse olemust selgitati vaid suhteliselt hiljuti - XX sajandi 70–80 aasta jooksul, kui põhjuslik aine oli isoleeritud ja kirjeldati nakkuse borrelioosi. Praeguseks on erüteemi migrans selle nakkusega praktiliselt seotud ja seda peetakse puukborrelioosi (borrelioosi teise nimeks) omamoodi näitajaks.
Põhjused migransi erüteem
Erüteemi migransi kõige tavalisem põhjuslik aine on perekonna borrelia spirokeeti, mis on otseselt seotud ixodesi puukidega. Koos putuka sülje sekretsiooniga hammustuse ajal siseneb spirokeete inimkudedesse. Karakteristlikud märgid arenevad nahal kahjustatud piirkonnas.
Lümfi ja verevooluga läbitungimise tsoonist levib nakkus siseorganitele, liigestele, lümfisõlmedele, närvisüsteemile. Surnud spirokeedid vabastavad endotoksilise aine kudedesse, mis hõlmab mitmeid immunopatoloogilisi protsesse.
Üldiselt võime nimetada erüteemi migranide tekkeks kahte põhilist (kõige tavalisemat) põhjust ja need kõik on tingitud lesta rünnakust:
- Nakatunud puugi hammustus ixodes dammini või pacificus;
- Lone Star Tick Bite ehk Amblyomma Americamum.
Puuk võib pargis või metsas kõndides inimese nahale "imeda". Need putukad võivad elada rohus, põõsastel ja puudel, samuti linde, närilisi ja muid loomi. Nakkuse kandjad on üsna laialt levinud: meie riigis võib neid leida peaaegu kõikjal, eriti suvehooajal. [2]
Riskitegurid
Erüteemi migranite väljatöötamise peamist riskirühma võib kirjeldada kui metsandusorganisatsioonide, jahimeeste ja kalurite töötajaid, inimesi, kes töötavad Dacha kruntide, aedade ja köögiviljaaedades, aga ka neid, kes külastavad regulaarselt metsaistandusi, et koguda marjasid ja looduslikke ürte.
Nii turistid kui ka tavalised puhkajad, kellele meeldib veeta oma vaba aega loodusele lähemal, võivad kannatada puugihammustuste ja erüteemi migranide arengu all. Spetsialistid ei soovita külastada võimalike putukate elupaikade valdkondi ilma erilise vajaduseta ja eriti maist juulini. Kui peate ikkagi metsa minema, on soovitav valida pekstud teed, ilma tihnikutele sukeldumata. Muide, puugid on kergemad rõivaesemete jaoks märgatavad.
Inimese immuunkaitse on erüteemi migranite arendamisel. Tugeva immuunsuse taustal ei avaldu erüteem sageli: see ei tähenda siiski, et borrelioosi põhjustava aine sisenemine kudedesse ei tähenda nakkushaiguse ja nakkusliku põletikulise protsessi edasist arengut. [3]
Pathogenesis
Erüteemi migransi nakkushaiguseks on enamasti gramnegatiivne bakteri borrelia spirochete, mida kannavad nakatunud puugid.
Tavaliselt elavad need putukad metsaparkides, jõgede ja järvede kaldal, massirohu ja lilleistanduste lähedal. Inimene on võimeline nakatuma hammustuse kaudu: algab erüteemiliste migranite arengust sellest kohast. Pole tähtis, kui kiiresti puuk kehast eemaldatakse: nakkus siseneb kehasse kohe hammustuse hetkel koos putuka sülje sekretsiooniga.
Rünnaku ajal hammustab lesta nahka, rikkudes selle terviklikkust. Osa patogeenist settib otse haava, ülejäänud levib vereringe ja lümfivooluga kogu kehas, jäädes lümfisõlmedesse.
Erüteemi migrans peetakse ühemõtteliseks ja tüüpiliseks märgiks borrelioosi või puukborrelioosi tekkest. Kliinilise pildi laienemist multiorganite kaasamisega on märgitud umbes neli nädalat pärast erüteemi algust. Ligikaudu 30% -l borrelioosiga patsientidest ei ilmne erüteemi migrans. Spetsialistid omistavad selle inimese immuunsuse individuaalsetele iseärasustele, samuti infiltreerunud infektsiooni ja bakterite virulentsuse mahule.
Nakkuslik aine tungib kudedesse ja kõige sügavamatesse kihtidesse - tänu lümfianumatele. Areneb allergilise komponendiga põletikuline protsess. Eksudatiivsed, proliferatiivsed protsessid toimuvad kaitse- ja retikulo-endoteelsüsteemi, lümfotsüütide ja makrofaagide rakkude osalemisel. Patogeen on seotud, kuna struktuurid tajuvad seda võõra ainena. Samal ajal stimuleeritakse rakkude proliferatsiooni, hammustuse piirkonnas toimuv koekahjustus paraneb.
Otsene rändav erüteem on naha veresoonte võrgu liigse reaktsiooni, vereringe pärssimise ja kapillaaride suurenenud rõhu pärssimise tagajärg. Selle tulemusel eraldub dermisse teatud kogus plasmat, algab ödeem ja areneb tervisliku naha kohal väljaulatuv koht. Lisaks dermile toimub veresoonte süsteemi T-lümfotsüüdid: nad kontrollivad "kutsumata külaliste" üle ja hävitavad järelejäänud patogeeni. Erüteem pärineb hammustuse keskvööndist. Algse kahjustuse piirkonnas vaibub põletikuline vastus ja piirid suurenevad jätkuvalt dermis T-lümfotsüütide ja rakustruktuuride arvelt. Rändivad erüteemid kipuvad tsentrifugaalselt suurenema.
Sümptomid migransi erüteem
Nahal moodustub hammustatud kohas punakaspupuks ja suureneb läbimõõduga ("levib") iga päev. See laienemine võib kesta ühest kuni mitme nädalani. Koha läbimõõt ületab sageli 50 mm. Papule laienedes muutub erüteemi keskosa kahvatuks.
Sarnane reaktsioon ilmneb hammustuse piirkonnas: enamasti on mõjutatud ülemine torso, tuharad ja jäsemed. Kohapiirid on tavaliselt lamestatud, ilma koorimise tunnusteta. Patoloogiat ei leidu peaaegu kunagi plantaar- ja peopesa pindadel.
Kroonilised erüteemi-migrans on teatud tüüpi nakkuslik dermatoos, mis on põhjustatud borreliast, mis on sisenenud kudedesse pärast puugihammustust. Mõnel ohvril on lisaks erüteemi migranitele ka haiguse tõsisemad ilmingud, eriti meningiit.
Hammustuspiirkond on tavaliselt lillakattega laik, mis teeb end teatava aja möödudes pärast kahjustust teatavaks. Patoloogiline element laieneb kiiresti ja omandab ovaalse, poolringikujulise või rõngakujulise vormi. Koha keskmine suurus on 50–150 mm. Reeglina hammustab inimest ainult üks putukas, nii et koht on tavaliselt vallaline.
Subjektiivsed aistingud puuduvad enamasti, naha punetuse taustal puuduvad kaebused. Mõne aja pärast kaob erüteem, mis järk-järgult kaob, jättes sageli maha pigmenteerunud koha kujul omapärase jälje, mis ka aja jooksul tasandab ja helendab.
Üksikud patsiendid võivad kurta kipitumise, kerge sügeluse ja üldise ebamugavuse seisundi üle. Kui komplikatsioonid liituvad, laieneb kliiniline pilt ja täiendatakse uusi asjakohaseid sümptomeid. [4]
Esimesed märgid
Puududes levinud erüteemi migran on tavaliselt 3-30 päeva pärast puugihammustust. Mõnel juhul võib inkubatsiooniperiood kesta kuni 90 päeva.
Erüteemipiirkonnas on putukahammustuse piirkonnas roosakas või punakas koht, mille papul on. Formatsioonil on väike kumerus, kontuur kasvab pidevalt ja muutub. Kui seda puudutate, võite tunda kerget soojust. Kui see suureneb, muutub keskvöönd kergemaks, erüteem omandab rõnga väljanägemise. Üksikute patsientide esialgse etapiga võib kaasneda kerge sügelus, valutav ebamugavustunne.
Muud taustsümptomid võivad hõlmata järgmist:
- Unehäired;
- Väike temperatuuri tõus;
- Nõrkus, pidev väsimustunne;
- Peavalu, tuletorn.
Etapid
Erüteemi migranidel on puukborrelioosi korral 3 etappi:
- Lokaliseeritud varakult;
- Levitatud varakult;
- Hilja.
Varase ja hilise etapi vahel on tavaliselt aja möödumine ilma ilmsete sümptomaatiliste ilminguteta.
Jagame kõik etapid eraldi.
- Borrelioosi erüteemi migrans on põhiline varajane sümptom ja seda leidub enamikul patsientidel. Selle arendamise algus on punakaspunkti väljanägemine nagu papul puugihammustuse naha piirkonnas. Märk ilmub umbes kuu pärast hammustust, kuid see võib ilmneda varem - isegi kolmandal või neljandal päeval. On oluline, et mitte kõik patsiendid ei teaks, et neid on putukas rünnanud: paljud ei saa sellest aru ja seetõttu ei pööraks alguses tähelepanu punetusele. Aja jooksul moodustub kesk- ja perifeersete osade vahel punetatud piirkond "levib". Keskus on mõnikord paksenenud. Ravimi korral laheneb erüteemi migrans tavaliselt umbes ühe kuu jooksul.
- Levitatud varases staadiumis on patogeeni leviku tunnused kogu kehas. Pärast esimese etapi lõpuleviimist ja erüteemi migranide kadumist, mida pole korralikult töödeldud, ilmub nahale arvukalt rõngakujulisi sekundaarseid elemente, ilma tihendatud keskosata. Lisaks ilmnevad neuromüalgia ja gripilaadsed märgid (üldine ebamugavus, kuklaluude jäikus ja palavik). Sellised sümptomid kestavad mõnikord mitu nädalat. Kliinilise pildi mittespetsiifilisuse tõttu diagnoositakse haigus sageli valesti, seega on ravi valesti ette nähtud. Mõnedel patsientidel on lisaks ülaltoodud sümptomitele ka nimmevalu, düspepsia, kurguvalu, põrna ja lümfisõlmede laienemine. Erüteemi migransi teise etapi kliiniline pilt on sageli ebastabiilne ja muutub kiiresti, kuid pidevad märgid on üldine tervis ja jõu kaotus, mis kestavad üsna pikka aega - enam kui kuu. Mõnel patsiendil on fibromüalalne sündroom, mida iseloomustab laialt levinud valu, väsimus. Kohe nahal olevate erüteemi migranide tunnused on võimelised uuesti ilmuma, kuid kergema variatsiooni korral. Neuroloogilised häired liituvad (umbes 15% juhtudest), eelnenud artriidi arengule. Enamasti esindavad selliseid häireid lümfotsüütiline meningiit, kraniaalne neuriit, radikuloneuropaatiad. Müokardihäireid (müopericardiit, atrioventrikulaarsed ummistused) märgitakse vähem kui 10% juhtudest.
- Kui täiendavat ravi ei toimu, arenevad erüteemi migrans ja nakkuslikud kahjustused järgmisse, hilisesse etappi, mis areneb mitu kuud või isegi aastaid pärast puugipõhist kahjustust. Enamikul patsientidest areneb artriit ning liigesed muutuvad paistes ja valusaks. Pagari tsüstide moodustamine ja isegi rebenemine on võimalik. Haiguse ühiste tunnuste hulgas on üldine ebamugavus, nõrkus ja temperatuuri kerge tõus. Ravi edasisel puudumisel areneb atroofia kroonilise akrodermatiidi, polüneuropaatia, entsefalopaatia kujul.
Vormid
Erüteem on naha ebanormaalne punetus või kapillaaride suurenenud verevoolu põhjustatud punakas lööved - ja mitte kõigil juhtudel on probleem tingitud Borrelia spirokeetide sisenemisest kudedesse. Erüteemi migran on liigitatud mitmeks sordiks ning mõlemal on oma spetsiifilised märgid ja põhjused.
- Darieri erüteemi migrans on haruldane ja halvasti mõistetav haigus. See avaldub Epstein-Barri viiruse poolt esile kutsutud latentse viirusnakkuse ägenemise sümptomite taustal. Seda tüüpi erüteemi patogenees on endiselt ebaselge.
- Riigiverteema nodosum on rasvkoes (panniculiit) spetsiifiline põletikuline protsess, mida iseloomustab punakas- või lilla punase tooni valulike valulike subkutaansete sõlmede ilmnemine, sagedamini jalgades. Patoloogia ilmneb süsteemse haiguse provotseerimine streptokokkide infektsiooni, enterokoliit ja sarkoidoosiga.
- Nekrolüütilisi erüteemi migrane provotseerib glükagonoomi areng, mis tuleneb kõhunäärme α-rakkudest suhkruhaigusega patsientidel. Patoloogia avaldub tsüklilise erütematoosse lööbega, mille servades on pealiskaudsed villid, millega kaasneb sügelus või põletamine. Histoloogiline uuring määrab ülemiste epidermise kihtide nekroosi turse ja nekrotiseeritud keratinotsüütidega.
- Erüteemi migrans Afzelius Lipschutz on kõige tavalisem patoloogia tüüp, mis on puugi-borrelioosi (puukblorrebory) arengu algfaas.
- Gammeli erüteemi migrans on spetsiifiline nahalööve, sügelev, triibuline, varilaadne, mis toimub keha onkoloogiliste protsesside taustal. Erüteem on urtikaariaga meenutavate sadade rõngakujuliste elementide välimus, kuid hajutatud kogu torso. Sageli sarnaneb koht puu lõigatud või tiigri nahaga. Haiguse peamine tunnusjoon on piirjoonte kiire muutus, mis õigustab täielikult rände (muutliku) punetuse nime.
Tüsistused ja tagajärjed
Erüteemi rännakud lahenevad enamasti umbes kuu pärast algust (mõnikord mitme kuu pärast). Mööduv ketendus, pigmenteerunud laigud jäävad nahale. Mõnda aega kogeb patsiendil kerge sügelus, tuimus ja vähenenud tundlikkus valu suhtes.
Kui erüteemi migrane ei ravita ega ravita valesti, muutub patoloogia krooniliseks vormiks: kasvav põletikuline protsess aitab kaasa atroofiliste ja degeneratiivsete häirete tekkimisele - peamiselt närvisüsteemis. Patsientidel on probleeme une, tähelepanu ja mälu halvenemisega, seal on emotsionaalne lablikkus, pidev ärevuse tunne. Kuna sellised reaktsioonid on närvikiudude demüeliniseerimise tagajärg, areneb patsient entsefalomüeliiti, entsefalopaatia tekib epilepsia-sarnaste krambiga. Võib mõjutada kraniaal närve (optilisi, vestibulokochlear). Sellised patoloogilised sümptomid nagu tinnitus, pearinglus, vähenenud nägemisteravus, visuaalse taju moonutamine. Seljaaju edasise kahjustusega on tundlikkus häiritud ja mis tahes selgroolüli sektsioonis ilmneb tuimus.
Diagnostika migransi erüteem
Erüteemi migrans diagnoosib nakkushaiguse arst, võttes arvesse patsiendi uurimist ja küsitlemist saadud teavet. Enamikul juhtudel piisab diagnoosi tegemiseks visuaalsest läbivaatusest, eriti tõestatud puugihammustuse korral. Varases staadiumis pole laboratoorne diagnoosimine nii informatiivne, kuna enne seroloogiliste testide positiivseid tulemusi tuvastatakse erüteemimis migrans. [5]
Haiguse nakkusliku olemuse kinnitamiseks viiakse läbi vereanalüüsid (borrelia antikehad, ensüümiga seotud immunosorbendi test või ELISA). Uuringut peetakse positiivseks, kui tuvastatakse järgmised näitajad:
- IGM kuni Borrelia on 1:64 või rohkem;
- IgG kuni Borrelia on 1: 128 või rohkem.
Sellised uuringud ei ole alati soovitavad, seetõttu viiakse need läbi mitu korda, teatud ajavahemikuga.
Lyme'i haiguse endeemilistes piirkondades esinevad paljud patsiendid haiguse sarnaste sümptomite korral, kuid ilma erüteemi migranite tõenditeta. Sellistel inimestel võib kõrgendatud IgG tiiter normaalse IGM-tiitri vastu näidata varasemat nakkust, kuid mitte ägedat ega kroonilist nakkust. Sellised juhtumid võivad valesti tõlgendamisel põhjustada pikaajalist ja tarbetut antibiootikumiravi.
Instrumentaalne diagnostika hõlmab erinevate biomaterjalide mikroskoopiat: veri, tserebrospinaalvedelik, lümf, articularved, koe biopsiaproovid jne. Kultuuri testid on suhteliselt haruldased, kuna borreliooskultuuride idanemine on üsna tööjõu ja ajaliselt tarbimisprotsess.
Kui erüteemi migranide kujul pole löövet, on õige diagnoosi tegemine keerulisem.
Diferentseeritud diagnoos
Sõltuvalt kliinilistest ilmingutest tuleb erüteemi migrane sageli eristada muudest haigustest:
- Äge hingamisteede infektsioon;
- Roosad katusesindlid;
- Erütematoosne tüüp turse;
- Allergiline protsess vastusena putuka hammustus.
Lõuna-Ameerika osariikides ja Atlandi ookeani rannikul võivad Amblyomma americanumi putukate hammustused põhjustada erüteemi migranitega sarnast löövet, millele on lisatud mittespetsiifilised süsteemsed märgid. Kuid borrelioosi areng selles olukorras on välistatud.
Kellega ühendust võtta?
Ravi migransi erüteem
Patsiendid, kellel on mõõdukas või keeruline erüteemi migrans, võetakse nakkushaiguste osakonda statsionaarse raviks. Kergeid juhtumeid võib ravida ambulatoorsetena.
Haiguse nakkushaiguse neutraliseerimiseks kasutatakse tetratsükliinirühma või poolsünteetiliste penitsilliinide antibiootikume (süstimisi ja ravimite sisemist manustamist). Krooniliste erüteemi migrans on asjakohane kasutada uusima põlvkonna tsefalosporiiniravimeid (eriti tseftriaksoon ). [6]
See on kohustuslik läbi viia ja sümptomaatilist teraapiat:
- Võõrutusravi, happe-aluse tasakaalu korrigeerimine (glükoos-soolalahuste manustamine);
- Antiedeemi ravi (diureetikumide manustamine furosemiidi kujul, reogluman).
Kudede kapillaari vereringe optimeerimiseks määrake:
- Kardiovaskulaarsed ravimid (Cavinton, Trental, insenon);
- Antioksüdandid (tokoferool, askorbiinhape, actOvegin );
- Nootroopsed ravimid, B-rühma vitamiinid;
- Valuvaigistid ja põletikuvastased ravimid (Indometatsiin, paratsetamool, meloksikaam);
- Agendid, mis optimeerisid neuromuskulaarseid protsesse (proteriin, destigmiin).
Ravi on pikendatud, arst on välja kirjutatud individuaalselt.
Ärahoidmine
Erüteemi migranide ennetamise põhimeetodid on samad, mis borrelioosiga nakatumise ennetamiseks.
Tööle minemisel või õues puhkamisel, pargis või metsavöös kõndides on vaja tähelepanu pöörata rõivavalikule. Peakatte kasutamine on kohustuslik, olgu see siis müts, Panama või sall. Riietus on parem valida heledad värvid, pikkade varrukatega. Optimaalselt, kui käte ja sääreosade mansetid on tihedad, elastsel ribal. Kingad peaksid olema suletud.
Riietuse ja paljastatud kehaosadel (välja arvatud näo) on soovitatav rakendada spetsiaalseid tõrjevahendeid - väliseid ettevalmistusi, mis tõrjuvad putukaid, sealhulgas puuke.
Koju naastes - pärast jalutuskäiku puhata või pärast töövahetust - peaksite puukide jaoks hoolikalt kontrollima oma riideid, keha ja juukseid.
Samuti on vaja teada putuka eemaldamise põhireegleid, kui see kehasse tungib. Puugist tuleks tihedalt haarata selle tungimise tasemel nahasse, kasutades puhtaid pintsette, või lihtsalt puhtaid sõrmi, et hoida putuka täisnurga all, keerata see välja ja tõmmata välja. Hammustuse pindala tuleks ravida antiseptilise lahusega (näiteks mis tahes alkoholikreem, viin jne). Nakkuse tõenäosuse hindamiseks on soovitav puuk puhtasse purki panna ja viia lähimasse sanitaar-epidemioloogilisse jaama (SES). Kui putukate uurimiseks pole võimalust, põletatakse see.
Saadud haava kontrollitakse regulaarselt ja kehatemperatuuri mõõdetakse neli nädalat. See on vajalik patoloogia esimeste märkide õigeaegseks tuvastamiseks. Apellatsioonkaebus arsti poole peaks muutuma kohustuslikuks, kui leitakse, et mõjutatud piirkonnas on sellised sümptomid:
- Liidus eredalt tähistatud piirjoontega, läbimõõduga 30 mm või rohkem;
- Valu peas, teadmata päritolu pearinglus;
- Nimmevalu;
- Temperatuuri tõus üle 37,4 ° C.
Mõned eksperdid soovitavad pärast puugihammustust antibiootikumide (penitsilliin, tetratsükliiniseeria, tsefalosporiinid) profülaktilist manustamist:
- Viie päeva jooksul, kui hammustuse esimesest päevast alustati antibiootikumiravi;
- 14 päeva jooksul, kui hammustusest on olnud kolm päeva või rohkem.
Antibiootikumide enesehaldumine on vastuvõetamatu: nakkushaiguste arst määrab ravimeid kahtlustel ja sümptomitel.
Prognoos
Elu prognoos on soodne. Kuid kui ravimata, võib haigus muutuda krooniliseks, kahjustades närvisüsteemi, liigeseid, töö- ja puudega võimega. Paljudel juhtudel peavad patsiendid piirama oma ametialast, kui sellega kaasnevad kahjustatud elundite liigne koormus.
Kaasaegne lähenemisviis erüteemi migranite ravile võtab alati keeruka toime: just sellistes tingimustes saame rääkida patsientide suurimast tõhususest ja soodsast prognoosist.

