Artikli meditsiiniline ekspert
Uued väljaanded
Aju ja seljaaju astrotsütoomi ravi
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
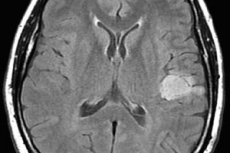
Aju astrotsütoom on koondnimetus mitmele gliaalkoe kasvajaprotsessi variandile, mis erinevad oma agressiivsuse poolest kasvu, pahaloomuliseks kasvajaks degenereerumise tõenäosuse ja ravi prognoosi poolest. On selge, et me ei saa rääkida üldisest raviplaanist. Samal ajal erinevad mitte ainult lähenemisviisid erinevat tüüpi astrotsütoomide ravile, vaid ka iga üksiku patsiendi raviskeemid.
Astrotsütoomi kui ühe gliaalse kasvaja diagnoosimiseks ja raviks on olemas ametlikud spetsiaalselt väljatöötatud protokollid, samuti soovitatavad raviskeemid üksikute kasvajatüüpide jaoks, võttes arvesse nende pahaloomulisuse astet. Välismaal toimib meditsiin healoomuliste ja pahaloomuliste kasvajate raviks ühise, tõestatud protokolli järgi, mis annab häid tulemusi. Meie riigis sellist ühtsust ei täheldata. Raviprotokolle koostavad sageli raviarstid, rõhuasetusega oma kogemustele, kuigi tegelikult peaksid need välja töötama spetsialistid, et aidata praktiseerivat arsti.
Ukrainas on raviprotokollide rakendamine, mis tutvustavad arste konkreetse haiguse (antud juhul astrotsütoomi) diagnoosimise ja ravimise tõhusate meetoditega ning võimaldavad patsientidel kontrollida arsti tegevuse põhjendatust, alles arendusjärgus. Vähesed spetsialistid kasutavad rahvusvahelisi meetodeid ning kodumaised on sageli koostatud valede inimeste poolt ja vastavad valedele küsimustele (nad seavad esiplaanile ravi maksumuse, mis ei aita patsiendi elu päästa, samas kui olemasolevatele meetoditele ei pöörata vajalikku tähelepanu).
On selge, et isegi kõige teaduslikumad protokollid, mis pakuvad tõestatud efektiivsusega ravimeetodeid, ei ole dogmad. Meditsiin ei seisa paigal, arendades üha uusi meetodeid, mis võimaldavad patsienti päästa ja tema eluiga maksimaalselt pikendada, seetõttu tuleks olemasolevaid protokolle, mis on sisuliselt dokumenteeritud kliinilised soovitused, regulaarselt muuta, et arsti tööd optimeerida.
Tõestamata efektiivsusega ravi, mis põhineb konkreetse arsti teadmistel ja kogemustel, on üks haiguse halva prognoosi põhjuseid. Onkoloogias on aeg ülioluline ja arstil ei ole õigust eksida, katsetades patsiendi peal erinevaid ravimeetodeid. Erinevate pahaloomuliste kasvajate raviprotokollid on koostatud nii, et need hõlbustaksid arsti tööd ja muudaksid selle võimalikult tõhusaks. Keegi ei keela uute, tõestamata efektiivsusega meetodite kasutamist patsiendi või tema sugulaste nõusolekul, kuid seda tuleb teha raviprotokolli raames abiprotseduuridena.
Kuna kasvajahaiguste ravi hõlmab patsiendile mitmesuguseid hooldusviise, põhineb selliste patsientide raviprotokoll asjakohastel protokollidel (näiteks protokollid valu ja verejooksu palliatiivse ravi osutamiseks terminaalselt haigetel patsientidel), mida kasutatakse mitte ainult onkoloogiahaiglate praktikas.
Tänapäeval hõlmavad astrotsütoomi raviprotokollid standardsete meetodite kasutamist nagu kirurgia, keemiaravi ja kiiritusravi, millel pole raadiolainetega raviga mingit pistmist ja mis on sisuliselt kahjustuse mõjutamine ioniseeriva kiirgusega (kiiritusravi). Vaatleme neid meetodeid üksikasjalikumalt.
Astrotsütoomide kirurgiline ravi
Kui enamiku somaatiliste haiguste ravis, kus on vaja kirurgilist sekkumist, peetakse operatsiooni äärmuslikuks meetmeks, siis kasvajalise protsessi puhul eelistatakse seda ennekõike. Fakt on see, et kasvajaliste ravimeetodite seas peetakse klassikalist kirurgiat inimesele kõige ohutumaks, kuna selle tagajärgi ei saa võrrelda keemiaravi ja kiiritusravi tagajärgedega. Tõsi, kasvajat ei ole alati võimalik kirurgiliselt eemaldada, seega tehakse operatsiooni otsus, võttes arvesse sellist mõistet nagu "opereeritavus".
Aju astrotsütoomi kirurgilise ravi vajadus tuleneb ajukasvaja olemasolust endast, sest kasvaja kasvades (mis tahes pahaloomulisuse astmel) suureneb massiefekt (selle tagajärgedeks on aju veresoonte kokkusurumine, struktuuride deformatsioon ja nihkumine). Kirurgilise sekkumise võimaliku ulatuse määramisel võetakse arvesse patsiendi vanust, üldist seisundit (patsiendi seisund Karnovski ja Glasgow skaala järgi), kaasuvate haiguste esinemist, kasvaja asukohta ja selle kirurgilist ligipääsetavust. Kirurgi ülesanne on eemaldada võimalikult palju kasvaja komponente, minimeerides funktsionaalsete tüsistuste ja surma riski, taastada vedeliku väljavool (tserebrospinaalvedeliku ringlus) ja selgitada morfoloogilist diagnoosi. Operatsioon tuleks läbi viia nii, et see ei vähendaks patsiendi elukvaliteeti, vaid aitaks tal elada enam-vähem täisväärtuslikku elu.
Kirurgilise taktika valik põhineb järgmistel punktidel:
- kasvaja asukoht ja kirurgilise ravi kättesaadavus, selle täieliku eemaldamise võimalus,
- vanus, patsiendi seisund Karnovski järgi, olemasolevad kaasuvad haigused,
- massiefekti tagajärgede vähendamise võimalus valitud operatsiooni abil,
- Operatsioonide vaheline intervall korduva kasvaja korral.
Ajukasvajate kirurgilise ravi võimaluste hulka kuuluvad avatud ja stereotaktiline biopsia, kasvaja täielik või osaline resektsioon. Aju astrotsütoomi eemaldamisel on mitmesuguseid eesmärke. Ühelt poolt on see võimalus vähendada koljusiseset rõhku ja neuroloogiliste sümptomite intensiivsust, vähendades maksimaalselt kasvaja mahtu. Teiselt poolt on see parim variant vajaliku biomaterjali võtmiseks histoloogiliseks uuringuks, et täpselt määrata kasvaja pahaloomulisuse aste. Edasise ravi taktika sõltub viimasest tegurist.
Kui kogu neoplasmi ei ole võimalik eemaldada (astrotsütoomi täielik eemaldamine tähendab kasvaja eemaldamist nähtava terve koe piires, kuid mitte vähem kui 90% kasvajarakkudest), kasutatakse osalist resektsiooni. See peaks aitama vähendada koljusisese hüpertensiooni sümptomeid ja annab ka materjali kasvaja täielikumaks uurimiseks. Uuringute kohaselt on patsientide eluiga pärast kasvaja täielikku resektsiooni pikem kui subtotaalse resektsiooniga patsientidel [ 1 ].
Kasvaja eemaldamine toimub tavaliselt kraniotoomia abil, kui pea pehmetesse ja luukestesse tehakse ava, mille kaudu kasvaja kirurgiliselt eemaldatakse, kasutades mikrokirurgilisi seadmeid, samuti navigatsiooni- ja kontrolloptikat. Pärast operatsiooni suletakse ajukelmed hermeetiliselt implantaadiga. Sel viisil tehakse ka avatud biopsia.
Stereotaktilise biopsia käigus võetakse uuritav materjal spetsiaalse nõela abil. Minimaalselt invasiivne operatsioon viiakse läbi stereotaktilise raami ja navigatsioonisüsteemi (tomograafi) abil. Biomaterjal võetakse spetsiaalse nõela abil ilma kraniotoomiat tegemata. [ 2 ] Seda meetodit kasutatakse teatud juhtudel:
- kui diferentsiaaldiagnoos on keeruline (kasvajat ei ole võimalik eristada põletikulistest ja degeneratiivsetest fookustest, teise kasvaja metastaasidest jne),
- kui kasvajat ei ole võimalik kirurgiliselt eemaldada (näiteks on operatsioonile vastunäidustused) või sellist eemaldamist peetakse sobimatuks.
Väga täpse diagnoosi saamiseks peaks histoloogilise uuringu materjal olema koepiirkond, mis intensiivselt akumuleerib kontrastainet.
Eakatel patsientidel või raskete somaatiliste haigustega inimestel võib isegi minimaalselt invasiivsete diagnostiliste meetodite kasutamine tekitada muret. Sellisel juhul põhineb ravitaktika kliinilistel sümptomitel ja tomogrammiandmetel.
Pärast aju astrotsütoomi eemaldamist on kohustuslik teha selle histoloogiline uuring, et teha kindlaks kasvaja tüüp ja pahaloomulisuse aste. See on vajalik diagnoosi selgitamiseks ja võib mõjutada patsiendi ravi taktikat, kuna eksliku diagnoosi tõenäosus püsib ka pärast stereotaktilist ja mõnikord ka avatud biopsiat, kui uurimiseks võetakse ebaoluline osa kasvajarakkudest. [ 3 ] Kasvaja degeneratsioon on järkjärguline protsess, mistõttu ei pruugi kõik selle rakud pahaloomulisuse algstaadiumis olla atüüpilised.
Lõplik ja usaldusväärne diagnoos pannakse kolme patomorfoloogi järelduse põhjal kasvaja olemuse kohta. Kui alla 5-aastasel lapsel avastatakse pahaloomuline kasvaja, määratakse lisaks geneetiline uuring (immunohistokeemilist meetodit kasutatakse INI geeni deletsiooni uurimiseks, mis võib viia rakkude omaduste muutumiseni ja nende kontrollimatu jagunemiseni).
Glioblastoomi korral tehakse ka kasvaja immunohistokeemiline analüüs IDH1 antikehaga. See võimaldab ennustada selle agressiivse vähivormi ravi, mis põhjustab ajurakkude surma ühe aasta jooksul (ja ainult siis, kui ravi läbi viiakse).
Kasvajakudede histoloogiline uuring võimaldab ümberlükkamatut diagnoosi panna ainult piisava biomaterjali olemasolul. Kui seda on vähe, pahaloomulisuse tunnuseid ei leita ja fokaalse proliferatiivse aktiivsuse indeks (Ki-67 marker) ei ole suurem kui 8%, võib diagnoos kõlada kahetiselt - "WHO 2. astme astrotsütoom kalduvusega 3. astmele", kus WHO on Maailma Terviseorganisatsiooni rahvusvaheline lühend. [ 4 ] Samuti viiakse läbi Bcl-2, Bcl-X, Mcl-1 perekonna valkude immunohistokeemiline analüüs [ 5 ]. Glioblastoomi ATRX, IDH1 ja p53 korrelatsioon patsiendi elulemusega on tõestatud. [ 6 ]
Kui me räägime pahaloomulisest astrotsütoomist ilma nekrootilise fookuseta ja ebapiisava biopsiamaterjaliga, saab diagnoosida "pahaloomulise astrotsütoomi WHO 3.-4. astme järgi". See sõnastus kinnitab taas kord tõsiasja, et astrotsütoomidel on eelsoodumus progresseerumiseks ja degeneratsiooniks pahaloomuliseks kasvajaks, seetõttu on isegi 1.-2. astme pahaloomulisi kasvajaid parem ravida, ootamata nende omaduste ja käitumise muutumist.
Kaasaegsed tehnoloogiad (radiokirurgia)
Haiguse algstaadiumis olevaid väikeseid kasvajaid saab vajadusel eemaldada minimaalselt invasiivsete meetodite abil. Nende hulka kuuluvad stereotaktiline radiokirurgia, mille käigus eemaldatakse healoomulised ja pahaloomulised kasvajad ilma koelõikuseta, ja kraniotoomia ioniseeriva kiirguse abil.
Tänapäeval kasutavad neurokirurgid ja neuroonkoloogid kahte efektiivset süsteemi: footonkiirgusel põhinevat kübernuga ja gammakiirgust kasutavat gamma-nuga. Viimast kasutatakse ainult koljusiseste operatsioonide puhul. Kübernuga saab eemaldada erineva asukohaga kasvajaid ilma jäiga traumaatilise fikseerimiseta (gamma-noa kasutamisel fikseeritakse patsiendi pea kolju külge kruvitud metallraamiga, kübernoa puhul piisab termoplastilisest maskist), valu ja anesteesia kasutamiseta. [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Aju astrotsütoomi võib leida nii peas kui ka seljaajus. Kübernoa abil on võimalik selliseid kasvajaid eemaldada ilma selgroo traumaatilise sekkumiseta.
Aju astrotsütoomide eemaldamisel on peamised nõuded järgmised:
- kasvaja verifitseerimine, st kasvaja morfoloogilise olemuse hindamine, diagnoosi selgitamine biopsia abil,
- kasvaja läbimõõt ei ületa 3 cm,
- raskete südame- ja veresoonkonnahaiguste puudumine (EKG on vajalik),
- patsiendi Karnofsky staatus ei ole alla 60%,
- patsiendi nõusolek kiiritusravi kasutamiseks (seda kasutatakse radiosurgilistes süsteemides).
On selge, et kaugelearenenud haiguse ravimine selle meetodiga on sobimatu. Tohutut kasvajat pole mõtet lokaalselt kiiritada ilma seda kirurgiliselt eemaldamata, kuna pole kindlust, et kõik patoloogilised rakud surevad. Radiokirurgia efektiivsus ähmase lokalisatsiooniga difuussete kasvajate ravis on samuti küsitav, kuna ioniseeriv kiirgus põhjustab mitte ainult vähirakkude, vaid ka tervete ajurakkude surma, mis suure kasvaja korral võib muuta inimese igas mõttes invaliidiks.
Radiokirurgia puuduseks on kasvaja eemaldamise järgse kontrollimise võimatus, kuna histoloogiliseks uuringuks puudub bioloogiline materjal.
Astrotsütoomide kiiritusravi
Radiosurgiliste tehnoloogiate kasutamine healoomuliste ja väga diferentseerunud pahaloomuliste astrotsütoomide raviks nende arengu varases staadiumis annab ammendava vastuse küsimusele, kas astrotsütoome kiiritatakse. Kiiritusravi mitte ainult ei aeglusta kasvaja kasvu, vaid põhjustab ka vähirakkude surma.
Radioloogilist ravi kasutatakse tavaliselt pahaloomuliste kasvajate korral; healoomulisi kasvajaid saab kirurgiliselt eemaldada. Kuid astrotsüütidest koosnevate gliaalsete kasvajate salakavalus seisneb nende eelsoodumuses taastekkeks. Nii pahaloomulised kui ka healoomulised kasvajad võivad taastekke teha. Aju healoomuliste astrotsütoomide taastekkega kaasneb sageli üldiselt ohutu kasvaja degenereerumine vähkkasvajaks. Seetõttu eelistavad arstid mängida ohutult ja kindlustada operatsiooni tulemus kiiritusravi abil. [ 11 ]
Kiiritusravi näidustuste hulka võivad kuuluda nii biopsiaga kinnitatud healoomulise või pahaloomulise kasvaja diagnoos kui ka kasvaja retsidiiv pärast ravi (sh kiiritusravi). Protseduuri võidakse määrata ka juhul, kui kasvaja verifitseerimine on võimatu (ilma biopsiata) astrotsütoomi korral, mis asub ajutüves, koljupõhjas, nägemisnärvi kiasmi piirkonnas ja mõnes muus kirurgiliselt raskesti ligipääsetavas piirkonnas.
Kuna enamik aju astrotsütoomiga patsientidest on onkoloogiakliinikute patsiendid (juhtub nii, et pahaloomuliste ja healoomuliste gliaalsete kasvajate jaotus ei ole viimaste kasuks kaugeltki nii suur), on kasvajate ravi radiosurgiliste meetoditega haruldasem kui kaugfraktsionaalne kiiritusravi. Pahaloomuliste kasvajate korral määratakse see pärast patoloogiliste rakkude eemaldamist. Operatsiooni ja kiiritusravi esimese seansi vaheline intervall on tavaliselt 14–28 päeva. [ 12 ], [ 13 ]
Eriti agressiivsete ja välkkiire kasvuga kasvajate puhul võib patsiendi rahuldava seisundi korral kiiritusravi määrata 2-3 päeva pärast. Kiiritatakse kasvaja eemaldamise järel allesjäänud kahjustust (voodi), mille ümber on 2 cm tervet kude. Standardi kohaselt hõlmab kiiritusravi 25-30 fraktsiooni määramist 1-1,5 kuu jooksul.
Kiiritustsoon määratakse MRI tulemuste põhjal. Kahjustuse kogukiirgusdoos ei tohiks ületada 60 Gy ja seljaaju kiiritamise korral peaks see olema veelgi väiksem, kuni 35 Gy.
Üks kiiritusravi tüsistusi on nekrootilise kahjustuse teke ajus paari aasta pärast. Düstroofsed muutused ajus põhjustavad selle funktsioonide häireid, millega kaasnevad vastavad sümptomid, mis on sarnased kasvaja enda sümptomitega. Sellisel juhul uuritakse patsienti ja tehakse diferentsiaaldiagnostika (määratakse PET metioniiniga, arvuti- või magnetresonantsspektroskoopia), et eristada kiiritusnekroosi kasvaja retsidiivist. [ 14 ]
Lisaks kaugkiiritusravile saab kasutada ka kontaktkiiritusravi (brahhüteraapiat), kuid ajukasvajate puhul kasutatakse seda väga harva. Igal juhul viib ioniseeriva kiirguse voog, mis mõjutab rakkude patoloogilist DNA-d ja hävitab selle, kasvajarakkude surmani, mis on sellise löögi suhtes tundlikumad kui terved rakud. Moderniseeritud lineaarkiirendid võimaldavad vähendada tervetele kudedele avaldatava hävitava mõju astet, mis on eriti oluline aju puhul.
Kiiritusravi aitab hävitada allesjäänud varjatud kasvajarakke ja ennetab nende taastekkimist, kuid see ravi ei ole kõigile näidustatud. Kui arstid näevad, et võimalike tüsistuste risk on suur, siis kiiritusravi ei tehta.
Kiiritusravi vastunäidustuste hulka kuuluvad:
- kasvaja asukoht ja infiltratiivne kasv aju elutähtsates osades (tüvi, subkortikaalsed närvikeskused, hüpotalamus).
- ajukoe turse koos aju dislokatsiooni (nihkumise) sümptomitega
- postoperatiivse hematoomi olemasolu,
- ioniseeriva kiirgusega kokkupuute tsoonis esinevad mädased-põletikulised piirkonnad,
- ebapiisav patsiendi käitumine, suurenenud psühhomotoorne erutuvus.
Kiiritusravi ei manustata terminaalselt haigetele patsientidele, kellel on tõsised somaatilised haigused, mis võivad ainult halvendada patsiendi seisundit ja kiirendada paratamatut lõppu. Sellistele patsientidele määratakse palliatiivravi (vastavalt sobivale protokollile), et vähendada valu ja vältida tugevat verejooksu. Teisisõnu, arstid püüavad patsiendi kannatusi tema elu viimastel päevadel ja kuudel võimalikult palju leevendada.
Astrotsütoomi keemiaravi
Keemiaravi on süsteemse toime meetod organismile, mille eesmärk on hävitada allesjäänud atüüpilised rakud ja vältida nende taaskasvu. Tugevate ainete kasutamine, millel on kahjulik mõju maksale ja mis muudavad vere koostist, on õigustatud ainult pahaloomuliste kasvajate korral. [ 15 ] Varajane keemiaravi, paralleelne keemiaravi ja lühike keemiaravi pärast kiiritusravi on võimalikud ja hästi talutavad [ 16 ].
Kui me räägime astrotsütoomidest, siis mõnel juhul võib keemiaravi välja kirjutada healoomulise kasvaja korral, kui on suur risk selle degenereerumiseks vähiks. Näiteks päriliku eelsoodumusega inimestel (perekonnas on olnud kinnitatud onkoloogia juhtumeid) võivad healoomulised kasvajad isegi pärast kirurgilist eemaldamist ja kiiritusravi korduda ja muutuda vähkkasvajateks.
Identne olukord võib ilmneda ka topeltdiagnooside korral, kui puudub kindlus, et kasvajal on madal pahaloomulisuse aste või kui kiiritusravile on vastunäidustused. Sellistel juhtudel valitakse kahest halvast väiksem, st keemiaravi.
Aju pahaloomuline astrotsütoom on agressiivne ja kiirele kasvule kalduv kasvaja, seega on vaja selle vastu tegutseda sama agressiivsete meetoditega. Kuna astrotsütoomid liigitatakse primaarseteks ajukasvajateks, valitakse seda tüüpi onkoloogia raviks ravimid, kuid võttes arvesse kasvaja histoloogilist tüüpi.
Astrotsütoomi keemiaravis kasutatakse tsütostaatilisi kasvajavastaseid ravimeid, millel on alküüliv toime. Nende ravimite alküülrühmad on võimelised seonduma atüüpiliste rakkude DNA-ga, hävitama seda ja muutma nende jagunemisprotsessi (mitoosi) võimatuks. Selliste ravimite hulka kuuluvad: "Temodal", "Temosolomid", "Lomustiin", "Vinkristiin" (ravim, mis põhineb igihali alkaloidil), "Prokarbasiin", dibromodultsitool [ 17 ] ja teised. Võimalik on välja kirjutada:
- plaatinaravimid (tsisplatiin, karboplatiin), mis pärsivad DNA sünteesi atüüpilistes rakkudes [ 18 ]
- topoisomeraasi inhibiitorid (etoposiid, irinotekaan), mis takistavad rakkude jagunemist ja päriliku informatsiooni sünteesi),
- monoklonaalsed IgG1 antikehad (bevatsizumab), mis häirivad kasvaja verevarustust ja toitumist, takistades selle kasvu ja metastaase (neid saab kasutada iseseisvalt, kuid sagedamini kombinatsioonis topomeraasi inhibiitoritega, näiteks ravimiga Irinotecan). [ 19 ]
Anaplastiliste kasvajate puhul on kõige efektiivsemad nitro derivaadid (Lomustiin, Fotemustiin) või nende kombinatsioonid (Lomustiin + ravimid teisest seeriast: Prokarbasiin, Vinkristiin).
Anaplastiliste astrotsütoomide retsidiivide korral on valitud ravimiks Temosolomiid (Temodal). Seda kasutatakse üksi või kombinatsioonis kiiritusraviga; kombinatsioonravi on tavaliselt ette nähtud glioblastoomide ja korduvate anaplastiliste astrotsütoomide korral. [ 20 ]
Glioblastoomide raviks kasutatakse sageli kahekomponendilisi raviskeeme: Temosolomiidi + Vinkristiin, Temosolomiidi + Bevatsizumabi, Bevatsizumabi + Irinotekaan. Ravikuur on ette nähtud 4-6 tsükliks 2-4-nädalaste intervallidega. Temosolomiidi määratakse iga päev 5 päeva jooksul, ülejäänud ravimeid tuleb manustada teatud ravipäevadel 1-2 korda kuuri jooksul.
Arvatakse, et see ravi suurendab pahaloomuliste kasvajatega patsientide üheaastast elulemust 6% võrra. [ 21 ] Ilma keemiaravita elavad glioblastoomiga patsiendid harva kauem kui üks aasta.
Kiiritus- ja keemiaravi efektiivsuse hindamiseks tehakse korduv MRT. Esimese 4-8 nädala jooksul võib täheldada atüüpilist pilti: kontrast suureneb, mis võib viidata kasvajaprotsessi progresseerumisele. Ärge tehke rutakaid järeldusi. Asjakohasem on teha korduv MRT 4 nädalat pärast esimest ja vajadusel PET-uuring.
WHO määratleb kriteeriumid, mille järgi saab hinnata teraapia efektiivsust, kuid on vaja arvestada patsiendi kesknärvisüsteemi seisundit ja samaaegset ravi kortikosteroididega. Kompleksse ravi vastuvõetav eesmärk on suurendada ellujäänud patsientide ja nende arvu, kellel ei esine kuue kuu jooksul haiguse progresseerumise märke.
Kasvaja 100% kadumisel räägitakse täielikust regressioonist, neoplasmi vähenemine 50% või rohkem on osaline regressioon. Madalamad näitajad näitavad protsessi stabiliseerumist, mida peetakse samuti positiivseks kriteeriumiks, mis tagab kasvaja kasvu peatumise. Kuid kasvaja suurenemine rohkem kui veerandi võrra näitab vähi progresseerumist, mis on halb prognostiline sümptom. Samuti viiakse läbi sümptomaatilist ravi.
Astrotsütoomi ravi välismaal
Meie meditsiini olukord on selline, et inimesed kardavad sageli surra mitte niivõrd haiguse, kuivõrd kirurgilise vea või vajalike ravimite puudumise tõttu. Ajukasvajaga inimese elu pole kadestamine. Mida maksavad pidevad peavalud ja epilepsiahood? Patsientide psüühika on sageli oma piiril, seega on väga oluline mitte ainult professionaalne diagnostika ja õige ravi, vaid ka meditsiinipersonali sobiv suhtumine patsienti.
Meie riigis on puuetega ja raskelt haiged inimesed endiselt ebamäärases olukorras. Paljud inimesed haletsevad neid sõnades, kuid tegelikkuses ei saa nad vajalikku armastust ja hoolt. Haletsus pole ju see abi, mis ergutab pärast haigust taas jalule tõusma. Siin on vaja tuge ja kindlustunde sisendamist, et lootust on peaaegu alati ja et ka kõige väiksemaid võimalusi tuleb elamiseks ära kasutada, sest elu on Maal kõrgeim väärtus.
Isegi 4. staadiumi vähiga inimesed, kellele määratakse julm karistus, vajavad lootust ja hoolt. Isegi kui inimesele antakse vaid paar kuud, saab ta need läbi elada erineval moel. Arstid saavad patsiendi kannatusi leevendada ja lähedased saavad teha kõik, et lähedane õnnelikult sureks.
Mõned inimesed teevad teiste toel ettenähtud päevade ja nädalate jooksul rohkem kui kogu oma elu jooksul kokku. See aga nõuab asjakohast suhtumist. Vähihaiged vajavad rohkem kui keegi teine psühholoogide abi, kes aitavad neil oma suhtumist haigusesse muuta. Kahjuks sellist abi kodumaistes meditsiiniasutustes alati ei pakuta.
Meil on onkoloogiadispanserid ja spetsialiseeritud osakonnad, ravime erineva lokalisatsiooniga vähki, meil on selleks kvalifitseeritud spetsialistid, kuid meie meditsiinikeskuste varustus jätab sageli soovida, mitte kõik arstid ei võta ette ajuoperatsioone, psühholoogiline abi ja personali suhtumine jätab tavaliselt soovida. Kõik see saab põhjuseks, miks otsitakse ravivõimalusi välismaal, sest välismaiste kliinikute arvustused on valdavalt positiivsed ja tänulikud. See sisendab lootust isegi neisse, kes näivad olevat hukule määratud diagnoosi tõttu, mis pealegi võib olla ebatäpne (halb varustus diagnostiliste seadmetega suurendab veaohtu).
Oleme juba harjunud sellega, et välismaised arstid võtavad ette patsientide ravi, kelle kodumaised spetsialistid on tagasi lükanud. Seega on paljud pahaloomulise anaplastilise astrotsütoomiga patsiendid Iisraeli kliinikutes juba edukalt ravitud. Inimesed on saanud võimaluse jätkata täisväärtuslikku elu. Samal ajal on Iisraeli kliinikutes ägenemiste statistika palju madalam kui meie riigis.
Tänapäeval on Iisrael oma kõrgtehnoloogilise ja moodsa kliinikute varustuse ning kõrgelt kvalifitseeritud personaliga onkoloogiliste haiguste, sealhulgas aju astrotsütoomi ravis liider. Iisraeli spetsialistide töö kõrge hindamine ei ole juhuslik, sest operatsioonide edukust soodustab kaasaegne varustus, mida regulaarselt ajakohastatakse ja täiustatakse, teaduslikult tõestatud tõhusate kasvajate raviskeemide/meetodite väljatöötamine ning suhtumine patsientidesse, olgu nad siis riigi kodanikud või külastajad.
Nii riiklikud kui ka erakliinikud hoolivad oma prestiižist ning nende tööd kontrollivad riigiorganid ja vastavad seadused, mida keegi ei kiirusta rikkuma (teistsugune mentaliteet). Haiglates ja meditsiinikeskustes on patsiendi elu ja tervis esikohal ning nende eest hoolitsevad nii meditsiinipersonal kui ka spetsiaalsed rahvusvahelised organisatsioonid. Patsientide tugi- ja abiteenused aitavad välisriigis elama asuda, läbivad kiiresti ja tõhusalt vajalikud uuringud ning pakuvad võimalusi pakutavate teenuste maksumuse vähendamiseks rahaliste raskuste tekkimisel.
Patsiendil on alati valikuvõimalus. Samal ajal ei tähenda teenuste madalam hind nende halba kvaliteeti. Iisraelis saavad oma kuulsusega kiidelda mitte ainult era-, vaid ka riiklikud kliinikud kogu maailmas. Pealegi on see kuulsus ära teenitud paljude edukate operatsioonide ja paljude päästetud elude eest.
Astrotsütoomi raviks parimate Iisraeli kliinike kaalumisel tasub märkida järgmisi valitsusasutusi:
- Hadassahi Ülikooli Haigla Jeruusalemmas. Kliinikus on kesknärvisüsteemi vähkkasvajate ravi osakond. Neurokirurgia osakond pakub patsientidele täielikku valikut diagnostilisi teenuseid: neuroloogi läbivaatus, radiograafia, kompuutertomograafia või magnetresonantstomograafia, elektroentsefalograafia, ultraheli (lastele ette nähtud), PET-KT, angiograafia, selgroopunktsioon, biopsia koos histoloogilise uuringuga.
Erineva pahaloomulisuse astmega astrotsütoomide eemaldamise operatsioone teostavad maailmakuulsad neurokirurgid, kes on spetsialiseerunud vähihaigete ravile. Ravi taktika ja režiimid valitakse individuaalselt, mis ei takista arstidel järgimast teaduslikult põhjendatud raviprotokolle. Kliinikus on neuroonkoloogiline rehabilitatsiooniosakond.
- Sourasky meditsiinikeskus (Ichilov) Tel Avivis. Üks riigi suurimaid riiklikke meditsiiniasutusi, mis on valmis vastu võtma ka välismaiseid patsiente. Samal ajal on vähiravi efektiivsus lihtsalt hämmastav: 90% vähiravi efektiivsus koos 98% edukate ajukirurgiatega. Ichilovi haigla kuulub 10 populaarseima kliiniku hulka. See pakub põhjalikku läbivaatust ja ravi mitme spetsialisti poolt korraga, kiiret raviplaani koostamist ja selle maksumuse arvutamist. Kõik haiglas töötavad arstid on kõrgelt kvalifitseeritud, on läbinud praktika kuulsates USA ja Kanada kliinikutes, omavad suurt hulka uusimaid teadmisi ja piisavat praktilist kogemust vähihaigete ravis. Operatsioone viiakse läbi neuronavigatsioonisüsteemide kontrolli all, mis minimeerib võimalikke tüsistusi.
- Itzhak Rabini nimeline meditsiinikeskus. Multidistsiplinaarne meditsiiniasutus, mille suurim onkoloogiakeskus "Davidov" on varustatud uusima tehnoloogiaga. Viiendik Iisraeli vähihaigetest saab ravi selles keskuses, mis on kuulus oma kõrge diagnoosimise täpsuse (100%) poolest. Umbes 34–35% teiste riikide haiglate diagnoosidest on siin vaidluse all. Inimesed, kes pidasid end ravimatult haigeks, saavad teise võimaluse ja kõige väärtuslikuma asja – lootuse.
Vähihaigete ravis kasutatakse uusimaid arenguid, suunatud ja immunoteraapiat ning robootikat. Ravi ajal elavad patsiendid hotelli tüüpi palatites.
- Riiklik Meditsiinikeskus "Rambam". Kaasaegne hästi varustatud keskus, tipptasemel spetsialistid, ulatuslik kogemus ajukasvajaga patsientide ravis, hea suhtumine ja patsientide eest hoolitsemine olenemata nende elukohariigist - see on võimalus saada kvaliteetset ravi lühikese aja jooksul. Haiglaga on võimalik ühendust võtta ilma vahendajateta ja 5 päeva jooksul ravile lennata. Patsientidel, kellel on traditsiooniliste meetoditega ravimise prognoos halb, on võimalus osaleda eksperimentaalsetes meetodites.
- Sheba meditsiinikeskus. Tuntud riikliku ülikooli haigla, mis on aastaid teinud koostööd Ameerika MD Andersoni vähikeskusega. Kliiniku eripäraks on lisaks heale varustusele, kõrgele diagnostilisele täpsusele ja edukatele aju astrotsütoomi eemaldamise operatsioonidele ka spetsiaalne patsiendihooldusprogramm, mis hõlmab pidevat psühholoogilist tuge.
Mis puutub erakliinikutesse, kus saab läbida aju astrotsütoomi kvalifitseeritud ja ohutu ravi, siis tasub pöörata tähelepanu Tel Avivis asuvale multidistsiplinaarsele kliinikule "Assuta", mis ehitati instituudi baasil. Tasub mainida, et see on üks kuulsamaid ja populaarsemaid kliinikuid, mille teenuste maksumus on võrreldav riiklike haiglate teenustega ja mida kontrollib riik. Täpne diagnostika, kaasaegsed aju vähi ravimeetodid, kõrge taastumisprotsent 1. staadiumi vähi korral (90%), laborite, diagnostikaruumide ja operatsioonisaalide kõrgeim varustustase, mugavad tingimused patsientidele, kõigi patsiendi ravis osalevate arstide ja noorema meditsiinipersonali professionaalsus.
Peaaegu kõigi Iisraeli era- ja avalike kliinikute eripäraks on arstide professionaalsus ning heaperemehelik ja hooliv suhtumine patsientidesse. Tänapäeval ei ole Iisraelis suhtlemise ja ravile registreerimisega erilisi probleeme (välja arvatud rahalised, sest välismaiseid patsiente ravitakse seal tasu eest). Mis puutub ravi eest tasumisse, siis see toimub peamiselt kättesaamisel ning lisaks on võimalik osamaksete plaan.
Suur konkurents, valitsuse kontroll ja piisav rahastamine sunnivad Iisraeli kliinikuid, nagu öeldakse, oma brändi hoidma. Meil sellist konkurentsi pole, nagu ka võimekust teostada täpset diagnostikat ja kvaliteetset ravi. Meil on head arstid, kes on haiguse vastu võimetud mitte teadmiste ja kogemuste, vaid vajaliku varustuse puudumise tõttu. Patsiendid tahaksid oma kodumaiseid spetsialiste usaldada, aga nad ei saa, sest nende elu on kaalul.
Tänapäeval on ajukasvajate ravi Iisraelis parim valik enda või oma lähedaste eest hoolitsemiseks, olgu tegemist ajukasvaja või vajadusega opereerida teisi elutähtsaid organeid.

