Artikli meditsiiniline ekspert
Uued väljaanded
Aju astrotsütoomi diagnoosimine
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
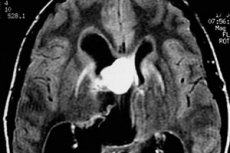
Ajukasvajate õigeaegse diagnoosimise ja tõhusa ravi probleemi teeb keeruliseks patsientide hiline abi otsimine. Kui paljud tormavad peavaluga arsti juurde, eriti kui sümptom tekkis mitte nii kaua aega tagasi? Ja kui peavaluga liitub oksendamine, on kasvaja sageli juba märkimisväärselt suurenenud, eriti kui tegemist on pahaloomulise kasvajaga. Väikese kasvaja suuruse korral ei pruugi püsivaid sümptomeid üldse olla.
Varases staadiumis võib ajukahjustusi avastada juhuslikult tomogrammi või röntgenuuringu käigus. Kuid ka sellise uuringu jaoks on vaja veenvaid põhjuseid.
Olenemata sellest, kas patsient tuli vastuvõtule kaebustega või avastati kasvaja läbivaatuse käigus, huvitab arst olemasolevaid sümptomeid. Esmalt hinnatakse neuroloogilist seisundit. See hõlmab selliste sümptomite esinemist nagu peavalu, iiveldus, oksendamine, pearinglus, krambid. Arst uurib ka üldiste aju sümptomite esinemist, nagu kiire väsimus, kognitiivsete võimete langus, samuti lokaalseid sümptomeid, mis võivad muutuda sõltuvalt kasvaja asukohast, ning viib läbi esialgse hinnangu koljusisese hüpertensiooni astme kohta (silmapõhja uuring).
Kliiniline läbivaatus
Füüsilise läbivaatuse käigus hinnatakse üldist somaatilist seisundit Karnovsky ehk ECOG skaala [ 1 ] järgi. See on hinnang inimese võimele elada normaalset aktiivset elu, hoolitseda enda eest ilma kõrvalise abita, vajadusele arstiabi järele, mida kasutatakse ka vähihaigete ravis. Karnovsky sõnul näitab näitaja 0–10, et inimene on suremas või juba surnud, 20–40 punkti korral tuleb inimene haiglasse paigutada, 50–70 punkti näitavad patsiendi töövõimetust ja võimalikku vajadust arstiabi järele, 80–100 punkti näitavad normaalset aktiivsust erineva raskusastmega haigussümptomitega.
Kui patsient paigutatakse raviasutusse raskes seisundis, hinnatakse teadvust Glasgow skaala abil. Hinnatakse kolme peamist tunnust: silmade avanemine, kõneaktiivsus ja motoorne reaktsioon. Tulemus määratakse punktide summa abil. Maksimaalne punktide arv (15) näitab selget teadvust, 4-8 punkti on koomale vastavad näitajad ja 3 punkti näitab ajukoore surma.
Testid
Tavapärased testid, mis on määratud pigem patsiendi üldise seisundi ja kaasuvate haiguste esinemise hindamiseks, ei viita kasvajatele. Kliiniliste ja biokeemiliste vereanalüüside muutused ei ole spetsiifilised, kuid need on ravi määramisel juhiseks. Lisaks võidakse määrata järgmised uuringud (üldine uriinianalüüs, HIV-antikehade analüüs, Wassermani reaktsioon, B- ja C-hepatiidi markerite määramine, kasvaja antigeen). Kuna kasvaja ravi on tavaliselt seotud operatsiooniga, mis võib vajada vereülekannet, peetakse veregrupi ja Rh-faktori analüüsi kohustuslikuks. Glioomide molekulaardiagnostikat kasutatakse üha enam ka tavapärases kliinilises praktikas [ 2 ], [ 3 ], [ 4 ]. Samuti on käivitatud pilootprojekt aju astrotsütoomide varajaseks sõeluuringuks magnetresonantstomograafia (MRI) abil [ 5 ].
Biopsia käigus võetud kasvajaproovi histoloogilist uuringut peetakse kohustuslikuks. Probleem on aga selles, et sellist proovi pole igal pool võimalik ilma operatsioonita võtta. Enamasti uuritakse kasvaja väikest ala pärast selle eemaldamist. Kuigi tänapäeva meditsiinil pole tänapäeval käsutuses uusi minimaalselt invasiivse biopsia meetodeid (näiteks stereotaktiline biopsia, mida tehakse kahel viisil), mida kasutatakse instrumentaalsete uuringute tulemuste põhjal. [ 6 ]
Instrumentaalne diagnostika
Ajukasvajate instrumentaalne diagnostika hõlmab järgmist:
- Aju magnetresonantstomograafia (MRI) või kompuutertomograafia (KT). Eelistatakse MRI-d, mida tehakse 3 projektsioonis ja 3 režiimis kontrastiga ja ilma. Kui MRI pole võimalik, tehakse kompuutertomograafia kontrastiga. [ 7 ]
- MRI täiendavad võimalused:
- Difusioon-MRI, mis määrab ajukoes veemolekulide difusiooni kvantitatiivsed näitajad, tänu millele on võimalik hinnata elundikudede verevarustust, ajuödeemi esinemist ja selles esinevaid degeneratiivseid protsesse.
- Aju mo-perfusioon, mis võimaldab hinnata ajuvereringe omadusi ja eristada erinevaid patoloogiaid. [ 8 ]
- MRI spektroskoopia aitab hinnata aju ainevahetusprotsesse ja määrab kasvaja täpsed piirid.
- Lisauuringud:
- Positronemissioontomograafia (PET) on uuenduslik meetod, mis võimaldab kasvajat avastada peaaegu selle algstaadiumis. See suudab tuvastada kõige väiksemaid kasvajaid. Seda kasutatakse ka korduvate gliaalkasvajate diferentsiaaldiagnostikas. [ 9 ], [ 10 ]
- Otsene ehk kompuutertomograafia angiograafia on aju veresoonte uuring, mis määratakse juhul, kui esialgsed uuringud on näidanud kasvaja rikkalikku verevarustust. Angiograafia võimaldab määrata ka aju veresoonte kahjustuse ulatust.
- Röntgen. See ei ole kõige usaldusväärsem meetod kasvajaprotsesside diagnoosimiseks, kuid selgroo röntgenülesvõte võib olla lähtepunktiks järgnevale kompuutertomograafiale ja magnetresonantstomograafiale, kui arst märkab pildil kahtlast ala.
Patsiendi tervise hindamise täiendavate meetodite hulka võivad kuuluda elektrokardiogramm, elektroentsefalogramm, ultraheli, organite radiograafia, bronho- ja gastroduodenoskoopia (samaaegsete haiguste esinemisel), st me räägime patsiendi täielikust komplekssest läbivaatusest, mis mõjutab kasvaja raviprotokolli valikut.
Instrumentaalset uuringut on soovitatav teha mitte ainult haiguse diagnoosimise etapis, vaid ka operatsioonijärgsel perioodil, et hinnata operatsiooni kvaliteeti ja võimalike tüsistuste prognoosi. Hajusate kasvajate korral, millel puudub selge lokaliseerimine, samuti sügavate neoplasmide korral tegutseb arst praktiliselt puudutuse teel. Järgnev kompuutertomograafia, mis on operatsioonijärgse diagnostika standard, ja soovitatav MRI kontrastainega ja ilma tuleks teha esimese 3 päeva jooksul pärast operatsiooni.
Astrotsütoomide diferentsiaaldiagnoos
Aju astrotsütoomi esmast diagnostikat raskendab asjaolu, et patoloogia peamised sümptomid esinevad ka teiste etioloogiate kasvajate, mõnede aju orgaaniliste haiguste ja isegi somaatiliste haiguste korral. Ainult täieliku ja põhjaliku diferentsiaaldiagnostika abil on võimalik sümptomite täpne põhjus kindlaks teha. [ 11 ]
Healoomuline nodulaarne astrotsütoom magnetresonantstomograafial (MRI) paistab enamasti homogeense moodustisena, millel on selged piirid (heterogeensust saab seletada kaltsifikatsioonide ja väikeste tsüstide esinemisega). Seevastu on sellised kasvajad 40% ulatuses kontrasteerunud (see on tüüpilisem healoomulistele gemstootsütaarsetele astrotsütoomidele), samas kui anaplastilise astrotsütoomi vormi korral on kontrasteerumine alati ilmne.
Hajusad astrotsütoomid ilmuvad pildile udusete laikudena, millel pole selgelt nähtavaid piire. Kui sellised kasvajad muutuvad pahaloomuliseks, muutub nende struktuur ja ilmneb iseloomulik heterogeensus.
Pilotsüütilise astrotsütoomi ja selle teiste nodulaarsete vormide erinevust glioblastoomist ja anaplastilisest astrotsütoomist saab määrata järgmiste tunnuste järgi: esimesel juhul on kasvaja selged piirid ja kontuurid, kasvaja suhteliselt aeglane kasv, rakulise polümorfismi ja graanulite puudumine, väiksem kasvajamass ning patoloogilise kahjustuse enam-vähem ühtlane värvumine MRI-l. [ 12 ]
Hajusate astrotsütoomide ja lokaalsete kasvajate (nodulaarsed, fokaalsed) peamine erinevus on neoplasmi selgete piiride puudumine. Neoplasmi madalat pahaloomulisuse astet näitab kasvaja sisemiste struktuuride võrdlev homogeensus, nekroosikollete puudumine.
Anaplastiline astrotsütoom on madala astme difuussete astrotsütoomide ja agressiivsete glioblastoomide ristand. See erineb tavalistest difuussetest astrotsütoomidest oma rakulise polümorfismi (erineva kuju, suuruse ja mõõtmetega rakkude olemasolu kasvajas) ja mitootilise aktiivsuse, st mitoosi läbivate rakkude arvu poolest. Mitoos on neljaetapiline protsess, mille käigus jagunevad kõik keharakud, välja arvatud sugurakud. [ 13 ]
Anaplastilist astrotsütoomi eristab glioblastoomidest kaks tegurit: nekrootiliste fookuste puudumine ja veresoonte proliferatsiooni tunnused. Ainult gliaalrakud jagunevad. Selle kasvaja ohtlikkus seisneb kiires kasvus ja lokaliseerimispiiride määramise raskuses. Glioblastoom mitte ainult ei kasva äärmiselt kiiresti (mitme nädala ja kuu jooksul), vaid põhjustab ka ajurakkude surma, muutusi pea veresoontes, häirib täielikult elundi toimimist, mis viib patsiendi surmani isegi ravi korral.
Aju magnetresonantstomograafiale (MRI) pannakse diferentsiaaldiagnostika osas suuri lootusi [ 14 ]. Arvesse võetakse paljusid tegureid:
- sagedus (gliaalkasvajaid avastatakse 1/3 patsientidest, kellest peaaegu pooled on erineva lokaliseerimisega astrotsütoomid),
- patsiendi vanus (lastel diagnoositakse sagedamini madala pahaloomulisusega astrotsütoome, harvemini kasvaja anaplastilist varianti; täiskasvanutel ja eakatel on seevastu sagedamini apaplastiline astrotsütoom ja glioblastoom, millel on suur tõenäosus vähiks degenereerumiseks),
- kasvaja lokaliseerimine (lastel on kõige sagedamini mõjutatud väikeaju ja ajutüve struktuurid, harvemini areneb kasvaja nägemisnärvi ja hiasmi piirkonnas, täiskasvanutel tekivad kasvajad tavaliselt ajupoolkerade medullas ja ajukoores),
- leviku tüüp (glioblastoomide ja madala diferentseerumisega astrotsütoomide puhul peetakse iseloomulikuks protsessi levikut aju teise poolkera).
- fookuste arv (metastaasidega pahaloomuliste kasvajate puhul on tüüpilised mitmed fookused; mõnikord avaldub glioblastoom sel viisil),
- Kasvaja sisemine struktuur:
- 20% astrotsütoomidest iseloomustab kaltsifikatsioonide esinemine kasvajas, samas kui oligodendroglia kasvajad sisaldavad kaltsifikatsioone peaaegu 90% juhtudest (paremini määratav kompuutertomograafia abil).
- Glioblastoomide ja metastaasidega kasvajate puhul on iseloomulikuks tunnuseks struktuuri heterogeensus, mis ilmneb MRI abil.
- reaktsioon kontrastainele (healoomulised astrotsütoomid ei kipu kontrastainet kogunema, erinevalt pahaloomulistest),
- Difusioon-MRI võimaldab signaali tugevuse põhjal (kasvajate puhul on see nõrgem) eristada ajus kasvajalist protsessi abstsessist, epidermoidtsüstist või insuldist [ 15 ]. Insuldi korral täheldatakse iseloomulikku kiilukujulist laiku.
Biopsia aitab eristada ajus nakkuslikku protsessi neoplastilisest (kasvaja) protsessist ja määrata kasvajarakkude tüüpi. Kui avatud operatsioon pole võimalik või kasvaja asub sügaval, kasutatakse minimaalselt invasiivset stereotaktilist biopsiat, mis aitab kolju avamata öelda, kui ohtlik kasvaja pahaloomulisuse seisukohast on.

