Artikli meditsiiniline ekspert
Uued väljaanded
Ravimid
Haavade ravi antibiootikumidega: salvid, tabletid
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
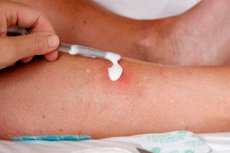
Naha või limaskesta vigastust, mille korral on terviklikkus rikutud kogu selle paksuses või suuremas ulatuses, mis avab juurdepääsu keskkonnast pärit mikroobidele, nimetatakse lahtiseks haavaks. Kaasaegne meditsiin peab iga juhuslikku haava a priori nakatunuks – see sisaldab teatud arvu patogeenseid mikroorganisme. Mädase infektsiooni teket soodustavad järgmised tingimused: piisavalt sügav ja ulatuslik kahjustus; verehüübed, võõrkehad, surnud koe piirkonnad ja suur mikroobide kogunemine haavaõõnsuses. Eriti ohtlikud on sügavad haavad, mis on nakatunud anaeroobsete bakteritega, mis satuvad haavaõõnsusse koos põllumajandusmaadelt pärit sõnnikuga. Haavaantibiootikume kasutatakse nii bakteriaalse infektsiooni ennetamiseks kui ka mädaste haavade raviks.
Antibakteriaalse ravimi valik ja selle kasutamine määrab sageli vigastuse eduka paranemise. Tänu haavade ravile antibiootikumidega on võimalik vältida põletikulist protsessi ehk sepsist.
Saadud haava tuleb ravida nii kiiresti kui võimalik, kuna sellest sõltub selle mädanemise tõenäosus ja paranemise kiirus. Haava ei ravita antibiootikumidega, kuna antibiootikumid toimivad ainult bakterite vastu ja haav võib nakatuda mitmesuguste patogeenidega - seente, viiruste, parasiitidega. Antiseptikume kasutatakse haavade esmaseks ja järgnevaks väliseks raviks. Need on kemikaalid, mis on aktiivsed laia valiku patogeensete ainete vastu, mis jäävad antiseptiku suhtes pikka aega tundlikuks. Antiseptilised ained ei mõjuta otseselt paranemisprotsessi, nende kaudne mõju seisneb selles, et nad vähendavad oluliselt patogeensete mikroorganismide arvu haavas, aeglustades kahjustatud kudede taastumist.
Näidustused antibiootikumid haavadele
Juhuslike haavade, eriti sügavate puhul on nakkuse tekkimise tõenäosus suur. Mädanemise vältimiseks määratakse pärast antiseptikuga töötlemist tavaliselt laia toimespektriga antibiootikumidega välised preparaadid (Baneocini ja Gentaksani pulbrid, Syntomütsiini emulsioon), kuna patogeeni tuvastamine võtab tavaliselt kaks kuni kolm päeva. Selline taktika aitab sageli vältida mäda kogunemist haava ja puhta haavapinna kuded taastuvad palju kiiremini.
Kui haava mädanemist ei ole võimalik vältida, määratakse mädaste haavade korral antibiootikumid. Sellisel juhul võib määrata nii lokaalset kui ka süsteemset ravi. Haava raviks kasutatavad antiseptikumid hävitavad selle pinnal mitmesuguseid mikroobe, kuid nende tähtsus paranemisel on väga kaudne. Sügavate mädaste haavade korral, millel on suur nakkuse tõenäosus või märkimisväärne koekaotus, jäetakse need uue koe taastamiseks lahti (mitte õmmelda). Sellisel juhul on haavade paranemiseks näidustatud antibiootikumid, mis hävitavad või peatavad haavaõõnes mikroobse floora arengu ja soodustavad samaaegselt reparatiivseid protsesse (Levomekol salv, Gentaksan pulber).
See kehtib eriti juhul, kui haav on põletikuline ja põletikulise protsessi põhjustaja on kindlaks tehtud. Selle kindlakstehtud tundlikkus teatud ravimite suhtes on aluseks spetsiifiliste antibiootikumide määramiseks haavapõletiku korral.
Ebaühtlaste servade ja seintega haigutavad haavad vajavad kirurgilist ravi, mille käigus eemaldatakse kõik eluvõimetud ja nekrootilised koepiirkonnad. Ulatusliku rebitud haava korral esinevad epiteeliseerumise erinevad faasid sageli samaaegselt erinevates piirkondades - ühel pool on haav juba armistunud ja teisel pool võib see mädaneda. Rebitud haava korral määratakse antibiootikumid tingimata, kuna nakkuse tõenäosus on väga suur.
Torkehaava tekitatud haava, eriti jalatalla või kanna haava korral, ei saa samuti ilma antibiootikumita hakkama ja tuleb seda süsteemselt kasutada. Õhuke haavakanal ja kare nahk nendes kohtades takistavad haavaeritise eritumist. See loob tingimused anaeroobsete bakterite kolooniate, sealhulgas gangreeni, teetanuse ja jala flegmoni, arenguks. Torkehaava antibiootikumi kasutatakse suukaudselt või parenteraalselt, eelistades ravimirühmi, mida iseloomustab anaeroobide vastane toime.
Samu kriteeriume kasutab arst ka antibiootikumide määramisel tulirelvahaavade korral. Sellisel juhul on vajalik ka esmane kirurgiline abi, palju sõltub vigastuse asukohast ja tüübist.
Lahtise haava välispidiseks kasutamiseks välja kirjutatud antibiootikum peaks olema geeli või lahuse kujul. Rasvapõhised salvid ei sobi paranemise algstaadiumis, kuna tekkiv rasvakiht takistab sügavate kudede normaalset hingamist ja toitumist ning lükkab edasi ka haavaeritise eritumist.
Näljase haava antibiootikumid võivad olla vees lahustuva alusega ja ka pärast haava esialgset ravi kasutatakse antibiootikumidega pulbreid; rasketel juhtudel on sageli ette nähtud antibakteriaalsete ainete süsteemne kasutamine.
Moodne alternatiiv antibiootikumidele on hügroskoopsetest materjalidest sidemed, mis imavad haavaeritist, eemaldavad ja neutraliseerivad mikroobe. Need ei avalda haavakoele toksilist mõju, säilitades samal ajal niiske keskkonna ja soodustades haavade isepuhastumist.
Kasutatakse ka bakteriofaage, mis hävitavad teatud tüüpi või mitut tüüpi (kompleksi) patogeene. Väliselt kasutatakse neid niisutus- ja losjoonidena.
 [ 1 ]
[ 1 ]
Vabastav vorm
Antibakteriaalsed ravimid on saadaval erinevates vormides. Enamasti eelistatakse väliseid aineid: plaastreid, pulbreid, lahuseid ja salve (geele, kreeme). Neil puudub süsteemne toime, toimides lokaalselt manustamiskohas.
Haava ravi antibiootikumidega nõuab arsti osalemist, kes kahjustuse asukoha ja tüübi põhjal (iga haava puhul on eeldatav teatud ravimirühmade suhtes tundlike mikroorganismide ühendus) määrab sobivaima ravimi ja selle eelistatud kasutusviisi. Lisaks on meditsiiniasutuses võimalik patogeeni tüüpi määrata bakterioloogilise külvi abil.
Siiski ei ole alati võimalik kiiresti arsti poole pöörduda ja vastutust arstile veeretada. Mõneks päevaks tsivilisatsioonist eemale matkama minnes on soovitatav varuda esmaabikomplekt, mis sisaldab antibiootikumidega haavade jaoks mõeldud geele, salve ja kreeme. Esmaabikomplekti ravimite valimisel eelistatakse välispidiseid preparaate, võib võtta ka laia toimespektriga antibiootikume sisaldavaid tablette. Meditsiiniasutustest kaugel kogemata saadud haavade puhul võivad mõlemad olla kasulikud.
Paljud haavade raviks kasutatavad antibiootikumid on saadaval erinevates vormides, näiteks gentamütsiinsulfaati võib leida salvi, pulbri ja süstelahuse kujul.
Rasketel juhtudel ulatuslike ja sügavate kahjustuste korral kasutatakse antibiootikume tablettide ja süstide kujul. Arst võib määrata antibiootikume tablettidena mädaste haavade korral, millega kaasneb külgnevate kudede põletik ja hüpereemia, turse ja kehatemperatuuri tõus. Mõnikord rasketel juhtudel, kui on sepsise oht, kasutatakse antibiootikume intramuskulaarselt või intravenoosselt; kui rebenenud haava kohene kirurgiline ravi ei ole võimalik, süstitakse sinna laia toimespektriga antibiootikumi, et küllastada külgnevad koed ravimiga ja vältida nakkuse levikut. Sellist ravi saab läbi viia 48 tunni jooksul.
Kasutatakse ka antibakteriaalseid pulbreid. Apteekides müüakse haavade paranemiseks mõeldud antibiootikumpulbrit (Gentaxan, Baneocin) ja see ei koosne ainult bakteritsiidsetest komponentidest. See sisaldab ka aineid, mis tagavad kahjustatud kudede detoksifitseerimise ja taastamise.
Väikest hõõrdumist või kriimustust saab pesta antiseptikuga, puistata streptotsiidipulbriga ja sulgeda bakteritsiidse plaastriga, et vältida uuesti nakatumist.
Et vältida keskkonnast pärit mikroobide haava sattumist, pakub tänapäeva farmaatsia laia valikut antiseptilisi hüdrokolloid-, kollageen- ja hüdrogeelsidemeid, mis kinnitatakse nahale tavaliste või ümarate sidemetega ning liimitakse ka haava ümbritsevale tervele nahale. Haavade paranemiseks mõeldud plaaster antibiootikumiga ehk täpsemalt antiseptikuga, mis sisaldab näiteks hõbeioone (Cosmopor), antibakteriaalset mett või traditsioonilisemaid ravimeid - furatsiliini, novokaiini, dimeksiidi ja teisi. Sidemeid ja plaastreid on erineva suurusega.
Kõige populaarsemate haavade antibakteriaalsete ainete nimed
Iga haava ravi algab selle puhastamisest. Kui haav on väike ja mitte sügav, piisab selle töötlemisest antiseptikuga ja sideme paigaldamisest, et vältida uuesti nakatumist.
Antiseptikutena on pikka aega kasutatud alkoholi ja alkoholilahuseid (jood, briljantroheline, salitsüül- ja boorhape, ravimtaimed), vesinikperoksiidi, kloorheksidiini ja miramistiini. Mida kiiremini haava veega (võimalik, et pesuseebiga) pestakse ja antiseptikuga töödeldakse, seda väiksem on tõenäosus, et see nakatub ja põletikuliseks muutub. Lõigatud, torgatud, laskehaavad ja muud sügavad mulla ja roostega saastunud haavad tuleb kirurgiliselt puhastada. Sellised vigastused vajavad antibakteriaalset ravi. Antibiootikume tuleb kasutada, kui haava saamise ja arstiabi saamise vahel on pikk paus või mädaste, põletikuliste haavade korral.
Pärast esmast ravi kaetakse haav sidemega. Sidemete ja plaastrite valik on väga suur ja sõltub patsiendi ravimite suhtes esinevatest allergiatest ja edasise kirurgilise sekkumise vajadusest.
Väikesed haavad saab pärast töötlemist sulgeda tavalise bakteritsiidse plaastriga. Selle välispind on õhku läbilaskev ja laseb niiskusel haava pinnalt aurustuda. Plaastri sisemine alus on kangas (puuvill, viskoos, polümeermaterjalid), selle immutamine sisaldab tavaliselt briljantrohelist, kloorheksidiini, süntomütsiini. Näiteks antiseptiline plaaster Band-Aid, Uniplast, Cosmos ja teised.
Kui haav on ulatuslikum, võib kasutada antiseptilist plaastrit Cosmopor. Selle alus on pehmest fliismaterjalist, mis on immutatud hõbeioonidega (alternatiivne antiseptik). Suurused alates 7x5 kuni 20x10 cm. Seda on lihtne kleepida ja see püsib hästi keha erinevatel osadel.
Arma-Geli steriilsed sidemed kaitsevad tõhusalt sekundaarse nakkuse eest, lasevad haaval hingata, kordavad haavapinna ja ümbritseva naha kontuure, ei kleepu ja on kergesti eemaldatavad ning neid võib nahale jätta kuni kaheks päevaks. Immutusvahendi hüdrogeelstruktuur toimib pikaajaliselt, vabastades ravimit järk-järgult haava ja absorbeerides bakterite eritavaid mürgiseid aineid. Sidemeid on saadaval mitut tüüpi: valuvaigistid (lisaks antiseptikule sisaldavad need novokaiini või lidokaiini); antimikroobsed - dimeksiidiga mädase infektsiooniga haavade jaoks; puhastavad - nanokremneviidi või bentoniidiga; haavade paranemise - metüüluratsiili või furatsiliiniga; hemostaatilised ja põletusvastased.
Halvasti ja kaua paranevate haavade korral kasutatakse kollageeni ja metüüluratsiiliga biogradeerivaid plaate Belkozin. Plaat kantakse haavale, mis on eelnevalt puhastatud mädast ja surnud koeosakestest. Mädaste haavade korral on soovitatav seda eelnevalt niisutada antiseptikuga. Sidemeid tehakse iga kahe kuni kolme päeva tagant. Selle aja jooksul imendub plaat täielikult. Kui see ei ole lahustunud ning valu, põletustunnet, mäda kogunemist ega allergilist reaktsiooni ei esine, jäetakse plaat sinna, kuni haav on täielikult paranenud.
Vita Vallis antimikroobne isekleepuv plaaster (plaaster) ei sisalda ravimeid. See on valmistatud sorbentkangast, mis on immutatud alumiiniumhüdroksiidi osakestega ja töödeldud kolloidhõbedaga. See hoiab ära nakkuse tekkimise, ei vigasta haava ega põhjusta allergiat, omab head imendumist ja hemostaatilist toimet. See ei ole mürgine. See soodustab koe rakulise struktuuri uuenemist ja taastumist, hoiab ära armide tekkimise. See eemaldatakse haava jääke jätmata ja ebamugavustunnet või valu tekitamata.
Medihani antibakteriaalsed meesidemed on tootja poolt esitletud kui uus termin haavade paranemises. Need on mõeldud täiskasvanutele ja lastele ning viide ravimite randomiseeritud uuringule märkis väga kiiret haavade paranemist (vaja on ainult ühte sidet). Haavapinnale kantud side moodustab kokkupuutel haavavedelikus sisalduvate naatriumsooladega tarretisesarnase massi, mis loob haavas niiske keskkonna, millel on puhastav, parandav ja taastav toime. Haav täidetakse granulatsioonkoega. Sideme elastsus võimaldab sügavate haavade ja taskute tampoonimist.
Kaasaegsed plaastrid ja sidemed on alternatiiviks tavapärastele antibakteriaalsetele ainetele, kuid antibiootikumid on endiselt üsna asjakohased. Nakatunud haavade ravis, millel on suur mädanemise ja muude raskemate tüsistuste oht, kasutatakse erinevate rühmade antibiootikume. Arvesse võetakse ka patsiendi vanust, krooniliste patoloogiate - diabeedi, veenilaiendite, tromboflebiidi, alkoholismi, narkosõltuvuse, maksahaiguste, neeruhaiguste ja teiste organite - esinemist.
Antibakteriaalset geeli Tyrosur kasutatakse välispidiselt nakatunud haavade, kriimustuste ja marrastuste korral. Selle toimeaine (türotritsiin) on türotsidiinide ja gramitsiidide ühend vahekorras 8:2 (7:3) ning on aeroobse saprofüütse eoseid moodustava batsilli Bacillus brevis toksiin. Kõige levinumad salvi suhtes tundlikud patogeenid on grampositiivsed bakterid: stafülokokid (sh kuldne), streptokokid, enterokokk faecalis, klostriidid, korünebakterid, seened, trihhomonaadid ja mõned teised.
Türotsidiinil on võime toimida mikroorganismide rakumembraanidele, vähendades nende pindpinevust. Gramitsidiinid moodustavad neis katioonikanaleid, mille kaudu bakterirakud kaotavad kaaliumi, ja blokeerivad ka fosforüülimisprotsessi, mis häirib rakkude hingamist.
Türotritsiini spetsiifiline toime, mis ei ole süsteemsetele antibiootikumidele tüüpiline, hoiab ära patogeenide ristresistentsuse tekkimise geeli suhtes, mis kiirendab granuleerimisprotsessi ja nahapinna taastumist.
Toimeaine farmakokineetikat ei ole uuritud, kuid dermise külgnevas sarvkihis ja haavaõõnsuses on leitud suuri kontsentratsioone. Seetõttu on selle geeli kasutamine raseduse ja imetamise ajal võimalik ainult arsti loal nahapinna väikestel piirkondadel ja lühiajaliselt, võttes arvesse kasu/riski suhet. Seda on lubatud kasutada lastepraktikas, vanusepiiranguid ei ole.
Vastunäidustatud sensibiliseerunud patsientidele. Mitte kanda nina limaskestale, kuna on tõendeid, et selline kasutamine võib kahjustada haistmismeelt.
Kõrvaltoimed avalduvad dermatiidi lokaalsete sümptomitena.
Tyrosuri geeli kantakse haavale õhuke kiht kaks või kolm korda päevas. Sellest piisab väikeste kriimustuste või marrastuste korral, märjad või sügavad haavad kaetakse kaitsva sidemega, mida vahetatakse umbes üks kord päevas. Kasutamise kestus sõltub haava seisundist. Kui seitsmepäevase ravi järel terapeutilist toimet ei ole, tuleb ravimit vahetada.
Üleannustamise ja teiste ravimitega koostoime juhtumid ei ole teada.
Bactrobani kreem ja salv on väga aktiivsed üsna laia bakterite spektri vastu. Nende ravimite toimeaine (mupirotsiin) loodi teadlikult paikseks kasutamiseks. Selle suhtes on tundlikud stafülokokid, streptokokid ja nende bakterite metitsilliiniresistentsed tüved, samuti gonokokid, meningokokid, hemorraagilise septitseemia tekitaja Haemophilus influenzae, gramnegatiivsed kokid ja vardakujulised bakterid. See ei ole inaktiivne enterobakterite, korünebakterite ja mikrokokkide vastu. Mupirotsiin pärsib isoleutsüül-transfer-RNA süntetaasi ensümaatilist aktiivsust, mis katalüüsib valkude tootmist patogeense mikroorganismi rakkudes. Ristresistentsust teiste antibiootikumidega ei ole täheldatud. Toime on annusest sõltuv: bakteriostaatilisest bakteritsiidse toimeni.
Välispidiselt kasutamisel imendub mupirotsiin ebaolulisel määral, kuid nahapinnal, kui selle terviklikkus on kahjustatud, imendumine suureneb. Osa vereringesse imendunud ravimist laguneb ja eritub uriiniga.
Selle geeli kasutamine raseduse ja imetamise ajal on võimalik ainult arsti loal nahapinna väikestel aladel ja lühiajaliselt, võttes arvesse kasu ja riski suhet.
Bactroban on vastunäidustatud kreemi koostisosade suhtes ülitundlikkuse korral, ärge kandke seda nina ja silmade limaskestadele. Lastepraktikas kasutatakse salvi alates kahe kuu vanusest ja kreemi pärast üheaastaseks saamist. Ettevaatlikult määratakse Bactrobani ravikuur eakatele inimestele, samuti neerufunktsiooni häirega inimestele.
Kõrvaltoimed olid peamiselt lokaalsed, näiteks dermatiit, kuid harvadel juhtudel täheldati süsteemseid sümptomeid: peavalu või kõhuvalu, iiveldus, haavandiline stomatiit ja korduva infektsiooni teke.
Kreemi ja salvi kantakse eelnevalt puhastatud haavale vatitupsuga üks kuni kolm korda päevas. Ravi kestab nädalast kuni kümne päevani. Lubatud on kanda sideme alla. Pärast haava ravimist on vaja käed hoolikalt pesta.
Üleannustamise juhtumeid pole teada.
Kui Bactrobani ravi on vaja kombineerida teiste lokaalsete haavaravidega, peaks ravikuuride vaheline intervall olema vähemalt pool tundi.
Syntomütsiini emulsioon on ette nähtud mädaste haavade raviks. Kloramfenikool (süntomütsiin) on aktiivne paljude bakteriliikide vastu, eriti mõnede Pseudomonas aeruginosa tüvede ja teiste penitsilliini, streptomütsiini ja sulfonamiidide suhtes resistentsete batsillide vastu. Toime on bakteriostaatiline, mis põhineb bakteriaalsete rakuvalkude sünteesi häirimisel. Kui haav on valulik, võib Syntomütsiini emulsiooni kasutada koos novokaiiniga. See antibiootikumi ja anesteetilise komponendi kombinatsioon pärsib mikroobide kasvu ja paljunemist ning vähendab ka valu.
Selle toimeainega saab apteekides osta levomütsetiini geeli, mida kasutatakse põletikuliste nakatunud haavade korral protsessi esimeses faasis (teises faasis seda enam ei määrata). Selle alus sisaldab koostisosi, millel on põletikuvastane toime ja mis parandavad haava sekretsioonide väljavoolu.
Bakterite resistentsus kloramfenikooli suhtes areneb aeglaselt.
Nende väliste ainete farmakokineetikat ei ole uuritud; eeldatakse, et väliselt manustatuna siseneb üldisse vereringesse vaid väike osa manustatud ravimist, mis eritub peamiselt kuseteede ja osaliselt soolte kaudu.
Rasedad ja imetavad naised peaksid väikestel pindadel kasutama vastavalt arsti juhistele.
Kasutamise vastunäidustused: ülitundlikkus komponentide suhtes, vereloomehäired, ekseem, psoriaas, seeninfektsioonid, geeli puhul lisaks: raseduse kolmas trimester, alla üheksa kuu vanused lapsed.
Kõrvaltoimed ilmnevad lokaalselt: lööve, sügelus, põletustunne, punetus, turse.
Emulsioon kantakse haavale õhukese kihina või sellega immutatud tampooni kujul, kaetakse pealt sidemega või võib panna kompressi alla. Sidemete sageduse ja ravi kestuse määrab arst.
Geeli kantakse haavale või sidemele, mis seejärel kantakse haavale - üks kord päevas, põlenud nahale - iga kolme päeva tagant. Närtsuvate haavade korral kuivatatakse need enne pealekandmist marlilapiga.
Vajadusel võib haavaravi kombineerida arsti poolt määratud antibiootikumi suukaudse või parenteraalse manustamisega.
Üleannustamisest ei ole teatatud.
Kombinatsioon erütromütsiini, oleandomütsiini, nüstatiini ja levoriiniga potentseerib kloramfenikooli toimet, looduslike penitsilliinidega – vähendab. Ei sobi kokku sulfanilamiidide, tsütostaatikumide, barbituraatide, alkoholi, bifenüüli ja pürasolooniga.
Kõiki ülaltoodud preparaate saab kasutada rinnaga toitvate emade nibude lõhenemise korral. Enne toitmist on vaja tualetti minna - eemaldada toote jäägid salvrätikuga ja pesta rinda hoolikalt seebi ja rohke veega, et isegi minimaalne annus ravimit ei satuks lapse suhu.
Nakatunud haavade raviks on saadaval üsna lai valik antibiootikumidega salve.
Antibiootikumide salvide alternatiiviks on mafeniidi salv, mis on sulfoonamiidide esindaja ja inaktiveerib paljusid patogeenseid baktereid, sealhulgas Pseudomonas aeruginosa ja gaasgangreeni patogeene (anaeroobsed bakterid). Mafeniidi atsetaat ei kaota oma omadusi happelises keskkonnas, selle 10% kontsentratsioon on surmav mädase infektsiooni korral.
Tungides süsteemsesse vereringesse läbi kahjustatud koepiirkondade, avastatakse see seal kolm tundi pärast haava ravimist. See laguneb kiiresti, ainevahetusproduktil puudub aktiivsus ja see eritub neerude kaudu. Toimeaine ja selle metaboliit pärsivad karboanhüdraasi ensümaatilist aktiivsust, mis võib põhjustada vere metaboolset happelisust.
Kasutamine raseduse ja imetamise ajal ei ole soovitatav.
Vastunäidustatud sensibiliseerunud patsientidele. Kõrvaltoimeteks on lokaalne dermatiit, põletustunne, valusündroom, mis on mõnikord väga tugev ja kestab pool tundi kuni kolm tundi. Leevenduseks võib välja kirjutada valuvaigisteid.
Salvi määritakse kahe kuni kolme millimeetrise kihina, seda saab kasutada haavaõõnsuste tamponaadina või sidemele. Rohke mädase eritise korral vahetatakse sidemeid iga päev ja vähese eritise korral iga kahe päeva tagant.
Antibakteriaalsed pulbrid on haavade raviks mugav vorm. Neid kasutatakse nii värskete kui ka paranevate haavade raviks. Enne ravi tuleb haav puhastada mädast, haavaeritistest ja surnud osakestest.
Gentaxani pulber on antibiootikumi gentamütsiinsulfaadi, sorbendi polümetüülksüloksaani, tsinkühendi ja levotrüptofaani edukas kombinatsioon. Aminoglükosiidantibiootikum pärsib paljude grampositiivsete ja gramnegatiivsete batsillide aktiivsust, sorbent võimendab selle toimet, teostades samal ajal detoksifitseerivat toimet, neutraliseerides bakterite ainevahetusprodukte. Trüptofaani ja tsingi ühend pikendab antibiootikumi toimet ja soodustab haava paranemist ja granulatsiooni. Selle pulbri pealekandmine juba teisel või kolmandal päeval vähendab patogeensete mikroorganismide arvu haavas miinimumini, paranemise esimene faas läheb üle teise ja ennetab tüsistusi - põletikku, lümfadeniiti, sepsist.
Gentaxani farmakodünaamika on seotud mitte ainult valgu tootmise blokeerimisega bakterirakkudes, vaid ka bakteriaalse membraani rasvase komponendi häiretega tänu keerulisele toimele. Pulber vähendab mitte ainult lokaalse, vaid ka süsteemse mürgistuse sümptomeid, parandab haava drenaaži, soodustab turse vähenemist, taastab haavas normaalse vereringe, gaasivahetuse ja happe-aluse tasakaalu. Haavapind vabastatakse aktiivselt eritisest ja nekroosiproduktidest, lokaalne põletikuline protsess peatatakse, kiirendades seeläbi haavade paranemist. Pulbri kasutamine hoiab ära armide ja haavade tekke.
Ravim toimib pealiskaudselt ja sellel ei ole kliiniliselt olulisi süsteemseid toimeid.
Kasutamist raseduse ja imetamise ajal ei ole uuritud, vajadusel kasutatakse pulbrit arsti soovitusel. Seda on lubatud kasutada lastel ilma vanusepiiranguteta.
Vastunäidustatud patsientidele, kellel on pulbri komponentide suhtes ülitundlikkus.
Kõrvaltoimed on lokaalsete dermatoloogiliste reaktsioonide iseloomuga.
Gentaksani pulbrit kasutatakse haavapinna raviks vigastuse hetkest kuni paranemiseni. Haavaprotsessi esimeses etapis tehakse sidemeid üks kuni kaks korda päevas. Haav eelnevalt töödeldakse, pestakse antiseptikuga ja kuivatatakse tingimata. Lekkivate haavade korral saab pulbri osalist lekkimist koos ichoriga kompenseerida haavapinna kuivatamisega marlilappidega ja pulbri lisamisega ilma täiendava töötlemiseta.
Pulber kantakse kogu haava pinnale 0,5-1 mm kõrgusele, mille järel see sidemega seotakse, tagades vajaliku drenaaži.
Pärast põletiku taandumist ja haava puhastamist ülejäänud mädast ja surnud koest kantakse sidemeid üks kord päevas või ülepäeviti.
Juhtudel, kui primaarset kirurgilist ravi ei ole võimalik täielikult läbi viia, kaetakse haavapind pulbriga ja sidemega, kuid kirurgilist abi tuleb osutada hiljemalt 24 tunni jooksul.
Pulbri ravimite koostoimeid ei ole uuritud, kuid teiste bakteritsiidsete ainete paralleelse kasutamise korral võib toime tugevneda.
Baneocini pulber ühendab endas kaks antibiootikumi, mis võimendavad teineteise toimet. Neomütsiinsulfaadil on väga lai antimikroobse toime spekter, enamik grampositiivseid ja gramnegatiivseid baktereid on selle suhtes tundlikud. Tsinkbatsitratsiin (polüpeptiidantibiootikum) toimib suuremal määral grampositiivsetele batsillidele, kuid Neisseria ja Haemophilus influenzae, aktinomütseedid ja fusobakterid on selle aine suhtes samuti tundlikud. Batsitratsiini suhtes resistentsed tüved on äärmiselt haruldased.
Lihtsam on loetleda Baneocini suhtes tundetud mikroorganisme. Nendeks on pseudomonaadid, Nocardia perekonna aktinomütseedid, viirused ja enamik seeni.
Väline manustamine otse haavale vähendab kahe antibiootikumi süsteemset toimet ja seega vähendab allergiliste reaktsioonide riski. Maksimaalne kontsentratsioon määratakse manustamiskohas; imendumine on aktiivsem avatud haavade korral. Süsteemsesse vereringesse tunginud ravimi osa määratakse 2-3 tunni pärast.
Rasedatele ja imetavatele naistele ei ole soovitatav seda kasutada; väljakirjutamisel tuleb hinnata ema kasu ja lapse tervisele avalduvat riski.
Vastunäidustuste hulka kuulub ülitundlikkus ravimi komponentide ja teiste aminoglükosiidide suhtes. Samuti ei ole soovitatav seda kasutada suurtel haavapindadel, südame-veresoonkonna ja kuseteede raskete haiguste korral, sisekõrva retseptorite kahjustuse ja autonoomse närvisüsteemi häirete korral. Ärge kasutage silmade ümbruse nahakahjustuste korral.
Kõrvaltoimed reeglite järgi kasutamisel väljenduvad lokaalsete dermatoloogiliste ilmingutena (võimalik on valgustundlikkus). Kontrollimatu imendumise korral üldisse vereringesse (kasutamine suurtel pindadel avatud haavadel) võib täheldada ravimi nefro- ja ototoksilist toimet, samuti autonoomse närvisüsteemi kahjustusi.
Baneocini pulbrit kasutatakse väikeste haavapindade korral. Seda saab kasutada lapse esimestest elupäevadest alates, kui ohutuma ravimi näol pole alternatiivi. Kõigile patsientide vanuserühmadele määratakse pulber kaks kuni neli korda päevas nädala jooksul. Kogu haava pind kaetakse pulbriga, mis aktiveerib higistamisprotsessi, mille tõttu valu ja põletustunne vähenevad ning saavutatakse rahustav toime. Haava saab katta marlisidemega.
Haava pinnale kantava pulbri maksimaalne annus päevas on 200 g. Nädala pärast katkestatakse ravi Baneociniga. Kui on vaja korduvat ravikuuri, vähendatakse annust poole võrra.
Üleannustamine (süsteemse imendumisega) on täis toksilisi mõjusid kuulmisorganitele ja kuseteede süsteemile.
Koostoimed ilmnevad ainult aktiivse imendumise korral üldisse vereringesse. Sama rühma antibiootikumide või tsefalosporiinide, samuti diureetikumidega suheldes tugevneb nefrotoksiline toime.
Koostoime valuvaigistite ja lihasrelaksantidega võib põhjustada neuromuskulaarse juhtimishäireid.
Baneotsiin on saadaval ka salvi kujul.
Süsteemseid antibiootikume võib välja kirjutada paralleelselt väliste ainetega, eriti sügavalt nakatunud haavade korral. Antibiootikumide võtmine tablettide või süstide kujul aitab ära hoida selliseid raskeid haavatüsistusi nagu sepsis või gaasgangreen, mis võivad lõppeda surmaga. Süsteemseid ravimeid tuleks võtta ainult arsti ettekirjutusel. Nakatunud haavade raviks kasutatakse peaaegu kõigi rühmade antibiootikume. Eelistatakse ravimeid, mis toimivad infektsiooni tekitaja vastu. Selle tuvastamiseks kultiveeritakse haava eritisi söötmel ja määratakse bakterite tundlikkus antibiootikumide suhtes. Lisaks võetakse arvesse patsiendi taluvust konkreetse rühma antibiootikumide suhtes.
Mädaste infektsioonide korral kasutatakse penitsilliini ja tsefalosporiini seeria β-laktaambakteritsiidseid antibiootikume, mis pärsivad transpeptidaasi ensümaatilist aktiivsust, seondudes mikroobi rakumembraani sisemembraanil asuva valguga. Selle ensüümi inaktiveerimine katkestab peptiidglükaani, bakteriaalse membraani aluse, tootmise protsessi, mis annab sellele jäikuse ja kaitseb bakterit surma eest. Inimkeha rakumembraanid ei sisalda peptiidglükaani, seega on need antibiootikumid suhteliselt madala toksilisusega.
Ravimid erinevad üksteisest oma toimespektri ja kõrvaltoimete, samuti farmakokineetiliste omaduste poolest.
Penitsilliinid imenduvad hästi ja jaotuvad kiiresti kudedes ja kehavedelikes, saavutades seal optimaalse terapeutilise kontsentratsiooni. Need erituvad kuseteede kaudu.
Penitsilliinirühma kõige aktiivsemad ja vähemtoksilised ravimid on bensüülpenitsilliini soolad, mis neutraliseerivad peamiselt grampositiivseid kooke( streptokokke).Nende peamine puudus on kitsas toimespekter ja ebastabiilsus β-laktamaaside suhtes, mistõttu nad ei sobi stafülokokk-infektsiooni raviks.
Kui avastatakse penitsillinaasi tootvate stafülokokkidega infektsioon, võib välja kirjutada oksatsilliini.
Selle rühma poolsünteetilised ravimid (ampitsilliin, flemoksiin) omavad laiemat toimespektrit.
Kombineeritud ravim Ampiox, mis on ampitsilliini ja oksatsilliini kombinatsioon, inhibiitoritega kaitstud penitsilliinid - kombinatsioonid klavulaanhappega (Amoxiclav, Augmentin) või sulbaktaamiga (Ampisid, Unasin) on laia toimespektriga ravimid, mis on aktiivsed kõige levinumate mädanikbakterite vastu. Need ravimid ei ole aga aktiivsed Pseudomonas aeruginosa vastu.
Penitsilliinid tungivad platsentasse, kuid teratogeenset toimet ei ole registreeritud. Inhibiitoritega kaitstud ravimivorme kasutatakse vajadusel rasedate naiste raviks ilma registreeritud tüsistusteta.
Ravimid leiduvad rinnapiimas, seega võtavad imetavad naised penitsilliini ja selle derivaate ainult arsti ettekirjutuse kohaselt elutähtsate näidustuste korral.
Penitsilliinid põhjustavad kõigist antibiootikumidest kõige sagedamini ülitundlikkusreaktsioone ja kui allergia on põhjustatud ühest penitsilliinist, on suur tõenäosus, et sensibiliseerumine tekib ka teiste suhtes. Enamik kõrvaltoimeid on seotud ülitundlikkusreaktsioonidega.
Penitsilliinid ja teised bakteritsiidsed antibiootikumid tugevdavad vastastikku üksteise toimet, bakteriostaatiliste ravimitega aga nõrgestavad neid.
Tsefalosporiinidel (7-aminotsefalosporiinhappe derivaadid) on üldiselt laiem bakteritsiidne toimespekter kui penitsilliinidel ja suurem resistentsus β-laktamaaside suhtes. Neid ravimeid on neli põlvkonda, kusjuures iga põlvkonnaga laieneb toimespekter ja suureneb resistentsus. Esimese põlvkonna ravimite peamine omadus on nende antagonism stafülokokkide, eriti β-laktamaasi moodustavate bakterite, ja peaaegu kõigi streptokokkide suhtes. Teise põlvkonna selle rühma ravimid on samuti väga aktiivsed peamiste mädanevate bakterite (stafülokokid ja streptokokid), samuti Klebsiella, Proteuse ja Escherichia vastu.
Kolmanda põlvkonna tsefalosporiinidel on veelgi laiem toimespekter, kuid nad on aktiivsemad gramnegatiivsete bakterite vastu. Neljanda põlvkonna antibiootikumid on väga aktiivsed peaaegu igat tüüpi anaeroobide ja bakteroidide vastu. Kõik põlvkonnad on resistentsed plasmiidsete β-laktamaaside suhtes ja neljas põlvkond on resistentne ka kromosomaalsete suhtes. Seetõttu on penitsilliinide ja tsefalosporiinide määramisel väga oluline teha test patogeeni tüübi ja selle antibiootikumitundlikkuse määramiseks. Ravimid võivad kuuluda varasematesse põlvkondadesse, kuid kui infektsiooni põhjustab stafülokokk, siis pole mõtet määrata kolmanda või neljanda põlvkonna ravimeid, mis on ka toksilisemad.
Tsefalosporiinid põhjustavad sageli allergilisi reaktsioone inimestel, kes on allergilised penitsilliinantibiootikumide suhtes.
Viimastel aastatel on esile kerkinud makroliidid ja fluorokinoloonid. See on tingitud sagedastest ristallergilistest reaktsioonidest, samuti bakterite resistentsuse tekkest, mis on seotud penitsilliinide ja tsefalosporiinide vale kasutamisega.
Makroliidantibiootikumide struktuuriline alus on makrotsükliline laktoonring, milles on 14, 15, 16 süsinikuaatomit. Tootmismeetodi järgi jagunevad need looduslikeks (erütromütsiin, oleandomütsiin - vananenud ja praktiliselt mittekasutatavad) ja poolsünteetilisteks (asitromütsiin, klaritromütsiin, roksitomütsiin). Neil on peamiselt bakteriostaatiline toime.
Erütromütsiin on selle rühma esimene ravim, mis on reservravim ja mida kasutatakse patsiendi ülitundlikkuse korral teiste antibiootikumide suhtes. See on üks kõige vähem toksilisi antibiootikume, põhjustades kõige vähem kõrvaltoimeid. See on aktiivne stafülokokkide, streptokokkide ja mõnede teiste grampositiivsete ja gramnegatiivsete bakterite vastu. Seda manustatakse paikselt salvina ja seda saab välja kirjutada tablettidena. Suukaudselt manustatud erütromütsiini biosaadavus sõltub toidu tarbimisest; sellele on juba resistentsed bakteritüved.
Teised selle rühma ravimid (roksitromütsiin, midekamütsiin, josamütsiin) ületavad erütromütsiini toimespektri poolest, loovad kudedes ravimi kõrgemad kontsentratsioonid, nende biosaadavus ei sõltu toidu tarbimisest. Kõigi makroliidide iseloomulik tunnus on hea talutavus ja ristsensibiliseerumisreaktsioonide puudumine β-laktaamantibiootikumidega, antibiootikumide kontsentratsioon kudedes ületab oluliselt plasmakontsentratsiooni.
Rasedatele naistele võib määrata erütromütsiini ja spiromütsiini.
Teise põlvkonna fluoritud kinoloonid (tsiprofloksatsiin, norfloksatsiin, ofloksatsiin) on aktiivsed peamiselt stafülokokkide vastu, kolmandat (levofloksatsiin) ja eriti neljandat (moksifloksatsiin) kasutatakse nakatunud haavade korral laia toimespektriga antibiootikumidena, sealhulgas rakusiseste parasiitide vastu. Moksifloksatsiin on aktiivne peaaegu kõigi anaeroobide vastu.
Selle rühma ravimitel on bakteritsiidne toime, mis häirib bakteriaalse deoksüribonukleaasi ehitust, pärssides selle protsessi peamiste osalejate – DNA güraasi ja topoisomeraas-IV – ensümaatilist aktiivsust.
Vastunäidustatud ägeda porfüüriaga patsientidele, samuti rasedatele ja imetavatele naistele, kuna need tungivad läbi platsentaarbarjääri ja esinevad rinnapiimas. Fluorokinoloonid imenduvad seedetraktist hästi, mida iseloomustab suur jaotusruumala, kõrge kontsentratsioon kudedes ja organites. Kõrgeim kontsentratsioon määratakse pärast tunni-kolme tunni möödumist suukaudse manustamise hetkest. Raske neerupuudulikkusega patsiendid peavad kõigi fluoritud kinoloonide annust kohandama.
Kinoloonidele iseloomulike kõrvaltoimete hulka kuuluvad düspepsia, kesknärvisüsteemi talitlushäired, sensibiliseerumisreaktsioonid nagu dermatiit või turse ja valgustundlikkus ravimi manustamise ajal. Kõikidele selle rühma ravimitele on iseloomulik ristallergiliste reaktsioonide teke.
Kinoloonide biosaadavus väheneb koos antatsiidide ja magneesiumi, tsingi, vismuti ja rauda sisaldavate ravimitega.
Mõnede fluorokinoloonide kombinatsioon teofülliini, kofeiini ja teiste metüülksantiinidega suurendab nende toksilisust, kuna see takistab viimaste eritumist organismist.
Samaaegne kasutamine mittesteroidsete põletikuvastaste ravimite ja nitroimidasooli derivaatidega suurendab neurotoksiliste toimete tõenäosust.
Mitte kombineerida nitrofuraanidega.
Aminoglükosiidide rühma antibiootikumid on laialdaselt tuntud mädaste haavade paranemise väliste ainete komponentidena. Sellesse rühma kuuluvad streptomütsiin, neomütsiin, gentamütsiin, amikatsiin. Need antibiootikumid on süsteemsel kasutamisel väga toksilised, resistentsus nende suhtes tekib kiiresti, seega valitakse need süsteemseteks ravimiteks ainult siis, kui patsiendil on allergilised reaktsioonid teiste rühmade antibiootikumide suhtes.
Antibiootikume kasutatakse haavade raviks peaaegu alati. Juhuslik haav on harva puhas. Väikeste haavade, marrastuste ja kriimustuste korral võite haavade paranemiseks iseseisvalt kasutada antibiootikumiga väliseid vahendeid. Neid müüakse apteekides ilma retseptita. Ravi efektiivsuse tagamiseks tasub järgida pakendil märgitud säilitustingimusi ja kõlblikkusaega. Infitseeritud haavade süsteemseks kasutamiseks mõeldud antibiootikumide valik on arsti eesõigus. Ravimite manustamisviisi ja annuse määrab samuti arst ning patsiendid peaksid rangelt järgima soovitatud ravi, mis aitab vältida tõsiseid tüsistusi.
Tähelepanu!
Teabe tajumise lihtsustamiseks tõlgendatakse seda juhendit ravimi "Haavade ravi antibiootikumidega: salvid, tabletid" kasutamiseks ja esitatakse erilisel kujul ravimite meditsiinilise kasutamise ametlike juhiste alusel. Enne kasutamist lugege otse ravimile lisatud märkust.
Kirjeldus on esitatud informatiivsel eesmärgil ja see ei ole juhend enesehoolduseks. Selle ravimi vajadust, raviskeemi eesmärki, ravimeetodeid ja annust määrab ainult raviarst. Enesehooldus on teie tervisele ohtlik.

