Artikli meditsiiniline ekspert
Uued väljaanded
Holoprosefalia lootel ja vastsündinul: põhjused ja prognoosid
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
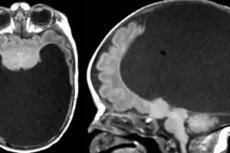
Epidemioloogia
Holoprosentsefaalia ei peeta väga levinud defektiks: statistika kohaselt esineb haigus 0,06–0,2 vastsündinul tuhande kohta. Raseduse spontaanse katkestamise korral võib täheldada kuni 4 patoloogilist juhtu tuhande kohta.
Kesknärvisüsteemi arenguhäirete loetelus diagnoositakse holoprosentsefaalia 2-3% juhtudest, samuti umbes 5% loodetest lahkamise (nekropsia) ajal.
Rohkem kui pooltel patsientidest on holoprosentsefaalia isoleeritud ja umbes 22% juhtudest esineb see koos suure hulga teiste arenguhäiretega. Rohkem kui 17% juhtudest diagnoositakse haiguse sündroomne variant.
Holoprosentsefaalia diagnoositakse sagedamini tüdrukutel.
Põhjused holoprosefalia
Holoprosentsefaalia on kaasasündinud arenguhäire, mis tekib loote emakasisese kasvu mehhanismi häire tagajärjel. Häire tekib tavaliselt autosomaalselt retsessiivse, autosomaalselt dominantse ja X-kromosoomiga seotud pärandumisviisi kaudu.
Üks põhjustest, mis ei ole seotud kromosomaalsete kõrvalekalletega, on geneetiline mutatsioon. Praegu on tuvastatud järgmised geenid, mis on vastuvõtlikud mutatsioonile, mille tulemuseks on holoprosentsefaalia areng:
- KUUS3 2p21;
- TGIF 18p11.3;
- ZIC2 13q32;
- SHH 7q36.
Eksperdid juhivad tähelepanu ka endokriinsete patoloogiate negatiivsele mõjule emale, suitsetamisele, alkoholi joomisele ja salitsülaadi seeria ravimite võtmisele.
Riskitegurid
Holoprosentsefaalia arengut mõjutavad tegurid jagunevad tavapäraselt pärilikeks ja välisteks.
Mitmed pärilikud tegurid on kromosomaalsed häired, mis põhjustavad karüotüübi muutusi:
- Orbeli sündroom;
- Ecardi sündroom;
- Meckkeli sündroom;
- trisoomia 13.
Holoprosentsefaalia välised tegurid on:
- endokriinsed haigused lapseootel emal, insuliinsõltuv suhkurtõbi;
- madal kolesteroolitase;
- alkohoolsete jookide tarbimine;
- teatud ravimite võtmine (salitsülaadid, metotreksaat, retinoehape, misoprostool, difenüülhüdantoiin).
Pathogenesis
Mittesündroomne pärilik holoprosentsefaalia kandub kõige sagedamini edasi autosomaalselt dominantsel variandil, kuid võimalikud on ka teised pärimisviisid. Ligikaudu 30–50% patoloogiatest on selge seos kromosoomihaigusega: defektide ettemääratud jaotus näitab vähemalt kaheteistkümne erineva lookuse olemasolu.
Esimene avastatud muteerunud geen on SHH, mis asub lookuses 7q36. SHH mutatsioonilised muutused põhjustavad ligikaudu 35% perekondlikest kõrvalekalletest autosomaalselt dominantse holoprosentsefaaliaga.
Valguaine SHH on signaalvalk, mida toodetakse ja mis on vajalik normaalseks loote arenguks nii loomadel kui ka lülijalgsetel.
Selle valkaine mutatsioonilised muutused viivad funktsionaalsete häireteni – holoprosentsefaaliani. Seega kuuluvad teatud tsütogeneetilised defektid, mis mõjutavad geneetilise teabe ülekandumist DNA-st RNA kaudu valkudesse ja polüpeptiididesse, translokatsioonide hulka, mis ulatuvad SHH geeni kodeeritud episoodi 5'-otsas 15–256 kilobaasini. Seda tüüpi kromosoommutatsioone nimetatakse positsioonilisteks, kuna need ei mõjuta kodeeriva järjestuse muutust, kuid häirivad kontrolli ja muudavad kromatiini struktuuri, mis mõjutab geneetilise teabe ülekandmise protsessi SHH-s.
Sümptomid holoprosefalia
Kaasaegsed spetsialistid eristavad mitut tüüpi holoprosentsefaaliat, mis erinevad üksteisest sümptomite, raskusastme ja esinemissageduse poolest. Geneetikud ei suuda siiani täpselt kindlaks teha, miks haigus ühel või teisel kujul avaldub. Arvatavasti mõjutavad teatud tüüpi holoprosentsefaalia teket kromosoomikahjustuse asukoht, raseduse iseärasused või mõned muud tegurid.
Meditsiin tunneb järgmisi holoprosentsefaalia tüüpe:
- Alobaarne holoprosentsefaalia on selle patoloogia kõige keerulisem tüüp, mille puhul täheldatakse tõsiseid arenguhäireid, mis mõjutavad aju, näo piirkonda ja teisi organeid. Kõigist haigusjuhtudest esineb seda tüüpi 20% juhtudest.
- Semilobaarne holoprosentsefaalia on häire kõige levinum tüüp, millel esinevad keerulised, kuid vähem määratletud arenguhäired. Kõigist patsientidest diagnoositakse semilobaarne tüüp ligikaudu 50% juhtudest.
- Lobarne holoprosentsefaalia on haiguse "kõige leebem" tüüp, mis on allutatav suhtelisele kirurgilisele ja medikamentoossele korrektsioonile. Seda tüüpi patoloogiat esineb ligikaudu 20% holoprosentsefaaliaga patsientidest.
Samuti on olemas neljas holoprosentsefaalia tüüp, mida hakati teistest tüüpidest eraldi käsitlema vaid veidi üle kahekümne aasta tagasi. See on haruldane keskmise poolkera fusiooni tüüp - seda iseloomustavad ähmased tunnused, mis erinevad haiguse klassikalisest kulgemisest.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Esimesed märgid
Holoprosentsefaalia sümptomid võivad haiguse tüübist olenevalt oluliselt erineda. Ainult mõned varajased tunnused võivad olla tavalised:
- suulaelõhe ja huulelõhe;
- perioodilised krampide rünnakud;
- vaimne ebapiisavus;
- reflekside häired;
- sarvkesta ja võrkkesta patoloogilised muutused.
- Alobaarset tüüpi holoprosentsefaalia iseloomustab tsüklopism, nina vähearenenud areng, pea suuruse märkimisväärne erinevus ja mitmed defektid teistes organites. Alobaarse tüübi areng lõpeb valdaval enamikul juhtudest raseduse spontaanse katkestamisega (või surnult sündimisega): vähesed ellujäänud beebid surevad esimese kuue elukuu jooksul.
- Holoprosentsefaalia semilobarilisel tüübil on ka iseloomulikud sümptomid: silmakoobaste tihe paigutus, pea kerge langus ja ninakäikude arengu rikkumine. Selliste defektidega imikud surevad esimese 24 elukuu jooksul.
- Lobar-tüüpi iseloomustavad sellised tunnused nagu suulae ja ülahuule struktuuri anomaaliad. Sellise patoloogiaga sündinud lapsed võivad elada vanemas eas, tingimusel et õigeaegne kirurgiline sekkumine toimub.
- Keskmise interhemisfäärilise fusiooni korral lapse näol defekte ei esine. Siiski esineb vaimne alaareng, krambid ja muud neuroloogilised sümptomid.
Enamasti avastatakse loote holoprosentsefaalia naise raseduse ajal või vahetult pärast lapse sündi. Lisaks välistele ilmingutele leitakse patsiendil endokriinsüsteemi talitlushäire, neerude düsplaasia, hingamissüsteemi ja teiste organite kahjustused. Sageli diagnoositakse südamerikke, autoimmuunhaigusi, reflekside puudumist jne.
Tüsistused ja tagajärjed
Holoprosentsefaalia tagajärjed sõltuvad üldiselt ajukahjustuse astmest.
Alobaarse holoprosentsefaalia korral on surmav tulemus kõige tõenäolisem.
Muudel juhtudel kannatavad lapsed mitte ainult vaimse alaarengu, vaid ka krampide, reflekside probleemide ja ajutüve düsfunktsionaalsete häirete all.
Statistika kohaselt ei ela enam kui 40% holoprosentsefaaliaga lastest üle 5-6 kuu, umbes 80% sureb esimesel eluaastal.
Lobar-tüüpi haiguse korral võib laps elada mitu aastat, kuid sureb ikkagi düsfunktsionaalsetest puudujääkidest.
Diagnostika holoprosefalia
Iga lastearst või neonatoloog saab hõlpsasti eristada tervet last holoprosentsefaaliaga lapsest, kuna haiguse ilmingud on väga spetsiifilised.
Holoprosentsefaalia diagnoositakse sageli raseduse esimesel trimestril ultraheliuuringu tulemuste põhjal.
Ultraheli holoprosentsefaalia avaldub sündimata lapse kolju ja aju järsult ebanormaalse struktuurina:
- Alobaarse holoprosentsefaalia tüübi korral on aju vedela sisuga mulli kujul, ilma vähimategi selgete poolkerade tunnusteta.
- Haiguse poollobarse tüübi korral ilmneb ultraheli abil aju tagumist osa läbiv omapärane soon, mis vastab osalisele piiritlemisele poolkeradeks.
- Lobar-tüüpi holoprosentsefaalia diagnoosimine on mõnevõrra keeruline: aju mittetäieliku piiritlemise sümptomeid tuvastatakse ainult elundi sügavustes, kuna peamiselt on mõjutatud talamus, corpus callosum ja vatsakesed.
Naistele tehakse vere- ja uriinianalüüsid, et avastada raseda ema diabeeti, mis võimaldab kahtlustada loote arenguhäireid.
Holoprosentsefaalia instrumentaalne diagnostika sünnieelsel perioodil seisneb molekulaargeneetiliste meetodite kasutamises. Kahtlustatavate kaasasündinud anomaaliate korral võetakse uuringumaterjali ebapiisavate ultraheliuuringu näidustuste korral, varasemate kaasasündinud patoloogiatega laste sünni korral, vanemate teatud geneetiliste probleemide tunnuste korral või raseda ema diabeedi korral. Materjali kogumiseks kasutatakse amniotsenteesi või koorionivilluse biopsiat. Geneetilised testid koosnevad sageli SHH geeni otsesest eraldamisest häirete kindlakstegemiseks või tulevase lapse karüotüübi uurimisest kromosomaalsete vastuolude hindamiseks. Väärib märkimist, et enam kui pooltel juhtudel ei tuvasta test karüotüübi häireid, mis võimaldab meil seda meetodit liigitada mitteinformatiivseks protseduuriks.
Mida tuleb uurida?
Millised testid on vajalikud?
Diferentseeritud diagnoos
Septooptilise düsplaasia korral viiakse läbi lobaarse holoprosentsefaalia diferentsiaaldiagnostika. Olulised eristavad sümptomid on sel juhul:
- hüpoplastilised muutused otsmikusagarates;
- külgmiste vatsakeste ajaliste sarvede väärareng;
- eesmiste sarvede puudumine.
Prenataalses staadiumis tuleks holoprosentsefaalia eristada raskest ventrikulomegaaliast, entsefalotseele'ist, aju tsüstilistest moodustistest ja hüdranentsefaaliast.
Kellega ühendust võtta?
Ravi holoprosefalia
Holoprosentsefaalia ei vaja eriravi. Kui arst peab seda sobivaks, võib ta määrata kirurgilise ravi koos näodefektide korrigeerimisega. Lapse kannatuste leevendamiseks rakendatakse ka sümptomaatilist ravi.
Alobaarsed ja semilobarsed holoprosentsefaalia tüübid ei ole neurokirurgilise sekkumise suhtes sobivad, kuna lapse seisund ei pruugi mitte ainult korrigeerida, vaid võib ka halveneda.
Haiguse lobaarset tüüpi saab ravida kirurgiliselt: ülemise suulae ja huule defektid kõrvaldatakse kiiresti ning moodustuvad piisavad ninakäigud.
Kõik patoloogia vormid nõuavad krambivastase ravi kasutamist, kusjuures on võimalik individuaalselt korrigeerida teisi häireid.
Arst võib holoprosentsefaalia korral välja kirjutada järgmised ravimid:
Annustamine ja manustamisviis |
Kõrvaltoimed |
Erijuhised |
|
Suxilep |
Üksikannustena ette nähtud, ligikaudu 5 mg kehakaalu kilogrammi kohta. |
Düskineesia, pearinglus, nõrkus. |
Ravimil võib olla müelotoksiline toime. |
Sibazon |
Määratud individuaalsetes annustes. |
Lihasnõrkus, luksumine, unehäired. |
Pikaajalise kasutamise korral võib tekkida uimastisõltuvus. |
Mydocalm |
Määratud kiirusega 5 mg kehakaalu kilogrammi kohta kolm korda päevas. |
Lihasnõrkus, madal vererõhk. |
Ravimit ei ole ette nähtud alla 3-aastastele lastele. |
Tserebrolüsiin |
Määratud individuaalsetes annustes. |
Düspepsia, treemor, kuumatunne, allergia. |
Ravimi süstimine toimub aeglaselt, et vältida kohalikke kõrvaltoimeid. |
Vitamiinid
Vitamiinid ei ole holoprosentsefaaliaga lapse seisundi leevendamisel määrava tähtsusega. Mõnel juhul võib siiski kaaluda vitamiinravi säilitusannustes:
Vitamiinide tüüp |
Vitamiinide mõju |
Annustamine |
A-vitamiin |
Parandab nägemist ja limaskestade seisundit. |
1250 RÜ |
D-vitamiin |
Tagab kaltsiumi ja fosfori vahetuse, parandab luukoe moodustumist. |
300 RÜ |
Askorbiinhape |
Tugevdab immuunsüsteemi ja veresooni. |
30 mg |
B1 -vitamiin |
Parandab närvisüsteemi seisundit. |
0,3 mg |
B2 - vitamiin |
Tagab normaalsed ainevahetusprotsessid. |
0,4 mg |
B5 - vitamiin |
Vastutab hormonaalse tasakaalu ja antikehade tootmise eest. |
2 mg |
B6 - vitamiin |
Vastutab vereloome protsesside eest. |
0,5 mg |
B9 - vitamiin |
Vastutab uute rakustruktuuride moodustumise eest. |
25 mikrogrammi |
Vitamiin B12 |
Parandab närvisüsteemi funktsiooni. |
0,4 mikrogrammi |
PP-vitamiin |
Vastutab seedimisprotsesside eest. |
5 mg |
H-vitamiin |
Parandab maksafunktsiooni. |
15 mikrogrammi |
Tokoferool |
Tugevdab veresooni. |
3 mg |
K-vitamiin |
Normaliseerib vere hüübimisprotsesse. |
10 mikrogrammi |
Füsioteraapia
Füsioteraapia ravi ei anna üldiselt olulisi tulemusi ühegi holoprosentsefaalia vormi korral.
Rahvapärased abinõud
Sellise tõsise lapse arenguanomaalia kui holoprosentsefaalia puhul on rahvapärasest ravist raske rääkida. See haigus on nii tõsine, et haiged lapsed ei ela enamasti isegi kuus kuud - ja ainult harvadel juhtudel saab nende olemasolu kirurgilise ravi abil pikendada.
Taimne ravi üksikute rahvapäraste retseptide kujul aitab ainult sümptomaatiliselt: vähendada krampide raskust, hõlbustada hingamist ja normaliseerida beebi närvisüsteemi tööd.
- Sega 1 osa purustatud koirohu seemneid ja 4 osa taimeõli, jäta üleöö. Anna lapsele 1-2 tilka suhkruga segatuna.
- Keeda 15 g tüümiani klaasi keeva veega ja paku patsiendile 1 spl kolm korda päevas.
- Põldmooni kroonlehed kuivatatakse, jahvatatakse pulbriks ja keedetakse piimas. Lisatakse mett ja antakse patsiendile seda veidi päeva jooksul.
- Valmista segu 1 tl aniisiseemnetest, 1 tl fenkoliseemnetest, 1 tl köömnetest ja 2 tl piparmündilehtedest. Vala üks supilusikatäis segu 200 ml keevasse vette, lase 30 minutit tõmmata, kurna. Anna patsiendile juua väikestes kogustes kogu päeva jooksul.
- Keeda 2 teelusikatäit kasepungi nagu teed. Joo 100 ml kaks korda päevas.
- Hõõru sinepiõli patsiendi kätesse ja jalgadesse.
- Lisa mett toidule ja jookidele.
Hea krambivastane ja tooniline toime on sellistel taimedel nagu maikelluke, valge puuvõõrik, palderjani risoom, kreeka pähkli vaheseinad, viirpuu ja lodjapuu viljad, humalakäbid, aga ka pune, tüümian, kanarbik ja magus ristik.
 [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
[ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
Homöopaatia
Holoprosentsefaalia homöopaatilisi ravimeid võib määrata ainult arst: kui traditsioonilisi ravimeid määrati samaaegselt, ei saa neid tühistada.
Reeglina kasutatakse 30-protsendilist lahjendust: tera lahjendatakse 100 ml vees ja patsiendile antakse 1 teelusikatäis päevas, pool tundi enne sööki.
- Zincum metallicum - lapsepõlve krampide korral.
- Veratrum album – jäikade liigeste ja lihasjäikuse korral.
- Stramonium – dementsuse ja krampide korral.
- Stannum metallicum – krampide ja spasmide korral.
- Plumbum metallicum – lihasspasmide, neurooside korral.
- Moshus - krampide, teadvusekaotuse korral.
Psühholoogiline abi holoprosentsefaalia korral
Rasedus on naise elus oluline ja vastutusrikas periood. Peaaegu raseduse alguses pandud "loote holoprosentsefaalia" diagnoos tekitab aga lapseootel emale palju hirme ja muret ning paneb ta raske valiku ette: kas otsustada abordi või lapse sünnitamise kasuks (mis siis, kui diagnoos osutub valeks)? Sellistel hetkedel muretseb naine mitte ainult emaüsas areneva lapse tervise pärast, vaid ka selle pärast, kas probleem kordub järgmistel rasedustel, kas ta üldse lapsi saab jne.
Mõnikord hirmutab tekkinud olukord rasedat naist nii palju, et sugulased hakkavad tema vaimse seisundi pärast tõsiselt muretsema. Sellistel hetkedel on parem konsulteerida psühholoogi või psühhoterapeudiga. Kogenud psühholoog saab pakkuda naisele tuge sellisel raskel perioodil, taastada harmoonia ja usu tulevikku. Vajadusel saab psühholoogilist abi pakkuda kõigile pereliikmetele.
Ärahoidmine
Holoprosentsefaalia tekke vältimiseks imikul võetakse ennetavaid meetmeid isegi raseduse planeerimise ja viljastumise perioodil. Naine, kes valmistub ema rolliks, peaks oma tervise suhtes olema väga tähelepanelik. Juba enne rasedust tuleks ravida kõiki olemasolevaid haigusi, konsulteerida hambaarsti, günekoloogi ja geneetikuga.
Nii lapse planeerimise perioodil kui ka juba raseduse ajal on rangelt keelatud alkoholi tarvitamine, suitsetamine, narkootikumide tarvitamine ja arsti poolt välja kirjutamata ravimite võtmine. Raviarst peab omakorda teadma, et naine plaanib rasedust: selle põhjal määrab ta ravimeid, mis ei mõjuta viljastumise kvaliteeti ega loote defektide teket.
Rase naine peab alates raseduse esimestest päevadest kaitsma oma tervist, mitte lubama stressi ja liigse koormuse mõju. Samuti on oluline õigeaegselt registreeruda naiste konsultatsioonikliinikus, teha vajalikud testid ja kuulata eriarsti soovitusi.
Prognoos
Holoprosentsefaalia prognoos on äärmiselt ebasoodne, selle ulatus sõltub tuvastatud defektide raskusastmest. Suremus sõltub haiguse tüübist. Suurel hulgal naistel, kellel on diagnoositud loote holoprosentsefaalia, lõpeb rasedus spontaanselt – seega otsustab inimkeha ise, et tulevasel lapsel pole võimet eksisteerida. Holoprosentsefaaliaga sündinud laste seas sureb enamik esimesel eluaastal. Mõõdukate arenguhäirete korral on võimalus, et patsient elab üle imikuea ja noorukieani.

