Artikli meditsiiniline ekspert
Uued väljaanded
Perikoronariit
Viimati vaadatud: 12.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
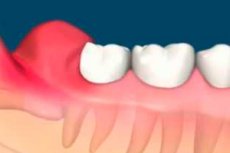
Hammaste tuleku ajal tekib odontogeenne põletikuline haigus perikoroniit. See mõjutab peamiselt viimati lõikuvaid purihambaid, mis lõikuvad viimasena – pärast 17. eluaastat –, ning paljudel inimestel esineb mitmesuguseid tüsistusi. Perikoroniit – osaliselt lõikunud hamba ümbritsevate pehmete kudede põletik ja infektsioon – on sageli seotud kahjustatud viimati lõikunud jäävpurihammastega. Muude kaasnevate seisundite hulka kuuluvad hambakaaries, külgneva hamba juure resorptsioon ning harva tsüstide ja kasvajate teke.
Epidemioloogia
Euroopa hambakirurgide statistika kohaselt ulatub perikoroniidi levimus 20–29-aastaste inimeste seas 80%-ni ja 67%-l selle haigusega patsientidest esinevad parodondi kudede sügavad nakkuslikud kahjustused, mis on levinud emakakaela lümfisõlmedesse ja isegi paranasaalsetesse siinustesse. [ 1 ]
Hambaarstid avastavad 90%-l 20-aastastest patsientidest vähemalt ühe tarkusehamba, mis pole lõikunud või on osaliselt lõikunud. [ 2 ] Muide, peaaegu 2%-l inimestest ei lõiku tarkusehambad üldse. Naised (62,7%) kannatavad perikoroniidi all sagedamini kui mehed (37,3%). [ 3 ], [ 4 ]
Umbes 40% kõigist välja tõmmatud hammastest on tarkusehambad, mille lõikumine viis perikoroniidini.
Põhjused perikoronaartõbi
Osaliselt lõikunud tarkusehamba krooni ümbritseva igemekoe põletiku – perikoroniit ehk perikoroniidi – peamised põhjused on infektsioon, mille fookus tekib hambapeetuse ajal perikoronaarses ruumis (hilinenud lõikumine), selle düstoopia – kui see on täielikult või osaliselt kaetud igeme limaskestaga (nn kapuuts – hambaoperkulum), samuti see, kui hambaidu asub algselt igemesse valesti ja ei saa hambareas oma kohta võtta.
Tarkusehamba perikoroniit tekib täiskasvanutel tavaliselt alalõualuu kolmandate molaaride lõikumisel, mis võivad kasvada terava ja täisnurga all teise molaari ja teiste hammaste suhtes põse või suu tagaosa suunas. Väga sageli esineb ülemise lõualuu närimishammaste poolt alumise kolmanda molaari ümbritsevate kudede oklusioon.
On selge, et laste perikoroniiti ei saa seostada tarkusehammastega ja nagu kliiniline praktika näitab, on lapse iga hamba puhkemist ümbritsevate kudede põletik üsna haruldane nähtus. Kõige sagedamini (umbes 36% juhtudest) kaasneb põletik teiste alumiste jäävmolaaride puhkemisega lastel pärast 10–11-aastast eluaastat.
Riskitegurid
Peamised riskitegurid on halb suuhügieen ja raskused osaliselt lõikunud hammaste puhastamisel. See viib hambakatu, toidujääkide ja bakterite kogunemiseni hammast katva igemekatte alla, luues tingimused valuliku põletiku tekkeks.
Eelsoodumuse hulka kuuluvad hammaste arengu kõrvalekalded, samuti ägedate või krooniliste ülemiste hingamisteede infektsioonide esinemine, mis mõnede andmete kohaselt esinevad enam kui 40%-l perikoroniidi juhtudest. [ 5 ]
Pathogenesis
Kõigil juhtudel on igemepõletiku patogeneesi põhjustajaks hambalõhe krooni ümbruses mikroobne floora, mis on valdavalt anaeroobne ja areneb distaalselt paiknevas perikoronaalses ruumis – ideaalses kohas bakterite aktiivseks kasvuks ja paljunemiseks. [ 6 ]
Reeglina on järgmised bakterid (sh obligaatsed) otseselt seotud parodontaalsete kudede põletikulise protsessi ja muutustega: Prevotella melaninogenica, Capnocytophaga spp., Peptostreptococcus spp., Veillonella spp., Fusobacterium mucleatum, Streptococcus mitis, Bacteroides oralis, Propionibacterium spp., Actinomycetales odontolyticus ja Actinomycetales pyogenes. [ 7 ], [ 8 ]
Sellisel juhul ei sõltu perikoroniidi morfoloogiline pilt infektsiooni tüübist, vaid põletikulise protsessi omadustest, mis võivad olla kas pealiskaudsed (katarraalsed) või sügavamad (hõlmates pehmeid kudesid) - mädased, samuti haavandilised (koos limaskesta erosiooniga).
Sümptomid perikoronaartõbi
Periokoroniidi sümptomid ei ilmne kõik korraga. Esimesed märgid on põletikulise ödeemi teke ja valulike aistingute ilmnemine lõualuus, mis intensiivistuvad üsna kiiresti ja võivad levida kõrvapiirkonda ja submandibulaarsesse tsooni.
Sümptomite spekter võib varieeruda kergest valutavast kuni terava või tuikava valuni, punetuse, turse, mädase eritise, piiratud suu avanemise, palaviku, lümfadenopaatia, halitoosi, neelukahjustuste ja süsteemse tokseemiani.[ 9 ]
Jirapuni ja Aurasa läbiviidud uuringu kohaselt liigitati perikoroniidiga seotud sümptomid järgmiselt: valu 35,3%; turse 21,7%; ebamugavustunne söömisel 3,6%; mädane eritis 3,0%; ja muud sümptomid 1,3% (näiteks trismus, kurguvalu ja lümfadeniit).
Turse viib temporomandibulaarliigese osalise blokeerumiseni, mis raskendab suu täielikku avamist (trismus) ja tekitab valu närimisel.
Põletik võib olla äge, subakuutne ja krooniline; paljudel juhtudel kaasneb põletikulise protsessiga hambakrooni katva limaskesta alt erituv mädase-nekrootilise eritise teke ja see on mädane perikoroniit.
Äge perikoroniit avaldub hammast ümbritsevate kudede, samuti suulae ja osa neelu punetuse ja tursena; palavikuna; ägeda pulseeriva valuna (suureneb närimisel); düsfaagiana (neelamisraskused). Ägedat mädast perikoronariiti iseloomustab raske hüpertermia; kahjustatud piirkonna limaskesta verejooks; halitoos (mädane lõhn suust) ja mäda eritumine perikoronaarkotist; valu levik kogu lõualuusse ja neelu. Võib esineda emakakaela lümfisõlmede suurenemist ja põletikku.
Subakuutne perikoroniit erineb ägedast vormist trismuse puudumise ja lokaliseerituma valu poolest.
Krooniline perikoroniit põhjustab lokaalset kudede turset ja hüpereemiat; perioodilist tuima (valutavat) valu; hambalõualuu lähedal asuva suu limaskesta matseratsiooni; halitoosi ja ebameeldivat maitset suus; submandibulaarsete lümfisõlmede valulikkust (palpeerimisel).
Tüsistused ja tagajärjed
Oluline on teada, et perikoroniit võib põhjustada tõsiseid tagajärgi ja tüsistusi, sealhulgas:
- tonsilliit; [ 10 ]
- perifarüngeaalne abstsess;
- peritonsillaarne abstsess;
- igemevoog;
- regionaalne lümfadenopaatia (submandibulaarsete ja emakakaela lümfisõlmede põletik);
- retrofarüngeaalse ruumi ja suuõõne põhja flegmon (Ludwigi stenokardia);
- parodondi põletik;
- põletiku levik igeme periosteumile koos periostiidi tekkega.
Diagnostika perikoronaartõbi
Hambaarstide jaoks ei ole periokoroniidi diagnoosimine suuõõne uurimisel keeruline: hambad ja igemed.
Ja tervete hammaste visualiseerimiseks ja ravitaktika määramiseks viiakse läbi instrumentaalne diagnostika: röntgen- või ortopantomograafia ortopantomogrammi saamiseks - kõigi hammaste ja parodontaalsete struktuuride panoraampilt.
Diferentseeritud diagnoos
Diferentsiaaldiagnostika aitab diagnoosi selgitada juhtudel, kui patsiendil on follikulaarne tsüst või lõualuu eksostoos, igeme- või süljenäärme kasvaja.
Kellega ühendust võtta?
Ravi perikoronaartõbi
Perikoroniidiga patsientide ravi tulemused sõltuvad haiguse vormist ja ravimeetodist. [ 11 ] Perikoroniidi ravi hõlmab perikoronaarse ruumi puhastamist, mäda drenaaži, kahjustatud piirkonna kuivatamist, antiseptikumidega töötlemist ja fotodünaamilist ravi metüleensinisega. [ 12 ]
Põletiku leevendamiseks on ette nähtud β-laktaamantibiootikumid (amoksitsilliin, klavamitiin jne) või metronidasool; MSPVA-d, näiteks Ketonal või Ibuprofeen, aitavad valu ja põletiku korral.
Antibiootikumide tundlikkuse testimise tulemused näitavad, et amoksitsilliin ja pristinamütsiin on testitud tüvede ja eriti aeroobseteks klassifitseeritud tüvede vastu kõige tõhusamad ravimid. Metronidasool üksi või kombinatsioonis spiramütsiiniga, amoksitsilliin annuses 4 mg/liitris ja pristinamütsiin on kõige tõhusamad ravimid obligaatsete anaeroobsete bakterite vastu. Viimase ravimi efektiivsus kinnitab selle väärtust ägedate juhtude korral ja pärast teiste antibiootikumide ebaõnnestumist. [ 13 ], [ 14 ]
Hambaarstid võtavad arvesse mitte ainult põletiku astet ja nakkuse raskusastet, vaid ka lõikuva hamba asendit. Ja pärast põletikulise protsessi ägeda faasi möödumist tehakse üks hambaravikirurgilistest protseduuridest. Kui hamba asend on normaalne, siis on selle krooni vabastamiseks ja täielikuks lõikumiseks vajalik perikoroniidi ekstsisioon ehk operkulektoomia (tavaline või laser), mille käigus eemaldatakse osaliselt lõikunud hamba kohalt igeme limaskesta klapp.
Samuti tehakse perikoronarotoomiat (perikoronarektoomiat) – kapuutsi eemaldamine perikoroniidi korral koos haava ja selle drenaaži antiseptilise töötlemisega. Mõlemal juhul määratakse postoperatiivsel perioodil laia toimespektriga antibiootikumid.
Ja kui hamba asend on ebanormaalne, pöörduvad nad tarkusehamba eemaldamise poole. [ 15 ]
Perikoroniidi ravi kodus toimub suu loputamisega sooja lauasoola lahusega, salvei, tammekoore, piparmündi, kummeliõite, ingverijuure keetmisega, samuti lahusega, millele on lisatud paar tilka 10% taruvaiku alkoholi tinktuuri. [ 16 ]
Ärahoidmine
Hammaste põhjalik puhastamine ja suuhügieeni reeglite järgimine, samuti õigeaegne arstiabi otsimine, on hambapõletikuliste haiguste ennetamise võtmetegurid. [ 17 ]
Prognoos
Perikoroniit on ravitav, kuid ravi kestuse prognoos sõltub suuresti nakkusliku põletiku raskusest ja patsiendi immuunsüsteemi seisundist.
Väiksema põletiku ja õige ravi korral võib selle täielikuks peatumiseks kuluda mitu päeva või nädal. Rasketel juhtudel või perikoroniidi tüsistuste tekkimisel võib taastumine võtta kauem aega ja vajada täiendavat ravi.

