Artikli meditsiiniline ekspert
Uued väljaanded
Põlveliigese hemartroos
Viimati vaadatud: 29.06.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Lihas-skeleti süsteemi liigestel osadel on hästi arenenud veresoonte võrgustik ja need on hästi verega varustatud. Seetõttu võivad teatud vigastused, näiteks trauma, põhjustada verejooksu ja veri võib koguneda liigeseõõnde. Selline asi juhtub põlveliigese hemartroosi tekkimisel. Põhimõtteliselt võib hemartroos tekkida mis tahes liigeseõõnes, kuid traumapraktikas on kõige sagedamini mõjutatud põlveliiges. [ 1 ]
Epidemioloogia
Nimetus hemartroos on tuletatud kreekakeelsete sõnade haima - veri + arthron - liiges + õsis kombinatsioonist. Seda terminit kasutatakse liigeseõõnde sattunud verejooksu kirjeldamiseks. Statistika kohaselt kannatab enamiku selliste olukordade korral just põlveliiges, kuna sellel on keerulisem struktuur, see talub suuri koormusi ja on varustatud hargnenud veresoonte võrgustikuga.
Sportlaste seas on hemartroosi arengu sagedus umbes 90%. Üldise statistika kohaselt kannatab täiskasvanud elanikkond patoloogia all 10% kõigist lihasluukonna haigustest.
Selle häire - hemartroosi - kõige levinumad põhjused on igasuguse raskusastmega vigastused (nihestused, verevalumid, luumurrud, kapsli- ja sidemete vigastused).
Hemofiilia või hemorraagilise sündroomiga patsientidel võib isegi kerge väike trauma põhjustada hemorraagiat.
Põlveliigese traumaatilist hemartroosi diagnoositakse sagedamini 20–49-aastastel meestel ja 30–59-aastastel naistel. Samal ajal on see näitaja meeste populatsiooni esindajate seas oluliselt kõrgem.
16-aastastel ja noorematel lastel oli põlveliigese lateraalne nihestus nii poistel (39%) kui ka tüdrukutel (43%) kõige sagedasem traumaatilise põlveliigese hemartroosiga seotud struktuurne vigastus; selles vanuserühmas oli põlveliigese lateraalse nihestuse aastane esinemissagedus 88 juhtu 100 000 kohta ja poistel suurem (113 juhtu 100 000 kohta) kui tüdrukutel (62 juhtu 100 000 kohta). [ 2 ]
Põhjused põlveliigese hemartroos
Kõik keha liigesed on hästi verega varustatud, seega kui veresooned ja kuded on kahjustatud, tekib sageli verejooks, mis põhjustab vere kogunemist liigeseõõnde hemartroosi.
Kõige etioloogiliselt levinum tegur on trauma või patoloogilised mittetraumaatilised protsessid, nagu kasvajad, düstroofsed ja degeneratiivsed patoloogiad, infektsioonid jne.
Hemartroosi arengut soodustavate konkreetsete põhjuste hulgas võib välja tuua järgmised:
- Liigese luupindade murd, mis viib vere voolamiseni liigesesse kahjustatud luuveresoontest või kahjustatud kudedest (liigesekapsel, kõhred ja sidemed, meniskid);
- Isoleeritud pehmete kudede rebend (menisk, kapsel, side);
- Kirurgiline sekkumine meniski resektsiooniks, artroskoopiline sekkumine sidemete aparaadile (veri võib opereeritud kudedest varases postoperatiivses perioodis vabaneda, selle kogunemine liigeseõõnde);
- Degeneratiivse või kasvajalise protsessi poolt esile kutsutud veresoonte kahjustus;
- Kasvajad: healoomulised sünoviaalhemangioomid, pigmenteerunud villonodulaarne sünoviit või mis tahes pahaloomuline kasvaja, mis tekib liigeseõõne lähedal või on metastaatiline. [ 3 ], [ 4 ]
Põlveliigese posttraumaatiline hemartroos võib tekkida peaaegu iga trauma tagajärjel. Enamasti on see põlve muljumine kukkumisel, harvem otsene löök või spordivigastused, millega kaasnevad sidemete või meniski rebendid, liigesesisesed luumurrud.
Pärast kirurgilisi sekkumisi - eriti pärast meniski resektsiooni, ristsidemete sulandumist, reieluu kondüülide või sääreluu osteosünteesi - täheldatakse vere kogunemist hemartroosi kujul.
Hüpovitaminoosi, hemofiilia ja hemorraagilise diateesi põdevatel patsientidel võib hemartroos tekkida isegi minimaalse traumaatilise stressi korral.
Põlveliigese hemartroos pärast endoproteesimisoperatsiooni on suhteliselt haruldane. Trombemboolsed või nakkuslikud tüsistused kirurgilise sekkumise piirkonnas on sagedasemad. [ 5 ]
Riskitegurid
Põlveliigesed saavad kõige sagedamini kahjustada sporditegevuste ajal: see võib olla hoki, jalgpall, korvpall, uisutamine, suusatamine, maadlus. Riskirühma kuuluvad professionaalsed sportlased, kes veedavad palju aega treeningutega ja ei ole alati ettevaatlikud.
Talvel sagenevad ebasoodsate ilmastikutingimuste ning suusatamise või lumelauasõidu tõttu tekkinud vigastused. Nende spordialadega kaasneb suurenenud koormus põlveliigestele, kuna inimene laskub mäest alla poolkõverdatud jalgadega, mis ei ole lihasluukonna jaoks loomulik asend. Selliste spordialade puhul on oluline meeles pidada spetsiaalsete kaitsevahendite kasutamist ja põlveliigestele langeva koormuse kontrollimist.
Muud hemartroosi riskifaktorid on järgmised:
- Liiklusõnnetused;
- C-hüpovitaminoos;
- Hemofiilia;
- Hemorraagiline diatees;
- Lapsepõlv ja vanadus;
- Kirurgilised sekkumised liigesepiirkonnas.
Pathogenesis
Põlv on inimese lihasluukonna üks suurimaid ja keerukamaid liigeseid. See tagab alajäsemete painutamise ja sirutamise, samuti liikuvuse erinevates suundades, toetab motoorset koordinatsiooni ja õiget kehahoiakut.
Põlve rikkalik vereringesüsteem toidab põlveliigesega külgnevaid ja liigese enda moodustumisega seotud lihaseid ja kudesid, nimelt meniske, kõhre ja sidemeid. Selgub aga, et suure veresoonte võrgustiku olemasolu saab peri- ja intraartikulaarsete traumaatiliste vigastuste tõttu hemartroosi tekke peamiseks teguriks.
Põlvepiirkonnas paiknevad põhilised veresooned paiknevad piki liigese tagumist pinda – põlve all. Anatoomid nimetavad nii venoosseid kui ka arteriaalseid veresooni "hamstringi veresoonteks". Arter kannab verd südamest alajäseme perifeersesse ossa ja seejärel veen kannab selle tagasi südamesse. Lisaks peamistele veresoontele on põlvepiirkonnas palju väiksema kaliibriga harusid, mille vahel on arvukalt anastomoose. Võimas verevõrgustik varustab põlveliigesega külgnevaid lihaseid ja teisi koestruktuure. Verega varustatakse meniske, kõhre ja sidemete aparaati. Samal ajal suurendavad liigeselähedased ja -sisesed vigastused oluliselt hemartroosi riski. [ 6 ]
Sümptomid põlveliigese hemartroos
Põlveliigese hemartroosi sümptomatoloogia on erinev, olenevalt patoloogia astmest.
- 1. astet iseloomustab väike vere kogunemine liigeseõõnde (mitte rohkem kui 15 ml). Kannatanu näitab valu esinemist põlves, aksiaalse koormuse kerge suurenemisega. Väliselt on põlveliigese piirkond muutumatu, sondeerimisel vedeliku olemasolu ei tuvastata. Otse hemartroos diagnoositakse ultraheliuuringu käigus, pärast sümptomite võrdlemist trauma anamneesiga.
- 2. astmele on iseloomulik 15–100 ml vere kogunemine õõnsusesse. Väliselt suureneb põlveliigese maht. Määratakse kindlaks „balloteeriva patella“ sümptom, kus patella piirkonnale vajutamine viib selle „uppumiseni“ lähedalasuvate kudede vahel, mis on vedeliku kogunemise tõttu lahti. Patsient märgib põlves tulistavate valude olemasolu, mis intensiivistuvad koormuse ja motoorse aktiivsuse korral. Liikumine on enamikul juhtudel piiratud.
- 3. astmele on iseloomulik enam kui 100 ml vere kogunemine. Põlvepiirkond suureneb nähtavalt mahult, muutub verevarustusega veresoonte kokkusurumise tõttu sinakaks. Patsient räägib tugevast krampvalust, liikumisvõimetusest. Koormuse ajal on märgatav terav valulikkus.
Väikese hemorraagia korral hemartroosi kujul on sümptomatoloogia väljendamata, patoloogia tunnused on silutud.
Meniski rebendi või pehmete kudede olulise kahjustuse korral tuvastatakse väliselt selliseid sümptomeid nagu liigese visuaalne suurenemine. Patsient märgib liigesekotis valuliku tunde ilmnemist.
Raske hemartroosi peamiseks tunnuseks on kõikumine: põlvepiirkonnale vajutamisel täheldatakse vastusvedrustust. Muud iseloomulikud sümptomid on järgmised:
- Liigesesisese valu tulistamine;
- Põlve suuruse ja konfiguratsiooni muutus (ülistab ümarus, sfäärilisus);
- Võimetus jalga põlvest täielikult sirutada;
- Tõsise hemorraagia (hemartroosi) korral - "ujuva" põlvekedra tunne (põlvekedra pigistamisel tundub see "ujuvat" kõrgemale ja põlve koputades tekivad omapärased löögid).
Põlveliigese hemartroosi lokaalne staatus
Parema ja vasaku põlveliigese hemartroos avaldub järgmiste omadustega:
- Põlv on mahult suurenenud;
- Kontuurid on silutud;
- Esineb mõõdukas valulikkus;
- Kahe käe pöidlate vajutamine põlvekedra piirkonnale põhjustab kipitust (põlvekedra pallimine);
- Liigese paindumine on piiratud;
- Tekib kleepuva kontsa sümptom.
I astme hemartroosi korral on täheldatud kerget turset, kipitust ja lokaalset temperatuuri tõusu.
2. astme hemartroosiga kaasneb turse, valu ja lokaalne palavik.
3. astme hemartroosiga põlveliigese sidemete rebend avaldub turse, tugeva valu ja liikumise piiramise näol.
Lapse põlveliigese hemartroos
Lapsepõlves esinevat põlveliigese hemorraagiaga kaasnevat patoloogilist protsessi – hemartroosi – võib esile kutsuda nii trauma kui ka hemorraagilised hemostasiopaatiad (hemorraagiline diatees, hemorraagiline sündroom). Raske hemofiiliaga lastel esineb spontaanseid liigeseverejookse. Sageli on põhjuseks põlvekedra nihestused, meniski rebendid, sidemete rebendid või motoorse tegevuse või sporditegevuse käigus saadud luumurd. Harvemini on hemartroos C-vitamiini puuduse tagajärg.
Lapsepõlves esineva hemartroosi patoloogia peamised sümptomid jäävad samaks: esineb valu põlves, turse, tursetunne ja liikumise piiramine. Ainult arst saab täpse diagnoosi panna. Seetõttu ei ole vaja aega venitada, oluline on õigeaegselt traumapunkti pöörduda ja teha röntgenülesvõte.
Kui lapsel esineb hemostaasisüsteemi haigusi, mis on tingitud trombotsüütide, veresoonte seinte või hüübimismehhanismi geneetilisest, kaasasündinud või omandatud kahjustusest, peaks laps pöörduma spetsialisti poole. Oluline on arsti võimalikult kiiresti teavitada avastatud patoloogilistest sümptomitest. Hemartroosi ravi sellises olukorras on individuaalne, jälgides pidevalt verepilti.
Tüsistused ja tagajärjed
Ravimata jätmise korral läbib õõnsusesse kogunenud veri lüüsi, mis on valkude hüübimisprotsess, mille tulemusel verevedelik muutub elastseteks trombideks, mis eralduvad plasmast. Seejärel võib tekkida trombide kaltsifikatsioon (kõvenemine), mis muudab põlveliigese liigutuste sooritamise palju raskemaks.
Lüüs võib põhjustada liigesesiseste degeneratiivsete häirete teket: patoloogilised muutused tekivad kõhredes, liigesekapslis ja sidemetes. Selle tagajärjel kuluvad liigesstruktuurid kiiresti, motoorne aktiivsus on oluliselt piiratud ning võivad tekkida artriit ja osteoartriit.
Lisaks ortopeedilistele hemartroosi tüsistustele tekib põlveliigeses sageli aseptiline põletikuline reaktsioon. Lahtise traumaatilise vigastuse, infektsiooni hematogeense tungimise liigeseõõnde ning asepsise ja antisepsise reeglite eiramise korral kirurgilise sekkumise ajal võib tekkida mädane põletik. Mahavoolanud veri muutub ideaalseks keskkonnaks paljudele patogeensetele organismidele: ravi sel juhul venib ja muutub keerulisemaks.
Tüsistuste vältimiseks on oluline õigeaegselt konsulteerida arstiga - traumatoloog, kirurg, ortopeediarst. Ärge proovige põlveliigese hemartroosi ise ravida: patoloogiat ei saa ravida rahvapäraste meetoditega, mis enamasti võivad olukorda ainult süvendada.
Diagnostika põlveliigese hemartroos
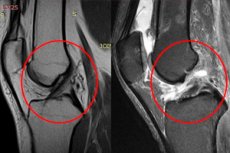
Põlveliigese hemartroosi diagnoos pannakse kindlaks tüüpiliste kliiniliste sümptomite, väliste ilmingute ja funktsionaalsete testide tulemuste põhjal ("balloteeriva patella" sümptom). Ultraheliuuringuga hinnatakse kogunenud vere mahtu. Patsientidel, kellel on luumurrud, meniski rebendid, sidemete aparaatide vigastused, näidatakse põlveliigese röntgenülesvõtet, magnetresonantstomograafiat ja kompuutertomograafiat.
Füüsilisel läbivaatusel võib märgata alajäseme sundasendit, luuümbrise turset, ümbritsevate kudede hematoomi põlve piirkonnas.
Põlvevalu võib olla palpeeritult tuvastatav. Valu kipub aksiaalse koormuse ja motoorse aktiivsuse ajal suurenema.
Vere ja uriini laboratoorsed testid näitavad patoloogiliste muutuste puudumist. Kõige sagedamini välja kirjutatud:
- Üldine vereanalüüs. Kui täheldatakse leukotsütoosi, näitab see infektsiooni kinnitumisest tingitud põletikulise reaktsiooni teket. Kõrge COE näitab väljendunud põletiku esinemist. Hemoglobiini ja erütrotsüütide indeksite vähenemine trombotsüütide taseme tõusu taustal on märk rauavaegusaneemia tekkest.
- Homöostaasi hindamine, koagulogramm (vere hüübimisvõime määramiseks).
Põhilist instrumentaalset diagnostikat esindavad sellised uuringud:
- Põlveliigese röntgenülesvõte kahes projektsioonis (luupatoloogiat ei ole, kuid tuvastatakse pehmete kudede vigastuste sekundaarne sümptomatoloogia: liigesevahe laienemine, sündesmoosi lahknemine).
- Ultraheliuuring (näitab vedeliku olemasolu märke, kapsli ja sidemete, kõõluse kahjustusi).
- Magnetresonantstomograafia (näitab sidemekapsli aparaadi ja kõõluste kahjustuse mustrit). [ 7 ]
Põlveliigese punktsioon hemartroosi korral kannab endas nii diagnostilist kui ka terapeutilist koormust: protseduuri käigus eemaldatakse kogunenud veri, mis saadetakse uurimiseks. Samal ajal süstitakse liigeseõõnde ravimlahuseid või tehakse antiseptilist õõnsuse loputust. Punktsioon võimaldab selgitada mõningaid diagnostilisi punkte, kõrvaldada valusündroomi ja peatada põletikulise reaktsiooni teket. Protseduur viiakse läbi polikliinilistes tingimustes kohaliku tuimestuse abil. Pärast protseduuri paneb kirurg peale survesideme. Teatud aja pärast tehakse punktsioon uuesti. Ravi võib kesta mitu nädalat, olenevalt patoloogia astmest ja raskusastmest. [ 8 ], [ 9 ]
Diferentseeritud diagnoos
Diferentsiaaldiagnoos tehakse kliinilise ja radioloogilise pildi põhjal:
Patoloogia |
Eristamise alus |
Diagnoos |
Suletud põlvevigastus |
Anamneesis olev teave, mis täpsustab vigastust. |
Röntgen ja MRT näitavad pehmete kudede sekundaarset vigastust. Laienenud liigesevahe, nähtavad kapsli ja sidemete, kõõluse kahjustused. |
Reaktiivse artriidi äge faas |
Jäikuse kaebused, jäikus tugeva turse ja vedeliku kogunemise tõttu. Aktiivne ja passiivne liikuvus on tugevalt piiratud. |
Röntgen ja magnetresonantstomograafia näitavad sünoviaalkudede ja ristatisidemete ulatuslikku degeneratsiooni ning kõhre hävimist. Võib esineda osteiiti ja osteomüeliiti. |
Põlveliigese tuberkuloosi äge faas |
Primaarse tuberkuloosi fookuse olemasolu, positiivne Mantoux' reaktsioon, motoorne piirang. |
Radiograafil, MRI-l - liigesepindade destruktiivsed polümorfsed muutused. |
Kellega ühendust võtta?
Ravi põlveliigese hemartroos
Põlveliigese hemartroosi ravi tunnused sõltuvad patoloogilise protsessi astmest ja selle rikkumise algpõhjusest.
1. aste ei vaja spetsiifilist ravi ja kogunenud vere instrumentaalset eemaldamist pole vaja. Kogunemine taandub mitme päeva jooksul. Terapeutilised meetmed võivad olla suunatud ainult patoloogia põhjuse kõrvaldamisele ja korrigeerimisele.
2. ja 3. astme hemartroosi korral on vaja liigese punktsiooni - vere eemaldamist õõnsusest punktsiooni (nõela) abil. Pärast punktsiooni rakendab arst aseptilist survesidet ja põlv ise fikseeritakse ortopeedilise ortoosi või kipsiga. Kahjustatud kohale rakendatakse külma ja mõne päeva pärast uuritakse põlve uuesti ning vajadusel korratakse punktsiooni.
Sõltuvalt hemartroosi tekitanud patoloogilisest protsessist on ette nähtud täiendavad terapeutilised manipulatsioonid.
Valuvaigisteid kasutatakse valu leevendamiseks, kuid nende kasutamine peab olema raviarsti poolt heaks kiidetud. Kõik atsetüülsalitsüülhapet sisaldavad ravimid on vastunäidustatud, kuna trombotsüütide funktsiooni muutumise tõttu on verejooksu süvenemise oht.
Tugevatoimelisi valuvaigisteid (eriti narkootilisi valuvaigisteid) kasutatakse ainult tugeva valu ja raske taluvuse korral. Suukaudsed hormonaalsed ained määratakse hemorraagiaga seotud põletikulise protsessi pärssimiseks (kõige levinum ravim on prednisoloon, mida kasutatakse annuses 1-2 mg/kg kehakaalu kohta 3-4 päeva jooksul).
Mittesteroidsed põletikuvastased ravimid ei ole hemartroosi ägeda põletikulise protsessi kõrvaldamisel eriti efektiivsed. Nende negatiivseks omaduseks on trombotsüütide funktsiooni pärssimine ja suurenenud verejooksu tõenäosus. Sellest hoolimata aitab nende mõistlik kasutamine leevendada artriidivalu.
Komplitseeritud olukordades on vajalik kirurgiline sekkumine. [ 10 ]
Põlveliigese hemartroosi immobiliseerimine
Sügavaid, pikki või lühikesi kipslahasi kasutatakse põlvevigastuste ja hemartroosi korral. Sagedamini kasutatakse lühikest versiooni, mis sobib meniskivigastuste ja ristati- ja külgsidemete osaliste vigastuste korral. Kips paigaldatakse reie ülemisest kolmandikust sääreluu alumise kolmandikuni – see tähendab pahkluu alumiste servadeni. Paigaldamine algab tagumise kipslahase moodustamisega. Pärast pehmete kudede turse taandumist muudetakse side ringikujuliseks kipslahaseks.
Sideme kasutamise sobivus on sageli vaieldav. Näiteks väldivad mõned traumakirurgid lühikese kipsi kasutamist, kuna see ei suuda tagada põlveliigese täielikku liikumatust ning pahkluu piirkonnas tekivad sageli ummikud ja pindmised nahavigastused.
Vigastatud jalale, välja arvatud vaagnavöötmele, kantakse pikk kipsplaat.
Immobiliseerimine toimub 10 päeva kuni 10 nädala jooksul, olenevalt näidustusest.
Kirurgiline ravi
Üks levinumaid ja kaasaegsemaid kirurgilisi meetodeid põlveliigese vigastuste ja haiguste diagnoosimiseks ja raviks on artroskoopia. See on minimaalselt invasiivne operatsioon, mis tehakse mõne nahapunktsiooni kaudu: patsient saab järgmisel päeval kõndida.
Operatsioon on asjakohane meniski rebendite ja muude meniskivigastuste, põlveliigese sidemete rebendite, sünoviaalmembraani põletiku ja kõhre patoloogiate korral. Sageli kasutatakse artroskoopiat ka mõnede diagnostiliste punktide selgitamiseks - ähmaste sümptomite või konservatiivse ravi ebaefektiivsuse korral.
Artroskoopia tehakse spetsiaalse seadme, mida nimetatakse artroskoobiks, abil. See on õõnes toru läbimõõduga 4 mm, mille otsasegmendil on spetsiaalne optika ja valgustus. Seade on ühendatud videokaameraga, mis võimaldab pilti monitori ekraanil kuvada.
Artroskoobi sisestamiseks liigesesse tehakse umbes 6 mm pikkune sisselõige. Kirurgiliste instrumentide sisestamiseks võib vaja minna täiendavaid sisselõikeid (1, harva 2).
Enamasti kasutatakse artroskoopia korral spinaalanesteesiat. Operatsioon ise kestab umbes pool tundi, mõnikord kauem (näiteks kui on vaja meniski õmblemist). Sageli lubatakse patsiendil jalale toetuda juba 12 tundi pärast sekkumist. Mõnikord võib olla vajalik ortoos. Üldiselt suurendatakse koormust järk-järgult kuu aja jooksul. Taastusravi skeem määratakse individuaalselt.
Ravi ajakava
Enamikul traumaatilise põlve hemartroosiga patsientidest taastub liigese funktsioon piisava ravi korral 3-4 nädala jooksul. Sellisel juhul ei pruugi väike hemartroos vajada pikaajalist immobiliseerimist: soovitatav on kasutada elastseid sidemeid, lahaseid või toetavaid plaastreid. Näidustatud on ka külma (jää) manustamine.
Pikaajaline puhkus ja voodirežiimi järgimine on häire ägedate tunnuste kõrvaldamiseks vajalik tingimus. Kuid puhkeperioodi ei tohiks pikaks ajaks pikendada, kuna suureneb motoorsete piirangute ja lihasatroofia tekkimise oht. Selle vältimiseks tuleks põlve taastusravi protseduuridega alustada nii kiiresti kui võimalik: esimesel etapil on eelistatav harjutada isomeetrilisi harjutusi. Pärast ägedate sümptomite kõrvaldamist on lubatud alustada harjutusi järkjärgulise motoorse amplituudi suurenemisega. Konkreetse taastusravi etapi alguse ajastus lepitakse kokku raviarstiga.
Taastumine ja rehabilitatsioon
Pärast sideme või kipsi eemaldamist on taastusravi kohustuslik. Patsientidele näidatakse füsioteraapia kuuri: eriti kasulikuks peetakse lööklaineteraapiat – see on kaasaegne meetod, mis põhineb löök- (akustiliste) võnkumiste mõjul. Kudede poole pöördudes vabaneb laineenergia, mille tõttu saavutatakse vajalik bioloogiline efekt: valu väheneb, põletik väheneb, põlveliigese liikuvus taastub, regeneratiivsed reaktsioonid kiirenevad, mikrotsirkulatsioon paraneb. Iga teine patsient märgib paranemist pärast esimest raviseanssi. Lööklainetravi vastunäidustused on järgmised:
- Protseduuri piirkonnas esinevad kasvajad;
- Vaskulaarne tromboos, olenemata selle lokaliseerimisest;
- Ägedad infektsioonid;
- Haigused, millega kaasnevad vere hüübimishäired;
- Raseduse ajal;
- Arütmiad;
- Dermatoloogilised patoloogiad protseduuri piirkonnas.
Lisaks määrake terapeutilise võimlemise kuur - liigese bursa piisava liikuvuse taastamiseks.
Taastusravi kestus on individuaalne ja sõltub hemorraagia astmest, selle põhjustest ja arstiabi otsimise õigeaegsusest.
Ärahoidmine
Aktiivne sport, vigastused ja muud stressid mõjutavad negatiivselt kõigi liigeste, eriti aga põlvede seisundit. Traumaatiliste vigastuste ja hemartroosi edasise arengu vältimiseks on oluline järgida lihtsaid reegleid, mis aitavad selliseid probleeme ennetada.
Muidugi, enamasti juhtuvad vigastused ootamatult ja keegi pole nende eest kaitstud. Siiski on sportlaste jaoks oluline reegel, et alati tuleks konsulteerida spordiarstiga, kes tuvastab erinevate lihasgruppide "nõrkused", hindab keha üldist seisundit ja annab nõu võimalike probleemide ennetamiseks.
Mida saab teha tõenäoliste riskide maandamiseks?
- Te ei tohiks treeninguga alustada ilma eelnevalt soojendust ja lihaste soojendamist tegemata.
- Kui tunned end väga väsinuna, on oluline teha paus või treening lõpetada, sest pinges lihased ja liigesed on vastuvõtlikumad igasugustele vigastustele.
- Intensiivne sporditegevus nõuab organismi piisavat toitainete ja vitamiinide tarbimist. Seetõttu peaks toitumine olema võimalikult täielik ja tasakaalustatud ning vajadusel tuleks võtta lisaks vitamiini- ja mineraalpreparaate.
- Ja spordi ajal ning muudes olukordades peaksite kandma kõige mugavamaid jalatseid, mis sobivad teie suuruse ja tegevuse tüübiga ning on valmistatud kvaliteetsetest materjalidest.
Kui vigastus siiski tekib, peaksite viivitamatult külastama spetsialisti. Visiidi edasilükkamine ei ole seda väärt, kuna häire võib süveneda ja põlveliigese kerge hemartroos areneb tõsisemaks probleemiks.
Prognoos
Liigse liigesesisese vere kogunemise korral suureneb vereringehäirete oht. See võib põhjustada valulike düstroofsete häirete teket, nagu tõelise degeneratiivse artroosi korral. Sellise tüsistuse tekkimise risk suureneb, kui põlveliigese hemartroos esineb korduvalt. Seetõttu tasub olla oma tervise suhtes tähelepanelik ja vältida hemartroosi patoloogia taastekkimist.
Lisaks toimub vere intraartikulaarse kogunemise tõttu hemoglobiini ja plasmaelementide loomulik lagunemine: need ladestuvad kapslile ja hüaliinkõhrele, mis kahjustab põlveliigese struktuuri ja halvendab elastsust.
Ravimata jätmise korral koguneb kudedesse hemosideriini, pigmenteerunud ainet, mis tekib vererakkude lagunemisel. See viib fokaalse hävimiseni koos järkjärgulise kõhrekahjustusega. Samal ajal tekib destruktiivne artroos: patsient kaotab võime põlve liigutada, tekib jäikus ja pidev valusündroom. Hemartroos võib edasi areneda koksartroosiks.
Prognoos halveneb ka sünoviidi tekkimisel – see on sünoviaalmembraani mõjutav põletikuline reaktsioon. Kui probleemi õigeaegselt ei ravita, tekib mädane artriit, mis nõuab intensiivset antibiootikumravi.
Enamikul juhtudel, kui pöörduda õigeaegselt arsti poole, võib prognoosi pidada soodsaks. Täielik taastumine toimub mitme nädala või kuu jooksul.
Armee
Küsimusele, kas põlve hemartroosiga patsiendid saavad sõjaväeteenistust läbida, pole ühest vastust. Sõjaväeteenistusest on võimalik edasi lükata või vabastada:
- Raske põlveliigese düsfunktsiooni korral;
- Püsiva kontraktuuri korral koos raske motoorse piiratusega;
- Kui jäsemete telg on tugevalt deformeerunud;
- Kunstliku põlveliigese olemasolul;
- Patella ebastabiilsuse korral koos sagedaste nihestuste, teise või kolmanda astme põlveliigese ebastabiilsusega.
Sõjaväeteenistuse läbimist takistava patoloogia olemasolu tuleb kinnitada sagedaste arstivisiitide ja statsionaarse ravi episoodidega, mis on kinnitatud röntgenülesvõtetega (ultraheli, MRI).
Pärast edukat kirurgilist sekkumist peaks olema edasilükkamise aruanne koos võimaliku vabastusega formatsioonist ja füüsilisest treeningust.
Täpsed teenistusvõimalused ja ajateenistusse astumiseks sobivuse määrab kindlaks meditsiini- ja sõjandusalane spetsialist pärast ajateenija haigusloo ja üldise tervisliku seisundi hoolikat uurimist. Põlveliigese hemartroosil endal ei ole kindlat sobivuse kategooriat: küsimus otsustatakse individuaalselt.

