Artikli meditsiiniline ekspert
Uued väljaanded
Pikaajaline vererõhu jälgimine: seadmed, tulemused
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
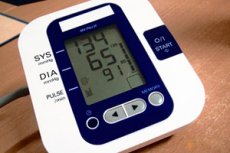
Tänapäeval on raske kedagi kõrge vererõhuga üllatada. Ohtlik kalduvus on see, et inimesed suhtuvad sellesse seisundisse kui enesestmõistetavusse, juhindudes põhimõttest: ma puhkan ja kõik saab korda. Kuid kõrge vererõhk, isegi kui see on situatiivne, võib olla ohtliku haiguse - hüpertensiooni - eelkäija. Aga kuidas teha kindlaks, kas vererõhu tõusu põhjustavad mingid provotseerivad tegurid (stress, ilmastikutingimused, meteotundlikkus) või on see südame ja veresoonte patoloogilise seisundi tagajärg? Ühekordne rõhu mõõtmine sellele küsimusele ei vasta. Kuid vererõhu jälgimine 24 tunni või kauem võib olukorda üsna selgelt selgitada.
Mitteinvasiivse vererõhu mõõtmise protseduuri, mis kestab päeva või kauem, lühendatakse ABPM-iks. Vererõhu igapäevast jälgimist peetakse kõige usaldusväärsemaks meetodiks tegelike vererõhunäitude määramiseks, mida on lihtsalt võimatu teha paari minutiga. Samal ajal ei ole protseduur koormav, sest patsient ei pea kogu seda aega kliinikus viibima. Ja need väikesed nõuded, mida arst temalt jälgimise ajal nõuab, tunduvad protseduuri diagnostilise väärtusega võrreldes tühise asjana.
Menetluse tähised
Alustame sellest, et vererõhu jälgimiseks ei ole üldse vaja dokumenteeritud südame- ja veresoonkonnahaigusi. Ennetuslikel eesmärkidel saab sellist protseduuri teha iga inimene, kes on oma tervise suhtes innukas.
Oletame, et seesama hüpertensioon on üsna salakaval patoloogia ja teatud aja jooksul ei pruugi see kuidagi avalduda. Kuni 30-aastaselt ei pruugi inimene isegi kahtlustada, et tal on see haigus, ja siis algavad arusaamatud vererõhu kõikumised, füüsilise koormuse ajal täheldatakse heaolu halvenemist, ilmneb väljendunud ilmastiku sõltuvus jne.
Aga kui see oleks kõik. Ravimata jätmise korral viib hüpertensioon püsivalt kõrge vererõhuni, mis omakorda on riskitegur ohtlike tüsistuste, näiteks insuldi, müokardiinfarkti, arütmia ja stenokardia tekkeks. Kõrge vererõhu taustal diagnoosivad arstid sageli veresoonte ateroskleroosi, diabeeti ja muid patoloogiaid, mis on seotud organite verevarustuse häirega ning seega ka toitumise ja hingamise häiretega.
Hüpertensiooni oht, mis raskendab patoloogia diagnoosimist, seisneb ka selles, et sellel võib olla mitmesuguseid vorme ja ilminguid, mis nõuavad täiesti erinevaid ravimeetodeid:
- Latentne hüpertensioon, mis tekib praktiliselt asümptomaatiliselt, mis tähendab, et patsient ei pruugi isegi kahtlustada, et tal on see haigus.
- Tööpäevane hüpertensioon (tuntud ka kui kontoriarteriaalne hüpertensioon), kui tööülesannete täitmisega seoses täheldatakse vererõhu tõusu ning vererõhku mõõtva arsti külastamisel on rõhunäidud normilähedased.
- Öine hüpertensioon. Salakaval patoloogia tüüp, kui vererõhunäidud tõusevad näiliselt eikusagilt: puhkeolekus õhtul ja öösel.
- Püsiv hüpertensioon, mis on resistentne antihüpertensiivsele ravile. Sellisel juhul ei anna üksikud mõõtmised 2-3 korda päevas täielikku kliinilist pilti.
- Valge kitli sündroom. Olukorralise hüpertensiooni omapärane variant, kus kliiniku või haigla külastamisest tingitud ärevus, kus valgetes kitlites (piltlik väljend, mis tähistab meditsiiniasutustes nõutavat vormiriietust) inimesed ringi sibavad, põhjustab ajutise vererõhu tõusu, mida registreerib arsti aparaat. Ärevus on tõenäoliselt seotud ebameeldiva lapsepõlvekogemusega arstidega suhtlemisel.
- Vererõhu kõikumised, mis põhjustavad patsientide heaolu märkimisväärset halvenemist.
- Sümptomaatiline hüpertensioon, vererõhu tõus, mida provotseerib tugev erutus, hirm, ärevus jne (tugevad emotsionaalsed tegurid).
- Piiripealne arteriaalne hüpertensioon, kui rõhk on normi ülempiiril, kuid mõnel juhul võib see isegi piiri ületada.
Kõiki neid olukordi on väga raske tuvastada ühekordse vererõhu mõõtmisega, kui inimene pöördub arsti poole tervise halvenemise pärast või läbib rutiinse tervisekontrolli. Kui kahtlustatakse hüpertensiooni atüüpilisi vorme, mida me oleme käsitlenud, määravad arstid pikaajalise vererõhu jälgimise, et jälgida vererõhunäitude muutusi päeva jooksul. Mõnel juhul võib olukorra professionaalseks hindamiseks ja patsiendi seisundi stabiliseerimiseks meetmete väljatöötamiseks olla vajalik isegi pikem uuring.
ABPM-protseduuri näidustuste hulka kuuluvad mitte ainult mitmesugused arteriaalse hüpertensiooni tüübid, vaid ka haiguse võimaliku arengu diagnoosimine, kus olulist rolli mängib järgmine:
- haiguse pärilik tegur (seda tüüpi diagnostika on oluline päriliku eelsoodumuse korral, kui perekonnas on esinenud hüpertensiooni juhtumeid),
- rasedus (hormonaalsed muutused võivad põhjustada vererõhu kõikumisi),
- riskifaktorid (ülekaal, suitsetamine, kokkupuude stressirohkete olukordadega, hormonaalne tasakaalutus, autoimmuunsed, allergilised, nakkushaigused), mis võivad esile kutsuda hüpertensiooni arengu isegi noores eas,
- kõrgenenud vererõhuga kaasnevad patoloogiad (näiteks suhkurtõbi, südame isheemiatõbi ja südamepuudulikkus, aju veresoonte patoloogiad, uneapnoe sündroom, vegetatiivse-vaskulaarse düstoonia rasked vormid jne),
- vanus (vanemad patsiendid on selle vanuserühma füsioloogiliste omaduste ja paljude aastate jooksul kogunenud haiguste pagasi tõttu hüpertensioonile altimad).
Sellisel juhul saab inimene ise ABPM-protseduuri kliinikusse minna või arsti saatekirjaga.
Vererõhu jälgimine on kasulik mitte ainult kõrge vererõhuga inimestele, vaid ka hüpotensiooniga patsientidele (püsiv vererõhu langus põhiseaduslike tunnuste või provotseerivate tegurite tõttu).
Arstid ei teosta seda protseduuri ainult puhtdiagnostilistel eesmärkidel. Uuring annab teavet ravimitega ravi vajavate patsientide valimisel. Näiteks on antihüpertensiivse ravimravi otstarbekus "valge kitli" sündroomi või kontorihüpertensiooni korral äärmiselt küsitav. Sellisel juhul on psühholoogiline abi ja töö- ja puhkerežiimi korrigeerimine efektiivsem. Sellistel inimestel on aga teatud eelsoodumus vererõhu tõusule (hüpertensioonile), seega määratakse neile regulaarselt ABPM 2-4 korda aastas.
Vererõhu jälgimine 24 tunni või kauem aitab hinnata ravimravi efektiivsust ja ohutust (näiteks mõned antihüpertensiivsed ravimid võivad kergelt kõrgenenud vererõhu korral seda langetada alla normi, mis on tervisele sama ohtlik). Selle abil saab määrata välja kirjutatud ravimite efektiivsuse astet igal konkreetsel juhul. Kui mitme protseduuri jooksul paranemist ei täheldata, näitab see ravimravi suhtes resistentsust. Selliste patsientide jaoks töötatakse välja individuaalsed arteriaalse hüpertensiooni raviskeemid.
Kui patsient on sunnitud ravimeid võtma rangelt ettenähtud ajal (ravimravi kronoterapeutiline režiim), on väga oluliseks näitajaks arteriaalse rõhu ööpäevane rütm, mis on iga inimese jaoks individuaalne. Mõnikord varjab just ööpäevase rütmi rikkumine patsiendi seisundi halvenemist, rõhu kõikumisi ja isegi ettenähtud ravikuuri ebaefektiivsust. ABPM-meetod annab selles küsimuses täielikku teavet.
Ettevalmistus
Vererõhu jälgimine on üks neist diagnostilistest ja raviprotseduuridest, mis ei vaja patsiendilt erilist ettevalmistust. Arsti oluline ülesanne on aga edastada patsiendile teavet vererõhu jälgimise eesmärkide ja protseduuri ajal käitumise kohta. Testide tulemuste täpsus ja edasise ravi efektiivsus sõltuvad selle diagnostilise meetodi olulisuse teadvustamisest ja kõigi meditsiiniliste nõuete korrektsest täitmisest.
Teine eriti oluline punkt pikaajalise vererõhu jälgimise protseduuri ettevalmistamisel on 24-tunnise vererõhu jälgimise seadme ettevalmistamine ja sobiva suurusega manseti valimine vastavalt patsiendi kehaehitusele.
Vererõhu igapäevast jälgimist saab teostada invasiivsete ja mitteinvasiivsete meetodite abil. Mitteinvasiivse vererõhu jälgimise meetodi raames vaadeldakse kahte meetodit: auskultatoorset ja ostsillomeetrilist, mis on viimasel ajal üha laialdasemalt levinud, kuna see on vaba eelmise meetodi puudustest.
Invasiivne meetod: vererõhku mõõdetakse haiglas. Sellisel juhul sisestatakse patsiendi arterisse anduriga ühendatud nõel, mis salvestab pidevalt sealt tulevat infot magnetlindile.
Auskultatoorset meetodit kasutatakse mõnes kliinikus endiselt ja see hõlmab Korotkovi toonide kuulamist spetsiaalse mikrofoni abil, mis kantakse manseti piirkonnas olevale veresoone pulsatsioonikohale. Ostsillograafiline vererõhu mõõtmise meetod on keskmise süstoolse ja diastoolse rõhu diagnostiline mõõtmine manseti õhurõhu väikeste pulsatsioonide abil.
Mõlemat meetodit saab kasutada nii haiglas kui ka ambulatoorselt. Õnneks pole tänapäeval meditsiiniseadmete turul igapäevase vererõhu mitteinvasiivse mõõtmise seadmete puudust. Seal on esindatud nii kodumaised arendused kui ka välismaised tehnoloogiad. Seetõttu pole seadmete valimine vastavalt oma soovidele ja vajadustele sugugi keeruline.
Need võivad olla tavalised vererõhku mõõtvad tonomeetrid (näiteks Ungaris toodetud mudel AVRM-02/M aku laadimise kontrolliga). Kuid paljud kliinikud eelistavad kasutada multifunktsionaalseid seadmeid (Ungari toodetud Cardio Tens registreerib samaaegselt vererõhku ja EKG näitu ning Jaapani süsteem TM-2425/2025 mõõdab regulaarselt ka õhutemperatuuri, inimese kehaasendit, suurenenud füüsilist aktiivsust liikumise kiirendamise teel jne). Pikaajaliseks vererõhu jälgimiseks mõeldud seadmeid nimetatakse Holteriteks, sellest ka teine nimetus SMAD - arteriaalse rõhu Holteri jälgimine.
24-tunnine vererõhu jälgimine eeldab spetsiaalse varustuse pidevat tsüklit. Ja kuna kõik sellised ambulatoorsetes ravis kasutatavad seadmed töötavad patareidega (või tavaliste patareidega), peab arst enne protseduuri alustamist kontrollima, kas aku laetuse tase on piisav ABPM-i läbiviimiseks vajaliku aja jooksul. Sellisel juhul ei ole kohapeal laadimine võimalik.
Vererõhu mõõtmise seade koosneb salvestajast, ekraanist ja mansetist, mis on omavahel ühendatud ja töötavad ühtse üksusena. Esmalt initsialiseeritakse salvestaja, ühendades selle arvutiga. Spetsiaalne programm võimaldab sisestada salvestaja mällu iga patsiendi individuaalsed andmed, määrata andmete salvestusperioodid ja intervallid, mille järel vererõhku tuleks mõõta, lubada või keelata helisignaali funktsiooni enne iga mõõtmist ning märkida vajadus kuvada vererõhu ja pulsi andmeid ekraanil.
Seade ei salvesta vererõhu andmeid pidevalt, vaid teatud intervallidega. Vastuvõetud on järgmised standardid: päeval mõõdab seade vererõhku ja pulssi iga 15 minuti järel ja öösel iga poole tunni järel. Vajadusel saab seadet programmeerida ka muudeks ajavahemikeks.
Pärast salvesti lähtestamist valitakse seadme jaoks mansett. Seda tüüpi seadmetel on tavaliselt mitu mansetti, mis erinevad pikkuse ja laiuse poolest. Lapse manseti pikkus on 13–20 cm. Täiskasvanute puhul võivad need arvud oluliselt erineda. Manseti optimaalse pikkuse ja laiuse valimisel tuleb arvestada, et see peaks katma vähemalt 80% jäsemest mööda perimeetrit.
Mansett asetatakse ülajäsemele õlgade piirkonda vastavalt keha eesmisele küljele. Enamikul inimestel kinnitatakse mansett vasakule käele ja vasakukäelistel paremale.
Mansetil on spetsiaalne märk, mis näitab seadme õiget kinnitust, kui see langeb kokku suurima pulsatsiooni punktiga.
Kuna rõhu mõõtmine toimub pika aja jooksul ja patsient elab normaalset elu, st on liikumises, võib mansett veidi nihkuda. Seda ei tohiks lubada, sest mõõtmistulemused moonutuvad. Seadme käe suhtes nihkumise vältimiseks on soovitatav kasutada spetsiaalseid kahepoolse liimiga kettaid (nagu kahepoolne teip).
Seejärel tehakse kontrollmõõtmised (umbes 4-6 mõõtmist 2-minutilise intervalliga). Selleks kinnitatakse esmalt patsiendi õlale pneumaatiline mansett, seejärel kinnitatakse sellele spetsiaalsete kinnitusvahendite abil ekraaniga salvestaja ja sfügmomanomeeter, mille põhjal arvutatakse arsti ja instrumentaalsete väärtuste keskmised näitajad. Nende näitajate lubatud erinevused on 10 mm Hg (süstoolse ehk ülemise rõhu puhul) ja 5 mm Hg (alumise rõhu puhul).
Kui näitude erinevus ületab lubatud piire, on vaja kontrollida manseti õiget paigutust, vahetada kätt, millel vererõhku mõõdetakse, või muuta igapäevase vererõhu jälgimise seadme tüüpi.
Tehnika vererõhu jälgimine
Nagu juba mainitud, võtab igapäevase vererõhu jälgimise seade mõõtmisi programmi poolt määratud aja jooksul, salvestades mõõtmised seadme mällu. See tähendab, et inimene ei eemalda tonomeetrit kogu protseduuri ajal (mõnikord päev, mõnikord rohkem) ja isegi öösel.
Patsienti hoiatatakse eelnevalt, et vererõhumõõtja ei tohi olla märg. Nagu iga elektriseadet, tuleb seda hoida eemal niiskuse ja elektromagnetkiirguse allikatest. Keelatud on selle kinnituskõrgust ise reguleerida (on oht seadet valesti käele kinnitada, mis moonutab uuringu tulemusi), mansetti salvestist lahti ühendada, patareisid eemaldada või vahetada ning väidetavalt katkist seadet parandada. Oluline on jälgida, et manseti salvesti külge kinnitavad osad ei jääks riiete vahele ega pigistataks une ajal.
Kui seade on oluliselt allapoole libisenud, saate seda reguleerida, jättes selle alumise serva ja küünarnuki vahele umbes 2 cm vahemaa.
Vererõhu jälgimise ajal ei ole soovitatav muuta oma igapäevast rutiini ja harjumusi, ainus, mida peaks jälgimispäeval piirama, on füüsiline aktiivsus. On selge, et sportimine, vormisolek jms tuleks edasi lükata teisele päevale.
Protseduuri ajal peaksite püüdma seadet unustada (eriti kuna see on üsna kerge ega ole kinnitatud domineeriva käe külge, mis tähendab, et see ei tekita erilisi ebamugavusi), mõelge vähem uuringu võimalikele halbadele tulemustele, proovige näitu ekraanil näha. Sellised mõtted ja teod põhjustavad ärevust ja muret, mis võib uuringu tulemusi mõjutada vererõhu tõusu näol.
Öine uni peaks samuti olema rahulik, mitte koormatud mõtetega aparaadi näitude ja võimalike patoloogiate kohta. Igasugune närvilisus moonutab öiseid mõõtmisi ja loomulikult ka lõppnäitajaid. Kuid öise vererõhu languse mõõtmise tulemused on hüpertensiooni diagnoosimise seisukohast väga olulised. Patsiendid liigitatakse isegi nelja rühma SNAD-näitaja (öise vererõhu languse aste) alusel.
Patsiendi oluline kohustus protseduuri ajal on pidada ABPM-päevikus spetsiaalseid sissekandeid. Kuid oma sissekannetes ei tohiks inimene kuvada vererõhu väärtusi ja mõõtmiste vahelisi ajavahemikke (see teave salvestatakse seadme mällu), vaid oma üksikasjalikke tegevusi vererõhu jälgimise ajal ja enesetunde muutusi. Kõik tekkivad sümptomid tuleks päevikusse märkida, märkides ära sümptomi ilmnemise ja kadumise aja.
Päeva jooksul mõõdab seade vererõhku iga 10-15 minuti järel. Enne mõõtmist annab see piiksu. Selle funktsiooni saab välja lülitada, kuid patsientide endi mugavuse huvides soovitavad arstid seda kasutada. Asi on selles, et vererõhu mõõtmise ajal on soovitatav mitte liikuda (kui kõndimise ajal kostab signaal, tuleb peatuda ja oodata, kuni kostab teine signaal, mis näitab mõõtmise lõppu). Käsi, millele seade on kinnitatud, tuleks alla lasta ja lihased võimalikult palju lõdvestada. Need nõuded ei ole kehtestatud juhuslikult, sest nende rikkumine võib mõõtmiste täpsust negatiivselt mõjutada.
Öösel liigub patsient vähe ja on üsna lõdvestunud, seega pole vaja mõõtmiste aega jälgida.
EKG ja vererõhu jälgimine
Kui patsient kurdab arsti külastades ebaregulaarse südamerütmi ja kõrge vererõhu üle, kuid ühekordne elektrokardiogramm ja vererõhu mõõtmine midagi kahtlast ei näita, on arstil siiski palju küsimusi. Nendele küsimustele saab vastuse üsna lihtsa protseduuri abil – mõõtes EKG-d ja vererõhku pikema aja jooksul. Sellisel juhul saab EKG-d ja vererõhu jälgimist teha 24 tunni jooksul ning mõnikord jäetakse seade patsiendi kehale pikemaks ajaks.
24-tunnine Holteri EKG jälgimine on ette nähtud järgmiste patsiendi kaebuste korral:
- suruv valu südame piirkonnas, mis ilmneb episoodiliselt, peamiselt füüsilise koormuse ajal,
- südamepekslemise tunne, ärevus, ebamugavustunne rinnaku taga ja heaolu halvenemine,
- õhupuudus ülaltoodud sümptomite taustal,
- seletamatu nõrkuse ja pearingluse ilmnemine, minestamine, millega kaasneb külma higi ilmumine näole ja kehale,
- kurnatuse, väsimuse ja jõuetuse tunne hommikutundidel (ilma füüsilise aktiivsuseta),
- südamerütmihäire, millega kaasneb lühiajaline teadvusekaotus, südamepekslemise tunne või tunne, et süda seiskub;
- stenokardiahood,
- metaboolsed patoloogiad: suhkurtõbi, kilpnäärme talitlushäired,
- periood pärast müokardiinfarkti,
- suurenenud tundlikkus ilmastiku muutuste suhtes (vererõhu tõus, südamepekslemine, üldise heaolu märgatav halvenemine ilmastiku muutudes).
Antiarütmikumide ja antihüpertensiivsete ravimite hindamiseks saab teha ka EKG ja vererõhu pikaajalist jälgimist.
Seda tüüpi südamemonitooring võimaldab jälgida kardiogrammil päeva jooksul toimuvaid muutusi, neid muutusi, mis ei kajastu lühikese aja jooksul. Selle meetodi väljatöötamine kuulub Ameerika teadlasele N. Holterile, kelle auks meetod nimetati.
Igapäevast EKG-monitooringut tehakse sarnaselt pikaajalise vererõhumonitooringuga. Patsiendi vööle kinnitatakse kaasaskantav elektrokardiograaf, mis on umbes mobiiltelefoni suurune, ja elektroodid asuvad tema rinnal. Seade võib patsiendi kehal olla 24 tundi või kauem, vastavalt arsti ettekirjutusele.
Viimasel ajal on üsna populaarseks muutunud samaaegselt nii vererõhu kui ka EKG igapäevane jälgimine. Sellisel juhul ei pea patsient protseduuri kaks korda läbima. Lisaks on mõlemal juhul peamine nõue pidada päevikut, kuhu tuleb märkida patsiendi tegevused ja enesetunde muutused diagnostiliste mõõtmiste perioodil.
Liigeste jälgimine võimaldab teil koheselt saada täielikku teavet südame ja veresoonte seisundi kohta, sealhulgas:
- kardiovaskulaarne reaktsioon treeningule,
- teave südame ja veresoonte töö kohta öise puhkuse ajal,
- vererõhu kõikumine füüsilise ja emotsionaalse stressi tõttu,
- teave südamerütmi kohta 24 tunni või pikema aja jooksul,
- südamejuhtivuse uuring.
Selline ulatuslik uuring võimaldab mitte ainult tuvastada suurenenud (langenud) vererõhu, teadvusekaotuse jms episoode, vaid ka kindlaks teha nende muutuste põhjuse, näiteks südame rütmihäired või südamelihase verevarustus.
Tavaline jõudlus
Arteriaalse rõhu pikaajaliseks jälgimiseks mõeldud seade jääb patsiendi õlale teatud aja jooksul fikseerituks, misjärel see eemaldatakse ja ühendatakse arvutiga. Holteri mälust loetakse teavet seadmega kaasasoleva spetsiaalse arvutiprogrammi abil. Sama programmi kasutati seadme initsialiseerimiseks.
Arvutiekraanil näeb arst töödeldud teavet tabelite ja graafikute kujul, mida saab paberilehele printida. Graafikul on näha süstoolse (SBP), diastoolse (DBP) ja keskmise (MAP) arteriaalse rõhu kõverad jooned, samuti pulsisagedus. Millistel näitajatel on arstide jaoks eriline prognostiline väärtus?
Esiteks on need vererõhu, diastoolse vererõhu, keskmise vererõhu ja pulsi keskmised väärtused. Keskmiste väärtuste arvutamist saab teha päeva või teatud ajavahemike kohta (ärkvelolek kella 7-st hommikul kuni 11-ni hommikul, ööaeg kella 23-st õhtul kuni 7-ni hommikul). Just ülaltoodud väärtuste keskmised väärtused annavad väärtuslikku teavet konkreetse inimese vererõhu kohta.
Tavaliselt peetakse keskmiseks päevaseks rõhuks 130/80 mm Hg. Kui see tõuseb 135/85-ni, räägivad arstid hüpertensioonist. Päevase ja öise vererõhu normiks peetakse vastavalt 135/85 ja 120/70. Arstid diagnoosivad hüpertensiooni, kui need näitajad tõusevad 140/90 ja 125/75-ni. Erinevusena terve ja haige inimese vahel on keskmise vererõhu tõus vaid 5 mm Hg.
Keskmiste väärtuste muutuse analüüsimise abil saab hinnata antiherpeetilise ravi efektiivsuse astet.
Teine oluline näitaja on kõrgenenud vererõhu (FAP) sagedus. Seda näitajat võib erinevates allikates nimetada rõhukoormuseks või hüpertensiivseks koormuseks, aga ka ajaindeksiks. See on normi ülempiirist kõrgemate vererõhunäitude arv protsentides. Päeval on see piir 140/90 ja öösel 120/80 mm Hg piires.
NBP indikaator võimaldab teha tulevikuprognoose ja luua tõhusaid raviskeeme. Mitte väga kõrge vererõhu näitajate korral väljendatakse NBP protsendina normi ületamise kordade arvuna ja oluliselt suurenenud vererõhu väärtuste korral - pindalana, mis kujutab rõhu sõltuvust päeva- ja ööajast, piires sama 140/90 mm Hg.
Kardiovaskulaarsete patoloogiate diagnoosimisel on suur tähtsus mitte ainult individuaalsetel vererõhunäitajatel, vaid ka nende näitajate muutustel päeva jooksul. Rõhu varieeruvus määratakse kõrvalekalde abil päevasest rütmikaardist.
STD on standardhälbe indikaator keskmise arteriaalse rõhu diagrammist. Seda saab mõõta nii päeva jooksul kui ka päeval või öösel. Kui süstoolse rõhu STD on mis tahes kellaajal võrdne või suurem kui 15 mm Hg (diastoolse rõhu puhul on päevane indikaator suurem või võrdne 14 mm Hg ja öine indikaator 12 mm Hg), viitab see hüpertensiooni tekkele. Kui ainult üks indikaatoritest ületatakse, viitab see vererõhu suurenenud varieeruvusele, mis võib olla seotud vasaku vatsakese müokardi hüpertroofia, unearteri ateroskleroosi, feokromotsütoomi, renaalse hüpertensiooniga jne.
Vererõhku muutlikkuse muutusi saab kasutada antihüpertensiivsete ravimite efektiivsuse hindamiseks. Hüpertensiooniravi peaks ideaalis viima vererõhu muutlikkuse vähenemiseni; kui seda ei juhtu, on vaja retsepte muuta.
Päevaindeksit peetakse samuti väga oluliseks diagnostiliseks näitajaks. Arteriaalse rõhu päevase (ööpäevase) rütmi muutust saab hinnata öise vererõhu languse astme järgi. Süstoolse vererõhu puhul arvutatakse see näitaja järgmise valemi abil: (keskmine süstoolne vererõhk päevasel ajal - keskmine süstoolne vererõhk öösel) x 100% / keskmine süstoolne vererõhk päevasel ajal. Diastoolse rõhu puhul arvutatakse SNBP sarnaselt, kuid süstoolse vererõhu väärtuste asemel kasutatakse diastoolse vererõhu väärtusi.
Normaalsed SNSAD väärtused jäävad vahemikku 10–22% (60–80% inimestest, kes kuuluvad Dippersi gruppi). Ebapiisava ja liigse SNSAD vähenemise korral on väärtused vastavalt alla 10% ja üle 22% (mitte- ja üle-dippersi grupid). Negatiivne SNSAD väärtus näitab stabiilset vererõhu tõusu (öise vererõhu tipphetkega grupp).
Kui igapäevane vererõhu jälgimine näitab öösel ebapiisavat vererõhu langust, võivad arstid eeldada järgmisi tagajärgi: sagedased insuldihood, vasaku vatsakese hüpertroofia ja südame isheemiatõve suur tõenäosus, suur mikroalbiminuuria tekkerisk, mis kulgeb väljendunumate sümptomitega. Sellistel patsientidel lõpeb äge müokardiinfarkt sageli surmaga.
Nagu näeme, on igapäevane vererõhu jälgimine äärmiselt oluline diagnostiline protseduur, mis paljudel juhtudel aitab päästa inimese tervist ja elu, hõlbustades terapeutiliste meetmete õigeaegset ja tõhusat rakendamist südame-veresoonkonna toimimise parandamiseks ja mitmesuguste ebameeldivate ja isegi ohtlike tüsistuste vältimiseks.


 [
[