Artikli meditsiiniline ekspert
Uued väljaanded
söögitoru leukoplakia
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
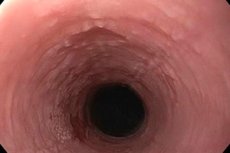
Kui ülemiste seedesoonte limaskesta epiteelikiht hakkab intensiivselt keratiniseeruma, siis räägime söögitoru leukoplaakia tekkest. Haiguse algstaadiumis moodustub tihe naast, mida saab eemaldada ja millega praktiliselt ei kaasne põletikulise protsessi tunnuseid. Aja jooksul ilmnevad põskedel, keelel ja suuõõnes limaskesta destruktiivsed muutused. Ravimata jätmise korral on suur oht pahaloomulise protsessi tekkeks. [ 1 ]
Epidemioloogia
Kui arvestada söögitoru leukoplakia korral abi otsivate patsientide üldist statistikat, siis haigus esineb kõige sagedamini 30–70-aastastel patsientidel ja sagedamini meestel (üle 4% meestest võrreldes 2% naistega).
Iga saja leukoplaakiaga patsiendi kohta võib esineda kuni 6% vähieelseid patoloogiaid ja kuni 5% vähi varajast staadiumi. Jutt käib peamiselt patsientidest, kellel esineb tüügaste ja erosiooni-haavandiliste söögitoru leukoplaakia vorme: sellistel patsientidel saab vähieelset seisundit ümber liigitada invasiivseks lamerakk-kartsinoomi protsessiks.
Söögitoru limaskestade esialgne või kasvav kartsinoom intensiivse keratiniseerumise tõttu on mõnikord sarnane leukoplakiaga. Seda arvestades suunatakse iga inimene, kellel on selle haiguse kahtlus, histoloogilistele ja muudele uuringutele, et õigeaegselt diagnoosida vähieelset või pahaloomulist seisundit.
Väärib märkimist, et söögitoru leukoplaakia on suuõõne leukoplaakiaga võrreldes äärmiselt haruldane patoloogia. Võib öelda, et neid kahte haigust diagnoositakse sageli kliiniliste ilmingute sarnasuse tõttu. Mõnes riigis asendatakse diagnoosi täpsemaks sõnastamiseks termin "söögitoru leukoplaakia" terminiga "söögitoru epidermoidne metaplaasia".
Põhjused söögitoru leukoplakia
Eksperdid ei ole veel kindlaks teinud söögitoru leukoplaakia tekke täpset etioloogiat. Siiski on juba võimalik kindlalt väita, et patoloogia tekib valdavalt väliste kahjustavate tegurite - eelkõige termilise, mehaanilise või keemilise ärrituse - mõjul. Haiguse riskid suurenevad märkimisväärselt mitme sellise teguri samaaegsel mõjul. Näiteks söögitoru ja suuõõne leukoplaakia esineb sageli "pahatahtlikel" suitsetajatel: nende limaskest puutub regulaarselt kokku nii nikotiinvaikude kui ka sigaretisuitsu termilise kui ka keemilise mõjuga. [ 2 ]
Kui me seda üksikasjalikumalt vaatleme, võivad söögitoru leukoplakia tekkeni viia järgmised põhjused:
- limaskestade mõjutavaid neurodüstroofseid häireid;
- naha ja limaskestade kroonilised põletikulised protsessid, seedesüsteem;
- geneetiline eelsoodumus (nn perekondlik düskeratoos);
- A-vitamiini hüpovitaminoos;
- limaskestade involutsioon;
- hormonaalsed häired, pikaajaline või raske hormonaalne tasakaalutus;
- suuõõne ja seedetrakti nakkuslikud kahjustused;
- kahjulikud tööalased mõjutused, sealhulgas kroonilised kutsehaigused;
- suitsetamine, alkoholi kuritarvitamine;
- liiga kuuma toidu söömine, vürtside ja vürtside liigne kasutamine;
- kuivtoidu süstemaatiline tarbimine, jämeda, kuiva toidu regulaarne tarbimine;
- hambahaigused, hambaimplantaatide olemasolu;
- hambaprobleemid või hammaste puudumine, mis takistab toidu korralikku närimist;
- patoloogiliselt nõrgenenud immuunsus.
Riskitegurid
Üle 30-aastaseid inimesi võib pidada söögitoru leukoplakia riskirühma kuuluvaks. Lapsepõlves esineb patoloogiat palju harvemini.
Eksperdid tuvastavad mitmeid tegureid, mis võivad selle häire esinemist soodustada:
- viirushaigused, viirusnakkuste (eriti herpesviiruse jne) kandjad;
- nakkus- ja põletikulised patoloogiad, eriti need, millel on pikk või krooniline kulg;
- regulaarsed mehaanilised, keemilised või termilised vigastused (sagedased korduvad gastroduodenoskoopia protseduurid, liiga jämeda kuiva toidu või kuuma toidu tarbimine, agressiivsete vedelike joomine – näiteks kange alkohol jne);
- süstemaatiline suitsetamine;
- oksendamise regulaarne esilekutsumine (näiteks söömishäirete korral);
- professionaalsed kahjulikud mõjud ja patoloogiad (keemiliste aurude, tolmu sissehingamine, töö hapete ja leelistega);
- vitamiinide imendumise häire, ebapiisav vitamiinide tarbimine organismis;
- immuunsüsteemi järsk või raske nõrgenemine (eriti HIV-i ja teiste immuunpuudulikkusega patsientidel);
- pärilik tegur (sarnase patoloogia esinemine lähedastel sugulastel).
Lisaks söögitoru leukoplaakia otsestele põhjustele toovad arstid esile riskitegurite erilist tähtsust, mis on seotud geneetilise eelsoodumuse, individuaalsete omaduste ja patsiendi elustiiliga. Nende tegurite õigeaegne korrigeerimine või kõrvaldamine võib olla tõhus samm selle patoloogia ennetamisel: süstemaatiline konsultatsioon terapeudi või gastroenteroloogiga aitab patsientidel mitte ainult oma tervise kohta rohkem teada saada, vaid ka patoloogiat võimalikult varakult avastada. Vajadusel määrab arst viivitamatult sobivad diagnostilised protseduurid ja viib läbi sihipärast ravi. [ 3 ]
Pathogenesis
Söögitoru leukoplaakia patoloogiliste fookuste teket mõjutavad mitmesugused etioloogilised tegurid, millel on negatiivne mõju limaskestadele ja kogu kehale. Haiguse patogeneetilist mehhanismi pole aga põhjalikult uuritud: interferoonide ja teiste immuunmediaatorite osalemine patogeneesis ei tõesta leukoplaakia arengu spetsiifilisust.
Arvatavasti on teatud ärritajate mõjul epiteeli koele spetsiifilise adhesioonvalgu ekspressioon häiritud. See viib epiteelirakkude suurenenud rakkudevahelise interaktsioonini, mis aktiveerib rakkude hüperdiferentseerumise protsesse.
Sellest järeldub, et toimub liigne keratiniseerumine, mis on füsioloogiliselt ebanormaalne, ning samal ajal suureneb rakkude „küpsus“ koos apoptoosi pärssimisega. Nende protsesside tulemusena ei kooru üksteisega „seotud“ keratiniseerunud „pikaealised“ rakud ning moodustuvad tihedad hüperkeratootilised kihid. [ 4 ]
Aja jooksul, mitmesuguste välismõjude tagajärjel, tekivad kudedes destruktiivsed muutused, mis viivad basaalkihi rakkude proliferatsiooni suurenemiseni. Tähelepanuväärne on see, et kõik ülaltoodud protsessid toimuvad ilma leukoplaakiale tüüpilise immuunreaktiivsuse aktiveerimiseta. Seda arvestades peaks patoloogia ravi põhinema rakkudevaheliste interaktsioonide normaliseerimisel.
Sümptomid söögitoru leukoplakia
Paljude patsientide puhul kaasneb söögitoru leukoplakiaga elukvaliteedi märkimisväärne langus ning haiguse pahaloomulisuse oht mõjutab negatiivselt patsientide üldist psühholoogilist seisundit.
Söögitoru leukoplaakia peamised tüübid on:
- söögitoru lame või lihtne leukoplakia;
- tüükakujuline haigus;
- erosiooni-haavandiline tüüp;
- pehme leukoplaakia.
Lihtne leukoplaakia on kõige levinum. Välise uuringu käigus ei ole tavaliselt võimalik patoloogilisi kõrvalekaldeid tuvastada. Lähedalasuvate lümfisõlmede suurenemist palpatsioonil ei täheldata. Neelu uurimisel pöörab arst tähelepanu limaskestale, mis peaks tavaliselt olema piisavalt niiske, läikiv ja kahvaturoosa. Kui söögitoru leukoplaakia levib neelu ja suuõõnde, tekivad piiratud heledad laigud, millel on selge konfiguratsioon, ilma punnideta (valkjas kile, mida ei saa eraldada). Sageli levivad keratoosivööndid kaugemale - põskede ja huulte sisepinnale. Tähtis: valkjat laiku ei saa eemaldada isegi jõuga.
Verrukoosset tüüpi söögitoru leukoplaakia võib areneda lihtsast (lamedast) patoloogiast. Patsiendid kurdavad rinnaku taga põletustunnet, pidevat ärritust või kuivust kurgus, ebamugavustunnet toidu neelamisel (eriti kuiva toidu söömisel). Valu ega muid sümptomeid ei tuvastata. Patsientide läbivaatuse käigus selgub halbade harjumuste olemasolu (suitsetamine, alkoholi kuritarvitamine), seedetrakti, endokriinsüsteemi või kardiovaskulaarsüsteemi kaasuvate haiguste esinemine.
Verrukoosne leukoplakia võib esineda kahes variandis:
- söögitoru naastuline leukoplakia (millega kaasneb valgete naastude sarnaste kahjustuste teke);
- söögitoru verrukoosne leukoplaakia (tihedad moodustised nagu tüükad).
Selliseid muutusi limaskestal on võimalik märgata ainult endoskoopia tegemisel või siis, kui protsess levib keele tagaküljele ja selle külgpindadele, suuõõnde, alveolaarprotsessile ja suulaele.
Naastuvariandis on patoloogilised fookused piiratud, ulatuvad veidi limaskesta pinnast kõrgemale ning neid iseloomustab ebakorrapärane konfiguratsioon ja selged kontuurid.
Tüügasvariandis ilmub limaskesta kohale tihe kühm, millele on võimatu volti moodustada. Kõrgenduse värvus varieerub valkjast kuni sügavkollaseni.
Erosiivset tüüpi söögitoru leukoplaakia iseloomustab erosioonidefektide ja pragude teke, mis on patoloogia lihtsate või tüükadeta variantide ravimata jätmise tagajärg. Ilmse koekahjustuse tõttu kogeb patsient valu, põletustunnet, pitsutust ja survet. Valu tekib pärast kokkupuudet absoluutselt iga ärritajaga - eriti söömise ja joomise ajal. Võimalik on haavade verejooks.
Esimesed söögitoru leukoplaakia tunnused ei ole kõigil inimestel ühesugused. Üsna sageli ilmneb probleem ilma ilmsete sümptomiteta, kuna see võib aastaid märkamatult eksisteerida.
Teistel juhtudel annab leukoplaakia endast märku teatud ebamugavustunnete kaudu – näiteks neelamisraskused, kurguvalu ja põletustunne rinnaku taga jne. Need nähud ilmnevad aga tavaliselt haiguse suhteliselt hilises staadiumis. [ 5 ]
Etapid
Söögitoru ja suuõõne leukoplakia staadiumid määratakse haiguse tüübi järgi:
- Esimeses etapis ilmuvad limaskestale heledad kiled, mida ei saa tampooniga eemaldada. Muud patoloogilised tunnused tavaliselt puuduvad. Ravi selles etapis on kõige tõhusam, kuna kahjustatud on ainult söögitoru submukoosne kiht.
- Teist etappi iseloomustab kõrgenenud kühmukeste ilmumine, mis võivad levida ja ühineda. Samal ajal võivad kahjustada saada ka lähimad lümfisõlmed.
- Kolmandas etapis tekivad kühmude piirkonnas mikrokahjustused pragude või erosioonide kujul. Lisaks ilmnevad valusad sümptomid, nagu valu, põletustunne, mida provotseerivad haavadesse sattuvad toidu- ja joogiosakesed. Pideva ebamugavuse taustal on häiritud patsiendi psühhoneuroloogiline seisund, esineb ärrituvust ja unetust. Võimalik on söögitoru valendiku märkimisväärne ahenemine.
Söögitoru leukoplaakia kliiniline pilt ühes või teises staadiumis võib avalduda nii terviklikult kui ka üksikult, kuna see sõltub paljudest teguritest: teiste patoloogiate olemasolust, patsiendi individuaalsetest omadustest, haigusprotsessi levimusest jne. Seetõttu, kui söömise ajal või pärast söömist tekib ebamugavustunne, on vajalik professionaalne konsultatsioon vastava profiiliga arstiga - eelkõige gastroenteroloogi või hambaarstiga.
Vormid
Maailma Terviseorganisatsiooni esitatud kaasaegne klassifikatsioon jagab leukoplaakia homogeenseks ja mittehomogeenseks vormiks. Mittehomogeenne vorm jaguneb samuti erütroplaakiaks, sõlmeliseks, täpiliseks ja tüükakujuliseks.
On teavet, et mõned mittehomogeense leukoplaakia juhtumid igal teisel juhul on epiteeli düsplaasia ja neil on suur pahaloomulisuse risk.
On veel üks klassifikatsioon, mis hõlmab sellist mõistet nagu "epiteliaalne eelvähiline seisund": see hõlmab erütroplaakiat ja leukoplaakiat. Selle histoloogilise jaotuse kohaselt jaguneb leukoplaakia fokaalseks epiteeli hüperplaasiaks ilma rakkude atüüpilisuse tunnusteta, samuti kergeks, mõõdukaks ja raskeks düsplaasiaks. Düsplaasiat omakorda iseloomustab lamerakuline intraepiteliaalne düsplaasia (sellel on kolm raskusastet).
Määratud klassifikatsiooni kasutatakse patomorfoloogiliseks kirjeldamiseks ja kliinilise diagnoosi täiendamiseks.
Tüsistused ja tagajärjed
Vajaliku ravi puudumisel või leukoplaakia ebaõige ravi korral patoloogiline protsess süveneb, tekib kudede tihenemine, mis võib hiljem provotseerida söögitoru ahenemist (püsiv valendiku stenoos). Tüüpilised seisundi halvenemise tunnused on:
- käheduse, vilistava hingamise ilmnemine;
- püsiv köha ilma nähtava põhjuseta;
- võõrkeha pidev tunne kurgus;
- valu, eriti toidu neelamisel.
Patsiendil hakkavad tekkima raskusi söömisega, ta kaotab kaalu, muutub ärrituvaks, uni on häiritud ja töövõime väheneb.
Kõige keerulisem ja ohtlikum söögitoru leukoplaakia tagajärg võib aga olla pahaloomulise etioloogiaga kasvajaprotsess. Kõige sagedamini tekib tüsistus tüükade ja erosiooni-haavandiliste haiguse vormide taustal. Eristatakse kahte söögitoruvähi vormi:
- lamerakk-kartsinoom, mis areneb söögitoru vooderdavatest epiteelirakkudest;
- adenokartsinoom, mis esineb söögitoru alumises osas.
Muud tüüpi pahaloomulised protsessid söögitorus on suhteliselt haruldased.
Kuid varases arengujärgus reageerib leukoplakia hästi ravile, mis viiakse läbi samaaegselt võimalike ärritavate tegurite, sealhulgas halbade harjumuste kõrvaldamisega.
Diagnostika söögitoru leukoplakia
Söögitoruhaiguste üldine diagnostika hõlmab tavaliselt järgmist:
- anamneesi kogumine;
- visuaalne kontroll (kontroll);
- ösofagoskoopia;
- elektrokardiograafia (valu rinnus diferentsiaaldiagnoosiks);
- Söögitoru röntgenülevaade;
- ösofagomanomeetria.
Testide hulka kuuluvad üldised vere- ja uriinianalüüsid. Pahaloomulise degeneratsiooni kahtluse korral võidakse teha vereanalüüs kasvaja markerite – ainete, mida moodustavad kasvajarakud ja mis erituvad bioloogilistesse vedelikesse – suhtes. Kasvaja markereid leidub kõige sagedamini onkoloogiliste patoloogiatega patsientide veres. [ 6 ]
Instrumentaalne diagnostika on alati efektiivne, kui seda kasutatakse koos teiste diagnostiliste meetoditega. Peamine protseduur on söögitoru endoskoopiline uuring: selle õõnsusse sisestatakse pehme endoskoop, mille abil tehakse kogu limaskesta täielik uurimine ja vajadusel võetakse isegi biopsia - koetükk histoloogiliseks analüüsiks.
Endoskoopiline pilt sõltub söögitoru leukoplakia tüübist:
- Lameda vormi korral täheldatakse epiteelirakkudes akantoosi koos proliferatiivsete muutustega basaal- ja ogakihis, samuti düsplaasiat koos parakeratoosi domineerimisega. Väliselt avaldub see piiratud valkjate laikude moodustumisena, mis näevad välja nagu liimitud kiled.
- Tüügasvormi puhul, erinevalt lamedast vormist, domineerib hüperkeratoos. Täheldatakse oga- ja basaalkihi tüüpilist rakkude suurenemist kerge atüüpia ja polümorfismi taustal. Alusstruktuurides laieneb kapillaaride võrgustik, esineb fokaalse lümfoidse infiltratsiooni märke väheste eosinofiilide ja plasmarakkude juuresolekul. Limaskestale leidub erineva kuju ja suurusega, kompakteeritud, heleda värvusega (naastude või tüügaskasvude kujul) kõrgendeid.
- Erosiooni-haavandilise vormi korral avastatakse kõik kroonilise põletikulise protsessi tunnused koos histiotsütaarse-lümfoidse infiltraadi tekkega. Defektse epiteeli kihis tekib intensiivne hüperkeratoos, tekib basaalkihi düsplaasia ja ilmuvad haavandunud kolded. Aluskude on vastuvõtlik rakkude infiltratsioonile. Endoskoopiline uuring näitab erosioone ja/või pragusid, mõnikord veritsemist. Erosioonikolded võivad olla läbimõõduga ühest millimeetrist kuni kahe sentimeetrini. [ 7 ], [ 8 ]
Spetsialistid peavad hüperplastilisi, parakeratootilisi, hüperkeratootilisi muutusi, mitooside arvu suurenemist, basaalpolaarsuse häireid, tuumapolümorfismi, rakulist keratiniseerumist, hüperkromaatilisust ja muid märke vähieelseteks seisunditeks. Täheldatakse triaadi valet suhet, sealhulgas proliferatiivset aktiivsust, rakkude diferentseerumist ja biokeemilisi anaplaasia protsesse. [ 9 ]
Diferentseeritud diagnoos
Lameda leukoplaakia puhul on vaja eristada tüüpilist lameda sambliku kulgu, mille puhul leitakse iseloomulik morfoloogiline struktuur, hulknurksete papulite sümmeetriline ühendamine. Lameda sambliku patoloogiliste elementide domineeriv lokaliseerimine on retromolaarne tsoon ja punane häbememokkade äär.
Tüüpiline leukoplakia tüüp erineb piiratud hüperkeratoosist, mille puhul moodustub tasane ala, mis on vooderdatud tihedate soomustega ja ümbritsetud õhukese heleda kõrgendikuga.
Verrukoosset tüüpi leukoplaakia eristatakse kandidoosist. Seda haigust iseloomustab valkjas-hallide kilede ilmumine, mis on tihedalt limaskestal "istuvad". Kile jõuga eemaldamisel ilmneb eredalt veritsev haavandi pind. Täiendavaks diagnostikaks tehakse tsütoloogiline analüüs.
Leukoplakia erosiooni-haavandiline tüüp vajab eristamist sarnasest sambliku planusest, mille puhul patoloogiliste kahjustuste servades ilmuvad väikesed sõlmed (need võivad esineda ka nahal).
Lisaks tuleks haigust eristada sekundaarse süüfilise ilmingutest, limaskesta kroonilisest mehaanilisest kahjustusest ja refluksösofagiidist, söögitoru keemilistest ja termilistest põletustest. Nende patoloogiate tuvastamiseks on oluline arvestada kahjustuste konfiguratsiooni, nende kõrgust limaskesta pinnast, läike olemasolu, osakeste eraldumist kraapimisel ja taustamuutuste olemasolu.
Diagnoosi ei ole alati võimalik panna välise läbivaatuse ja patsiendi anamneesi kogumise põhjal. Ei tohiks unustada ka sellist patoloogia varianti nagu söögitoru idiopaatiline leukoplaakia, mis areneb ilma nähtava põhjuseta. Sellisel juhul on diferentsiaaldiagnostika eriti oluline.
Mitte kõik spetsialistid ei märgi vajadust eraldada selliseid mõisteid nagu söögitoru ja suu leukoplaakia: paljuski on need terminid kopeeritud. Ja histoloogilises dekodeerimises võib selline teavitusmärk nagu "söögitoru leukoplaakia" täielikult puududa: raviarstil on palju olulisem teada histoloogiliste protsesside olemust - st mille tulemusena tekkisid tihenduskolded - atroofia, turse, infiltratsiooni, keskmise epiteeli piirkonna akantoosi, söögitoru lameepiteeli pindmiste piirkondade hüperkeratoosi tagajärjel. Samuti on vajalik teave atüüpiliste rakkude ja düsplaasia olemasolu kohta. Selleks on vaja patsientide uurimisel rakendada laiendatud lähenemisviisi.
Kellega ühendust võtta?
Ravi söögitoru leukoplakia
Söögitoru leukoplaakiat ravitakse kõige tõhusamalt kirurgilise sekkumisega, kasutades vedelat lämmastikku, laserit või elektrilist koagulaatorit. Krüokirurgiat peetakse kõige optimaalsemaks meetodiks, kuna sellel on minimaalne patoloogia kordumise oht.
Ravi ajal on vaja kasutada integreeritud taktikat. Lisaks patoloogiliste fookuste põletamisele on vaja läbida antibiootikumravi kuur ja järgida piisavalt pikka aega ranget dieeti, välistades täielikult alkohoolsed joogid, raskesti seeditavad, vürtsikad ja hapud toidud.
Üldiselt on söögitoru leukoplakia ravimeetodid lokaalsed ja üldised.
Tõhusa lokaalse toime eelduseks on kahjustava teguri neutraliseerimine. Näiteks peab patsient lõpetama suitsetamise ja alkoholi tarvitamise. Kui seda ei tehta, siis haigus mitte ainult ei progresseeru, vaid suureneb oluliselt ka pahaloomulise kasvaja risk. Muud olulised punktid hõlmavad kõigi suuhügieeni eeskirjade järgimist, täiendavaid desinfitseerimismeetmeid, ravimite kasutamist ja vajadusel kirurgi abi.
Spetsialistid praktiseerivad söögitoru leukoplaakia kahjustatud piirkondadele erinevaid terapeutilise mõju meetodeid. Kõige levinumaks ja kättesaadavamaks vahendiks peetakse A-vitamiini õlilahuse aplikaatoriga pealekandmist patoloogia fookustele, samuti kombineeritud ravimi Aevit (A- ja E-vitamiinide kombinatsioon) sisemist kasutamist.
Radikaalne ravi on ette nähtud, kui söögitoru leukoplaakia on jõudnud kriitilisse staadiumisse või juhtudel, kui ravimite kasutamisel ei ole vajalikku terapeutilist toimet. [ 10 ]
Kirurgiline ravi hõlmab kahjustatud piirkondade eemaldamist skalpelli, laserkiire (CO2 või heelium-neoon), elektrokoagulaatori või krüodestruktori abil. Kasutada võib mitmeid kokkupuutemeetodeid. Sellisel ravil on aga oma puudused: tekivad armide muutused, koed deformeeruvad, söögitoru funktsionaalne võimekus on häiritud. Kudede taastumine on tavaliselt pikk, epiteeliseerumise keskmine periood on umbes 2 kuud. Opereeritud piirkondades tekib seroosne turse, moodustub märg kärn ning rakkude aktiivsus, valkude ja süsivesikute ainevahetusprotsessid aeglustuvad. Kõik see mõjutab otseselt regeneratsiooniperioodi kestust. Teine oluline punkt: isegi kirurgiline sekkumine ei taga ägenemiste puudumist ega vähenda pahaloomulise kasvaja tekke tõenäosust. [ 11 ]
Kasutatakse ka teisi radikaalseid tehnikaid, eelkõige madalsageduslikku ultraheli, fotodünaamilist ravi, mis põhineb muudetud kudede selektiivsel hävitamisel valgustundlike elementide stimuleerimise abil.
Tuleb arvestada, et kirurgilise ravi võimalused on piiratud: esiteks viitab see söögitoru ligipääsu iseärasustele, sekkumise traumale jne. [ 12 ]
Söögitoru leukoplaakia ravimitega ravimine
Sisemiseks kasutamiseks on ette nähtud retinool, tokoferool õlilahuste kujul ja B-rühma vitamiinid (eriti riboflaviin, 0,25 g kaks korda päevas kuu jooksul).
Võimalik on kasutada üldtoonikume, biogeenseid stimulante ja keratoplastilisi aineid.
Aevit |
Võtke pikka aega, umbes 1,5 kuud, 1 kapsel päevas. Korrake ravikuuri - 3 kuu pärast. Võimalikud kõrvaltoimed: väsimus, unehäired, isutus. |
Plasmooli |
Manustage subkutaanselt 1 ml päevas või ülepäeviti. Üks ravikuur nõuab 10 süsti. Mõnedel patsientidel võivad tekkida ravimi suhtes ülitundlikkusreaktsioonid (sügelus, lööve, kehatemperatuuri tõus). |
Longidaza |
Manustatakse subkutaanselt või intramuskulaarselt koguses 3000 RÜ. Ravikuuri jooksul tehakse viis kuni 25 süsti. Süstide vaheline intervall on 3–10 päeva. Korduv ravikuuri on võimalik 2–3 kuu pärast. Võimalikud kõrvaltoimed: valu süstepiirkonnas, kerge nahapunetus. |
Lavomax (Tiloron) |
Esimesed kaks päeva võetakse 125 mg üks kord päevas ja seejärel 125 mg ülepäeviti. Ravimil on immunomoduleeriv ja viirusevastane toime. Mõnedel patsientidel võib tekkida allergia ravimi komponentide suhtes. |
Solkoserüül |
Kasutatakse intravenoossete infusioonide jaoks naatriumkloriidi lahusega või 5% glükoosiga. Annuse ja manustamise sageduse määrab raviarst. Kõrvaltoimed on äärmiselt haruldased, süstekohas on võimalik kerge valu. |
Ravi mahu määrab raviarst, olenevalt söögitoru leukoplaakia vormist, kahjustuste suurusest ja haigusprotsessi arengu kiirusest. A-vitamiini võetakse suu kaudu retinoolatsetaadi 3,4% õlilahuse või 5,5% retinoolpalmitaadi kujul, 10 tilka kolm korda päevas 6-8 nädala jooksul. Ravikuuri korratakse iga 4-6 kuu järel.
Füsioteraapia
Füsioterapeutiliste meetodite hulka kuulub söögitoru leukoplaakia tsoonide elimineerimine diatermokoagulatsiooni või krüodestruktsiooni abil. Diatermokoagulatsiooni tehakse perioodiliselt, kuni hüperkeratoosi tsoonid on täielikult koaguleerunud. Paranemisprotsess kestab 1-1,5 nädalat.
Krüodestruktsiooni kasutatakse praegu aktiivselt vähieelsete seisundite keerulises ravis. Protseduuril praktiliselt puuduvad vastunäidustused, seda saab määrata ka patsientidele, kes kannatavad keeruliste süsteemsete patoloogiate all. Krüodestruktsiooni ajal saab kontaktkülmutamist kasutada kirurgiliselt raskesti ligipääsetavates piirkondades. Temperatuuri kokkupuute indikaatorid on 160–190 °C, kestus 1–1,5 minutit. Sulamisperiood on umbes kolm minutit, paranemisperiood on kuni 10 päeva.
Söögitoru leukoplaakiaga patsientide fotodünaamiline ravi peetakse üheks kõige arenenumaks meetodiks. See hõlmab fotosensibilisaatorite pealekandmist patoloogiliselt muutunud piirkondadele. Teatud pikkusega (vastavalt värvaine neeldumispiirile) valguse mõjul toimub energia molekulaarne kontsentreerumine. Vabanemisel mõjutab see molekulaarse hapniku üleminekut väliskeskkonnast aktiivseteks ebastabiilseteks vormideks - eelkõige singletseks hapnikuks, mis on võimeline hävitama mikroobirakke. See on suhteliselt uus füsioterapeutiline tehnika, mis pole veel kõigis meditsiiniasutustes saadaval.
Taimne ravi
Traditsioonilised söögitoru leukoplaakia ravimeetodid ei ole alati sobivad ja tõhusad. Nende kasutamine on lubatud alles pärast raviarsti heakskiitu. Fakt on see, et ravimtaimede enneaegne ja vale kasutamine võib halvendada patoloogilise protsessi kulgu, süvendada olemasolevaid seedetrakti probleeme ja põhjustada tüsistuste teket.
Samal ajal kasutatakse söögitoru leukoplakia korral kõige edukamalt järgmisi rahvapäraseid retsepte:
- Tsuga. [ 13 ] Taime õisikud purustatakse, valatakse lõdvalt pooleliitrisesse purki ääreni, täidetakse viinaga ja suletakse kaanega. Hoida külmkapis kolm nädalat. Seejärel tinktuura filtreeritakse ja võetakse järgmise skeemi järgi: esimesel päeval võetakse 2 tilka tinktuuri 150 ml vee kohta, seejärel suurendatakse toote annust iga päev ühe tilga võrra, viies selle 40 tilgani annuse kohta. Pärast seda vähendatakse toote kogust uuesti algsele 2 tilgale.
- Männiokaste leotis. Koguge värsked männiokkad, pange need termosesse ja valage peale keeva vett (130 g okkaid 500 ml keeva vee kohta). Laske 8 tundi tõmmata (optimaalselt jätke üleöö). Seejärel filtreerige ravim ja hakake seda võtma, juues paar lonksu päeva jooksul mitmes järjekorras. Soovitav on valmistada värske leotis iga päev.
- Porgandi- ja peedimahl. Valmista ja joo värskelt pressitud porgandi- ja peedimahla iga päev (umbes 50:50) tühja kõhuga tund enne sööki, 150 ml.
Traditsioonilist meditsiini on kõige parem kasutada traditsiooniliste ravimeetodite täiendusena. Te ei tohiks loota ainult traditsioonilistele retseptidele, eriti kui tegemist on söögitoru leukoplaakia kaugelearenenud staadiumitega.
Ärahoidmine
Söögitoru leukoplaakia ennetamine hõlmab suitsetamisest loobumist, alkoholi tarvitamist, vürtsika ja hapu toidu piiramist toidus, suuõõne puhastamiseks hügieeniliste protseduuride regulaarset läbiviimist ja seedetrakti patoloogiate õigeaegset ravi. Loetletud meetmete komplekti täiendab A-vitamiini või muude vitamiinipreparaatide õlilahuse pikaajaline kasutamine:
- Aevit on A- ja E-vitamiinide õlilahuste kompleks;
- Asepta on vitamiinide, korallkaltsiumi, koensüüm Q10 ja taimeekstraktide kompleksne kombinatsioon.
Ravimtaimede ekstraktid ja loodusliku päritoluga eeterlikud õlid avaldavad positiivset mõju suuõõne ja kogu keha seisundile. Soovitatav on kasutada kvaliteetseid antibakteriaalse toimega hambapastasid, mis kaitsevad limaskesta patogeensete bakterite eest ega avalda negatiivset mõju kasulikule mikrofloorale.
Kasulik on regulaarselt suud loputada ja juua kummeli, salvei, saialille ja teiste põletikuvastaste ja taastavate omadustega taimedel põhinevaid taimeteed.
Astelpaju ekstrakti ja geraaniumi eeterlikku õli peetakse suurepärasteks ennetusmeetmeteks. Need tooted aitavad säilitada söögitoru limaskesta normaalset seisundit ja neil on ka üsna tugevad antiseptilised omadused.
Prognoos
Söögitoru leukoplaakia ravi viiakse läbi erinevate meetodite abil. Kergetel juhtudel võib kasutada konservatiivset ravi, mis põhineb rasvlahustuvate vitamiinide (eriti A-vitamiini) võtmisel ja organismi loomuliku kaitse tugevdamisel. Patoloogia kulg ise on iga patsiendi jaoks ettearvamatu ja individuaalne: mõned patsiendid elavad haiguse algstaadiumiga kuni elu lõpuni, ilma ebamugavustunde või seisundi halvenemise üle kurtmata. Teistel patsientidel võib lamerakk-kartsinoom areneda aasta jooksul.
Kui on kahtlus, et konservatiivne ravi ei ole efektiivne, määrab arst kirurgilise sekkumise patoloogiliste fookuste eemaldamise ja nende põhjaliku histoloogilise uuringuga.
Ilma ravita suureneb pahaloomulise patoloogia tekkerisk märkimisväärselt. Seetõttu liigitatakse söögitoru leukoplaakia vähieelseks seisundiks. Selles mõttes on eriti ohtlik haavandiline ja tüükakujuline leukoplaakia, samuti patoloogia levik keele piirkonda.

