Artikli meditsiiniline ekspert
Uued väljaanded
Emakakaela düsplaasia
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
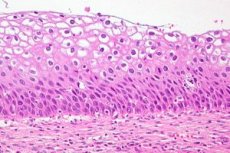
Emakakaela düsplaasia on emakakaela limaskesta üksikute sektorite rakkude arvu ja morfoloogilise struktuuri selge muutus. Seda epiteeli seisundit peetakse ohtlikuks onkoloogilise protsessi tekke kõrge riski tõttu, kuid õigeaegse diagnoosimise ja ravi korral on patoloogia pöörduv. Emakakaelavähk on naiste seas kolmandal kohal kõige levinumate haiguste seas. WHO kogutud statistika kohaselt diagnoositakse emakakaela düsplaasiat kui vähieelset patoloogiat igal aastal enam kui 40 miljonil õrnema soo esindajal. Kaasaegses günekoloogilises praktikas asendatakse emakakaela düsplaasia diagnoosina definitsiooniga - CIN (emakakaela intraepiteliaalne neoplasia) ehk emakakaela intraepiteliaalne neoplasia.
 [ 1 ]
[ 1 ]
Põhjused emakakaela düsplaasia
WHO viimaste andmete kohaselt on 90% emakakaela düsplaasia põhjustest seotud viirusinfektsiooniga. Kõige sagedamini on see HPV – inimese papilloomiviirus, mille DNA-d tuvastatakse peaaegu igas uuringus, olenemata emakakaela düsplaasia raskusastmest. Etioloogiliselt võivad CIN-i aga provotseerida ka muud tegurid, sealhulgas järgmised haigused, seisundid ja asjaolud:
- Inimese papilloomiviirus (HPV)
- HSV-2 (HSV2) - herpes simplex viirus, tüüp 2
- Tsütomegaloviirus (CMV) - tsütomegaloviirus
- Gardinella, anaeroobne bakteriaalne infektsioon (Gardnerella vaginalis)
- Vaginaalne kandidoos (Candida spp)
- Urogenitaalne infektsioon - mükoplasmoos (Mycoplasma hominis)
- Klamüüdia (Chlamydia trachomatis)
- Hormonaalsete rasestumisvastaste vahendite pikaajaline kasutamine
- Valimatud seksuaalsuhted, seksuaalpartnerite valimatu valik
- Seksuaalse tegevuse alustamine enne piisava seksuaalse küpsuse saavutamist (12–14 aastat)
- Geneetilise onkofaktori ajalugu
- Immuunpuudulikkus, sealhulgas HIV
- Keemiaravi
- Alatoitumuse, mikroelementide ja oluliste vitamiinide puudusega seotud seedetrakti patoloogiad
- Sagedased sünnitused või vastupidi, abordid
- Ebatervislikud harjumused - suitsetamine, alkoholisõltuvus
- Antisotsiaalne eluviis, ebapiisav elementaarne hügieen
Tuleb märkida, et emakakaela düsplaasiat seostatakse kõige sagedamini sugulisel teel levivate haigustega - sugulisel teel levivate haigustega, mille hulgas on juhtival kohal inimese papilloomiviirus - papilloomiviirus. See on naistel esinevate eelvähihaiguste kõige levinum põhjus, seega tasub seda üksikasjalikumalt kaaluda.
HPV jaguneb järgmistesse kategooriatesse vastavalt vähiriski astmele:
- Teravatipulised kondüloomid, tüükad, mitteonkogeensed
- Madal onkogeenne risk (onkogeenne serotüüp 14 liik)
- Suur risk vähi tekkeks
Selliste etioloogiliste tegurite oht seisneb haiguse asümptomaatilises progresseerumises. Ilma regulaarsete günekoloogiliste uuringuteta on areneva patoloogia algust peaaegu võimatu märgata. Nakatumise algusest kuni ilmse onkoloogilise protsessi staadiumini võib kuluda üle 10 aasta. Nakatumine ohustab paljusid naisi, kuid kõige vastuvõtlikumad on riskirühma kuuluvad naised. Need on daamid, kes elavad seksuaalses mõttes vaba eluviisi, samuti need, kes ei kasuta seksuaalpartnerite vahetamisel rasestumisvastaseid vahendeid. Lisaks on HPV-ga nakatumise oht naistel, kes on urogenitaalsüsteemi põletikuliste protsesside suhtes hoolimatud. Väike protsent nakatumisest tekib emakakaela traumaatiliste vigastuste korral raseduse katkestamise ajal.
Ameerika günekoloog Polikar esitas huvitava versiooni emakakaela düsplaasia arengut soodustavatest põhjustest. "Umbrohuteooria" selgitab CIN-i järgmiselt:
- Emakakaela epiteelkiht on omamoodi muld
- Viirused ja bakterid võivad sattuda "pinnasesse", põhjustades muutusi kudede rakkudes
- Selleks, et "seemned" hakkaksid kasvama ja patoloogiat esile kutsuma, vajavad nad teatud tingimusi
- "Seemnete" patoloogilise kasvu tingimused on kuumus, niiske keskkond, muld, valgus
- Patoloogia kasvu arengut soodustavad järgmised tegurid:
- immuunpuudulikkus
- vitamiinipuudus ja mikrotoitainete puudus
- hügieenieeskirjade mittetäitmine
- halvad harjumused
- geneetiline tegur
California Ülikooli arsti hüpoteesi ei ole veel ümber lükatud, kuid seda ei aktsepteerita ka aksioomina, kuid kliinilised vaatlused viitavad "umbrohuteooria" teatud usaldusväärsusele. Naisi, kellel diagnoositi emakakaela düsplaasia, raviti arsti kliinikus. 45%-l neist paranesid pärast suitsetamisest loobumist, normaalse vitamiinirikka toitumise ja immunomodulaatorite saamist PAP-testi ja histoloogilise kraapimise tulemused. 25% patsientidest paranesid HPV-st täielikult aasta pärast.
Pathogenesis
Emakakaela düsplaasia on patogeneetiliselt kõige sagedamini seotud inimese papilloomiviiruse (HPV) nakkusega. Günekoloogiliste onkoloogide praktikas on tavaks arvestada kahte tüüpi viirusnakkuse arenguga:
- Esimene etapp – papilloomiviiruse DNA on juba rakus, kuid ei tungi selle kromosoomi (episomaalne seisund). Seda tüüpi infektsiooni peetakse pöörduvaks ja ravi seisukohast kergesti ravitavaks.
- Teine etapp, kui papilloomiviiruse DNA on juba raku genoomis. Seda nakkusvarianti võib nimetada esimeseks sammuks rakkude patoloogilise transformatsiooni suunas. Samal ajal indutseeritakse spetsiifilise östrogeeni (16α-ONE1) sünd, millel on agressiivne arenguvorm ja kantserogeenne toime. Need on ideaalsed tingimused kasvajaprotsessi tekkeks.
Üldiselt on emakakaela düsplaasia patogenees seotud koe rakulise struktuuri muutumisega. Emakakaela epiteelkoel on teatud omadused:
- Struktuur (4 kihti)
- Rakutuumade suuruse standardid
- Mobiilsideühenduse režiim
Samuti võib epiteelkoel olla erinev struktuur, olenevalt selle asukohast. Endotserviks asub emaka sees, see on näärmekude (üherealine silindriline epiteel). Epiteeli välimine kiht (tupe) on lame epiteel paljude kihtidega (SPE). Mitmekihilise epiteeli kihid jagunevad järgmisteks tüüpideks:
- Esialgsed, germinaalsed (basaalsed madala diferentseerumisastmega rakud)
- Kiht, mis on võimeline aktiivselt jagunema ja paljunema, on parabasaalne kiht.
- Vahepealne, okastega kaetud kiht diferentseerunud rakkudest, millel on selgelt väljendunud tsütoplasma. See on epiteeli kaitsekiht.
- Pindmine kiht, mis võib maha kooruda, on pealiskaudne. See kiht on altid keratiniseerumisele.
Patogeneetiliselt on emakakaela düsplaasia kõige sagedamini seotud basaal- ja parabasaalkihtide struktuuri häirega (hüperplaasia). Muutused mõjutavad järgmisi protsesse:
- Tuumade jagunemine, nende suurused ja kontuurid on häiritud
- Rakud on halvasti diferentseerunud.
- Epiteeli normaalne kihistumine on häiritud.
Patoloogia võib aastate jooksul areneda, kuni basaalmembraani terviklikkus on kahjustatud, mis omakorda viib emakakaelavähi (invasiivse vormi) tekkeni.
Praegu on tänu regulaarsetele sõeluuringutele (günekoloogilistele uuringutele) enamikul naistel võimalus peatada atüüpiliste rakkude areng varajases staadiumis. Kerget ja mõõdukat emakakaela düsplaasiat ravitakse edukalt ja see ei ole eluohtlik haigus. Raske düsplaasia on kõige sagedamini seotud riskirühma kuuluvate patsientide keeldumisega ennetava läbivaatuse ja piisava ravi reeglite järgimisest.
Sümptomid emakakaela düsplaasia
CIN-i sümptomeid iseloomustab nende "salajanemine". Emakakaela düsplaasia on ohtlik, kuna see tekib ilma ilmsete, märgatavate kliiniliste ilminguteta. Ilma uuringuta on kliinilist pilti õigeaegselt peaaegu võimatu näha, eriti haiguse algstaadiumis. Patoloogia areneb absoluutselt asümptomaatiliselt 10-15% naistest, ülejäänud patsientide kategoorias on võimalus protsess peatada tänu raviarsti regulaarsetele uuringutele.
Tuleb märkida, et CIN esineb harva iseseisva haigusena; sellega kaasnevad tavaliselt bakteriaalsed ja viirusnakkused:
- HPV
- Kolpiit
- Klamüüdia
- Herpesinfektsioon
- Emakakaelapõletik
- Leukoplaakia
- Adnexiit
- Kandidoos
Emakakaela düsplaasia sümptomid ei pruugi olla CIN-protsessi enda tegelikud põhjused; nähud on tavaliselt põhjustatud kaasuvatest haigustest ja võivad olla järgmised:
- Sügelus tupes
- Põletustunne
- Tervislikule seisundile mittetüüpiline eritis, sealhulgas veri
- Valu vahekorra ajal
- Tõmbava valu alakõhus
- Nähtavad kondüloomid, papilloomid
Emakakaela düsplaasia ei ole onkoloogiline haigus, kuid latentse kliinilise pildi tõttu peetakse seda üsna ohtlikuks, progresseerumisele kalduvaks ja raskel kujul võib see viia emakakaelavähi tekkeni. Seetõttu peetakse peamiseks viisiks emakakaela epiteeli katte asümptomaatiliste muutuste õigeaegseks avastamiseks uurimist ja diagnoosimist.

Esimesed märgid
CIN-i varjatud kulg on iseloomulik kliiniline pilt igat tüüpi emakakaela düsplaasia puhul.
Esimesed haiguse avaldumise tunnused on kõige tõenäolisemalt seotud seotud patoloogiate tunnuste või esialgu provotseerivate tegurite olemasoluga.
Kõige sagedamini on emakakaela düsplaasia etioloogiliselt põhjustatud HPV-nakkusest.
Statistika kohaselt on iga üheksas planeedi elanik ühe sajast inimese papilloomiviiruse sordist kandja. Paljud HPV tüübid kaovad immuunsüsteemi aktiivsuse tõttu iseenesest, mõned neist on altid korduma ja võivad avalduda järgmiselt:
- Tüükad suguelundite piirkonnas (need avastatakse günekoloogilise läbivaatuse käigus)
- Teravatipulised kondüloomid on nähtavad sakiliste servadega moodustised tupes ja päraku piirkonnas. Sisemised kondüloomid on nähtavad ainult arsti kabinetis läbivaatuse ajal.
- Aeg-ajalt kerge veritsus pärast vahekorda, eriti menstruaaltsükli keskel
- Ebatavalise värvuse, lõhna ja konsistentsiga voolus
- Ebaregulaarne igakuine tsükkel
Esimesed märgid võivad puududa, kõik sõltub HPV tüübist ja immuunsüsteemi kaitsvatest omadustest. See on tõsine oht, kuna emakakaela düsplaasia võib varjatud protsessina kulgeda aastaid. CIN-i kui riskiteguri kustutatud kliinikut saab ennetada ainult uuringute ja sõeluuringute abil. Arstid soovitavad kõigil naistel pärast 18. eluaastat külastada günekoloogi ja läbida diagnostika - nii kliinilised kui ka instrumentaalsed ja laboratoorsed.
 [ 15 ]
[ 15 ]
Emakakaela düsplaasia korral väljaheide
Emakakaela düsplaasiale viitavaid eritisi avastatakse kõige sagedamini günekoloogilisel toolil läbivaatuse ajal või tsütoloogiliseks materjali võtmisel. Emakakaelakanalist võib erituda teatud kogus lima. Selle omadusi ja tunnuseid ei määra mitte emakakaela kartsinoom ise, vaid pigem kaasnevad infektsioonid, enamasti bakteriaalsed või viiruslikud. Samuti võivad emakakaela düsplaasiaga eritised olla seotud erosiooniprotsessidega. Veidi lähemalt eritise spetsiifiliste tunnuste kohta:
- Rohke, valge ja paks eritis helveste kujul ja iseloomuliku lõhnaga. Need on kolpiidi tunnused, mis võivad kaasneda emakakaela düsplaasiaga.
- Vähene vere või mädaga segatud eritis võib olla märk erosiooniprotsessidest, eriti kui need ilmnevad pärast seksuaalvahekorda.
- Sügeluse, valu ja põletustundega kaasnev eritis on märk viirus- või bakteriaalsest infektsioonist, mis on enamasti seotud sugulisel teel levivate haigustega (STL).
- Tsükli teises pooles suurenenud voolus koos ägeda sügeluse ja põletustundega on genitaalherpese sümptom. See omakorda on tegur, mis provotseerib emakakaela düsplaasiat.
- Verine eritis, olgu see siis tugev või napp, on ohtlik märk. Kolmanda staadiumi CIN-i iseloomustab mitte niivõrd valu, kuivõrd tupest erituva vedeliku omadused.
Eraldi vooluse põhjuse väljaselgitamiseks ei piisa igal juhul ühest uuringust, on vaja bakterioloogilist külvi, tsütoloogiat ja muid laboratoorseid uuringuid. Kui läbite kõik diagnostika etapid õigeaegselt, saab protsessi algstaadiumis peatada ja vältida patoloogiliste transformatsioonide teket emakakaela epiteeli rakkudes.
Valu emakakaela düsplaasia korral
Emakakaela intraepiteliaalse neoplaasia valu on ähvardav sümptom, mis võib tähendada, et emakakaela düsplaasia on juba progresseerunud III staadiumisse. Kahe esimese staadiumi CIN-i peetakse tausthaiguseks ja see ei ole seotud onkoloogiliste protsessidega. Reeglina tekib düsplaasia ilma märgatavate kliiniliste tunnusteta, võivad esineda väiksemad sümptomid (eritis, sügelus), mis on iseloomulikud kaasuvatele haigustele.
Millistel juhtudel võib valu esineda emakakaela düsplaasia korral?
- Kõik vaagnaelunditega seotud põletikulised protsessid - PID:
- Äge endometriit - valuga kaasneb palavik ja külmavärinad
- Ooforiit, ühepoolne või kahepoolne, on sageli nakkusliku päritoluga( mükoos, kandidoos, kõik, mis on seotud sugulisel teel levivate haigustega).Munasarjade põletik põhjustab valu alakõhus, sageli koos eritisega.
- Ägeda faasi endometriit - valu alakõhus
- Müometriit - valu, puhitus, palavik
- Salpingiit avaldub menstruaaltsükli lõpus valulike sümptomitega
- Adnexiit protsessi subakuutses või ägedas kulgemises kaasneb tugeva valuga
PID - vaagnaelunditega seotud põletikud on etioloogiliselt põhjustatud infektsioonidest, viirustest ja bakteriaalsetest kahjustustest. Just seda "alust" peetakse soodsaks emakakaela düsplaasia tekkeks kaugelearenenud haiguse tagajärjel.
- Emakakaela düsplaasia, mis progresseerub III staadiumisse, kui kaks kolmandikku epiteelikihtidest on altid muutustele. Valusümptom kestab üsna pikka aega, on tõmbava iseloomuga, sageli kaasneb eritis (veri, lõhn, ebatüüpiline konsistents). Valu võib ilmneda ka ilma stressitegurita, puhkeolekus ja on harva lõikav või äge. Sellistel juhtudel pannakse esialgne diagnoos - emakakaelavähk, mis vajab täpsustamist (protsessi lokaliseerimine, kahjustuse aste).
Kõige sagedamini on CIN-i valu düsplaasiat provotseerivate tegurite kliiniline ilming. Nende hulka kuuluvad eelkõige viirusnakkused (HPV) ja peaaegu kõik sugulisel teel levivad haigused (STL-id).
Kus see haiget tekitab?
Etapid
Kaasaegsed praktikud kasutavad WHO väljatöötatud uut klassifikatsiooni. Emakakaela düsplaasia defineeritakse kui kolme astme CIN-i, olenevalt protsessi raskusastmest:
- Muutused rakustruktuuris on väikesed. See on madala astme düsplaasia ehk CIN I. Diagnoosi tuleb selgitada laborikatsete ja sõeluuringuga.
- Epiteeli rakuline struktuur allub tugevale transformatsioonile. See on mõõduka raskusega emakakaela düsplaasia ehk CIN II.
- CIN III tüüpiliseks pildiks on nähtavad patoloogilised muutused kahes kolmandikus epiteelikihtidest. Rakkude morfoloogia ja funktsioonid on selgelt häiritud, diagnoositakse see staadium raskena (raske CIN). See ei pruugi veel olla vähk, kuid diagnoos defineeritakse kui piir kartsinoomi in situ ja kaugelearenenud onkoloogia vormi vahel.
Emakakaela düsplaasiat ei tohiks segi ajada teise nosoloogiaga - erosiooniga. RHK 10 klassifikatsiooni kohaselt on erosioon epiteeli katte defekt, mis on liigitatud XIV klassi koodi N 86 alla. "Emakakaela düsplaasia" terminoloogiline definitsioon võeti vastu 1953. aastal ja seejärel kiideti see termin heaks 1965. aastal toimunud esimesel eksfoliatiivse tsütoloogia kongressil. Kümme aastat hiljem, 1975. aastal, toimus järjekordne rahvusvaheline foorum (II kongress emakakaela haiguste patoloogiliste muutuste kohta).
Emakakaela düsplaasiat otsustati nimetada emakakaela intraepiteliaalseks neoplaasiaks (CIN). Diagnoosimisel jagati emakakaela intraepiteliaalne neoplaasia kolmeks astmeks:
- Esimene aste – kerge.
- Teine aste – mõõdukas.
- 3. aste – raske, lisatud kartsinoom in situ (esialgne, preinvasiivne staadium).
Üldtunnustatud ICD 10 klassifikatsioonis registreeritakse emakakaela düsplaasia diagnoos järgmiselt:
1. Klass XIV, kood N87
- N87.0 – kerge emakakaela düsplaasia, CIN I aste.
- N87.1 – mõõdukas emakakaela düsplaasia, emakakaela intraepiteliaalne neoplaasia (CIN) II aste.
- N87.2 - ilmne emakakaela düsplaasia NOS (CIN mujal määratlemata), mujal klassifitseerimata. See kood ei hõlma CIN III astet.
- N87.9 – CIN - täpsustamata emakakaela düsplaasia.
Kartsinoomi in situ tähistatakse koodiga D06 või emakakaela intraepiteliaalse neoplaasia (CIN) III astmena.
Tüsistused ja tagajärjed
CIN-i tagajärjed on otseselt seotud haiguse diagnoositud staadiumiga. Üldiselt hoolitseb enamik naisi oma tervise eest ja külastab regulaarselt arsti ennetavate uuringute jaoks. See mõjutab oluliselt düsplaasia pahaloomulisuse riski. Statistika kohaselt saab 95% naistest günekoloogi järelevalve all edukalt hakkama sellise vaevusega nagu emakakaela düsplaasia.
Diagnostika emakakaela düsplaasia
Düsplaasia on emakakaela epiteeli rakulise koe iseloomulik transformatsioon. Seega on diagnostika suunatud endotservikaalsete rakkude struktuuri muutuste kindlakstegemisele.
Emakakaela düsplaasia (CIN) diagnoosimine põhineb 7 tunnusel, mis määravad rakulise struktuuri morfoloogia:
- Kui palju suureneb rakutuuma suurus?
- Tuuma kuju muutused.
- Kuidas tuuma värvuse tihedus suureneb.
- Tuuma polümorfism.
- Mitooside omadused.
- Atüüpiliste mitooside esinemine.
- Küpsuse puudumine või määramine.
Diferentseeritud diagnoos
Emakakaela düsplaasia nõuab hoolikat uurimist ja diferentsiaaldiagnostika on kohustuslik.
Diferentsiaaldiagnostika on vajalik, kuna emakakaela epiteelikihil on kihiline struktuur. Lisaks koosneb emakakael ise väikesest lihaskoe kihist, see sisaldab ka sidekude, vere- ja lümfisooni ning isegi närvilõpmeid. Emakakaela selline keeruline struktuur vajab selgitamist, kui arst kahtleb diagnoosis, eriti düsplastiliste protsesside korral.
Emakakaela düsplaasia, millega seda segi ajada saab?
Diferentsiaaldiagnoos peaks välistama järgmised haigused:
- Emakakaela erosioon raseduse ajal, mis on põhjustatud hormonaalse juhtimise muutusest ja teatud rakuliste kihtide nihkest. Loote kandmise protsessi seisukohalt peetakse selliseid muutusi normaalseks.
- Erosiooniprotsessid, epiteelkoe defektid - tõeline erosioon. Limaskesta trauma võib olla põhjustatud kõigest - tampoonid, aluselised ained, ravimteraapia, emakasisene rasestumisvastane vahend, instrumentaalsed protseduurid ilma arsti nõuetekohase väljaõppe ja kvalifikatsioonita. On juhtumeid, kus erosioon tekib planeeritud kirurgilise sekkumise vältimatu tagajärjena. Mikroskoobi all võivad ilmneda lümfotsüüdid, plasmarakud ja muud rakulised elemendid, mis viitavad rakkude transformatsiooni algusele. Kuid koos teiste uurimiskriteeriumidega võib see kõik pigem välistada düsplaasia ja kinnitada erosioonikahjustusi.
- Nakkusliku etioloogiaga tservitsiit. See on emakakaela epiteelkatte põletikuline protsess, mis on üsna levinud. Fakt on see, et epiteel on põhimõtteliselt väga tundlik ja vastuvõtlik mitmete tegurite mõjule. Nakkustekitaja võib esile kutsuda põletiku kahes esimeses koekihis. Klamüüdia mõjutab reeglina silindrilisi rakke, samuti gonokokke. Teised infektsioonid võivad põhjustada pseudotuumori protsessi või haavandumist. Diferentsiaaldiagnostika peaks selgitama ja eraldama nosoloogiad, eelistatavalt määrates nakkusliku põletiku tekitaja tüübi.
- Kaitsmata seksuaalvahekorra kaudu levivad haigused (STL-id). Trihhomonoos annab pildi, mis on peaaegu igas mõttes sarnane emakakaela düsplaasiaga.
- Sugulisel teel levivad haigused (süüfilis), Treponemapallidum annab pildi epiteeli kahjustusest, mis sarnaneb düsplastiliste muutustega.
- Herpeetilised infektsioonid. Haigus nõuab herpese tüübi ja liigi täpsustamist.
- Hüperplaasia (polüübilaadne kasv).
- Emakakaela polüübid – tüüp ja vorm (kiulised, põletikulised, pseudosarkomatoossed, vaskulaarsed ja muud).
- Leukoplaakia.
- Wolffi kanali jäänused.
- Emakakaela atroofia madala östrogeeni taseme tõttu.
- Lamerakk-papilloom kui healoomuline kasvaja.
- Hüperkeratoos.
- Endometrioos.
- Algloomade põhjustatud infektsioonid (amebiasis).
- Emakakaela düsplaasia on enamasti põhjustatud HPV-st (papilloomiviirusest), kuid see nõuab ka tüübi ja liigi täpsustamist.
Diferentsiaaluuring on günekoloogias klassikaline protseduuride kogum:
- Patsiendi anamneesi ja kaebuste kogumine.
- Läbivaatus, sealhulgas meditsiiniliste peeglite abil.
- Tsütoloogia.
- Kolposkoopia vastavalt näidustustele.
- Materjali kogumine histoloogiliseks uuringuks – biopsia.
- Lisaks on võimalik transvaginaalne ultraheli, PCR-analüüs, üldised ja detailsed vere- ja uriinianalüüsid.
Kellega ühendust võtta?
Ravi emakakaela düsplaasia
Emakakaela düsplaasia ravi algab pärast seda, kui naine on läbinud kõik diagnostika etapid. Düsplastilisi patoloogiaid provotseerivad tegurid on mitmekesised, seega pole patogeeni - viiruse, infektsiooni - täpne hindamine mitte ainult oluline, vaid võib mõnikord ka patsiendi elu päästa. Emakakaelavähk naistel on endiselt kõige levinumate onkoloogiliste haiguste nimekirjas. Selle õigeaegne avastamine ja varajases staadiumis peatamine on emakakaela düsplaasia ravi peamine ülesanne.
Ravi hõlmab väga spetsiifilise probleemi lahendamist - epiteelirakkude patoloogiliste muutuste põhjustanud põhjuse kõrvaldamist. Kõige sagedamini provotseerivad rakukoe transformatsiooni viirused, mille seas on esikohal inimese papilloomiviirus. Lisaks ei anna vanusega seotud hormonaalsed muutused, kroonilised põletikulised haigused, kokklinfektsioon ja paljud muud põhjused nii kergesti oma positsioonilt alla. Naine, kellel on diagnoositud emakakaela düsplaasia, peaks olema valmis üsna pikaks raviperioodiks, mis teeb ta tõeliselt terveks.
Vaatleme, milliseid meetodeid kasutatakse endotservikaalse düsplaasia ravis:
- Konservatiivne (ravimite võtmine vastavalt arsti määratud ravikuurile ja raviskeemile).
- Kirurgiline (lokaalne kirurgiline sekkumine, täieõiguslik operatsioon, olenevalt patoloogia arenguastmest).
- Täiendavad ravimeetodid (füsioteraapia, taimne ravim).
- Emakakaela düsplaasia alternatiivsed ravimeetodid, mida ei ole kliiniliselt ega statistiliselt kinnitatud. Seetõttu käsitletakse neid allpool vaid ülevaatliku kirjeldusena.
Üldiselt võib teraapiat kirjeldada järgmiselt:
- Haiguse põhjuse kõrvaldamine ja düsplaasia sektori kohustuslik eemaldamine:
- Piirkonna kauteriseerimine (laserteraapia).
- Krüodestruktsioon.
- Elektrokoagulatsiooni meetod.
- Pikaajaline ravimteraapia (immunomodulaatorid, vitamiinravi).
- Kirurgiline ravi (konisatsioon) või kahjustatud piirkonna eemaldamine radiosurgilise nuga abil.
Emakakaela düsplaasia ravi taktikaline ja strateegiline planeerimine sõltub otseselt patoloogia raskusastmest.
- Esimene raskusaste on ravimteraapia, mis aktiveerib ja toetab immuunsüsteemi. Düsplaasia neutraliseeritakse sageli pärast ravi, see kehtib eriti pärast patogeeni - HPV - elimineerimist.
Raviplaan:
- Patsiendi pidev jälgimine ühe kuni kahe aasta jooksul pärast diagnoosi selgitamist.
- Epiteeli seisundi regulaarne skriining (tsütoloogia).
- Immunomodulaatorid, oluliste mikroelementide – seleeni, foolhappe, B-vitamiinide, E-, A- ja C-vitamiini – tarbimine.
- Urogenitaalsüsteemi samaaegsete patoloogiate paralleelne ravi.
- Düsplaasia poolt kahjustatud emakakaela piirkondade ravi keemiliste koagulantidega (vagotüül).
- Soovitused tervisliku toitumise ja eluviisi kohta.
- Adaptiivsete rasestumisvastaste meetodite valik, mis välistavad hormonaalsed ravimid.
- Endokrinoloogi vaatlus.
- Teine raskusaste:
- Cauterizationi meetodid.
- Krüoteraapia meetodid (krüodestruktsioon).
- Laserravi.
- Raadiolaine teraapia ravi.
- Konisatsioon (epiteeli koe kahjustatud piirkonna ekstsisioon).
Emakakaela düsplaasia kirurgiline ravi viiakse läbi teisel päeval pärast menstruaaltsükli lõppu, et vältida endomeetriumi patoloogilist vohamist. Samuti paranevad nendel päevadel pärast operatsiooni väikesed haavad kergemini.
- Kolmas raskusaste on tõsine diagnoos. Ravi määratakse koos onkoloogiga.
Lühike ülevaade ravimeetoditest koos nende eeliste ja puudustega:
- Cauterization.
- Eeliseks on kättesaadavus nii tehnoloogia kui ka hinna osas.
- Puuduseks on see, et puudub tehnoloogiline võimalus kontrollida kateteriseerimise kvaliteeti ja elektrisilmuse läbitungimissügavust.
- Krüomeetod (hävitamine ülimadalate temperatuuride abil):
- Pärast protseduuri ei jää sügavaid arme; meetod sobib noortele, mittesünnitanud naistele.
- Puuduseks on ajutised, kuid ebamugavad tüsistused, mis avalduvad protseduurijärgse tugeva voolusena. Samuti tuleb arvestada, et pärast krüokülmutamist peab patsient hoiduma seksuaalvahekorrast 1,5–2 kuud.
- Laserravi:
- Epiteeli kahjustatud piirkonna spetsiifiline "aurustumine" ei jäta praktiliselt jälgi, arme, protseduur on väga täpne.
- Laser võib mõjutada emakakaela lähedal asuvaid piirkondi ja põhjustada põletusi.
- Raadiolaine teraapia:
- Meetodit peetakse vähetraumaatiliseks, täpseks ja valutuks. Pärast raadiolaineravi ei ole vaja taastusravi ega raviskeemi piiranguid. Retsidiive praktiliselt ei esine.
- Puuduseks võib pidada protseduuri kõrget ärikulu.
- Konisatsioon:
- Ühtegi konkreetset kriteeriumi koe koonilise ekstsisiooni kohta ei saa pidada eeliseks ega puuduseks. Kõigil skalpelli kasutamise juhtudel jäävad haavad alles, meetod on traumaatiline, kuid tänapäeva praktikas teostavad günekoloogid konisatsiooni laseriga. Laseretsisioon on palju efektiivsem, ei põhjusta pikaajalist verejooksu. Konisatsiooni emakakaela düsplaasia ravina määratakse ainult vajadusel ja õrnemat meetodit pole võimalik kasutada.
Üldiselt on emakakaela düsplaasia ravi jagatud mitmeks etapiks:
- Üldised – epiteelkoe seisundi normaliseerimiseks mõeldud ravimid (ortomolekulaarne teraapia) – olulised vitamiinid (beetakaroteen, B-vitamiinid, askorbiinhape, foolhape, oligomeersed proatsüanidiinid, polüküllastumata rasvhapped, seleen, ensüümteraapia. Sellesse kategooriasse kuulub ka eridieet.
- Narkootikumide ravi - immunomodulaatorid ja tsütokiinid viiruste ja nakkustekitajate neutraliseerimiseks.
- Kohalik ravi – keemiline koagulatsioon (kastruliseerimine).
- Ravi kirurgilise sekkumisega.
- Fütoteraapia
Ravimid
Emakakaela düsplaasiat ravitakse enamikul juhtudel edukalt, eeldusel, et diagnostilised meetmed viiakse läbi õigeaegselt. Ravimeid saab määrata abistaadiumina; CIN-i põhiraviks peetakse epiteelikoe, patoloogilise protsessi arengupiirkonna ja kihi eemaldamise meetodeid. Terapeutiliste meetmete kompleksi kuulub aga ka konservatiivne ravi ravimitega. Esiteks on ravimeid vaja düsplastiliste muutuste kõige levinuma põhjustaja - HPV - aktiivsuse neutraliseerimiseks. Lisaks võib ravimite valiku oluliseks kriteeriumiks olla naise vanus ja soov säilitada viljakus.
CIN-i ravis kasutatavate ravimite eesmärk on saavutada järgmised eesmärgid:
- Põletikuvastased ravimid (etiotroopne ravi).Ravirežiim valitakse sõltuvalt haiguse etioloogiast ja staadiumist.
- Hormonaalsete ravimite kategooria ravimid endokriinsüsteemi normaalse toimimise taastamiseks.
- Immunomodulaatorid.
- Ravimid ja vahendid, mis aitavad normaliseerida tupe mikrobiotsenoosi (mikrofloorat).
Seega on konservatiivse ravi staadiumis välja kirjutatavad ravimid igasugused immunomodulaatorid, hoolikalt valitud vitamiinide ja mikroelementide kompleks. Günekoloogid määravad juhtiva rolli foolhappele, vitamiinide rühmale - A, E, C, seleen.
Lisateavet selle kohta, milliseid ravimeid saab emakakaela düsplaasia korral välja kirjutada:
Immuunsüsteemi stimuleerivad ravimid |
Interferoon-alfa 2 Isoprinosiin Prodigiosaan |
Aktiveerib immuunrakkude tootmist, mis on võimelised vastu pidama viirusnakkustele. Kaitske rakke bakterite ja viiruste tungimise eest Tugevdab kõiki keha kaitsefunktsioone tervikuna |
Vitamiinipreparaadid, mikroelemendid |
Foolhape Retinool (A-vitamiin) C- ja E-vitamiinid Seleen |
Foolhape on ette nähtud epiteelirakkude hävimise vastu võitlemise vahendina. A-vitamiin aitab epiteelirakkudel normaalselt jaguneda. E-vitamiin toimib võimsa antioksüdandina. C-vitamiini peetakse klassikaliseks vahendiks organismi kaitsevõime tugevdamiseks. Seleen toimib ka antioksüdandina ning aitab endotservikaalsete kudede rakkudel pärast konisatsiooni, cauterizatsiooni ja muid terapeutilisi protseduure uueneda ja taastuda. |
Sarnaseid emakakaela düsplaasia raviskeeme kasutatakse peaaegu kõigis end arenenud riikides. Günekoloogid püüavad CIN-i diagnoosimisel võimalikult kaua vältida tõsiseid kirurgilisi sekkumisi, kuid ravimid ei suuda alati rakkude degeneratsiooni patoloogilist protsessi tõhusalt mõjutada. Seetõttu on 65–70% juhtudest vaja eemaldada osa emakakaela koest ja seejärel määrata säilitusravikuur.
Tuleb märkida, et arst võib läbi viia ka antibakteriaalset ja viirusevastast ravi, reeglina juhtub see siis, kui emakakaela düsplaasia on juba raskemasse staadiumisse jõudnud. Üldiselt ei kasutata CIN-i puhul ravimeid eraldi ravistrateegiana.
Emakakaela düsplaasia kirurgiline ravi
Emakakaela düsplaasia kirurgiline ravi on kõige sagedamini kasutatav meetod. CIN-i teraapia valik sõltub paljudest teguritest - patsiendi vanusest, düsplaasia staadiumist, kaasuvatest patoloogiatest, kahjustatud epiteeli suurusest. Ootav ravistrateegia on asjakohane ainult siis, kui emakakaela düsplaasia diagnoositakse mõõduka ehk I raskusastmena.
Kaasaegne kirurgiline ravi hõlmab mitmeid põhitehnikaid:
- Ekstsisioon ja selle variandid: silmuselektrokoagulatsioon, radioekstsisioon, diatermoelektriline koe eemaldamise meetod, elektrokonisatsioon.
- Epiteeli atüüpilise piirkonna hävitamine külma kokkupuute abil – krüokoniseerimine, krüodestruktsioon.
- Laser-aurustamine (ka laserkoniseerimine või kauteriseerimine).
- Epiteelirakkude atüüpilise transformatsiooni tsooni ekstsisioon – nugakonisatsioon.
- Emakakaela eemaldamine - amputatsioon.
Millistel tingimustel on soovitatav teha emakakaela düsplaasia kirurgilist ravi?
- Parim periood epiteeli patoloogiliselt muutunud piirkonna eemaldamiseks loetakse igakuise tsükli follikulaarseks faasiks( I faas).Sel ajal, pärast protseduuri, paraneb kudede regeneratsioon östrogeenide suurenenud sisalduse tõttu.
- Kiireloomulise operatsiooni korral on vaja määrata inimese kooriongonadotropiini (hCG) tase, et välistada võimalik rasedus. See on eriti oluline, kui operatsioon on planeeritud menstruaaltsükli teise faasi.
- III staadiumi emakakaela düsplaasia diagnoosimisel on kirurgiline sekkumine vältimatu. Sel viisil saab minimeerida pahaloomulisuse – onkopatoloogia tekke – riski.
- HPV (papilloomiviiruse) avastamise korral on kõige tõhusamad meetodid transformeeritud rakkude laseriga eemaldamine või diathermokoagulatsioon.
Lisateavet CIN-i kirurgiliste ravimeetodite kohta:
- Hävitamine. Reeglina kasutavad günekoloogid külma meetodit - krüodestruktsiooni krüogeeni (vedel lämmastik) abil. Seda tehnoloogiat testiti esmakordselt 1971. aastal ja sellest ajast alates on selle efektiivsust kliiniliselt ja statistiliselt kinnitanud peaaegu kõik arstid maailmas. Krüomeetodit kasutatakse igakuise tsükli 7.-10. päeval ega vaja spetsiifilist ettevalmistust. Selle kasutamisel on aga mõned vastunäidustused:
- nakkushaigused ägedas staadiumis.
- emakakaelas ilmsed armkoe piirkonnad.
- äge põletikuline protsess tupes.
- Emakakaela düsplaasia, mis progresseerub III staadiumisse.
- krooniline endometrioos.
- Kasvajaprotsess munasarjades.
- emakakaela patoloogiliselt muutunud piirkonna ebaselged piirid.
- rasedus.
- menstruatsiooni algus.
Pärast krüodestruktsiooni märgivad paljud patsiendid verist, üsna rikkalikku eritist, mida peetakse teatud postoperatiivsel perioodil vastuvõetavaks normiks. Tehnika efektiivsus on ligikaudu 95%, olenevalt esialgsest diagnostikast ja patsiendi individuaalsetest omadustest. Ebaõigesti määratud emakakaela düsplaasia staadiumi korral on võimalik retsidiiv.
- Diatermokoagulatsioon on üks levinumaid emakakaela düsplaasia kirurgilise ravi meetodeid. Sisuliselt on see kateteriseerimismeetod, kus kasutatakse kahte tüüpi elektroode - suuri ja väikeseid (silmuse kujul). Vool antakse suunatult ja madala pingega, mis võimaldab üsna sihipärast protseduuri. Tehnika nüanss seisneb selles, et kateteriseerimise sügavust ei ole võimalik reguleerida, kuid põhjaliku detailse diagnostika abil saab selle ülesande lahendada. Tüsistused - armid, koenekroos, võimalik endometrioosi areng. Statistika kohaselt võib umbes 12% patsientidest kuuluda nende kategooriasse, kes selliste tagajärgede all kannatavad.
- Laser-aurustamine ja laserkonisatsioon. Aurustamine on günekoloogidele teada olnud eelmise sajandi 80ndatest, meetod oli väga populaarne, kuid on endiselt üsna kallis. Kiiritus, CO2 meetod on atüüpiliste rakkude sihipärane hävitamine. Tehnoloogia on efektiivne, peaaegu veretu, kuid nagu ka teistel kirurgilistel meetoditel, on sellel oma kõrvaltoimed:
- Lähedalasuvate kudede piirkondade põletamine on võimalik.
- võimetus pärast operatsiooni histoloogiat läbi viia.
- patsiendi täieliku immobiliseerimise vajadus (liikumatus üldnarkoosi abil).
- valu tekkimise oht pärast protseduuri.
- Günekoloogid kasutavad raadiolainete meetodit alternatiivina teistele meetoditele. Tehnoloogia pole veel saanud maailma meditsiiniringkondade ametlikku heakskiitu, kuna selle kohta pole piisavalt kliinilisi ja statistilisi andmeid. Nii nagu ultraheliravi, on ka RVT-d (raadiolaineteraapiat) tüsistuste ja efektiivsuse osas vähe uuritud.
- Emakakaela konisatsioon skalpelliga (noakonisatsioon). Vaatamata moodsamate tehnikate tekkimisele on konisatsioon skalpelliga endiselt üks levinumaid CIN-i ravimeetodeid. Günekoloogid eemaldavad külma noa meetodil atüüpiliste rakkude osa, võttes samaaegselt koe biopsiaks. Tehnoloogia tüsistused ja puudused - võimalik verejooks, ümbritsevate kudede trauma oht, pikaajaline taastumine.
- Emakakaela või selle osa eemaldamine (amputatsioon) viiakse läbi rangelt vastavalt näidustustele, kui diagnoositakse emakakaela düsplaasia raskena (III staadium). Operatsioon viiakse läbi haiglas, näidustatud on üldnarkoos. Selline radikaalne meetod on vajalik emakakaelavähi tekke riski minimeerimiseks.
Seks emakakaela düsplaasiaga
Emakakaela düsplaasia ei ole intiimsuhete vastunäidustus. Seks emakakaela düsplaasiaga on võimalik, kuid on teatud tingimused ja reeglid.
Pärast operatsiooni (emakakaela düsplaasia kirurgiline ravi) on näidustatud abstinents:
- Laserkauteriseerimine (või raadiolainete meetod).
- Kõik konisatsiooni tüübid (krüodestruktsioon laseri või elektrilise silmuse abil).
- Emakakaela osaline või täielik eemaldamine (amputatsioon).
Miks peaks seksuaalvahekorda piirama?
- 1-2 kuud pärast cauterizationi epiteeli kude taastub, regenereerimine võtab aega. Sel perioodil vajab naine eritingimusi - spetsiaalset dieeti, igapäevast rutiini ja vaginaalsete tampoonide kasutamine on samuti keelatud. Abstinentsi periood määratakse meetodi, patsiendi seisundi ja emakakaela düsplaasia staadiumi järgi.
- Emakakaela lõigu eemaldamine on üsna tõsine protseduur. Pärast seda on vaja vähemalt 4-5 nädalaks intiimsuhted välistada. Konisatsiooni peetakse tõsisemaks kirurgiliseks sekkumiseks võrreldes aurustamise või kauteriseerimisega, seega võib seksist hoidumine kesta kuni kaks kuud.
- Emakakaela eemaldamine (amputeerimine) nõuab vähemalt 2-kuulist seksuaalvahekorrast hoidumist. Hoidmisperiood määratakse individuaalselt, kuid tuleb meeles pidada tõsiseid tervisemõjusid hoidumisrežiimi rikkumise korral.
Põhjused, miks pärast operatsiooni seks välistatakse, on üsna mõistetavad:
- Haava pind on väga haavatav, sealhulgas infektsioonide suhtes. Lisaks aeglustab seksuaalvahekord oluliselt kudede uuenemise protsessi.
- Intiimelu ajal, mil pärast operatsiooni on verejooks võimalik, on iseenesest küsitav.
- Seksuaalne kontakt pärast operatsiooni võib emakakaela epiteeli veelgi traumeerida ja esile kutsuda düsplaasia ägenemise.
- Kui partner ei ole naisega koos ravi saanud, on oht nakkustekitajatega uuesti nakatuda.
- Seks postoperatiivsel perioodil võib kahjustada paranemispiirkonda, mis võib põhjustada verejooksu.
- Naise jaoks on intiimsuhted pärast emakakaela kahjustatud piirkonna eemaldamist väga valusad ja põhjustavad ebamugavust.
Kui emakakaela düsplaasiat ravitakse konservatiivselt, ei ole seks partneriga keelatud, kuid on vaja konsulteerida günekoloogiga. Ei ole soovitatav astuda suhetesse võõraste partneritega, loomulikult on välistatud sagedased partnerivahetused. Samuti peab naine olema oma tervise suhtes äärmiselt tähelepanelik, eriti kui pärast seksuaalvahekorda tekib ebatüüpiline voolus või valu. See võib olla esimene märk kiirenevast patoloogilisest protsessist.
Päikesepõletus emakakaela düsplaasia korral
Päevitamine ja günekoloogilised haigused on kokkusobimatud. Emakakaela düsplaasiat peetakse onkoloogiaeelseks haiguseks. See diagnoos ei ole siiski surmaotsus, kuid soovitab ennetavaid ja kaitsemeetmeid.
Üks vähki, sealhulgas emakakaelavähki, provotseerivatest teguritest võib olla liigne päevitamine. Algstaadiumis on düsplaasiat edukalt ravitav, kuid selle arengut võivad provotseerida päikesekiired ja solaarium. See on tingitud asjaolust, et viirused, bakterid ja nakkustekitajad, mis on sageli emakakaelapõletiku (CIN) põhjustajad, reageerivad kuumusele hästi, see on neile peaaegu ideaalne keskkond. Lisaks ei anna paljud tunnid rannas nahale niivõrd ilusat varjundit, kuivõrd see vähendab keha kaitsefunktsioone, rääkimata päikesepistest või kuumarabandusest. Immuunsüsteemi nõrgenemine on kindel viis infektsioonide ja nendega seotud patoloogiate tekke alustamiseks. UV-kiired on kasulikud ainult teatud ajal, normaalses annuses ja ainult täiesti tervetele inimestele. Nende liigne mõjub negatiivselt rakulisele struktuurile ja emakakaela düsplaasia on lihtsalt epiteelirakkude ebatüüpiline jagunemine. Lisaks võib ultraviolettkiirgus tungida piisavalt sügavale nahakihtidesse ja aktiveerida "uinunud" onkoloogilisi protsesse, põhjustades geneetilist häiret.
Emakakaela düsplaasia korral võib päevitada ainult siis, kui raviarst on selleks loa andnud ja spetsiaalselt päevitamisrežiimi määranud. See reegel kehtib ka solaariumi külastamise kohta. Isegi kerge algstaadiumis CIN-i korral ei tohiks katsetada ja oma tervist riskida. Pidage meeles, et statistika kohaselt on emakakaelavähk naiste seas kõigi levinumate onkopatoloogiate seas kolmandal kohal. Päike ootab, võite päevitada siis, kui haigus on seljataha jäetud. See aeg saabub tavaliselt 12-16 kuud pärast edukat ravi ja regulaarset arsti läbivaatust.
Rohkem informatsiooni ravi kohta
Ärahoidmine
Emakakaela düsplaasia on tõsine diagnoos, epiteelikoe seisund kaldub ähvardavalt onkoloogiliseks haiguseks. Seetõttu peaks ennetamine olema põhjalik ja regulaarne. Emakakaelavähk kui üks CIN-i tekke riskitegureid algab vähieelsetest günekoloogilistest haigustest. Üheks tõhusamaks ennetusmeetodiks selles valdkonnas peetakse süstemaatilist sõeluuringut. Juba 2004. aastal kiitis günekoloogide rahvusvaheline kogukond heaks resolutsiooni kõigi naiste täieliku sõeluuringu kohta alates 20–25-aastasest. Uuringuid soovitatakse teha vähemalt iga 2 aasta tagant kuni kliimakteeria perioodini (50–55 aastat). Seejärel määratakse ennetav sõeluuring iga 3–5 aasta tagant, kuigi patsiendid võivad seda omal soovil sagedamini teha.
Emakakaela düsplaasia ennetamise programm võimaldab varajases staadiumis tuvastada patoloogiliselt muutunud epiteeli piirkondi ja võtta õigeaegseid meetmeid nende peatamiseks. Tasub märkida, et sõeluuring ei ole 100% viis HPV (papilloomiviiruse) tekke ennetamiseks, seda saab peatada ainult vaktsineerimisega.
Vaktsiinid on tõhusad kõigi onkogeensete nakkus- ja viirustekitajate vastu ning neid soovitatakse reproduktiivses eas naistele. Sellised meetmed koos regulaarse tsütoloogiaga vähendavad oluliselt emakakaelavähi juhtude arvu ja päästavad üldiselt tuhandeid elusid.
Seega koosneb emakakaela düsplaasia või pigem selle III staadiumisse ülemineku ennetamine järgmistest tegevustest:
- Õigeaegne visiit günekoloogi juurde, vähemalt kord aastas.
- Mis tahes nakkusliku või viirusliku patogeeni põhjalik ravi.
- Tervislik toitumine ja eluviis üldiselt. Kahjulikest harjumustest loobumine - suitsetamine, alkoholi kuritarvitamine, juhuslikud seksuaalsuhted.
- Isikliku hügieeni põhireeglite järgimine.
- Puuvillase aluspesu kasutamine, moekatest katsetest keeldumine sünteetiliste stringidega ja muud "rõõmud", mis sageli viivad põletikuliste protsessideni.
- Rasestumisvastased vahendid infektsioonide, eriti sugulisel teel levivate haiguste (STL) ennetamiseks.
- Vaktsineerimine papilloomiviiruse vastu.
- Emaka, emakakaela ja vaagnaelundite regulaarne skriining (PAP-test, tsütoloogia, biopsia vajadusel).
Soovitused düsplastiliste patoloogiate tekke ennetamiseks eri vanusekategooriates naistel:
- Esimene ennetav läbivaatus peaks toimuma hiljemalt 20–21-aastaselt (või esimesel aastal pärast seksuaalvahekorra algust).
- Kui PAP-test on negatiivne, tuleks ennetavalt günekoloogi juures käia vähemalt kord kahe aasta jooksul.
- Kui üle 30-aastasel naisel on PAP-testi tulemused normaalsed, peab ta ikkagi vähemalt kord kolme aasta jooksul arsti juures käima.
- Üle 65–70-aastased naised võivad günekoloogi külastamise ja uuringud lõpetada, kui tsütoloogia on normaalne. Ennetavaid sõeluuringuid tuleks jätkata sagedaste positiivsete PAP-testide korral kuni 50–55-aastasteni.
Paljudes arenenud riikides on elanikkonnale suunatud haridusprogrammid, mille raames tehakse selgitustööd vähi ohu ja selle ennetamise kohta. Siiski ei saa valitsuse tasandil programmid ega korraldused asendada tervet mõistust ja soovi säilitada oma tervist. Seetõttu peaks emakakaelavähi ja düsplastiliste muutuste ennetamine olema teadlik ja vabatahtlik asi, iga mõistlik naine peaks mõistma ennetavate uuringute olulisust ja käima neil regulaarselt, et vältida tõsiseid tagajärgi.
Prognoos
Emakakaela düsplaasia ei ole veel vähk, selline diagnoos viitab vaid patoloogilise protsessi pahaloomulisuse riskile. Statistika kohaselt satub onkliinikusse umbes 25–30% patsientidest, kes keeldusid keerulisest ravist ja regulaarsetest uuringutest. On ka teisi, optimistlikumaid numbreid. Diagnostika ja hoolikalt valitud ravikuuri, sealhulgas radikaalsete meetodite abil ravitakse täielikult 70–75% (mõnikord isegi rohkem) patsientidest, kes läbivad seejärel vaid ennetavad uuringud. On ilmne, et valdav enamus naisi on oma tervise suhtes endiselt tähelepanelikumad ja saavad haigusest edukalt jagu.
Teabe veenvamaks muutmiseks sõnastame emakakaela düsplaasia prognoosi järgmiselt:
- Igal kolmandal CIN-iga diagnoositud patsiendil ei esinenud haiguse sümptomeid. Düsplaasia avastati juhuslikult arsti poolt rutiinse läbivaatuse käigus.
- Kaasaegne meditsiin suudab edukalt võidelda emakakaelavähiga, tingimusel et emakakaela epiteeli limaskesta patoloogia avastatakse õigeaegselt.
- Emakakaela düsplaasia diagnoosimiseks on kirurgiline ravi näidustatud 80-85% juhtudest.
- Düsplastiliste protsesside ägenemised on võimalikud 10–15% juhtudest isegi pärast edukat ravi. Tavaliselt avastatakse need ennetavate uuringute käigus 1,5–2 aastat pärast operatsiooni.
- Patoloogia arengu kordumist saab seletada atüüpiliste rakkudega ala ebatäpse ekstsisiooniga või papilloomiviiruse püsivuse korral.
- Raseduse ajal saab I staadiumi düsplaasiat neutraliseerida naise hormonaalse, immuun- ja muude süsteemide võimsa ümberkorraldamise abil.
- Emakakaela düsplaasia ei sega loomulikku sünnitust ega ole keisrilõike range näidustus.
- Mõõduka staadiumi CIN-i korral on prognoos enam kui soodne. Ainult 1% patsientidest jätkab ravi patoloogia II ja III staadiumisse ülemineku tõttu.
- 10-15% II staadiumi emakakaela düsplaasiaga naistest jätkavad kompleksravi protsessi arenemise tõttu III staadiumisse (see toimub 2-3 aasta jooksul).
- Düsplaasia üleminekut III staadiumisse ja emakakaelavähki täheldatakse 25–30% naistest, kes pole ravi saanud, ja 10–12% patsientidest, kes on läbinud täieliku ravikuuri.
- Rohkem kui 75–80% naistest, kellel diagnoositakse CIN varakult, paranevad täielikult 3–5 aasta jooksul.
Emakakaela düsplaasia kui asümptomaatiline protsess, mis areneb üsna aeglaselt, on günekoloogidele endiselt keeruline, kuid ületatav ülesanne. See probleem lahendatakse eriti edukalt tingimusel, et naine mõistab haiguse tõsidust ja läbib teadlikult õigeaegselt ennetavaid uuringuid, sealhulgas kogu vajaliku diagnostiliste testide komplekti. CIN ei ole onkoloogia, kuid siiski esimene häiresignaal ohu kohta. Riski on lihtsam ennetada ja neutraliseerida juba arengu alguses.

