Artikli meditsiiniline ekspert
Uued väljaanded
Lihtne leukoplakia
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
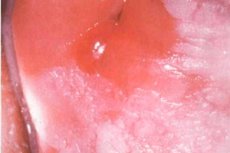
Lihtne leukoplaakia on düskeratootiline haigus, st haigus, millega kaasneb keratiniseerumise häire. Patoloogia mõjutab mitmekihilist lamedat epiteeli kude ja võib esineda suuõõnes, hingamisteedes, kuseteedes ja päraku piirkonnas. Pahaloomulise degeneratsiooni suurenenud riski tõttu nõuab haigus hoolikat diagnostikat koos võetud biomaterjali histoloogilise ja tsütoloogilise analüüsiga. [ 1 ] Ravi on kohustuslik ja see määratakse kohe pärast kõiki diagnostilisi manipulatsioone.
Epidemioloogia
Lihtsa leukoplaakia esinemissagedus on 48% kõigist selle haiguse juhtudest. Kõige sagedamini lokaliseerub see põskede sisepinnal, suu nurkades, keelel, põiel, emakakaelal, häbemel ja kliitoril. Harvemini on mõjutatud peenise pea, eesnahk ja päraku piirkond. Suu limaskesta leukoplaakiat diagnoositakse kõige sagedamini Indias ja USA lõunaosas: see on tingitud suitsetamise ja muude tubakatoodete laialdasest kasutamisest.
Patoloogilise protsessi pahaloomulisus tekib 12 kuu kuni viie aasta jooksul alates haiguse algusest. Ohtlikumateks vormideks peetakse tüükade ja erosiooni-haavandilise leukoplaakia esinemist. Pahaloomulisus esineb ligikaudu 2–21% juhtudest. [ 2 ]
Haigestujate keskmine vanus on 30 aastat. Emakakaela leukoplaakia avastatakse kõige sagedamini 20–30-aastaselt. Haiguse algust lapsepõlves või vanemas eas peaaegu kunagi ei registreerita.
Teave lihtsa leukoplaakia epidemioloogia kohta on vastuoluline, mis on tingitud valikukriteeriumide erinevustest (vanusekategooria, sugu ja rass, halbade harjumuste olemasolu, toitumisharjumused jne). Erinevusi on ka haiguse diagnoosimisel: näiteks peaksid epidemioloogilised andmed hõlmama korduvate uuringute sagedust, ravi omadusi ja ette nägema ka ühtsed diagnostilised kriteeriumid.
Leukoplaakiaga patsiendid on sagedamini mehed. Idiopaatilist leukoplaakia diagnoositakse 10% juhtudest.
Põhjused lihtne leukoplakia
Täpsed põhjused, mis eelnevad lihtsa leukoplaakia tekkele, on teadlastele siiani teadmata. Eeldatakse, et peamist rolli mängivad välised ärritajad, nagu limaskesta mehaaniline, keemiline ja temperatuurist tingitud ärritus. Näiteks, nagu näitab günekoloogiline praktika, on iga kolmas emakakaela leukoplaakia diagnoosiga patsient varem läbinud diathermokoagulatsiooni protseduuri. Mitte harvemini registreeritakse ka elukutse eripäradega (töö keemiatehastes, nafta- ja söekaevanduses) seotud haigusjuhtumeid.
Suu limaskestal tekib haigus sageli sobimatute proteeside või galvaanilise voolu tagajärjel, mis tekib proteesimaterjalide heterogeensuse tagajärjel. Suitsetajad kannatavad sageli huulte leukoplaakia all, mida seletatakse tubakakomponentide negatiivse mõju ja temperatuuri mõjuga. [ 3 ]
Teisteks põhjusteks võivad olla krooniline põletik ja neurodüstroofia protsessid limaskestas. Näiteks võib leukoplaakia olla stomatiidi või gingiviidi, vulvovaginiidi, tsüstiidi jne tagajärg.
Geneetilist tegurit ei saa eitada, kuna haigus avastatakse sageli kaasasündinud düskeratoosi taustal.
Paljud eksperdid osutavad seosele leukoplaakia ja kroonilise kandidoosi tekke vahel.
Riskitegurid
Lihtsa leukoplakia tekke täiendavad riskifaktorid on järgmised:
- A-, E- ja B12 -vitamiinide hüpovitaminoos; [ 4 ]
- sagedane ja sügav stress;
- hormonaalsed häired;
- seedetrakti haigused;
- tööalased ohud – töö keemiatehastes, kuumades töökodades;
- endokriinsed patoloogiad (diabeet);
- vanusega seotud muutused (vanus üle 50 aasta);
- HPV.
Pathogenesis
Meditsiin ei suuda siiani anda täpset vastust lihtsa leukoplaakia päritolu ja arengumehhanismi küsimusele. Mõned eelmise sajandi spetsialistid rääkisid haigusest kui süüfilise või parasüüfilise kahjustuse tunnusest. Tänapäeval viitavad teadlased üha sagedamini viiruslikule patoloogiateooriale. Samal ajal peetakse kõige ilmsemateks provotseerivateks teguriteks suitsetamist [ 5 ] ja limaskestade ärritust (mehaaniline, keemiline jne). [ 6 ]
Teine tegur on neurotroofne protsess kudedes, mida raskendab krooniline põletikuline reaktsioon. Mõned spetsialistid nimetavad leukoplaakiat sündroomiks, mis tekib pikaajalise limaskesta põletiku tagajärjel. Sellist põletikku võivad omakorda esile kutsuda mitmesugused nakkusprotsessid, traumaatilised, keemilised või termilised ärritajad. [ 7 ], [ 8 ]
Oluline on mõista, et mitte iga hüperkeratoosi piirkonda koos põletikuga ei tohiks pidada leukoplakiaks. Paljud erosioonilised ja haavandilised protsessid on selle haigusega sarnased, kuna need näevad välja nagu lokaliseerunud punetuse kolded, mis on kaetud heleda epiteeliga, mida saab maha kraapida. Ägeda trauma korral, millega kaasneb limaskesta hävimine, võib epiteeli hägusus olla seotud hüperkeratoosiga, mis avaldub reaktsioonina pikaajalisele ja regulaarsele ärritusele. Selline „võlts“ leukoplaakia kaob kohe pärast algpõhjuse kadumist. [ 9 ]
Eelnevat arvesse võttes eristatakse järgmisi leukoplakia vorme:
- Selline sümptom nagu leukoplakia ei ole täieõiguslik patoloogia, vaid ainult märk, mis on põhjustatud limaskestade põletikulisest reaktsioonist.
- Tõeline leukoplakia on otsene patoloogia ilma selge põhjuseta.
- „Vale” leukoplakia on valulik seisund, mis tekib teiste limaskesta mõjutavate haiguste tagajärjel.
Patoloogilise diagnostika käigus ilmneb lihtne leukoplaakia kroonilise põletikulise reaktsiooni koldena limaskestades, mõnikord veresoonte võrgustiku lähedal. Kahjustatud piirkonna sidekoe kiududel on väljendunud hõrenemise ja hävimise tunnused. Eriti kahjustatud on limaskesta epiteel: määratakse granuleeritud ja sarvjas kiht, mis tavaliselt puuduvad. Selgelt avaldub akantoos, millel puudub atüüpiline rakuline struktuur. Kudede analüüsi käigus tuvastatakse põie kahjustuse korral üleminekuepiteeli koe muutumine mitmekihiliseks lameepiteeliks. [ 10 ], [ 11 ], [ 12 ]
Sümptomid lihtne leukoplakia
Lihtlevat leukoplaakiat leidub kõige sagedamini suuõõne limaskestadel (sisemisel põsepinnal), huulte nurkades, alahuulel, harvemini keelel ja alveolaarjätketel. Urogenitaalset leukoplaakiat diagnoositakse kliitori, tupe, häbeme, emakakaela, peenise pea, kusiti ja põie piirkonnas. Hingamisteede leukoplaakia mõjutab sageli häälepaelu ja kõripealist.
Leukoplaakia kahjustused ilmnevad ühe või mitme heleda täpina, millel on selgelt piiritletud kontuurid, kuid mis on erineva suuruse ja kujuga. Enamasti jäävad esimesed märgid märkamatuks, kuna patoloogia ei põhjusta märgatavat ebamugavust. Seetõttu avastatakse leukoplaakia sageli juhuslikult – näiteks hambaarsti külastuse ajal, kolposkoopia ajal jne. Negatiivsed aistingud võivad tekkida ainult kusiti lamellkoe (urineerimisraskused) ja kõri (köha, kähedus, hääle muutus) kahjustuse korral. [ 13 ]
Leukoplaakia arengu mehhanism on samm-sammult. Alguses ilmub limaskestale väike, madala intensiivsusega põletiku piirkond. Seejärel hakkab põletikulise piirkonna epiteel keratiniseeruma, moodustub tüüpiline hele kahjustus, mis sarnaneb kilekattega ja mida ei saa spaatliga eemaldada.
Lihtne leukoplaakia võib püsida aastaid või muutuda tüükakujuliseks leukoplaakiaks: kahjustatud piirkond muutub tihedamaks ja kumeramaks. Koos keratiniseerumispiirkondadega võivad tekkida praod ja haavandid, mis on haiguse erosioonilisele kulule tüüpiline. [ 14 ]
Etapid
Mõistet "leukoplaakia" peetakse puhtalt kliiniliseks ja seda praktiliselt ei kasutata morfoloogiliseks kirjelduseks. Patoloogias tuvastatakse tavaliselt üks neljast muutuste tüübist:
- fokaalne epiteeli hüperplaasia;
- lamerakk-sisene intraepiteliaalne neoplaasia 1. staadium; (SIN)
- PIN-kood 2 spl.;
- PIN-kood 3 spl.
Reeglina algab haigus kliiniliselt preleukoplaakia staadiumiga, mida iseloomustab limaskesta põletikuline protsess. Seejärel täheldatakse keratiniseerumist koos lameda ehk lihtsa leukoplaakia tekkega.
Vormid
Tavaliselt jagavad spetsialistid leukoplakia mitmeks variandiks:
- Fokaalne lihtne leukoplaakia ehk lame leukoplaakia avaldub limaskesta järsult piiratud läbipaistmatuses. Mõnikord meenutab selline kahjustus pealiskaudset tihedat kilet, millel on kuiv ja kare pind. Selle värvitoon varieerub hallikast peaaegu valgeni, mis sõltub keratiniseerumise astmest. Kontuurid on hambakujulised. Suuõõnes võib leukoplaakia välja näha nagu kortsus kile või heledad voldid.
- Sõõrulisel leukoplaakial on valge ja sileda kõrgenenud moodustis, kuid mõnikord avaldub see tihedate, umbes 2,5 mm kõrguste kühmudena. Sõõruline ja lihtne leukoplaakia esinevad sageli teineteise taustal.
- Erosiivset leukoplaakia iseloomustab erosiooniliste kahjustuste ja pragude ilmnemine lihtsa või tüükakujulise leukoplaakia kahjustuse piirkonnas.
- Nikotiini leukoplaakia esineb suitsetajatel. See näeb välja nagu heleda varjundiga kõva keratiniseerunud suulagi, mille taustal on nähtavad punakad inklusioonid (süljenäärmete väljundkanalid).
Haiguse teine klassifikatsioon on tingitud valuliku protsessi lokaliseerimisest:
- Emakakaela lihtne leukoplaakia tekib sageli ilma spetsiifiliste sümptomiteta ning limaskesta keratiniseerumise piirkonnad avastatakse juhuslikult günekoloogilise läbivaatuse käigus. Mõned patsiendid võivad kurta ebameeldiva lõhna ja värvusega leukorröa ning suguelundite sügeluse üle. Mõnikord esineb menstruatsiooni ajal valu tugevnemist ja valu seksuaalvahekorra ajal. Emakakaela leukoplaakia ja rasedus
- Lihtne vulva leukoplaakia on vulva rakuliste struktuuride düstroofne transformatsioon, millega kaasnevad keratiniseerumisprotsessid. Seda probleemi esineb kõige sagedamini naistel, kes on ületanud menopausi või kliimakteeria läve.
- Suuõõne lihtne leukoplakia esineb kõige sagedamini piirkondades, kus limaskest sageli kahjustatakse - näiteks hammaste tiheda kokkupuute või ebaühtlase paigutuse korral, valesti paigaldatud täidiste või proteeside juuresolekul.
Mida tähendab termin "lihtne leukoplakia ilma atüüpiata"?
Leukoplaakia ilma rakulise atüüpiata viitab hüperkeratoosi ja parakeratoosi protsessidele. Määrdproovide-jälgede uurimisel tuvastatakse keratiinitükke ja pindmiste rakustruktuuride (ilma tuumata) kogunemisi. Rakkude tsütoplasma värvub Papanicolaou järgi kollaseks või oranžiks. Võib kohata hulknurksete keratiniseeruvate rakkude - düskeratotsüütide - kihte. [ 15 ]
Lihtsa leukoplaakia diagnoosimine ilma atüüpiata tähendab, et haiguse pahaloomuliseks vormiks muutumise oht praktiliselt puudub.
Tüsistused ja tagajärjed
Lihtsa leukoplaakia kõige ebasoovitavamaks tüsistuseks võib pidada haiguse pahaloomulist muundumist – see tähendab selle degeneratsiooni vähiprotsessiks. Kõige sagedamini muutuvad aga tüügas- ja erosioonileukoplaakia pahaloomuliseks.
Kui valulik protsess mõjutab emakakaela, on oht viljatuse tekkeks.
Kui kõri kahjustusi ravitakse valesti või enneaegselt, võivad tekkida pöördumatud koe muutused, mille tagajärjel võivad patsiendil tekkida sagedased ENT-haigused.
Kui põis on kahjustatud, on võimalik urineerimisprotsessi mitmesugused kroonilised häired. Need omakorda mõjutavad negatiivselt patsiendi elukvaliteeti. [ 16 ]
Diagnostika lihtne leukoplakia
Enamikul juhtudel diagnoositakse lihtne leukoplakia ilma eriliste probleemideta, kui tegemist on arsti poolt läbivaatamiseks ligipääsetavate piirkondadega (näiteks kui kahjustused asuvad suuõõnes, välistel suguelunditel). Diagnoosi selgitamiseks on tsütoloogia koos histoloogilise uuringuga kohustuslik.
Tsütoloogia aitab tuvastada atüüpilisi rakke, mis on tüüpiline vähieelsele seisundile. Tsütoloogilise diagnostika käigus tuvastatakse palju mitmekihilisi epiteelirakke, millel on keratiniseerumise tunnused. Oluline on arvestada, et määrdproov ei saa katta aluskoe kihte, millel võivad olla atüüpia tunnused. Seetõttu on täpse diagnoosi saamiseks parem võtta biopsia, mitte määrdproov.
Histoloogiline uuring näitab epiteeli keratiniseerumist ilma ülemise funktsionaalse kihita, kuna ülemine epiteelikiht on parakeratootilises või hüperkeratootilises staadiumis. Võimalik on basaalrakkude hüperaktiivsus ja atüüpilisus, mis viitab pahaloomulisuse suurenenud tõenäosusele. [ 17 ]
Emakakaela leukoplaakia määratakse günekoloogilise läbivaatuse või kolposkoopia käigus.
Abianalüüsid viiakse läbi:
- määrimine sugulisel teel levivate haiguste antikehade olemasolu suhtes;
- bakteriaalne analüüs;
- Sugulisel teel levivate haiguste, HPV ja HIV suhtes vereanalüüs ja kontroll;
- immunogramm;
- hormonaalse seisundi uuring.
Kõri leukoplaakia kahtluse korral on kohane instrumentaalne diagnostika: larüngoskoopia tehakse koos biopsiaga. Põie leukoplaakia või kusiti kahjustuse korral on asjakohane uretroskoopia, tsüstoskoopia koos kohustusliku samaaegse biopsiaga.
Diferentseeritud diagnoos
Diferentsiaaldiagnoosi tehakse suuõõne ja suguelundite seenhaiguse, sekundaarse süüfilise, Boweni tõve ja Queyrati tõve, keratiniseeruva lamerakk-kartsinoomi ja sambliku planuse korral. [ 18 ]
Emakakaela leukoplaakia ja vähk on Schilleri testi abil kergesti tuvastatavad. Emakakaela kahjustatud piirkonda ravitakse Lugoli lahusega: kui esineb atüüpilisi rakke, ei muuda nende varjund. Lisaks võetakse emakakaelast ja emakakaelakanalist eemaldatud materjalist biopsia ja histoloogia.
Kellega ühendust võtta?
Ravi lihtne leukoplakia
Lihtne leukoplaakia, olenemata valuliku fookuse asukohast, nõuab keerulist ravi. Ravi peaks olema suunatud probleemi põhjustanud põhjuste neutraliseerimisele ja sellega seotud probleemide lahendamisele. Terapeutilised meetmed hõlmavad järgmist:
- limaskesta traumeerivate kahjulike tegurite kõrvaldamine;
- halbadest harjumustest vabanemine;
- hüpovitaminoosi vastu võitlemine;
- Seedetrakti, endokriinsüsteemi, urogenitaalsüsteemi, somaatiliste haiguste, nakkus- ja põletikuliste patoloogiate olemasolevate haiguste ravi.
Lihtsa leukoplaakia korral kasutatakse radikaalseid protseduure harva. Sellised meetmed on asjakohased ainult atüüpiliste rakkude tuvastamisel. Tavaliselt uuritakse patsienti hoolikalt ja jälgitakse patoloogilist protsessi. Ravimiravi võib hõlmata antibiootikumide, põletikuvastaste, viirusevastaste, hormonaalsete ja immunomoduleerivate ainete võtmist. [ 19 ]
Ravimid, mida arst võib välja kirjutada
Hüposensibiliseerivad ravimid |
Määratud allergilise protsessi arengu patogeneetilise mehhanismi pärssimiseks. Näide: Astemisooli võetakse 10 mg üks kord päevas. Võimalikud kõrvaltoimed: paresteesia, müalgia, unehäired. |
Keratoplastilised vahendid |
Määratud limaskesta epiteeli ainevahetusprotsesside normaliseerimiseks. Näide: Karotoliin on kibuvitsa viljalihast saadud õliekstrakt, mida kasutatakse suuõõne kahjustatud limaskestadele kandmiseks. Võimalikud kõrvaltoimed: allergia. |
Immunomodulaatorid |
Määratud organismi immuunvastuse parandamiseks. Näide: Immunali võetakse 1 tablett 4 korda päevas 10 päeva jooksul. Võimalikud kõrvaltoimed: allergilised reaktsioonid, pearinglus, arteriaalne hüpotensioon. |
Antiseptikumid |
Kasutatakse kudede paranemise kiirendamiseks. Näide: Tantum Verdet kasutatakse suuõõne kahjustatud piirkondade loputamiseks 4 korda päevas. Võimalikud kõrvaltoimed: suukuivus, allergiad. |
Vitamiinitooted |
Epiteeli koe ainevahetuse normaliseerimiseks on ette nähtud pikk (umbes 2 kuud) A-vitamiini kuur, 10 tilka 3 korda päevas või Aevit, 1 kapsel kolm korda päevas pärast sööki. Seda ravi korratakse 2-3 korda aastas. Soovitatav on kanda suu limaskestale A-vitamiini õlilahust kolm korda päevas 20 minuti jooksul. |
Vitamiinid
Leukoplaakia raviks ja ennetamiseks on ette nähtud pikk A-vitamiini kuur. On tõendeid retinoolatsetaadi ja tiamiini kombinatsiooni positiivse kasutamise kohta. Üldiselt soovitavad spetsialistid patsientidele välja kirjutada järgmised vitamiinipreparaadid:
- koensüüm Q10 – rakulise energia allikas, kõrvaldab haavatavuse ja kiirendab limaskestade paranemist;
- vitamiinid B3 ja B6 – normaliseerivad limaskestade tundlikkust;
- A-vitamiin – suurendab kudede vastupanuvõimet nakkus- ja põletikulistele protsessidele, osaleb ainevahetusprotsessides.
Suuõõne leukoplaakia korral on eriti soovitatav kasutada rohelise tee ekstrakti, mis aitab tugevdada igemeid, omab bakteritsiidset toimet ja antioksüdantseid omadusi.
Füsioteraapia
Leukoplakia füsioteraapia meetodid ei ole määrava tähtsusega, kuid neid saab kasutada taastumise mõnes etapis:
- fotodünaamiline ravi;
- immunostimulatsioon;
- Röntgenravi;
- osooniteraapia;
- hüdroteraapia (niisutamine, vannid, dušid);
- mudaravi;
- Nimme-ristluu piirkonna UFO;
- nõelravi;
- ultraheli.
Fotodünaamilise teraapia olemus seisneb valgustundlike komponentide kasutamises. Me räägime fotosensibilisaatoritest: need viiakse patsiendi kehasse, misjärel need aktiveeritakse laserkiirguse abil. Seda meetodit kasutatakse edukalt paljude pahaloomuliste protsesside, dermatoloogiliste haiguste raviks ja põletikukollete kõrvaldamiseks. Protseduur hõlmab sensibilisaatorite pealekandmist, mis selektiivselt akumuleeruvad kahjustatud koepiirkondades. Seejärel kiiritatakse madala intensiivsusega laseriga võimsusega 1-2 W. Sellise võimsusega on võimalik kontrollida tundlikkuse temperatuuri läve.
Osooni-hapniku segude kasutamine osoonteraapia protseduuride ajal võimaldab optimeerida vitamiinide ja mineraalide rakusisest mikrotsirkulatsiooni. Lisaks on osoon hea desinfitseeriv aine ja mõjutab hapniku vabanemist kudedes, stimuleerides kõiki bioloogilisi protsesse.
Rahvapärased abinõud
Valdav enamus meditsiinitöötajaid ei soovita leukoplaakia ravida rahvapäraste ravimitega. On teada palju juhtumeid, kus selline ravi viis haiguse pahaloomuliseks muutumiseni. Siiski ignoreerivad mõned patsiendid endiselt hoiatusi ja kasutavad rahvapäraseid meetodeid. Nende arvates võimaldavad olemasolevad vahendid patoloogiat kontrolli all hoida ja valusad sümptomid kõrvaldada.
Traditsiooniline meditsiin põhineb mitmesuguste tavalistes kodutingimustes kättesaadavate vahendite kasutamisel. Need võivad olla toiduained, taimed jne. Näiteks kasutatakse valulike piirkondade raviks sageli 4–6% looduslikku õunasiidriäädikat, millel on põletikuvastased, desinfitseerivad, seenevastased, ravivad ja pehmendavad omadused. Kuid: mingil juhul ei tohiks kasutada lahjendamata äädikat ega kontsentraati, kuna see põhjustab limaskestade põletuskahjustusi. Samal põhjusel ei ravita leukoplaakia kahjustusi alkoholilahuste, briljantrohelise, joodi jms-ga.
Leukoplaakia all kannatavate patsientide toidusedelisse on soovitatav lisada kõrvits. Kõrvitsamahl ja -tselluloos sisaldavad palju organismile vajalikke kasulikke aineid, aitavad puhastada kudesid ja eemaldada mürgiseid komponente.
Samuti on kasulik hommikul juua klaas värsket porgandi- ja sellerimahla. Efekti tugevdamiseks ja vastunäidustuste puudumisel lisage mahlale näpuotsatäis söögisoodat. [ 20 ]
Taimne ravi
Traditsiooniliste ravitsejate sõnul avaldavad leukoplakiale kõige tugevamat mõju:
- loputamine safrani vesilahusega;
- taruvaiku närimine;
- loputamine niidulõhe infusiooniga.
Sarnase positiivse toimega on saialill, basiilik, kasepungad, lodjapuu viljad, emaürt, loorberilehed, eukalüpt ja võilille risoom. Leukoplaakia raviks ei soovitata kasutada mürgiseks peetavaid taimi. Selliste soovimatute taimsete preparaatide hulka kuuluvad vereurmarohi, kartuliõis, koirohi, tsuuga jne.
Limaskesta loputamiseks kasutatakse edukalt naistepuna (1 spl taime 500 ml vee kohta), salvei (1 tl 200 ml vee kohta) ja ka värske valge kapsa mahla infusiooni.
Homöopaatia
Erinevate lokalisatsioonidega leukoplaakia homöopaatiline ravi viiakse läbi traditsioonilise ravi taustal, kuna need täiendavad teineteist tõhusalt. Homöopaatiline spetsialist suudab pakkuda kõige sobivamat ravimit, säilitada õiged proportsioonid ja kasutamise sageduse. Reeglina ei ole sellisel ravil kõrvaltoimeid: see on igas vanuses patsientidele kergesti talutav.
Homöopaatilised ravimküünlad on leukoplaakia ravis osutunud tõhusaks:
- Saialill;
- Taruvaik;
- Tšaga;
- Elupõlv;
- Femikaan.
- Salvipreparaadid pole vähem tõhusad:
- Saialill;
- Taruvaik;
- Arnika;
- Elupõlv;
- Nõia sarapuu.
Homöopaatilised ravimid aitavad sageli ennetada leukoplaakia tüsistusi, nagu aeglaselt paranevad haavad, praod, haavandid ja erosioonid. Siiski ei ole spetsialistide poolt teretulnud ainult homöopaatia kasutamine ilma peamise traditsioonilise ravita.
Kirurgiline ravi
Kirurgilise ravi kasutamine võimaldab enamikul juhtudel neutraliseerida kõik leukoplaakia valulikud fookused ja neist täielikult vabaneda. Kõige sagedamini kasutatakse järgmisi tehnoloogiaid:
- Raadiolaine meetod hõlmab kahjustatud limaskestade eemaldamist raadiolaine noa abil. See meetod on efektiivne, valutu ja veretu, ei vaja anesteesiat ning kõrvaldab täielikult operatsioonijärgse verejooksu ja nakkuslikud tüsistused.
- Krüodestruktsiooni meetod hõlmab mõjutatud kudede töötlemist vedela lämmastikuga, mis põhjustab nende surma.Protseduur on valutu, kestab mitte rohkem kui viisteist minutit ja efektiivsuse aste( retsidiivide puudumine) on hinnanguliselt üle 95%.Ainsaks puuduseks on see, et pärast paranemist võib leukoplaakia fookuse kohas tekkida kare arm.
- Keemilise koagulatsiooni meetod hõlmab kahjustuste ravimist spetsiaalse keemilise koostisega, mida peetakse üsna tõhusaks ja praktiliselt valutuks.
- Argooni plasma koagulatsioonimeetod hõlmab patoloogiliselt muutunud kudede keetmist erineva võimsusega raadiolainete abil. Meetod on valutu, veretu ega jäta maha suuri armimuutusi. Keetmine ei jäta praktiliselt mingit võimalust mikroobse infektsiooni tekkeks.
Mõned olukorrad nõuavad kahjustatud piirkonna kirurgilist eemaldamist. Pärast sellist sekkumist tehakse tavaliselt rekonstruktiivplastilist kirurgiat.
Kui leukoplaakia piirkond paikneb kõri limaskestal, siis on ette nähtud mikrolarüngoloogiline kirurgia. Tsüstoskoopia käigus koaguleeritakse põie limaskesta. [ 21 ]
Kas lihtne leukoplaakia tuleks eemaldada?
Lihtne leukoplaakia ei saa muidugi ravita jääda, mis peaks hõlmama haiguse arengut põhjustanud tegurite likvideerimist. Oluline on vabaneda mehaaniliselt kahjustavatest ainetest (näiteks proteesid või hambakroonid), loobuda suitsetamisest ja alkoholist, taastada organismile vajalike vitamiinide varu, ravida olemasolevaid seede- ja endokriinsüsteemi patoloogiaid, samuti kõiki somaatilisi häireid, nakkus- ja põletikulisi protsesse.
Kui lihtne leukoplaakia ei näita rakuliste struktuuride atüüpia tunnuseid, ei pruugi arst nõuda radikaalset ravi probleemsete piirkondade eemaldamise näol. Selliseid patsiente tuleks aga perioodiliselt jälgida. Kui diagnostilise protsessi käigus avastatakse basaalrakkude hüperaktiivsus ja rakkude atüüpia, on vaja leukoplaakia piirkond võimalikult kiiresti eemaldada. [ 22 ]
Kahjustatud limakude eemaldatakse lasertehnoloogia või raadiolainete, diatermokoagulatsiooni või elektroekstsisioonimeetodite abil. Üksikutele patsientidele võib soovitada kogu kahjustatud piirkonna (kusiti, tupe jne) kirurgilist eemaldamist, mis nõuab elundi edasist rekonstruktiivplastilist kirurgiat.
Kui avastatakse lihtsa leukoplakia pahaloomulisuse tunnuseid, on ette nähtud radikaalne sekkumine, millele järgneb kiiritusravi.
Kui kõris avastatakse lihtne leukoplaakia, võib soovitada mikrolarüngosurgiat. Põiekahjustuste korral tehakse koagulatsioon tsüstoskoopia abil. Kui haigust iseloomustab sümptomite väljendunud suurenemine ja haigusprotsessi levik, võib osutuda vajalikuks elundi resektsioon.
Isegi patoloogia kiire kulgemise korral annab pädev ja õigeaegne ravi positiivse tulemuse. Kuid kahjuks ei ole mingit garantiid, et patsient suudab retsidiive vältida. See kehtib eriti juhtudel, kui radikaalset eemaldamist ei kasutatud. Seetõttu peab arst jälgima patsiendi tervist. Kuumtöötluse ja igasuguste rahvapäraste ravimeetodite puhul on vaja olla äärmiselt ettevaatlik. Sellised küsitavad ravimeetodid võivad viia pahaloomulisuse tekkeni ja patoloogia süvenemiseni. [ 23 ]
Ärahoidmine
Lihtsa leukoplaakia tekke vältimiseks on vaja kõrvaldada kõik võimalikud haiguse arengu põhjused ja tegurid. Näiteks on vaja võimalikult palju piirata nakkuse sattumise tõenäosust organismi, nimelt:
- tugevdada immuunsüsteemi;
- vältida kokkupuudet nakatunud inimestega;
- järgige sanitaar- ja hügieenieeskirju.
On hädavajalik pühendada aega tervisetegevustele, juhtida aktiivset eluviisi, süüa tervislikult ja loobuda kõigist halbadest harjumustest.
Suuõõne leukoplaakia ennetamine hõlmab järgmist:
- regulaarne suuhügieen (hambakivi eemaldamine, proteeside õige valik, hammaste ja igemete õigeaegne ravi ja taastamine jne);
- vältides väga kuumade, vürtsikate toitude, alkoholi ja ravimite tarbimist ilma arsti retseptita;
- suitsetamisest loobumine;
- limaskestale kahjulikke mõjutavaid tööalaseid ohte kõrvaldades;
- vältige ravimite võtmist, mida arst ei ole määranud;
- regulaarsed ennetavad visiidid arstide juurde (hambaarst, günekoloog, terapeut).
Oluline on ennetada ja õigeaegselt tuvastada limaskesta mehaanilisi ja keemilisi kahjustusi, vältida tööalaseid ohte, suitsetamist ja alkoholi tarvitamist ning ennetada A- ja B2-vitamiini hüpovitaminoosi . Ennetusmeetmed hõlmavad mis tahes haiguste varajast avastamist ja õigeaegset ravi.
Patsientidel soovitatakse läbida perioodilisi tervisekontrolle ja seejärel registreerida end apteekris, kui avastatakse limaskestade kroonilisi patoloogiaid.
Paljud patsiendid usuvad, et nad on sanitaar- ja isikliku hügieeni osas üsna pädevad ning ei vaja selles küsimuses erilisi selgitusi. Kuid praktika näitab, et sanitaar- ja hügieenireeglite ning -standardite selged selgitused ja demonstratsioonid ei saa olla "üleliigsed": oluline on sisendada õigeid hügieenioskusi ja isegi jälgida nende rakendamise edukust. On täheldatud, et kõik arsti pingutused lihtsa leukoplaakia ravimiseks võivad olla asjatud, kui patsient ignoreerib isikliku hügieeni nõuandeid - eriti suguelundite ja suuõõne hügieeni osas.
Piisava hügieenilise seisundi säilitamine kehas tagab paljude füsioloogiliste protsesside normaalse kulgemise. Sel põhjusel on enesekorralduse ja tervisliku eluviisi reeglite ja meetodite selgitamine oluline eesmärk kõigile meditsiinitöötajatele.
Prognoos
Lihtsa leukoplaakia varajase avastamise korral saavutatakse täielik taastumine 99 patsiendil sajast. Seega võib prognoosi pidada üsna soodsaks, kui haigus avastatakse varakult. Kui aga provotseerivaid tegureid ei kõrvaldata, on igal patsiendil endiselt patoloogia kordumise oht. Ja mõnel juhul omandab lihtne valulik protsess pahaloomulise kulu - näiteks juhtub see 15% -l emakakaela leukoplaakia diagnoosiga patsientidest.
Pärast ravikuuri peaksid kõik leukoplaakiaga patsiendid registreeruma apteekris. Naised peaksid kaks korda aastas külastama günekoloogi tsütoloogilise määrdumise tegemiseks. Kolposkoopia ja inimese papilloomiviiruse analüüs on kohustuslikud. Kui haigus kahe aasta jooksul ei kordu, eemaldatakse patsient registrist.
Lihtne leukoplaakia, erinevalt tüükadest ja erosiooni-haavandiliste vormidest, ei muutu sageli pahaloomuliseks haiguseks. Sellist sündmuste arengut ei saa aga välistada. Patoloogiat tuleb kohustuslikus korras ravida - esiteks tüsistuste tekke vältimiseks ja haigusprotsessi aeglustamiseks. Tüsistuste ilmnemine halvendab oluliselt prognoosi kvaliteeti.

