Artikli meditsiiniline ekspert
Uued väljaanded
Endometriit
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
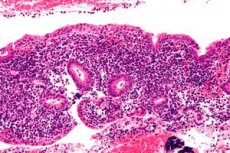
Endometriit on endomeetriumi nakkav põletik, mis nõuetekohase diagnoosimise ja ravimata jätmise korral võib naistel põhjustada tõsiseid pikaajalisi tüsistusi. Endometriidi diagnoosimine võib olla keeruline ja sageli aladiagnoositakse seda laiaulatuslike võimalike kliiniliste tunnuste tõttu. Ravi nõuab seisundi täpset ja kiiret tuvastamist, sobivaid antibiootikume ja multidistsiplinaarsete spetsialistide vahelist koostööd. [ 1 ]
Endometriit on endomeetriumis ehk emaka sisemises limaskestas lokaliseerunud põletik, millel on enamasti nakkuslik etioloogia. [ 2 ] Nakkust, mis levib munajuhadesse, munasarjadesse või vaagna kõhukelmesse, nimetatakse vaagna põletikuliseks haiguseks (PID). [ 3 ] Endometriiti jagatakse traditsiooniliselt kahte tüüpi: äge ja krooniline. Sünnitusjärgne endometriit on rasedusega seotud ägeda endometriidi alatüüp. [ 4 ], [ 5 ]
Epidemioloogia
Äge endometriit
Ainult ägeda endometriidi esinemissagedus on keeruline, kuna see esineb sageli primaarse immuunpuudulikkuse (PID) korral, mille esinemissagedus on Ameerika Ühendriikides (USA) ligikaudu 8% ja arengumaades 32%.[ 6 ] PID-i juhtumid USA-s on sageli seotud Chlamydia trachomatis'e ja Neisseria gonorrhoeae infektsioonidega, moodustades 50% sellistest juhtudest.[ 7 ]
Krooniline endometriit
Arvestades üldiselt kerget avaldumist, on kroonilise endometriidi tegelikku levimust raske hinnata. Mõned uuringud on näidanud, et korduva raseduse katkemisega inimestel on esinemissagedus ligi 30%. Siiski varieerub esinemissagedus isegi sama uuringu piires sõltuvalt menstruaalfaasist, mille jooksul endomeetriumi biopsia tehti. [ 8 ], [ 9 ]
Sünnitusjärgne endometriit
Sünnitusjärgne endometriit on raseduse ajal esineva sünnitusjärgse palaviku peamine põhjus.[ 10 ] Selle esinemissagedus on 1–3% patsientidel, kellel puuduvad riskitegurid pärast normaalset spontaanset vaginaalset sünnitust, suurenedes riskitegurite olemasolul ligikaudu 5–6%-ni. [Keisrilõige on oluline riskitegur, mis on seotud 5–20-kordselt suurenenud sünnitusjärgse endometriidi riskiga võrreldes spontaanse vaginaalse sünnitusega. Kui keisrilõige tehakse pärast lootekesta rebenemist, on risk veelgi suurem.[ 11 ],[ 12 ] Sobiv antibiootikumprofülaktika võib vähendada sünnitusjärgse endometriidi riski, kusjuures kuni 20% patsientidest haigestub haigus ilma antibiootikumprofülaktikata.[ 13 ] Ravimata sünnitusjärgse endometriidi suremus võib olla kuni 17%.[ 14 ]
Põhjused endometriit
Endometriit tekib peamiselt mikroorganismide tungimise tagajärjel alumistest suguelunditest (st emakakaelast ja tupevõlvist) endomeetriumi õõnsusse. Spetsiifilised patogeenid, mis endomeetriumi kõige sagedamini nakatavad, varieeruvad sõltuvalt endometriidi tüübist ja neid on mõnikord raske tuvastada.
Äge endometriit
Ägeda endometriidi korral on üle 85% nakkushaigustest põhjustatud sugulisel teel levivatest infektsioonidest (STI). Erinevalt kroonilisest ja sünnitusjärgsest endometriidist, mille põhjuslikkus on seotud mitme mikroorganismiga, on ägeda endometriidi peamine mikroobne etioloogia Chlamydia trachomatis, millele järgnevad Neisseria gonorrhoeae ja BV-ga seotud bakterid.[ 15 ]
Ägeda endometriidi riskifaktoriteks on vanus alla 25 aasta, sugulisel teel levivate infektsioonide (STI) anamnees, riskantne seksuaalkäitumine, näiteks mitu partnerit, ja günekoloogiliste protseduuride, näiteks emakasisese vahendi või endomeetriumi biopsia läbimine. Need tegurid suurendavad mõnedel inimestel vastuvõtlikkust sellele seisundile.[ 16 ]
Krooniline endometriit
Kroonilise endometriidi etioloogia on sageli teadmata. Mõned uuringud on näidanud võimalikku endomeetriumi põletikku, mis on seotud mittenakkuslike etioloogiatega (nt emakasisesed rasestumisvastased vahendid, endomeetriumi polüübid, submukoossed leiomüoomid). Kui aga tekitaja tuvastatakse, on see sageli polümikroobne infektsioon, mis koosneb organismidest, mida tavaliselt leidub tupeõõnes. Lisaks võib suguelundite tuberkuloos viia kroonilise granulomatoosse endometriidini, mida esineb kõige sagedamini arengumaades.[5] Erinevalt ägedast endometriidist ei ole Chlamydia trachomatis ja Neisseria gonorrhoeae kõige levinumad põhjused.[5] Peamised tuvastatud põhjustajad on järgmised:
- Streptokokid
- Enterococcus fecalis
- E. coli
- Klebsiella kopsupõletik
- Stafülokokid
- Mükoplasma
- Ureaplasma
- Gardnerella vaginalis
- Pseudomonas aeruginosa
- Saccharomyces cerevisiae ja Candida liigid [ 17 ]
Krooniline endometriit on seotud mitmete riskiteguritega, sealhulgas emakasisese vahendi kasutamine, mitmikraseduse ajalugu, varasemad abordid ja ebanormaalne emakaverejooks. Need tegurid on olulised kaalutlused kroonilise endometriidi võimalike põhjuste ja soodustavate tegurite mõistmisel.
Sünnitusjärgne endometriit
Raseduse ajal kaitseb lootekott emakaõõnt nakkuse eest ja endometriit on haruldane. Emakakaela laienedes ja membraanide rebenedes suureneb emakaõõne koloniseerimise võimalus tupeõõnest pärit mikroorganismide poolt. Seda riski suurendavad veelgi instrumentide kasutamine ja võõrkehade viimine emakaõõnde. Bakterid koloniseerivad tõenäolisemalt ka devitaliseeritud või muul viisil kahjustatud emakakude. [ 18 ] Sarnaselt looteveesisesetele infektsioonidele on ka sünnitusjärgne endomeetriumi infektsioon polümikroobne, hõlmates nii aeroobseid kui ka anaeroobseid baktereid, sealhulgas:
- Grampositiivsed kookid: A- ja B-rühma treptokokid, stafülokokid, enterokokid.
- Gramnegatiivsed vardad: Escherichia coli, Klebsiella pneumoniae, Proteus.
- Anaeroobsed mikroorganismid: Bacteroides, Peptostreptococcus, Peptococcus, Prevotella ja Clostridium.
- Teised: mükoplasma, Neisseria gonorrhoeae [ 19 ],
Chlamydia trachomatis on haruldane sünnitusjärgse endometriidi põhjus, kuigi see on sageli seotud haiguse hilise algusega.[ 20 ] Kuigi haruldased, on Streptococcus pyogenes'e, Staphylococcus aureus'e, Clostridium sordellii või Clostridium perfringens'i põhjustatud rasked infektsioonid seotud suurenenud haigestumuse ja suremusega.[ 21 ]
Sünnitusjärgne endometriit on seotud mitmete riskiteguritega, sealhulgas keisrilõige, sünnitusaegne lootevee infektsioon (tuntud ka kui koorioamnioniit), pikaajaline lootekestade rebend või pikaajaline sünnitus, võõrkehad emakas (nt mitmed emakakaela uuringud ja invasiivsed loote jälgimisseadmed), platsenta käsitsi eemaldamine, operatiivne vaginaalne sünnitus ja teatud emaga seotud tegurid, nagu HIV-nakkus, suhkurtõbi ja rasvumine. Nende riskitegurite äratundmine on sünnitusjärgse endometriidi tuvastamisel ja ravimisel kriitilise tähtsusega, kuna need võivad kaasa aidata selle seisundi arengule ning suunata ennetavaid meetmeid ja ravistrateegiaid.[ 22 ]
Pathogenesis
Äge endometriit tekib emakakaela ja tupeõõne kaudu leviva tõusva infektsiooni tagajärjel, mille kõige sagedamini põhjustab Chlamydia trachomatis. Endotservikaalsed infektsioonid häirivad endotservikaalse kanali barjäärifunktsiooni, võimaldades infektsioonil ülespoole levida.
Seevastu kroonilist endometriiti iseloomustab endomeetriumi nakatumine mikroorganismidega, mis ei ole tingimata seotud emakakaela või tupe samaaegse koloniseerimisega. Mikroobne infektsioon põhjustab immuunvastuse ja kroonilise põletiku koos märkimisväärse endomeetriumi strooma plasmarakkude infiltraatide ja mikropolüüpide tekkega.[ 23 ] Samuti suureneb interleukiin-1b ja tuumorinekroosifaktor-alfa sisaldus, mis suurendab östrogeeni sünteesi endomeetriumi näärmerakkudes. See suurenenud östrogeeni süntees võib olla seotud mikropolüüpidega, mida sageli täheldatakse kroonilise endometriidiga patsientidel hüstroskoopilisel uuringul.
Sünnitusjärgse endometriidi korral võimaldab membraanide rebenemine emakakaela ja tupe bakteriaalsel flooral siseneda endomeetriumi limaskestale.[4] Need bakterid koloniseerivad tõenäolisemalt emakakude, mis on devitaliseeritud, veritsev või muul viisil kahjustatud (näiteks keisrilõike ajal). Need bakterid võivad tungida ka müomeetriumisse, põhjustades põletikku ja infektsiooni.
Sümptomid endometriit
Ägeda ja sünnitusjärgse endometriidi kliiniline diagnoos põhineb iseloomulikel sümptomitel ja uuringutulemustel; krooniline endometriit on sageli asümptomaatiline ja vajab tavaliselt histoloogilist kinnitust. Kliiniline anamnees ja sümptomid võivad erinevat tüüpi endometriidi ja diferentsiaaldiagnooside puhul kattuda; mõned kliinilised tunnused on aga rohkem seotud ühe endometriidi tüübiga kui teised. Seetõttu on põhjalik anamnees täpse diagnoosi panemiseks hädavajalik. Anamneesi uurivad arstid peaksid püüdma tuvastada ka PID-i ühiseid riskitegureid (nt mitu seksuaalpartnerit, sugulisel teel levivate infektsioonide anamnees) ja diferentsiaaldiagnoosi tõendeid põhjaliku sünnitus- ja seksuaalanamnees põhjal.
Äge endometriit
Ägeda endometriidi iseloomulike sümptomite hulka kuuluvad äkiline vaagnavalu, düspareunia ja tupevoolus, mis esinevad kõige sagedamini seksuaalselt aktiivsetel inimestel, kuigi patsiendid võivad olla ka asümptomaatilised. Sõltuvalt haiguse raskusastmest võivad esineda ka süsteemsed sümptomid, nagu palavik ja halb enesetunne, kuigi kergematel juhtudel need sageli puuduvad. Lisasümptomite hulka kuuluvad ebanormaalne emakaverejooks (nt postkoitaalne, intermenstruaalne või tugev menstruaalverejooks), düspareunia ja düsuuria.[ 24 ] PID-iga patsientidel võivad esineda perihepatiidi sekundaarsed sümptomid (nt Fitz-Hugh-Curtise sündroom), tubo-munasarja abstsess või salpingiit, sealhulgas valu paremas ülakvadrandis ja alakõhus.
Krooniline endometriit
Kroonilise endometriidiga patsientidel on sageli esinenud korduvaid raseduse katkemisi, korduvaid implantatsiooni ebaõnnestumisi ja viljatust. Krooniline endometriit on sageli asümptomaatiline. Kui sümptomid esinevad, on need tavaliselt mittespetsiifilised, kusjuures kõige sagedasemad kaebused on ebanormaalne emakaverejooks, vaagna ebamugavustunne ja leukorröa.
Sünnitusjärgne endometriit
Sünnitusjärgse endometriidi peamine kliiniline tunnus on palavik pärast hiljutist sünnitust või raseduse katkemist. Varajane haigus tekib 48 tunni jooksul pärast sünnitust ja hiline haigus kuni 6 nädalat pärast sünnitust. Diagnoosi toetavate sümptomite hulka kuuluvad emaka hellus, märkimisväärne alakõhuvalu, ebameeldiva lõhnaga mädane lochia ja emaka subinvolutsioon.[22] Võivad esineda ka üldised sümptomid, nagu halb enesetunne, peavalu ja külmavärinad.
Kus see haiget tekitab?
Tüsistused ja tagajärjed
Äge endometriit, eriti vaagnapõletikuga seotud, võib põhjustada viljatust, kroonilist vaagnavalu ja emakavälist rasedust. Lisaks võib tõusev infektsioon areneda tubo-munasarja abstsessiks.[ 25 ] Kroonilise endometriidi tüsistuste hulka kuuluvad viljakusprobleemid (nt korduv raseduse katkemine ja korduv implantatsiooni ebaõnnestumine) ja ebanormaalne emakaverejooks. Ligikaudu 1–4%-l sünnitusjärgse endometriidiga patsientidest võivad esineda tüsistused nagu sepsis, abstsessid, hematoomid, septiline vaagna tromboflebiit ja nekrotiseeriv fastsiit. Operatsioon võib olla vajalik, kui infektsioon on põhjustanud vedeliku kogunemist.
Diagnostika endometriit
Uuringud 1, 2, 3, 5 viiakse läbi kõigil patsientidel, 4, 6 - kui see on tehniliselt võimalik ja kui diagnoosi osas on kahtlusi.
- Termomeetria. Kerge vormi korral tõuseb kehatemperatuur 38–38,5 °C-ni, raske vormi korral on temperatuur üle 39 °C.
- Kliiniline vereanalüüs. Kerge vormi korral on leukotsüütide arv 9–12×109 / l, leukotsüütide arvus on kerge neutrofiilide nihe vasakule; ESR on 30–55 mm/h. Raske vormi korral ulatub leukotsüütide arv 10–30×109 / l-ni, tuvastatakse neutrofiilide nihe vasakule, leukotsüütide toksiline granulaarsus; ESR on 55–65 mm/h.
- Emaka ultraheli. Tehakse kõigile sünnitajatele pärast iseeneslikku sünnitust või keisrilõiget 3.-5. päeval. Suurendatakse emaka mahtu ja anteroposterior suurust. Määratakse tihe fibriinne kate emaka seintel, gaasi olemasolu emakaõõnes ja ligatuuride piirkonnas.
- Hüstroskoopia. Endometriidi puhul on kolm varianti, olenevalt keha joobeastmest ja lokaalsetest ilmingutest:
- endometriit (valkjas katte teke emaka seintel fibriinse põletiku tõttu);
- endometriit koos detsiduaalkoe nekroosiga (endomeetriumi struktuurid on mustad, nöörilised, emaka seina kohal kergelt väljaulatuvad);
- endometriit platsentakoe retentsiooniga, sagedamini pärast sünnitust (tükiline struktuur sinaka varjundiga, mis teravalt kontuurib ja paistab silma emaka seinte taustal).
Mitmetel patsientidel diagnoositakse koedefekt niši või läbipääsu kujul - see on märk õmbluste osalisest lahknevusest emakal.
- Emakaõõnest võetud aspiraadi bakterioloogiline uuring koos antibiootikumide suhtes tundlikkuse määramisega. Domineerivad mitteeostavad anaeroobid (82,7%) ja nende seosed aeroobsete mikroorganismidega. Anaeroobne floora on väga tundlik metronidasooli, klindamütsiini, linkomütsiini suhtes, aeroobne floora - ampitsilliini, karbenitsilliini, gentamütsiini ja tsefalosporiinide suhtes.
- Lochia happe-aluse tasakaalu määramine. Endometriiti iseloomustab pH < 7,0, pCO2 > 50 mm Hg, pO2 <30 mm Hg. Nende parameetrite muutused eelnevad haiguse kliinilistele ilmingutele.
Sõelumine
Emaka subinvolutsiooniga sünnitavate naiste tuvastamiseks, kellel on sünnitusjärgse endometriidi tekkerisk, tehakse 3.–5. päeval pärast sünnitust ultraheliuuring.
Mida tuleb uurida?
Diferentseeritud diagnoos
Lisaks ägedale endometriidile hõlmab vaagnavalu diferentsiaaldiagnoos emakavälist rasedust, hemorraagilist või rebenenud munasarjatsüsti, munasarja torsiooni, endometrioosi, tubo-munasarja abstsessi, ägedat tsüstiiti, neerukive ja seedetrakti põhjuseid (nt pimesoolepõletik, divertikuliit, ärritunud soole sündroom).
Kroonilise endometriidi tavalisteks sümptomiteks on sageli ebanormaalne emakaverejooks või viljakusprobleemid. Ebaregulaarse verejooksu diferentsiaaldiagnoos on lai. Ameerika Sünnitusarstide ja Günekoloogide Kolledž (ACOG) soovitab ebanormaalset emakaverejooksu klassifitseerida PALM-COEIN süsteemi järgi, mis on lühend sõnadest polüüp, adenomüoos, leiomüoom, pahaloomulised kasvajad, koagulopaatia, ovulatoorsed düsfunktsioonid, endomeetriumi põhjused (nt äge või krooniline endometriit), iatrogeensed (nt antikoagulandid, hormonaalsed rasestumisvastased vahendid) ja veel klassifitseerimata põhjused.[ 26 ] Viljatusel on samuti lai diferentsiaaldiagnoos, mis hõlmab emaka tegureid, munajuhade tegureid, ovulatoorset või hormonaalset düsfunktsiooni, kromosomaalseid probleeme ja meessoost tegurite etioloogiaid.[ 27 ]
Sünnitusjärgse palavikuga patsientidel hõlmab diferentsiaaldiagnoos kirurgilise koha infektsiooni, kuseteede infektsiooni, püelonefriiti, mastiiti, kopsupõletikku, sepsist, peritoniiti ja septilist vaagna tromboflebiiti.
Kellega ühendust võtta?
Ravi endometriit
Endometriidi ravi eesmärk on patogeeni eemaldamine, haiguse sümptomite leevendamine, laboratoorsete parameetrite ja funktsionaalsete häirete normaliseerimine ning haiguse tüsistuste ennetamine.
Äge endometriit
CDC soovitab mitmeid erinevaid antibiootikumikuuri.[ 28 ],[ 29 ] Järgmisi suukaudseid raviskeeme soovitatakse kergete kuni mõõdukate juhtude korral, mida saab ravida ambulatoorselt.
- 1. variant:
- Tseftriaksooni manustatakse intramuskulaarselt 500 mg üks kord.
- + doksütsükliin 100 mg suu kaudu kaks korda päevas 14 päeva jooksul.
- + metronidasool 500 mg suu kaudu kaks korda päevas 14 päeva jooksul
- 2. variant:
- Tsefoksitiin 2 g intramuskulaarselt üks kord koos probenetsiidiga 1 g suukaudselt üks kord
- + doksütsükliin 100 mg suu kaudu kaks korda päevas 14 päeva jooksul.
- + metronidasool 500 mg suu kaudu kaks korda päevas 14 päeva jooksul
- 3. variant:
- Muud kolmanda põlvkonna parenteraalsed tsefalosporiinid (nt tseftisoksiim või tsefotaksiim)
- + doksütsükliin 100 mg suu kaudu kaks korda päevas 14 päeva jooksul.
- + metronidasool 500 mg suu kaudu kaks korda päevas 14 päeva jooksul
- Raske tsefalosporiiniallergiaga patsientide alternatiivsed raviskeemid hõlmavad järgmist:
- Levofloksatsiin 500 mg suu kaudu üks kord päevas või moksifloksatsiin 400 mg suu kaudu üks kord päevas (eelistatav M. genitalium infektsioonide korral) 14 päeva jooksul
- + metronidasool 500 mg iga 8 tunni järel 14 päeva jooksul
- Asitromütsiin 500 mg IV üks kord päevas 1-2 annusena, seejärel 250 mg suu kaudu päevas + metronidasool 500 mg suu kaudu kaks korda päevas 12-14 päeva jooksul [28]
Statsionaarse haiglaravi näidustused on järgmised:
- Tuboovariaalne abstsess
- Ambulatoorse ravi ebaõnnestumine või suutmatus ambulatoorse ravi järgida või taluda
- Raske haigus, iiveldus, oksendamine või suutemperatuur >38,5 °C
- Kirurgilise sekkumise vajadust (nt pimesoolepõletik) ei saa välistada .
Statsionaarseid parenteraalseid antibiootikume manustatakse seni, kuni patsientidel ilmnevad kliinilise paranemise tunnused (nt palaviku ja kõhuvalu alanemine), tavaliselt 24–48 tunni jooksul, mille järel saab üle minna suukaudsele raviskeemile. Soovitatavad parenteraalsed raviskeemid on järgmised:
- Tsefoksitiin 2 g intravenoosselt iga 6 tunni järel või tsefotetaan 2 g intravenoosselt iga 12 tunni järel.
- + Doksütsükliin 100 mg suu kaudu või intravenoosselt iga 12 tunni järel
Alternatiivsed parenteraalsed raviskeemid:
- Ampitsilliin-sulbaktaam 3 g IV iga 6 tunni järel + doksütsükliin 100 mg suu kaudu või IV iga 12 tunni järel
- Klindamütsiin 900 mg IV iga 8 tunni järel + gentamütsiin IV või IM 3-5 mg/kg iga 24 tunni järel
Krooniline endometriit
Kroonilist endometriiti ravitakse tavaliselt doksütsükliiniga 100 mg suu kaudu kaks korda päevas 14 päeva jooksul. Patsientidel, kellel doksütsükliinravi ei toimi, võib kasutada metronidasooli 500 mg suu kaudu päevas 14 päeva jooksul ja tsiprofloksatsiini 400 mg suu kaudu päevas 14 päeva jooksul.
Kroonilise granulomatoosse endometriidi korral on soovitatav tuberkuloosivastane ravi, mis hõlmab:
- Isoniasiidi 300 mg päevas
- + rifampitsiin 450–600 mg päevas
- + etambutool 800–1200 mg päevas
- + pürasiinamiid 1200–1500 mg päevas
Sünnitusjärgne endometriit
Enamikule patsientidest, sealhulgas mõõduka kuni raske haiguse, kahtlustatava sepsise või keisrilõikejärgse endometriidi korral, tuleb manustada intravenoosseid antibiootikume. Cochrane'i sünnitusjärgse endometriidi antibiootikumraviskeemide ülevaade tuvastas järgmise klindamütsiini ja gentamütsiini raviskeemi kõige tõhusamaks:
- Gentamütsiin 5 mg/kg IV iga 24 tunni järel (eelistatav) või 1,5 mg/kg IV iga 8 tunni järel või + klindamütsiin 900 mg IV iga 8 tunni järel
- Kui B-grupi streptokokk on positiivne või nähud ja sümptomid ei parane 48 tunni jooksul, lisage ükskõik milline järgmistest:
- Ampitsilliin 2 g intravenoosselt iga 6 tunni järel või
- Ampitsilliin 2 g intravenoosselt küllastusannusena, seejärel 1 g iga 4–8 tunni järel.
- Ampitsilliin-sulbaktaam 3 g intravenoosselt iga 6 tunni järel
Neil, kelle seisund 72 tunni jooksul ei parane, peaksid arstid diferentsiaaldiagnoosi laiendama, et see hõlmaks ka teisi infektsioone, nagu kopsupõletik, püelonefriit ja vaagna septiline tromboflebiit. Intravenoosseid antibiootikume tuleks jätkata, kuni patsient püsib vähemalt 24 tundi palavikuta, koos valu leevendamise ja leukotsütoosi taandumisega. Puuduvad olulised tõendid selle kohta, et suukaudsete antibiootikumide jätkamine pärast kliinilist paranemist parandaks oluliselt patsiendikeskseid tulemusi. [ 30 ] Suukaudset antibiootikumravi võib hoolikalt kaaluda patsientidel, kellel pärast haiglast väljakirjutamist avastatakse kergeid sümptomeid (nt hiline sünnitusjärgne endometriit).
Prognoos
Ilma ravita on sünnitusjärgse endometriidi suremus ligikaudu 17%. Siiski on arenenud riikides sobiva ravi korral prognoos tavaliselt suurepärane. Äge endometriit ise on väga hea prognoosiga; aga see esineb sageli koos salpingiidiga, mis suurendab oluliselt munajuhade viljatuse riski. Tõendid näitavad, et viljakuse tulemused võivad pärast kroonilise endometriidi ravi oluliselt paraneda. Näiteks 3. päeva värske embrüo siirdamise tsüklite uuringus oli elussündide määr ravitud patsientidel oluliselt kõrgem kui ravimata patsientidel, vastavalt ligikaudu 60–65% versus 6–15%. Teises uuringus leiti, et korduva raseduse katkemise ja kroonilise endometriidiga patsientidel suurenes elussündide määr 7%-lt enne ravi 56%-ni pärast ravi.[ 31 ]

