Jalgade, käte, näo, küünte naha rubrofüütoos
Last reviewed: 26.06.2018

Meil on ranged allikate valiku juhised ja lingime ainult mainekatele meditsiinilistele saitidele, akadeemilistele uurimisasutustele ja võimaluse korral meditsiiniliselt eelretsenseeritud uuringutele. Pange tähele, et sulgudes olevad numbrid ([1], [2] jne) on klõpsatavad lingid nendele uuringutele.
Kui arvate, et mõni meie sisust on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
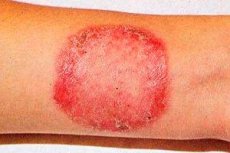
Rubrofitia (sünonüüm: rubromükoos) on kõige levinum seenhaigus, mis mõjutab siledat nahka, varbaküüsi, käsi ja siidjuukseid.
Põhjused rubrofütoosid
Haiguse põhjustajaks on seen Trichophyton rubrum. See nakkus moodustab 80–90% kõigist jalaseent põhjustavatest patogeenidest. Nakatumine toimub samamoodi nagu jalaseen (vt. jalaseen).
Sümptomid rubrofütoosid
Eristatakse järgmisi rubromükoosi vorme: jalgade rubromükoosi, jalgade ja käte rubromükoosi, generaliseerunud rubromükoosi.
Jalgade onühhomükoos
Jalgade rubromükoos on kõige levinum. Haiguse kliiniline pilt algab jalgade varvastevaheliste voltide kahjustusega. Järk-järgult levib protsess jalataldade nahale ja küüneplaatidele (onühhomükoos).
Mõjutatud jalataldade nahk on stagneerivalt hüpereemiline, mõõdukalt lihheniseerunud, nahamuster on erksavõitu, pind on tavaliselt kuiv; vagudes on üsna selgelt väljendunud lima koorumine või ketendus väikeste rõngaste ja kammkarbiliste kontuuridega kujundite kujul. Aja jooksul liigub naha patoloogiline protsess jalgade külgmisele ja seljapinnale. Subjektiivselt esineb naha sügelust, mis on mõnikord piinav.
Patoloogiline protsess hõlmab tavaliselt ka varbaküüsi.
Küüneplaadi kahjustusi on kolme tüüpi: normotroofne, hüpertroofiline ja atroofiline.
Normotroofse tüübi korral mõjutab küüneplaat külgmisi (või vabasid) servi valgete või kollakate triipude või samade triipude kujul, mis on nähtavad küüneplaadi paksuses.
Hüpertroofilise tüübi korral küüneplaat pakseneb subunguaalse hüperkeratoosi tõttu. See on tuhm, mureneb vabast servast. Mainitud triibud on nähtavad ka selle paksuses.
Atroofilise tüübi korral on suurem osa küüneplaadist hävinud, jäädes küünevolti vaid osaliselt alles. Mõnikord võib küüneplaat küünevoodist eralduda onühholüüsi tüübi tõttu.
Jalgade ja käte rubromükoos
See rubromükoosi vorm esineb patsientidel, kes kannatavad jalgade mükoosi all.
Käte rubromükoosi kliiniline pilt on väga sarnane jalgade rubromükoosi ilminguga. Nahapatoloogiline protsess on päeva jooksul korduva kätepesu tõttu palju vähem väljendunud. Tähelepanu köidab fookuste olemasolu: perioodilise põletikulise harjaga kolded mööda perifeeriat ja käeselga, peopesade naha punakas-sinakas taust. Elementide pinnal on täheldatud erineva raskusastmega lima koorumist. Kui käte küüneplaadid on patoloogilises protsessis kaasatud, mõjutab neid ka normotroofne, hüpertroofiline või atroofiline tüüp.
Rubromükoos generaliseerunud
Seeninfektsiooni üldistumist täheldatakse patsientidel, kes põevad pikka aega jalgade naha rubromükoosi või onühhomükoosi. Rubromükoosi levikut soodustavad siseorganite patoloogia, endokriinsüsteem ja immuunsüsteemi puudulikkus. Kõige sagedamini on mõjutatud suured voldid, eriti kubeme-reieluu, tuharad ja sääred, kuid koldeid võib leida ka teistest nahapiirkondadest. Alguses ilmuvad ümarate kontuuridega ja sinaka varjundiga roosad või roosakaspunased laigud, mis eristuvad selgelt tervest nahast. Hiljem muutub kolde värvus kollakaspunaseks või pruuniks. Need on kergelt infiltreerunud, nende pind on kaetud väikeste soomustega ja perifeerias on vahelduv kammjas seljandik, mis koosneb väikestest papulidest, vesiikulitest ja koorikutest. Perifeerse kasvu ja omavahelise sulandumise tagajärjel hõivavad laigud suuri alasid. Punase trikofüütoni sügavaid kahjustusi, peamiselt sääremarjadel, tuharatel ja käsivartel, peetakse haiguse follikulaarselt-nodulaarseks vormiks. Lööbega kaasneb märkimisväärne sügelus, protsess on altid ägenemisele, eriti soojal aastaajal. Üldistatud kujul on mõjutatud velluskarvad. Need kaotavad läike, muutuvad tuhmiks, murduvad (mõnikord "mustade punktide" kujul).
Haiguse diagnoosimisel on väga oluline seene tuvastamine patoloogilise materjali (soomused, velluskarvad) mikroskoopilisel uurimisel ja materjali külvamine toitainekeskkonnale punase trikofüütoni kultuuri saamiseks.
Enamikul patsientidest tekivad üldise rubromükoosi ilmingud pärast jalgade (või jalgade ja käte) naha ja küünte kahjustuste esinemist enam-vähem pikka aega (mitmest kuust kuni 5-10 aastani või kauem) siseorganite patoloogia, endokriinse ja närvisüsteemi, troofiliste nahahaiguste või muude kehas toimuvate muutuste taustal. Näiteks soodustab rubromükoosi üldiste ilmingute teket sageli pikaajaline ravi antibiootikumide, tsütostaatiliste ja steroidravimitega.
Trichophyton rubra põhjustab nii sileda naha pealiskaudseid kui ka sügavaid kahjustusi, mida mõnikord täheldatakse samal patsiendil. Seega võivad samaaegselt esineda lööbed kubeme- ja tuharatevahelistes voltides ning sügavad (nodulaarsed-nodulaarsed) kahjustused säärtel või muudel nahapiirkondadel.
Sügavaid punase grihhofüütoni kahjustusi, peamiselt säärtel, tuharatel ja küünarvartel, peetakse haiguse follikulaarselt-nodulaarseks vormiks. Sellel vormil esineb lisaks papulaar-follikulaarsetele elementidele ka sügavamaid elemente, mis kipuvad rühmituma, paiknedes kaarte, lahtiste radade ja vanikute kujul. Lööbega kaasneb tugev sügelus. Protsess kipub korduma, eriti soojal aastaajal. Selle rubromükoosi vormi kolded võivad jäljendada Bazini induratiivset erüteemi, nodulaarset erüteemi, papulonekrootilist tuberkuloosi (sageli jäävad koldekohale armimuutused), nodulaarset vaskuliiti, sügavat püodermat, leukeemiat ja teiste dermatooside ilminguid. Näiteks kui rubromükoos lokaliseerub näonahal, võivad kahjustused väga meenutada erütematoosluupust, tuberkuloosluupust, stafülokokilise sükoosi ilminguid ja isegi pigmentkserodermat eakatel.
Üldistunud rubromükoosi võib kindlasti esineda ka ilma sügavate fookuste tekkimiseta. Sellistel juhtudel võivad kliiniliste ilmingute kahjustused olla väga lähedased ekseemile, neurodermatiidile, parapsoriaasile, psoriaasile, rõngasgranuloomile, Devergie sambliku pilarisele jne. Samuti võib täheldada rubromükoosi eksudatiivseid ilminguid - väikesed vesikulaarsed lööbed ja koorikud jalgadel, kätel ja muudel nahapiirkondadel.
Tuleb märkida, et rubromükoosi eksudatiivsete ilmingute korral võivad mitmed patsiendid tekitada pagasiruumi ja jäsemete nahal sekundaarseid (allergilisi) lööbeid, mis ei sisalda seenelemente.
Kõige levinumad rubromükoosi vormid on need, mille puhul kahjustused on sügavpunased (sageli sinaka varjundiga), sulanduvad üksteisega ja neil on pinnal enam-vähem väljendunud koorumine. Haiguse kliinilisteks variantideks on mükootiline erütroderma ja palmaar-plantaarne-inguinaal-tuhara sündroom. See sündroom, mida täheldatakse paljudel generaliseerunud rubromükoosiga patsientidel, mõjutab tavaliselt jalgade, peopesade ja küüneplaatide nahka.
Suurte voltide kahjustused - tuharatevahelises piirkonnas, kubeme-reieluu piirkonnas, tuharate nahal, piimanäärmete all tekivad tavaliselt pärast enam-vähem pikaajalist seenhaiguse kollete olemasolu jalgadel ja peopesadel. Kolded näivad lähtuvat suurte voltide sügavusest, levides tuharate sisemistesse kvadrantidesse ja seejärel välimistesse. Kollete pind on kollakaspunane või pruun. Need on kergelt infiltreerunud, kergelt ketendavad. Kollete servad on kergelt kõrgenenud, neil on vahelduv laiguline harja, mis koosneb väikestest papulidest ja koorikutest. Tavaliselt on harjal intensiivsem punakas-sinakas toon kui kahjustusel endal.
Diagnostika rubrofütoosid
Haiguse diagnoosimisel on väga oluline seene tuvastamine patoloogilise materjali (soomused, velluskarvad) mikroskoopilisel uurimisel ja materjali külvamine toitainekeskkonnale, et saada punase trikhofütoobi kultuur.
Jalgade (või jalgade ja käte) rubromükoosi diagnoos põhineb üsna iseloomulikul kliinilisel pildil ja seente elementide tuvastamisel kolletes. Kuid sageli, eriti latentse või atüüpiliselt esineva rubromükoosi korral, on diagnoosi panemisel määravaks kultuuriliste uuringute tulemus. Need uuringud on eriti olulised rubromükoosi düshidrootiliste vormide korral, mis on väga sarnased (kui mitte kliiniliselt identsed) Trichophyton interdigitale põhjustatud jalgade epidermofütoosiga.
Mida tuleb uurida?
Kuidas uurida?
Diferentseeritud diagnoos
Rubromükoosi diferentsiaaldiagnoosi läbiviimisel tuleb arvestada pealiskaudse (antropofiilse) trikofütoosiga, samuti infiltratiivse-mädase (zoofiilse) trikofütoosi piiratud vormidega. Samuti tuleb meeles pidada, et rubromükoosi korral peanaha üsna harvaesinevad kahjustused võivad sarnaneda mikrosporia koldetega.
Jalade (või jalgade ja käte) rubromükoosi diferentsiaaldiagnoos tuleks esmalt läbi viia jalgade (ja sportlaste) epidermofüüdioosi, antropofiilse rühma seente põhjustatud trikofüütioosi, palmaar-plantaarse hüperkeratoosi, psoriaasi ja selle lokaliseerimise ekseemi korral.
Tuleb meeles pidada, et põikivahede voldikute ja küüneplaatide kahjustusi võivad põhjustada perekonna Candida pärmilaadsed seened, hallitusseened ja muud dermatofüüdid.
Kellega ühendust võtta?
Ravi rubrofütoosid
Jalaseene ja rubrofitia ravi peab olema etiotroopne, patogeneetiline ja sümptomaatiline. Ravi peaks algama välispidise raviga. Ägedate põletikuliste protsesside korral, millega kaasneb immitsemine, määratakse 2% resortsinooli, boorhappe ja 0,25% hõbenitraadi kreemid. Villide kate torgatakse nõelaga või lõigatakse kääridega ära, järgides aseptilisi reegleid. Seejärel kasutatakse aniliinvärvide lahuseid (Costellani värv, metüleensinine, briljantroheline jne). Etiotroopseks raviks määratakse antimükootikume sisaldavad kreemid ja salvid (1% kreem või derm-geel lamisil, travogen, zalain jne). Raske põletiku ja sekundaarse infektsiooni lisandumise korral määratakse koos antimükootikumidega (travokort, gentriderm, triderm jne) kortikosteroide ja antibiootikume sisaldavad salvid või kreemid. Immise kollete kuivatamiseks kasutatakse laialdaselt seenevastast ravimit - nitrofungiin-neo lahuse ja pihusti kujul. Lamisili kasutatakse derm-geeli või 1% kreemi kujul üks kord päevas 7 päeva jooksul. Lamisili segatud vormide kasutamisel saavutati jala seenhaigusega patsientidel ravi lõpuks kliiniline taastumine 82%-l ja mükoloogiliselt 90%-l patsientidest. Teise nädala lõpuks täheldati kõigil patsientidel kliinilist ja mükoloogilist taastumist. Paljude teadlaste sõnul on selline väljendunud toime tingitud ravimi lipofiilsetest ja keratofiilsetest omadustest, terbinafiini kiirest tungimisest ja terbinafiini kõrge kontsentratsiooni pikaajalisest säilimisest keratiniseeritud nahas. Lamisili saab kasutada jalgade seenhaiguste korral, mida on komplitseerinud sekundaarne infektsioon, kuna on tõestatud, et ravimil on põletikuvastane toime nagu tsükloripoksaamiinil ja antibakteriaalne toime nagu 0,1% gentamitsiipkreemil.
Jalade erüteemilise-lamerakk-seinalise vormi korral, millega kaasnevad lõhed, aitab Lamisili kasutamine 1% kreemi kujul 28 päeva jooksul kaasa mitte ainult kliinilisele ja mükoloogilisele paranemisele, vaid ka pindmiste ja sügavate lõhede paranemisele. Seetõttu on Lamisilil lisaks seenevastastele, antibakteriaalsetele ja põletikuvastastele omadustele võime stimuleerida naha regeneratiivseid protsesse.
Süstemaatiline sümptomaatiline ravi hõlmab desensibiliseerivate, antihistamiinikumide, rahustite ja vitamiinide kasutamist, kuna selle seeninfektsiooni põhjustajatel on väljendunud antigeensed omadused.
Kui väliste ainete mõju ei ole, peaksite üle minema süsteemsete antimükootikumide võtmisele.
Praegu kasutatakse etiotroopsete ainetena järgmisi süsteemseid antimükootikume: terbinofiini (Lamisil), itrakonasooli (Tecnazole, Orungal), griseofuloviini jne.
Lamisil jalaseene korral ilma küüneplaadi kahjustusteta on ette nähtud päevase annusena 250 mg 14 päeva jooksul. Jalgade mükoosi korral kasutatakse itrakonasooli (teknasool, orungal) annuses 100 mg üks kord päevas 15 päeva jooksul.
Jalgade onühhomükoosi korral määratakse Lamisil 250 mg päevas 3 kuu jooksul ja käte onühhomükoosi korral 1,5 kuud. Itrakopasooli (Teknazole, Orungal) kasutatakse 200 mg 2 korda päevas nädala jooksul (üks kuur), seejärel tehakse 3-nädalane paus. Jalgade onühhomükoosi korral on ette nähtud 3 ravikuuri ja käte onühhomükoosi korral 2 ravikuuri.
Arvestades patogeeni väljendunud allergeenseid omadusi, on vaja välja kirjutada (eriti mükooside esinemise korral) desensibiliseerivad ained ja antihistamiinikumid, rahustid, B-vitamiinid, rutiin, askorbiinhape. Teisese mädase infektsiooni korral on näidustatud lühiajalised laia toimespektriga antibiootikumide kuurid.
On vaja kõrvaldada kaasnevad haigused (suhkurtõbi, endokriinsed häired, immuunsüsteemi häired, alajäsemete mikrotsirkulatsiooni häired jne).
Üldine ennetamine nõuab vannide (põrandad, vaibad, puidust restid ja alused, pingid, kraanikausid), duširuumide ja basseinide hügieenilist hooldust ja regulaarset desinfitseerimist, neid teenindava personali tervisekontrolli, patsientide õigeaegset ravi ja tervisekontrolli. Isiklik ennetamine seisneb ainult oma jalanõude kasutamises, jalgade naha isikliku hügieeni reeglite järgimises ja jalanõude desinfitseerimises. Pühkige jalanõu sisetald ja vooder vatitupsuga, mis on leotatud 25% formaliinilahuses või 0,5% kloorheksidiini biglukonaadi lahuses. Seejärel asetage jalanõud 2 tunniks polüetüleenkotti ja laske õhu käes kuivada. Desinfitseerige sokke ja sukki 10 minutit keetes. Epidermofütoosi ägenemiste vältimiseks määrige pärast haiguse sümptomite kadumist jalgade nahka 2-3 nädala jooksul seenevastaste ainetega. Ennetuslikel eesmärkidel kasutatakse laialdaselt nitrofungin-neot lahuse või pihusti kujul.

 [
[