Urachuse tsüst kui kaasasündinud anomaalia
Viimati vaadatud: 18.10.2021

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
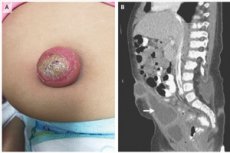
Tsüstide - mitmesuguse sisuga suletud õõnsuste kujul esinevad patoloogilised koosseisud - hulgas on embrüonaalsetes struktuurides selline kõrvalekalle kui urachuse tsüst, mis esineb emakasisese arengu ajal. RHK-10 järgi on see kuseteede kaasasündinud anomaalia, kood - Q64.4
Epidemioloogia
Vähendamata urachuse jääkidega seotud patoloogiad mõjutavad mõningatel andmetel veidi üle 1% elanikkonnast ja tsüstid moodustavad kuni 30% juhtudest (samas kui täiesti avatud urachus moodustab peaaegu 48% selle anomaalia juhtudest).
Kõige sagedamini (40% juhtudest) esineb urakuse tsüst esimese kahe eluaasta lastel (umbes üks juhtum tuhande vastsündinu kohta); enam kui 30% nendest tsüstilistest koosseisudest diagnoositakse lastel vanuses kaks kuni kuus aastat ja peaaegu 24% üle seitsme aasta vanustel lastel. [1]
Eksperdid rõhutavad, et täiskasvanute urachuse anomaaliad avalduvad harva ja avastatakse juhuslikult. Veelgi enam, naistega võrreldes avastatakse urachuse tsüst meestel poolteist kuni kaks korda sagedamini. [2]
Põhjused urakuse tsüstid
Nagu omphalomesenteric (soolekollane) kanal, on ka loote kuseteede kanal, urachus, mis tühjendab põie ja ühendab selle nabanööriga, ajutine ekstraembrüonaalne (ajutine) organ. Kuna inimese embrüo areneb, nagu organite või struktuuride tavaliselt tagasiminekut või esineb looduslikku kustutavad (infektsioon). [3]
Urachuse anomaaliate põhjused, sealhulgas selle tsüstide moodustumine, peituvad selle embrüonaalse struktuuri mittetäielikus kasvamises, see tähendab, et need on seotud selle mittetäieliku involutsiooniga, mis viib erinevate patoloogiateni.
Seega viitab nabas (naba all või põie kohal) paiknev urachuse tsüst düsontogeneetilistele tsüstilistele koosseisudele. [4]
Riskitegurid
Tänapäeval peetakse kaasasündinud tsüstide tekkimise üldisteks riskifaktoriteks embrüogeneesi geneetiliselt määratud tunnuseid, samuti perenataalsel perioodil mesenhüümi raku- ja rakkudevahelise ainevahetuse teatavaid häireid, mis põhjustavad patoloogilisi muutusi erinevate anatoomiliste kudede kudedes. Loote struktuurid. [5]
Emakasiseste anomaaliate riski suurendavate tõenäoliste teguritena peetakse järgmisi tegureid: raseduse patoloogiad, eriti hiljem platsenta küpsemisega ; keskkonna teratogeenne mõju; alkohol ja suitsetamine raseduse ajal jne.
Pathogenesis
Moodustumismehhanismi - urachus-tsüsti patogeneesi - seletatakse loote ekstraembrüonaalsete struktuuride moodustumise ajastuse ja järgneva anatoomilise muundamise, kõhuseina moodustumise kiiruse ja põie prolapsiga.
Niisiis on urachus allantoisi jäänused, mis moodustub raseduse kolmanda nädala paiku endodermist ja ekstraembrüonaalsest mesenhüümist. Emakasisese arengu esimestel nädalatel on see seotud embrüoga, pakkudes gaasivahetuse ja ainevahetusproduktide amnioni (amnionse põie) eritumise protsesse.
Allantoisi vähenemine selle edasise muundamisega põie esiseinast - urachusist - ulatuvaks torukujuliseks kanaliks täheldatakse embrüonaalse arengu viienda ja seitsmenda nädala vahel. Pealegi on raseduse esimesel kolmel kuul, kuna põis alles hakkab moodustuma (alates raseduse seitsmendast nädalast), see kanal avatud ja toimib nagu allantois. [6]
Raseduse teise trimestri alguses, kui loote põis hakkab vaagnaõõnde laskuma, venib urachus ja kuuendaks emakasisese arengu kuuks kaob selles olev luumen koos keskmise naba sideme moodustumisega. (keskmine nabanääre) kõhukelme ja kõhu eesmise seina põiki fastsia vahel.
Juhtudel, kui algelise torukujulise struktuuri keskosa (naba ja põie vahel) ei kasva üle, moodustub järelejäänud valendikus suletud õõnsus, mis on vooderdatud siirdepiteeliga - urachuse tsüst, mille seinad koosnevad lihastest kiud ja selle sees võib olla vedel ja koorunud epiteel. [7]
Sümptomid urakuse tsüstid
Urachuse kõrvalekalded - kui põletikku ei esine - on sageli asümptomaatilised.
Paljude jaoks võivad esimesed märgid ilmneda siis, kui see on bakteriaalselt nakatunud Staphylococcus, E. Coli, Pseudomonas või Streptococcus tsüstidega. [8]
Imikutel võib nabapiirkonnas esineva tsüstilise moodustumise suurus kümme korda suureneda ja see põhjustab selliseid sümptomeid nagu sagedasem urineerimine, kõhupuhitus, ebamugavustunne retroperitoneaalses ruumis, mis ilmnevad lapse ärevuse ja nutuga. Ja sellise anomaaliaga vastsündinutel muutub nabanöör märjaks ja ei parane pikka aega.
Loe ka - tsüst lapsel: peamised tüübid, lokaliseerimine, põhjused ja sümptomid
Kui täiskasvanutel on märkimisväärne tsüsti suurus, avaldub see pideva täiskõhutundena kõhuõõnes ja kusepõie ülerahvastatusena, tekivad probleemid soolefunktsiooniga. Raseduse ajal võib urachuse tsüst avalduda naistel, kes kurdavad naba alla tõmbamise valusid, mida liikumine raskendab.
Tsüstid võivad avaneda läbi nabas oleva fistuli ning nende sisu võib väljuda ka nabast väljuvana .
Põletikulise tsüstiga ilmnevad naba alla kõhuvalud (eriti rasked roojamise ajal) ja palavik; naba lähedal asuv ala muutub punaseks ja võib paisuda; võimalik valu urineerimise ajal ja / või hematuria (veri uriinis). [9]
Uurali mädane tsüst võib puruneda - koos mädase eksudaadi vabanemisega naba kaudu või põie või kõhuõõnde sattumisel. Esimesel juhul täheldatakse püuuriat ja teisel on peritoniidi oht .
Tüsistused ja tagajärjed
Tsüsti nakatumine ja selle põletik on täis tõsiseid tagajärgi ja tüsistusi, eriti selle suppureerimist, mida mainiti eespool, samuti naba fistuli moodustumist.
Mädase eksudaadi pikaajalise väljavoolu tagajärg võib olla naba omfaliit .
Tsüstide pikaajaline komplikatsioon on pahaloomuline kasvaja, mille esinemissagedus kliiniliste andmete kohaselt ei ületa 0,01%.
Diagnostika urakuse tsüstid
Diagnoos algab kõhu seina uurimise ja palpatsiooniga. Bakteriaalse infektsiooni kontrollimiseks võib välja kirjutada ka vere- ja uriinianalüüsid.
Urachuse tsüstilise moodustumise instrumentaalne diagnostika viiakse läbi pildistamismeetodite abil: kõhuõõne sonograafia (ultraheli) ja kõhu suprapubiline piirkond (põis), kompuutertomograafia (CT), magnetresonantstomograafia (MRI). Samuti tehakse tsüstograafiat.
Urahhütsüst visualiseeritakse ultrahelil madala ehhogeensusega kõhu välise massi kujul, mis paikneb naha ja kõhu eesmise seina vahel, naba all - piki kõhu keskjoont. Põletikulise tsüsti sisu võib tunduda lünklik.
Diferentseeritud diagnoos
Diferentsiaaldiagnostika viiakse läbi mesenteria või vitelliini kanali tsüsti, hernia - naba- või eesmise kõhu seina, kusepõie või iileumi divertikulaariga (Meckeli diverticulum), vaagnaelundite põletikuga.
Kellega ühendust võtta?
Ravi urakuse tsüstid
Reeglina ei vaja asümptomaatilise urachuse tsüsti olemasolu meditsiinilist sekkumist. Teine asi, kas see suureneb või kaasnevad mõned sümptomid. Ja kolmas olukord on see, kui tsüst muutub põletikuliseks. Ja kahel viimasel juhul on ravi vajalik. [10]
Ja see on kirurgiline ravi, mis seisneb tsüsti tühjendamises ja eemaldamises (väikeste suuruste korral - laparoskoopiliselt). [11], [12]
Ärahoidmine
Praeguseks on loote kuseteede kaasasündinud anomaalia ennetamine võimatu.
Prognoos
Urachuse tsüsti pikaajalist prognoosi - kui see ei nakatu - peetakse soodsaks.

